Ангиотензин повышает артериальное давление
Ангиотензин-ренин-альдостероновая система: схема, функции и ее роль
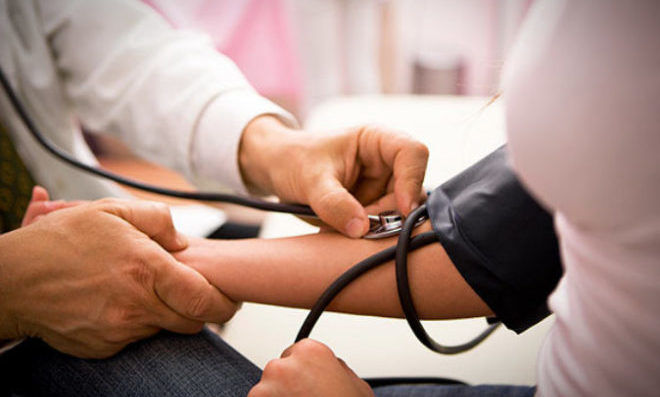
Ренин-ангиотензин-альдостероновая система является комплексом ферментов и гормонов, которые поддерживают гомеостаз. Регулирует равновесие соли и воды в организме и уровень артериального давления.
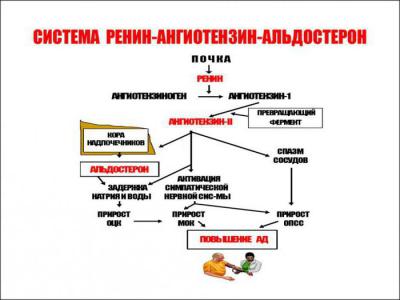
Механизм работы
Физиология ренин-ангиотензин-альдостероновой системы берет начало на границе коркового и мозгового вещества почки, где имеются юкстагломерулярные клетки, вырабатывающие пептидазу (фермент) — ренин.
Ренин является гормоном и начальным звеном РААС.
Ситуации, при которых ренин выделяется в кровь
Существует несколько состояний, при которых идет попадание гормона в кровеносное русло:
- Уменьшение кровотока в ткани почек — при воспалительных процессах (гломерулонефрит др.), при диабетической нефропатии, опухолях почек.
- Снижение объема циркулирующей крови (при кровотечении, многократной рвоте, поносах, ожогах).
- Падение уровня артериального давления. В артериях почек имеются барорецепторы, которые реагируют на изменение системного давления.
- Изменение концентрации ионов натрия. В организме человека имеются скопления клеток, которые отвечают на изменение ионного состава крови стимуляцией выработки ренина. Соль теряется при обильном потоотделении, а также при рвоте.
- Стрессы, психоэмоциональные нагрузки. Юкстагломерулярный аппарат почки иннервируется симпатическими нервами, которые активируются при негативных психологических влияниях.
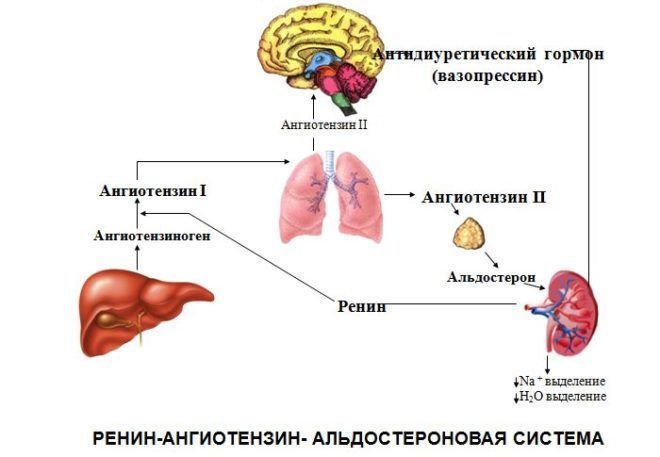
В крови ренин встречается с белком — ангиотензиногеном, который вырабатывается клетками печени и забирает у него фрагмент. Образуется ангиотензин I, который является источником воздействия для ангиотензинпревращающего фермента (АПФ). В итоге получается ангиотензин II, который служит вторым звеном и является мощным вазоконстриктором артериальной системы (суживает сосуды).
Эффекты ангиотензина II
Цель: повысить артериальное давление.
- Способствует синтезу альдостерона в клубочковой зоне коры надпочечников.
- Воздействует на центр голода и жажды в головном мозге, вызывая «солевой» аппетит. Поведение человека становится мотивированным на поиск воды и соленой пищи.
- Влияет на симпатические нервы, способствуя высвобождению норадреналина, который тоже является вазоконстриктором, но менее слабым по действию.
- Воздействует на сосуды, вызывая их спазм.
- Участвует в развитии хронической сердечной недостаточности: способствует пролиферации, фиброзу сосудов и миокарда.
- Снижает скорость клубочковой фильтрации.
- Тормозит выработку брадикинина.
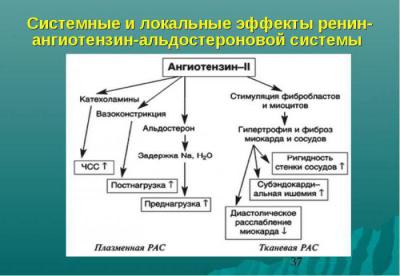
Альдостерон — третий компонент, который действует на конечные канальцы почек и способствует выделению из организма ионов калия, магния и обратному всасыванию (реабсорбции) натрия, хлора, воды. Благодаря этому возрастает объем циркулирующей жидкости, поднимаются цифры артериального давления, и усиливается почечный кровоток. Рецепторы к альдостерону имеются не только в почках, но и в сердце, сосудах.
Когда организм достигает гомеостаза, начинают вырабатываться вазодилататоры (вещества, расширяющие сосуды) — брадикинин и каллидин. А компоненты РААС разрушаются в печени.
Схема ренин-ангиотензин-альдостероновой системы
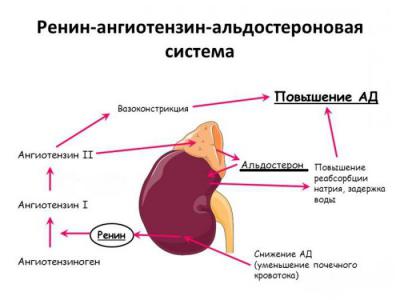
Как любая система, РААС может давать сбой. Патофизиология ренин-ангиотензин-альдостероновой системы проявляет при следующих состояниях:
- Поражение коры надпочечников (инфекция, кровоизлияние и травма). Развивается состояние нехватки альдостерона, и организм начинает терять натрий, хлор и воду, что приводит к уменьшению объема циркулирующей жидкости и снижению артериального давления. Состояние компенсируют введением солевых растворов и стимуляторов рецепторов к альдостерону.
- Опухоль коры надпочечников приводит к избытку альдостерона, который реализует свои эффекты и повышает давление. Также активизируются процессы деления клеток, возникает гипертрофия и фиброз миокарда, и развивается сердечная недостаточность.
- Патология печени, когда нарушается разрушение альдостерона и происходит его накопление. Патология лечится блокаторами рецепторов к альдостерону.
- Стеноз почечной артерии.
- Воспалительные заболевания почек.

Значение РААС для жизни и медицины
Ренин-ангиотензин-альдостероновая система и ее роль в организме:
- принимает активное участие в поддержании нормального показателя артериального давления;
- обеспечивает равновесие воды и солей в организме;
- поддерживает кислотно-основной баланс крови.
Система может давать сбой. Воздействуя на ее компоненты, можно бороться с гипертонической болезнью. Механизм возникновения почечной гипертензии также тесно связан с РААС.
Высокоэффективные группы препаратов, которые синтезированы благодаря изучению РААС
- «Прилы». Ингибиторы (блокаторы) АПФ. Ангиотензин I не переходит в ангиотензин II. Нет вазоконстрикции — нет повышения артериального давления. Препараты: Амприлан, Эналаприл, Каптоприл и др. Ингибиторы АПФ значительно улучшают качество жизни больных сахарным диабетом, обеспечивая профилактику почечной недостаточности. Препараты принимают в минимальной дозировке, которая не вызывает снижения давления, а лишь улучшает местный кровоток и клубочковую фильтрацию. Медикаменты незаменимы при почечной недостаточности, хронической болезни сердца и служат одним из средств лечения гипертонической болезни (если нет противопоказаний).
- «Сартаны». Блокаторы рецепторов к ангиотензину II. Сосуды не реагируют на него и не сокращаются. Препараты: Лозартан, Эпросартан и др.
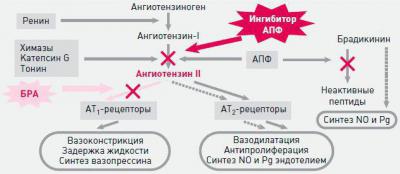
Противоположной ренин-ангиотензин-альдостероновой системе является кининовая. Поэтому блокирование РААС приводит к повышению в крови компонентов кининовой системы (брадикинин и др.), что благоприятно влияет на ткани сердца и стенки сосудов. Миокард не испытывает голодания, потому как брадикинин усиливает местный кровоток, стимулирует выработку естественных вазодилататоров в клетках мозгового вещества почек и микроцитах собирательных трубочек — простагландинов Е и И2. Они нейтрализуют прессорное действие ангиотензина II. Сосуды не спазмированы, что обеспечивает адекватное кровоснабжение органов и тканей организма, кровь не задерживается и снижается формирование атеросклеротических бляшек и тромбов. Кинины благоприятно воздействуют на почки, увеличивают диурез (суточное выделение мочи).
Функции ангиотензина в организме человека
Ангиотензин (АТ) — это гормон из рода олигопептидов, который отвечает за сужение сосудов и подъем АД в организме. Вещество является частью ренин-ангиотензиновой системы, регулирующей вазоконстрикцию. Кроме того, олигопептид активирует синтез альдостерона — гормона надпочечников. Альдостерон также способствует повышению давления. Прекурсором ангиотензина считается белок ангиотензиноген, вырабатываемый печенью.
Ангиотензин был выделен как самостоятельное вещество и синтезирован в 30-х годах прошлого столетия в Аргентине и Швейцарии.
- Коротко об ангиотензиногене
- Ангиотензин I
- Ангиотензин II
- Ангиотензин III и IV
- Роль ангиотензина II в организме
- Сердечно-сосудистая система
- ЦНС и головной мозг
- Надпочечники
- Почки
- К чему приводит функциональная активность ангиотензина II
- Норма ангиотензина I и II
Коротко об ангиотензиногене
Ангиотензиноген является ярким представителем класса глобулинов и имеет в своем составе более чем 450 аминокислот. Белок вырабатывается и высвобождается в кровь и лимфу постоянно. Его уровень в течение дня может меняться.
Повышение концентрации глобулина происходит под действием глюкокортикоидов, эстрогена и тиреодных гормонов. Этим объясняется стойкое повышение АД при использовании оральных контрацептивов на основе эстрогенов.
Если давление крови понижается, и содержание Na+ резко падает, происходит рост уровня ренина и скорость выработки ангиотензиногена значительно возрастает.
Количество этого вещества в плазме здорового человека составляет примерно один ммоль/л. При развитии гипертонии ангиотензиноген в крови повышается. При этом наблюдаются периоды рениновой активности, что выражается концентрацией ангиотензина 1 (АТ 1).
Ангиотензин I
Под влиянием ренина, синтезируемого в почках, из ангиотензиногена образуется АТ 1. Элемент биологически неактивен, его единственное предназначение — быть прекурсором АТ 2, который формируется в процессе отщепления двух последних атомов с C-конца молекулы неактивного гормона.
Ангиотензин II
Именно ангиотензин 2 является главным гормоном РААС (ренин-ангиотензин-альдостероновой системы). Он обладает выраженной сосудосуживающей активностью, задерживает в организме соль и воду, повышает ОПСС и АД.
Можно условно выделить два главных эффекта, которые ангиотензин II оказывает на больного:
- Пролиферативный. Проявляется увеличением объёма и массы кардиомиоцитов, соединительной ткани организма, клеток артериол, что вызывает уменьшение свободного просвета. Происходит неконтролируемое разрастание внутренней слизистой оболочки почки, увеличение количества мезангиальных клеток.
- Гемодинамический. Эффект проявляется в быстром повышении АД и системной вазоконстрикции. Сужение диаметра кровеносных сосудов происходит на уровне почечных артериол, в результате чего увеличивается давление крови в капиллярах.
Под воздействием ангиотензина II повышается уровень альдостерона, который задерживает в организме натрий и выводит калий, что провоцирует хроническую гипокалиемию. На фоне этого процесса снижается активность мышц, формируется стойкая гипертония.
Количество АТ 2 в плазме возрастает при следующих недомоганиях:
- рак почки, выделяющий ренин;
- нефротический синдром;
- почечная гипертония.
Уровень активного ангиотензина может быть и снижен. Это происходит при развитии таких заболеваний:
- острая почечная недостаточность;
- синдром Кона.
К снижению концентрации гормона может привести удаление почки.
Ангиотензин III и IV
В конце 70-х прошлого столетия был синтезирован ангиотензин 3. Гормон образуется при дальнейшем расщеплении эффекторного пептида до 7 аминокислот.
Ангиотензин III обладает меньшим сосудосуживающим эффектом, чем АТ 2, но при этом более активен в отношении альдостерона. Поднимает среднее АД.
Под действием ферментов аминопептидазы АТ III расщепляется до 6 аминокислот и образует ангиотензин IV. Он менее активен, чем АТ III и участвует в процессе гемостаза.

Роль ангиотензина II в организме
Основная функция активного олигопептида заключается в поддержке постоянного объема крови в организме. Ангиотензин влияет на процесс посредством АТ-рецепторов. Они бывают разных видов: АТ1-, АТ2-, АТ3-, АТ4-рецепторы и другие. Эффекты ангиотензина зависят от его взаимодействия с этими белками.
Наиболее близки по своему строению АТ 2 и АТ1-рецепторы, поэтому активный гормон в первую очередь соединяется с АТ1-рецепторами. В результате этой связи поднимается АД.
Если при высокой активности АТ 2 свободных АТ1-рецепторов нет, олигопептид соединяется с АТ 2-рецепторами. к которым менее предрасположен. В итоге запускаются антагонистические процессы, и АД понижается.
Ангиотензин II может влиять на организм как за счет непосредственного действия на клетки артериол, так и косвенного — через центральную или симпатическую нервную систему, гипоталамус и надпочечники. Его воздействие распространяется на концевые артерии, капилляры и венулы по всему организму.
Сердечно-сосудистая система
АТ 2 оказывает направленное вазоконстрикторное действие. Кроме сосудосуживающего эффекта, ангиотензин ii меняет силу сокращения сердца. Работая через ЦНС, гормон сдвигает симпатическую и парасимпатическую активность.
Влияние АТ 2 на организм в целом и сердечно-сосудистую систему в частности может быть преходящим или длительным.
Кратковременный эффект выражается вазоконстрикцией и стимуляцией выработки альдостерона. Продолжительное воздействие определяется тканевым АТ2, образующимся в эндотелии сосудистых областей сердечной мышцы.
Активный пептид провоцирует увеличение объёма и массы миокарда и нарушает метаболизм. Кроме того, он поднимает сопротивление в артериях, что провоцирует растяжение сосудов.
В результате воздействие ангиотензина II на сердечно-сосудистую систему развивается гипертрофия левого желудочка миокарда и стенок артерий, внутриклубочковая гипертензия.
ЦНС и головной мозг
АТ 2 оказывает опосредственное влияние на нервную систему и головной мозг через гипофиз и гипоталамус. Олигопептид стимулирует выработку АКТГ в передней части гипофиза и активирует синтез вазопрессина гипоталамусом.
Адиуретин, в свою очередь, оказывает яркое антидиуретическое действие, которое порождает:
- Задержку воды в организме, повышая обратное всасывание жидкости из полости почечных канальцев в кровь. Это способствует увеличению объема циркулирующей в организме крови и ее разжижению.
- Усиливает сосудосуживающий эффект ангиотензина II и катехоламинов.
АКТГ стимулирует надпочечники и повышает выработку глюкокортикоидов, из которых самым биологически активным является кортизол. Гормон, хотя он и не обладает вазоконстрикторным воздействием, усиливает сосудосуживающее влияние катехоламинов, секретируемых надпочечниками.

При резком повышении синтеза вазопрессина и АКТГ у больных появляется чувство жажды. Этому способствует и высвобождение норадреналина при прямом воздействии на симпатическую НС.
Надпочечники
Под влиянием ангиотензина в надпочечниках активируется высвобождение адольстерона. В результате происходит:
- задержка воды в организме;
- увеличение количества циркулирующей крови;
- рост частоты сокращений миокарда;
- усиление сосудосуживающего действия АТ 2.
Все эти процессы суммарно приводят к повышению АД. Эффект от чрезмерного уровня альдостерона можно наблюдать в период лютеиновой фазы месячного цикла у женщин.
В нормальных условиях ангиотензин II на функцию почек практически не влияет. Патологический процесс разворачивается на фоне чрезмерной активности РААС. Резкое уменьшение кровотока в тканях почки приводит к ишемии канальцев, затрудняет фильтрацию.
Процесс реабсорбции, вызывающий уменьшения количества мочи и выведение из организма натрия, калия и свободной жидкости, нередко приводит к обезвоживанию и появлению протеинурии.

Для кратковременного влияния АТ 2 на почки характерно повышение внутриклубочкового давления. При продолжительном воздействии развивается гипертрофия мезангиума.
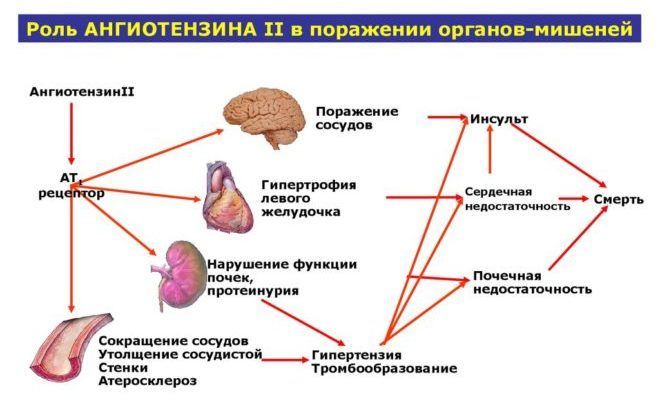
К чему приводит функциональная активность ангиотензина II
Кратковременное повышение уровня гормона не оказывает на организм выраженного отрицательного воздействия. Совсем по-другому отражается на человеке длительное увеличение АТ 2. Оно нередко порождает целый ряд патологических изменений:
- Гипертрофию миокарда, кардиосклероз, сердечную недостаточность, инфаркт. Эти недуги возникают на фоне истощения сердечной мышцы, переходящей в миокардиодистрофию.
- Утолщение стенок сосудов и уменьшение просвета. В результате усиливается артериальное сопротивление и поднимается АД.
- Ухудшается кровоснабжение тканей организма, развивается кислородное голодание. В первую очередь от плохого кровообращения страдают мозг, миокард и почки. Постепенно формируется дистрофия этих органов, погибшие клетки замещаются фиброзной тканью, что еще больше усугубляет симптомы недостаточности кровообращения. Ухудшается память, появляются частые головные боли.
- Развивается инсулинорезистентность (пониженная чувствительность) к инсулину, что провоцирует обострение сахарного диабета.

Продолжительная активность олигопептидного гормона приводит к стойкому повышению АД, которое поддается только медикаментозному воздействию.
Норма ангиотензина I и II
Для определения уровня эффекторного пептида проводится анализ крови, ничем не отличающийся от обычного исследования на гормоны.
Содержание АТ 1 в крови здорового человека не должно выходить за пределы 10–90 пг/мл, АТ 2 — 11–35 пг/мл
У больных артериальной гипертонией исследование выявляет активность ренина в плазме. На анализ берется кровь из вены после восьмичасового ночного сна и бессолевой диеты в течение 3 суток.
Как видно, ангиотензин II играет огромную роль в регуляции АД в организме. Следует настороженно относиться к любым изменениям уровня АТ 2 в крови. Конечно, это не означает, что при небольшом излишке гормона АД сразу поднимется до 220 мм рт. ст., а ЧСС — до 180 сокращений в минуту. По своей сути, олигопептидный гормон не может непосредственно повышать давление и провоцировать развитие гипертонии, но, тем не менее, он всегда активно участвует в формировании болезни.
Каковы механизмы регуляции артериального давления и почему оно становится выше нормы? Какие причины могут приводить к повышению артериального давления?
После того как мы узнали классификацию и нормальные цифры артериального давления, так или иначе необходимо вернутся к вопросам физиологии кровообращения. Артериальное давление у здорового человека, несмотря на значительные колебания в зависимости от физических и эмоциональных нагрузок, как правило, поддерживается на относительно стабильном уровне. Этому способствует сложные механизмы нервной и гуморальной регуляции, которые стремятся вернуть артериальное давление к первоначальному уровню после окончания действия провоцирующих факторов. Поддержка артериального давления на постоянном уровне обеспечивается слаженной работой нервной и эндокринной систем, а также почек.
Все известные прессорные(повышающие давление) системы, в зависимости от длительности эффекта, подразделяются на системы:
- быстрого реагирования(барорецепторы синокаротидной зоны, хеморецепторы, симпатоадреналовая система) — начинается в первые секунды и длится несколько часов;
- средней длительности(ренин-ангиотензиновая) — включается через несколько часов, после чего ее активность может быть как повышенной, так и сниженной;
- длительно действующие(натрий-объем-зависимая и альдостероновая) — могут действовать в течении продолжительного времени.
Все механизмы в определенной степени вовлечены в регуляцию деятельности системы кровообращения, как при естественных нагрузках, так и при стрессах. Деятельность внутренних органов — головного мозга, сердца и других в высокой степени зависит от их кровоснабжения, для которого необходимо поддерживать артериальное давление в оптимальном диапазоне. То есть, степень повышения АД и скорость его нормализации должны быть адекватны степени нагрузки.
При чрезмерно низком давлении человек склонен к обморокам и потере сознания. Это связано с недостаточным кровоснабжением головного мозга. В организме человека существует несколько систем слежения и стабилизации АД, которые взаимно подстраховывают друг друга. Нервные механизмы представлены вегетативной нервной системой, регуляторные центры которой расположены в подкорковых областях головного мозга и тесно связаны с так называемым сосудодвигательным центром продолговатого мозга.

Необходимую информацию о состоянии системы эти центры получают от своего рода датчиков — барорецепторов, находящихся в стенках крупных артерий. Барорецепторы находятся преимущественно в стенках аорты и сонных артериях, снабжающих кровью головной мозг. Они реагируют не только на величину АД, но и на скорость его прироста и амплитуду пульсового давления. Пульсовое давление — расчетный показатель, который означает разницу между систолическим и диастолическим АД. Информация от рецепторов поступает по нервным стволам в сосудодвигательный центр. Этот центр управляет артериальным и венозным тонусом, также силой и частотой сокращений сердца.
При отклонении от стандартных величин, например, при снижении АД, клетки центра посылают команду к симпатическим нейронам, и тонус артерий повышается. Барорецепторная система принадлежит к числу быстродействующих механизмов регуляции, ее воздействие проявляется в течении нескольких секунд. Мощность регуляторных влияний на сердце настолько велика, что сильное раздражение барорецепторной зоны, например, при резком ударе по области сонных артерий способно вызвать кратковременную остановку сердца и потерю сознания из-за резкого падения АД в сосудах головного мозга. Особенность барорецепторов состоит в их адаптации к определенному уровню и диапазону колебаний АД. Феномен адаптации состоит в том, что рецепторы реагируют на изменения в привычном диапазоне давления слабее, чем на такие же по величине изменения в необычном диапазоне АД. Поэтому, если по какой-либо причине уровень АД сохраняется устойчиво повышенным, барорецепторы адаптируются к нему, и уровень их активации снижается (данный уровень АД уже считается как бы нормальным). Такого рода адаптация происходит при артериальной гипертензии, и вызываемая под влиянием применения медикаментов резкое снижение АД уже будет восприниматься барорецепторами как опасное снижение АД с последующей активизацией противодействия этому процессу. При искусственном выключении барорецепторной системы диапазон колебаний АД в течении суток значительно увеличивается, хотя в среднем остается в нормальном диапазоне(благодаря наличию других регуляторных механизмов). В частности, столь же быстро реализуется действие механизма, следящего за достаточным снабжением клеток головного мозга кислородом.
Для этого в сосудах головного мозга имеются специальные датчики, чувствительные к напряжению кислорода в артериальной крови — хеморецепторы. Поскольку наиболее частой причиной снижения напряжения кислорода служит уменьшение кровотока из-за снижения АД, сигнал от хеморецепторов поступает к высшим симпатическим центрам, которые способны повысить тонус артерий, а также стимулировать работу сердца. Благодаря этому, АД восстанавливается до уровня, необходимого для снабжения кровью клеток головного мозга.
Более медленно (в течении нескольких минут) действует третий механизм, чувствительный к изменениям АД — почечный. Его существование определяется условиями работы почек, требующих для нормальной фильтрации крови поддержание стабильного давления в почечных артериях. С этой целью в почках функционирует так называемый юкстагломерулярный аппарат (ЮГА). При снижении пульсового давления, вследствие тех или иных причин, происходит ишемия ЮГА и его клетки вырабатывают свой гормон — ренин, который преращается в крови в ангиотензин-1, который в свою очередь, благодаря ангиотензинпреращающему ферменту (АПФ), конвертируется в ангиотензин-2, который оказывает сильное сосудосуживающее действие, и АД повышается.
Ренин-ангиотензиновая система (РАС) регуляции реагирует не столь быстро и точно, нервная система, и поэтому даже кратковременное снижение АД может запустить образование значительного количества ангиотензина-2 и вызвать тем самым устойчивое повышение артериального тонуса. В связи с этим, значительное место в лечении заболеваний сердечно-сосудистой системы принадлежит препаратам, снижающим активность фермента, превращающего ангиотензин-1 в ангиотензин-2. Последний, воздействуя на, так называемые, ангиотензиновые рецепторы 1-го типа, обладает многими биологическими эффектами.
Основные эффекты ангиотензина 2:
- Сужение периферических сосудов
- Выделение альдостерона
- Синтез и выделение катехоламинов
- Контроль гломерулярного кровообращения
- Прямой антинатрийуретический эффект
- Стимуляция гипертрофии гладкомышечных клеток сосудов
- Стимуляция гипертрофии кардиомиоцитов
- Стимуляция развития соединительной ткани (фиброз)
Одним из них является высвобождение альдостерона корковым веществом надпочечников. Функцией этого гормона является уменьшение выделения натрия и воды с мочой (антинатрийуретический эффект) и, соответственно, задержка их в организме, то есть, увеличение объема циркулирующей крови (ОЦК), что также повышает АД.
Ренин-ангиотензиновая система (РАС)
РАС, наиболее важная среди гуморальных эндокринных систем, регулирующих АД, которая влияет на две основные детерминанты АД — периферическое сопротивление и объем циркулирующей крови. Выделяют два вида этой системы: плазменная(системная) и тканевая. Ренин секретируется ЮГА почек в ответ на снижение давления в приносящей артериоле клубочков почек, а также при уменьшении концентрации натрия в крови.
Основное значение в образовании ангиотензина 2 из ангиотензина 1 играет АПФ, существует другой, независимый путь образования ангиотензина 2 — нециркулирующая «локальная» или тканевая ренин-ангиотензиновая паракринная система. Она находится в миокарде, почках, эндотелии сосудов, надпочечниках и нервных ганглиях и участвует в регуляции регионального кровотока. Механизм образования ангиотензина 2 в этом случае связан с действием тканевого фермента — химазы. В следствии чего может уменьшаться эффективность ингибиторов АПФ, не влияющих на этот механизм образования ангиотензина 2. Следует отметить также, что уровень активации циркулирующей РАС не имеет прямой связи с повышением АД. У многих больных (особенно пожилых) уровень ренина плазмы и ангиотензина 2 достаточно низкий.
Почему же, все-таки, возникает гипертензия?
Для того, чтобы это понять, нужно представить себе, что в организме человека есть, своего рода, весы на одной чаше которых находится прессорные(то есть повышающие давление) факторы, на другой — депрессорные(снижающие АД).

В случае, когда перевешивают прессорные факторы, давление повышается, когда депрессорные — снижается. И в норме у человека эти весы находятся в динамическом равновесии, благодаря чему давление и удерживается на относительно постоянном уровне.
Какова роль адреналина и норадреналина в развитии артериальной гипертензии?
Наибольшее значение в патогенезе артериальной гипертензии отводится гуморальным факторам. Мощной непосредственной прессорной и сосудосуживающей активностью активностью обладает катехоламины — адреналин и норадреналин, которые вырабатываются главным образом в мозговом веществе надпочечных желез. Они же являются нейромедиаторами симпатического отдела вегетативной нервной системы. Норадреналин воздействует на, так называемые альфа-адренорецепторы и действует достаточно долго. В основном сужаются периферические артериолы, что сопровождается повышением как систолического, так и диастолического АД. Адреналин возбуждая альфа- и бета-адренорецепторы(b1 — сердечной мышцы и b2 — бронхов), интенсивно, но кратковременно повышает АД, увеличивает содержание сахара в крови, усиливает тканевой обмен и потребность организма в кислороде, приводит к ускорению сердечных сокращений.
Вляние поваренной соли на АД
Кухонная или поваренная соль в избыточном количестве увеличивает объем внеклеточной и внутриклеточной жидкости, обуславливает отек стенки артерий, способствуя этим сужению их просвета. Повышает чувствительность гладких мышц к прессорным веществам и вызывает увеличение общего периферического сопротивления сосудов(ОПСС).
Какие существуют в настоящее время гипотезы возникновения артериальной гипертензии?
В настоящее время принята такая точка зрения, — причиной развития первичной (эссенциальной) является комплексное воздействие различных факторов, которые перечислены ниже.
- возраст(2/3 лиц в возрасте более 55 лет имеют АГ, а если АД нормальное, вероятность развития в дальнейшем 90%)
- наследственная предрасположенность(до 40% случаев АГ)
- внутриутробное развитие(низкий вес при рождении). Кроме повышенного риска развития АГ, также риск связанных с АГ метаболических аномалий: инсулинрезистентность, сахарный диабет, гиперлипидемия, абдоминальный тип ожирения.
Модифицируемые факторы образа жизни(80% АГ связанно с этими факторами):
- курение,
- неправильное питание(переедание, низкое содержание калия, высокое содержание соли и животных жиров, низкое содержание молочных продуктов, овощей и фруктов),
- избыточный вес и ожирение(индекс массы тела больше 25 кг/мт2, центральный тип ожирения — объем талии у мужчин более 102 см, у женщин более 88 см),
- психосоциальные факторы(морально-психологический климат на работе и дома),
- высокий уровень стресса,
- злоупотребление алкоголем,
- низкий уровень физических нагрузок.
Источники: http://fb.ru/article/339563/angiotenzin-renin-aldosteronovaya-sistema-shema-funktsii-i-ee-rol, http://gormonys.ru/secretion/angiotenzin.html, http://bezgipertonii.ru/mehanizmy/

