Артериальное давление история развития
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ И ПУЛЬС
Одним из самых важных компонентов в определении артериального давления в сосудистой системе, является стенка артерий мышечного типа, или резистивных сосудов. Они, будучи периферийными по отношению к сердцу отделами кровеносной системы, находятся в состоянии постоянного противостояния тому объему крови, который выкидывается сердцем. А это, кстати, есть второй обусловливающий давление фактор. Таким образом, системное артериальное давление (САД) складывается из общего периферического сопротивления сосудов (ОПСС), создаваемого тонусом гладких миоцитов артерий среднего, мелкого калибра и артериол, и величиной сердечного выброса (СВ), «заведующего» объемной скоростью кровотока. Тем, кому не чужды точные науки, легко будет запомнить следующую формулу, согласно которой специалистами по системной гемодинамике предложено высчитывать любой из этих показателей:
САД = СВ X ОПСС
Системное артериальное давление — показатель, весьма дифференцированный в зависимости от удаленности измеряющего прибора от «генератора давления и расхода крови» — сердца. Он прямо пропорционален ОПСС, различному, разумеется, в аорте и капиллярах, где САД поэтому соответственно равно 130—135 и 10—30 мм рт.ст. Из всех вариантов САД (аортального, артериального, артериолярного и так далее) врачами было выбрано артериальное давление (АД).
ИСТОРИЯ ИЗМЕРЕНИЯ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
Первая попытка его измерения относится к середине XIX в., когда французский физик и врач Жан Луи Мари Пуазейль (чей гидродинамический закон с содроганием вспоминают студенты-первокурсники), проколов сердце кролика с помощью U-образной стеклянной трубки, заполненной ртутью, постарался определить нагнетательную мощь левого желудочка. Ему это удалось, но, сами понимаете, вряд ли можно считать приемлемым этот кровавый, или прямой, способ. Поэтому начались поиски других бескровных, или косвенных, методов. Существеннейшим этапом на этом пути оказалось предложение итальянского педиатpa С. Рива-Роччи (1896 г.) накладывать на плечо эластическую манжету, соединенную с грушей и градуированным стеклянным столбиком с ртутью. Этот прибор получил название тонометра (от греч, tonos— напряжение и metron — мера). Надувая манжету подающимся грушей воздухом до определенной отметки на ртутной шкале, пережимали плечевую артерию настолько, что переставал определяться пульс на руке. Начиная выпускать воздух из манжеты, регистрировали то деление шкалы, на уровне которого снова «пробивался» пульс. Это значило, что до сих пор неизвестное нам давление в артерии в эту секунду оказалось пусть на несколько миллиметров, но все же больше известного нам по градуированному столбику давления в надувной манжете. Если же этими несколькими миллиметрами пренебречь, то эти два давления можно приравнять — это и есть артериальное давление.

Каждый пульсовой удар представляет собой колебание стенки артерии от полученного еще аортой во время систолы толчка. Интересно, что дрожание аортальной стенки от удара по ней крови, вырвавшейся из желудочка, распространяется по кровеносной системе куда быстрее, чем сама кровь. Так, самая высокая линейная скорость кровотока достигается в аорте — до 0,5 м/с, а пульсовая волна разлетается от аорты до самых мелких и отдаленных веточек со скоростью 5,5—9,5 м/с. То есть практически пульсовой удар, определяемый врачом на запястье больного, по времени совпадает с систолой, тогда как данный ударный объем еще только начинает свой путь по сосудистому руслу.
ОПРЕДЕЛЕНИЕ ПУЛЬСА С ПОМОЩЬЮ СТЕТОСКОПА
Менее десятилетия спустя, в 1905 г. российский хирург царской армии Н. С. Коротков модифицировал метод Рива-Роччи, предложив после раздувания манжеты тонометра «слушать пульс» стетоскопом (чаще на лучевой артерии). Это открыло перед врачами новые возможности, и способом этим пользуются по сей день. Видите ли, сначала давление в манжете больше, чем в артерии, и пульс не выслушивается. По мере выпускания воздуха в какой-то момент давление крови, выброшенной систолой из сердца, становится равной манжеточному, и врач слышит появление первых ударов, знаменующих систолическое давление крови, пробивающейся через сдавленный сосуд. То есть этот показатель характеризует сердечный выброс, поэтому систолическое давление иногда называют сердечным. Чем меньше давление в манжете, тем легче кровь под ней проскальзывает и тем громче прослушиваются удары. И вдруг. все обрывается, артерия становится «беззвучной». Связано это с тем, что во время диастолы ни о каком СВ говорить не приходится и давление определяется второй составляющей нашей формулы —ОПСС. Когда же давление в манжете уравнивается с силой периферического сопротивления, пропадают рождаемые соприкосновением крови о препятствие звуковые явления, так как самого препятствия более не существует. Поэтому диастолическое давление, определяющееся фактически тонусом артериальной стенки, называют также сосудистым. Еще один показатель используют специалисты — пульсовое давление, высчитывающееся как разница систолического и диастолического.
НОРМЫ ДАВЛЕНИЯ
Теперь о нормах. После обследования огромного числа лиц удалось вывести средние значения. Так, для систолического давления они составили 120—125 мм, для диастолического — 70—75 мм, а для пульсового соответственно —около 50 мм рт.ст. Но это лишь средние значения. В медицине нет ничего более относительного, чем понятие «нормы». Каждый раз, обследуя нового пациента, перед тем, как взяться за тонометр, мы обязательно спрашиваем о его давлении, о тех цифрах, к которым он адаптирован. У врачей даже есть термин, возможно, не совсем корректный с точки зрения физиологов, но вполне действенный для клиницистов — «рабочее давление», которое у одних 120/70 мм рт.ст., у других (иногда у молодых женщин, подростков) — ниже, а у третьих (например, у пожилых людей) — выше средних.

Почему так важно это знать? Всё очень просто, поспешив с решением, можно снизить нормальное для старика давление, чем ввести его в полуобморочное состояние. И наоборот, не принять мер в отношении девушки, адаптированной к низкому давлению, при регистрации, казалось бы, нормальных показаний.
ДАВЛЕНИЕ В ВЕНАХ
Справедливости ради следует отметить, что в венах тоже есть давление, но оно несопоставимо с артериальным. Во-первых, тонус стенок (ОПСС) здесь меньше, во-вторых, сила систолического толчка, отправляющего кровь по кровеносной системе (СВ), гасится предыдущими звеньями «цепи», то есть обе составляющих формулы определения САД уступают таковым в артериальном русле. В венах конечностей оно составляет 5—9 мм рт.ст., а в крупных венах грудной клетки давление еще ниже и зависит от фаз дыхания. на выдохе 2—5 мм, а на вдохе — вообще отрицательное.
Центральное венозное давление (ЦВД) определяют в правом предсердии, в котором во время диастолы регистрируются значения от 0 до —4 мм рт.ст. Именно эти отрицательные значения присасывающе действуют на венозную кровь, определяя так называемый венозный возврат к сердцу. Достаточно увеличить ЦВД на 1 мм, и венозный возврат снизится на 14%, а повышение диастолического ЦВД до 7 мм рт.ст. просто аннулирует венозный возврат, приводя к катастрофическому застою крови в венах большого круга (собственно, эти механизмы и лежат в основе развития сердечной недостаточности). Поэтому, измерение венозного давления в миллиметрах ртутного столба оказывается слишком грубым, когда в одном-двух делениях тонометра кроется огромный спектр гемодинамических расстройств. Из-за этого принято использовать в этом случае прибор, заполненный не ртутью, а водой. Контроль при этом значительно облегчается: в среднем ЦВД держится в пределах от 40 до 120 мм вод. ст., подвергаясь колебаниям в течение суток и завися от мышечной нагрузки. В покое оно меняется мало.
В ЗАКЛЮЧЕНИЕ ОБ АРТЕРИАЛЬНОМ ДАВЛЕНИИ И ПУЛЬСЕ
Артериальное давление определяется двумя основными морфофункциональными составляющими:
1. Величиной сердечного выброса (систолическое давление);
2. Тонусом гладких миоцитов резистивных сосудов, обусловливающих периферическое сопротивление (диастолическое давление).
В венах давление очень низкое, а центральное венозное давление в правом предсердии вообще отрицательное, что обеспечивает присасывание крови из полых вен и их притоков — венозный возврат.
Пульс — колебание стенки артерии, передающееся от аорты после систолического выброса в нее крови.
Рефераты по медицине
Николай Сергеевич Коротков — разработчик аускультативного метода измерения артериального давления
Николай Сергеевич Коротков – разработчик аускультативного метода измерения артериального давления
Биография Н.С. Короткова
Измерение артериального давления
Николай Сергеевич Коротков внёс значительный вклад в развитие сосудистой хирургии в 20-м веке. В 1915 году Уильям Ослер заявил, что Рудольф Матас был «отцом современной сосудистой хирургии». Но многие современники Короткова и Матаса признавали, несмотря на авторитет Ослера, что работы Николая Сергеевича в этой области все-таки являются более значительными, чем заслуги Р. Матаса.
Про Короткова на долгие годы забыли. Для подготовки к празднованию 50-летия исторического доклада Н.С. Короткова группа зарубежных врачей приехала в СССР, чтобы на родине врача-изобретателя найти хоть какие-либо его биографические данные. К величайшему конфузу отечественной медицины, никто им тогда помочь не смог. Но этот визит дал толчок к активным поискам архивных материалов. В результате поисков, предпринятых Ленинградским профессором доктором медицинских наук С.Е. Поповым, был разыскан сын Короткова – Сергей Николаевич, пошедший по стопам отца и тоже ставший врачом. Но и он ничего не знал о заслугах отца перед медицинской наукой. Однако рассказы сына помогли воскресить для потомков хронику жизни и деятельности Николая Сергеевича, а в архивах Московского университета удалось разыскать единственную сохранившуюся фотографию Короткова.
Ни в одном из трех первых изданий Советской медицинской энциклопедии о Н.С. Короткове не было биографической справки. Только в последнее время информация о Н.С. Короткове стала более доступной.
Биография Н.С. Короткова
Российский ученый, пионер современной сосудистой хирургии, Николай Сергеевич Коротков родился 26 февраля 1874 года в городе Курске.
Учился в Курской мужской гимназии. В юношеские годы Николай не отличался крепким здоровьем, зато упорно закалялся и вырабатывал силу воли. Характеристика, направленная из гимназии в университет, так обрисовывала его личность: «Коротков всегда и во всем был исполнителен и состоял в числе отличных по поведению воспитанников гимназии. Всеми любимый дома и в школе, он обнаружил характер кроткий и уживчивый, а в силу благовоспитанности он уважает строй, порядок и законность во всем».
В 1895 году Поступил на медицинский факультет Харьковского университета. Во время учебы в Харьковском университете Николай Сергеевич Короткое проявил не только прилежание, но и истинное рвение в освоении наук: на первом экзамене, который именовался полулекарским, он получил отличные оценки по всем предметам: ботанике, зоологии, неорганической химии, минералогии, анатомии и сравнительной анатомии. После 3-го семестра он добивается перевода в более престижный по тем временам Московский университет, который окончил в 1898 году с отличием. Проходил интернатуру при профессоре Александре Алексеевиче Боброве в хирургической клинике Московского Университета.
В 1900 году Коротков записался добровольцем в санитарный отряд Иверской общины Красного Креста и отправился в Китай в расположение действующей русской армии во время известного Восстания боксеров в Китае. Работал хирургом и инфекционистом под руководством доктора Алексинского, ученика А.А. Боброва.
9 сентября из Петербурга пришел приказ двигаться в Хабаровск и персонал отряда отправился туда на пароходе «Урал». В целях более равномерного распределения работы среди врачебного персонала врачам-хирургам (Н. Короткову в том числе) пришлось выполнять функции врачей-инфекционистов. А 15 декабря в связи с окончанием деятельности отряд вернуться в Европейскую Россию. Командировка закончилась.
За самоотверженный труд в оказании помощи больным и раненым солдатам Н.С. Коротков был удостоен ордена Святой Анны III степени и правом ношения знака Красного Креста.
По своему возвращению Коротков занимался записями воспоминаний о своей командировке, а также перевел с немецкого языка на русский монографию Эдуарда Альберта «Хирургическая диагностика».
В 1903 г. профессором хирургии в Военно-медицинской академии Санкт-Петербурга был назначен С. П. Федоров, и он пригласил к себе Н. С. Короткова ассистентом. Он оперирует амбулаторных больных, руководит наложением повязок. И все это Н.С. Короткое делает опять безвозмездно, снова находясь в должности сверхштатного ординатора. Почти сразу же по вступлении в должность, он подал прошение начальнику Военно-медицинской академии «о допущении его в настоящем году к экзаменам на степень доктора медицины». Блестяще сдает экзамены по многим теоретическим дисциплинам. Экзамен по физиологии принимал у него сам Иван Петрович Павлов.
Во время русско-японской войны Н. С. Короткое снова отбыл на Дальний Восток, в Харбин (Манчжурия). Был старшим хирургом Второго Святого Георгия отделения Красного Креста. Во время русско-японской войны довольно часто наблюдались повреждения сосудов – артерий и вен, и, как их следствие, аневризмы, вызывающие боли, параличи, а при разрыве – и гибель раненого от кровотечения. Хотя аневризмы были известны давно, но к началу XX века их диагностика и лечение были разработаны недостаточно. Аневризмы обычно не прослушивали, что часто приводило к серьезным ошибкам (аневризму принимали за абсцесс). Лечились в то время аневризмы почти исключительно перевязкой поврежденной артерии. Николай Коротков, как правило, оперировал по способу Антиллуса: производил перевязку и центрального и периферического концов артерии с рассечением или удалением аневризматического мешка. Судьба конечности после перевязки артерии зависела от степени развития коллатералей. Если они были развиты недостаточно, тогда наступала гангрена.
Раненые с аневризмами продолжали поступать. И почти в каждом случае Николай Сергеевич с тревогой ожидал результатов перевязки артерии. Именно это «неприятное неведение», по словам врача, и невыносимо тяжелое положение раненых заставили его поставить перед собой конкретную и ясную цель – найти признаки, руководствуясь которыми, можно было бы еще до операции определить, останется ли конечность цела, или омертвеет после перевязки артерии.
Коротков решает оставить почетную должность старшего врача лазарета Георгиевской общины и перейти на скромную и более низкооплачиваемую должность ординатора специального отделения 1-го Сводного военного госпиталя, в которое со всего фронта направлялись раненые с аневризмами. Здесь, в госпитале, Н.С. Коротков (как следует из документов) лично произвел 35 операций раненым с травматическими аневризмами. Продолжая настойчиво и последовательно решать поставленную перед собой задачу, Николай Сергеевич не мог не вспомнить настоятельного совета в каждом сомнительном случае прибегать к прослушиванию аневризм. И вполне возможно, что именно это послужило еще одним толчком в поиске решения, которое он целенаправленно искал.
После возвращения в Санкт-Петербург в апреле 1905 г. он начал готовиться к защите диссертации. Увлекшись сосудистой хирургией, Коротков начал собирать материалы для докторской диссертации по этой теме: 41 история болезни из 44, приведенных в докторской диссертации, представляют военный опыт Н. С. Короткова в Харбине. Выполняя в Военно-медицинской академии экспериментальную работу по коллатеральному кровообращению, он выслушал с помощью фонендоскопа звуковую гамму над периферическими артериями при их сдавлении и обнаружил звуки, которые при определенных условиях изменялись строго закономерно. Если наложить на плечо манжету Рива-Роччи и поднять в ней давление до исчезновения пульса на лучевой артерии, то никакие звуки в дистальном отрезке плечевой артерии не прослушиваются; но затем, если постепенно снижать давление в манжете, в том же месте сначала прослушиваются тоны, потом шумы, затем снова громкие тоны, интенсивность которых уменьшается, и, наконец, все звуки в плечевой артерии полностью исчезают. Метод измерения артериального давления, предложенный Рива-Роччи в 1896 году, был пальпаторным: измерение проводилось посредством прощупывания появления пульса на лучевой артерии после создания высокого давления в манжете, наложенной на плечо, и последующей медленной декомпрессии.
Значение этих наблюдений не было ему ясно. После доклада на научном заседании с рассказом об обнаруженном феномене, Коротков обратился к М.В. Яновскому, профессору кафедры диагностики и общей терапии, который, сразу же оценив перспективу практического применения открытия, придал целенаправленный характер дальнейшим исследованиям Н.С. Короткова. Это и позволило разработать современный метод измерения артериального давления. Сделанное Николаем Сергеевичем в 1905 году открытие было, можно сказать, «случайным». Именно чередование звуков, впервые описанное Н.С. Коротковым при декомпрессии плечевой артерии, стало позднее основой предложенного им метода определения максимального и минимального артериального давления у человека.
Осмыслением фактов и теоретическим обоснованием метод во многом обязан заслугам М.В. Яновского, о чем любил рассказывать его ученик З.С. Баркаган. Поэтому звуковой способ определения артериального давления сначала назывался методом Короткова–Яновского.
Н.С. Коротков продолжал работать над диссертацией. Однако мировую известность уже до защиты диссертации ему принесло короткое сообщение в «Известиях Императорской Военно-медицинской академии» (всего 281 слово – меньше страницы), в котором был представлен разработанный им аускультативный метод измерения артериального давления.
Защитить диссертацию в этом же году Короткову не удалось – он заболел чахоткой. В конце 1905 года Николая Сергеевича поместили на лечение в клинику Военно-медицинской академии. Когда он выздоровел, работы в Петербурге для него уже не оказалось, и военный врач ушел из армии. Коротков уехал в Сибирь на Витимские рудники, где пять лет выполнял исследования, изучая эффективность артериальных коллатералей. В 1910 г. он успешно защитил докторскую диссертацию на тему «Опыт определения силы артериальных коллатералей», которую официальные оппоненты профессора В.А. Оппель, С.П. Федоров и приват-доцент Н.Н. Петров во время защиты единодушно признали выдающейся.
После защиты диссертации Н.С. Коротков снова уезжает в Сибирь, работает в Витимско-Олекминском горнопромышленном округе хирургом и терапевтом на золотых приисках в Ленске. Здесь он стал свидетелем широко известной жестокой расправы над рабочими и был глубоко потрясен убийством невооруженных людей.
После этого Н.С. Коротков возвращается в Санкт-Петербург. С мая 1914 г. работает старшим врачом Петербургской клинической больницы им. Петра Великого, а с начала 1-ой мировой войны хирургом в «Благотворительном доме для раненых солдат» в Царском Селе. После Великой Октябрьской революции Николай Сергеевич работал главным врачом Мечниковской больницы в Петрограде до своей смерти от туберкулеза в 1920 году.
Угасал Николай Сергеевич долго и постепенно. За день до смерти его навестил товарищ по Военно-медицинской академии, который сразу же выписал направление в клинику. На следующий день, когда санитары привезли Н.С. Короткова в приемное отделение академии, он скоропостижно скончался от легочного кровотечения.
Похоронен Н.С. Коротков на Богословском кладбище Санкт-Петербурга. Найти, однако, его могилу пока не удалось.
Обычно выслушивают сосуды среднего калибра – сонную, подключичную, бедренную, подколенную артерии и аорту. Исследуемую артерию сначала пальпируют, затем приставляют фонендоскоп, стараясь не сдавливать сосуд, чтобы избежать возникновения стенотического шума.
Над артериями иногда можно выслушивать и тоны, и шумы, которые могут возникать в самих артериях, либо проводятся к ним с клапанов сердца и аорты. проводимые тоны и шумы выслушиваются только на близко расположенных к сердцу артериях.
У здоровых людей на сонной и подключичной артериях можно выслушать два тона. Первый тон обусловлен напряжением артериальной стенки при ее расширении во время прохождения пульсовой волны, второй – проводится на эти артерии от клапана аорты. На бедренной артерии иногда выслушивается один систолический тон, который образуется за счет колебаний стенки артерии в момент прохождения пульсовой волны.
При недостаточности клапана аорты первый тон над артериями становиться более громким за счет прохождения большой пульсовой волны, причем его можно выслушать на более отдаленных от сердца артериях – плечевой, лучевой. На бедренной артерии при этом пороке иногда выслушиваются два тона (двойной тон Траубе), происхождение которых объясняют резкими колебаниями сосудистой стенки как во время систолы, так и во время диастолы.
Шумы, выслушиваемые над артериями, чаще относятся к систолическим. На сонные и подключичные артерии обычно хорошо проводится шум, обусловленный стенозом устья аорты, связанный с понижением вязкости крови и увеличением кровотока (при лихорадке, анемии, базедовой болезни). Систолический шум иногда появляется при сужении или аневризматическом расширении крупных сосудов.
Выслушивание брюшного отдела аорты по средней линии живота от мечевидного отростка грудины до пупка может выявлять систолические и систоло-диастолические шумы, обусловленные стенозом или аневризматическим расширением этого отдела.
При сужении почечных артерий систолический шум выслушивается по наружному краю прямых мышц живота на 2,5-5 см выше пупка, в поясничной области.
У здоровых людей над венами как правило не выслушивается ни тонов, ни шумов. Но при анемии над яремными венами появляется так называемый шум волчка. Этот непрерывный дующий или жужжащий шум связан с ускорением кровотока при пониженной вязкости крови у больных анемией.
Измерение артериального давления
Давление в артериальной системе ритмически колеблется, достигая наиболее высокого уровня в период систолы и снижаясь в момент диастолы. Это объясняется тем, что выбрасываемая в систолу кровь встречает сопротивление стенок артерий и массы крови, заполняющей их. Давление в артериях повышается и возникает некоторое растяжение их стенок. В период диастолы артериальное давление снижается и поддерживается на определенном уровне за счет эластического сокращения стенок артерий и сопротивления артериол, благодаря чему продолжается продвижение крови в артериолы и капилляры. Следовательно, величина артериального давления пропорциональна количеству крови, выбрасываемой сердцем в аорту, т.е. ударному объему, и периферическому сопротивлению.
Артериальное давление выражают в миллиметрах ртутного столба. Нормальное систолическое (максимальное) давление колеблется в пределах 100-140 мм рт. ст., диастолическое (минимальное) – в пределах 60-90 мм рт. ст. Разница между систолическим и диастолическим давлениями называется пульсовым давлением, в норме оно равно 40-50 мм рт. ст.
Артериальное давление можно измерить прямым и непрямым способами. При прямом измерении иглу или канюлю, соединенную с трубкой манометром, вводят непосредственно в артерию. Этот метод широкого распространения не получил и применяется в основном в кардиохирургии.
Для измерения артериального давления непрямым способом существуют три метода: аускультативный, пальпаторный, и осциллографический.
В повседневной практике наиболее распространен аускультативный метод, предложенный Н.С. Коротковым в 1905 году, который позволяет измерить и систолическое, и диастолическое артериальное давление. Измерение производят с помощью сфигмоманометра.
Сфигмоманометр состоит из ртутного или пружинного манометра, соединенного резиновыми трубками с манжетой и резиновым баллоном для нагнетания воздуха. В баллоне у места отхождения трубки имеется специальный вентиль, позволяющий регулировать поступление воздуха в манометр и манжету и удерживать давление воздуха в них на желаемом уровне. Более точен ртутный манометр (аппарат Рива-Роччи). Он представляет собой сосуд с ртутью, в который опущена тонкая стеклянная трубка, прикрепленная к шкале с миллиметровыми делениями от 0 до 300.
Обычно давление измеряется в плечевой артерии. Для этого на обнаженное плечо обследуемого накладывают и закрепляют манжету, которая должна прилегать настолько плотно, чтоб между ней и кожей проходил всего один палец. Край манжеты, где вделана резиновая рубка, должен быть обращен книзу и располагаться на 2-3 см выше локтевой ямки. Мышцы руки должны быть расслаблены. В локтевом сгибе находят по пульсации плечевую артерию, прикладывают к ней фонендоскоп, закрывают вентиль сфигмоманометра и накачивают воздух в манжету и манометр. Высота давления воздуха в манжете, сдавливающей артерию, соответствует уровню ртути на шкале прибора. Воздух нагнетают в манжету до тех пор, пока давление в ней не превысит примерно на 30 мм рт. ст. уровень, при котором перестаёт определяться пульсация плечевой или лучевой артерии. После этого вентиль открывают и начинают медленно выпускать воздух из манжеты. Одновременно фонендоскопом выслушивают плечевую артерию и следят за показанием шкалы манометра. Когда давление в манжете станет чуть меньше систолического, над плечевой артерией начинают выслушиваться тоны, синхронные с деятельностью сердца. Показания манометра в момент появления тонов отмечают как величину систолического давления. Эта величина указывается с точностью до 5 мм рт. ст.
Н.С. Коротков описал четыре фазы звуковых явлений, которые выслушиваются во время измерения артериального давления над исследуемым сосудом.
Первая фазасоответствует появлению тонов над артерией. Они возникают в тот момент, когда давление артерии в систолу становиться чуть выше давления в манжете и первые порции крови, проникая в сосуд ниже места сужения, вызывают колебания расслабленной стенки пустого сосуда (хотя в действительности тоны появляются при уровне давления чуть ниже систолического, этой ничтожной разницей пренебрегают).
При дальнейшем понижении давления в манжете через сжатый участок артерии проникает все больше крови, колебания стенки артерии ниже места сужения усиливаются, тоны становятся громче, к ним присоединяются шумы, обусловленные вихревым движением крови ниже места сдавления — вторая фаза.
Еще большое снижение давления в манжете и уменьшение степени сужения артерии приводит к исчезновению шумов; звучность тонов в это время нарастает в связи с тем, что в этот период давление в манжете остается выше диастолического, артерия ниже места сдавления находится еще в расслабленном состоянии, а поскольку с каждой систолой в сосуд попадает все больше крови, колебания сосудистой стенки возрастают, и звучность тонов увеличивается. Момент появления громких тонов обозначается как третьяфаза.
Когда давление в манжете станет равно диастолическому и исчезнет всякое препятствие для кровотока по сосуду, колебания его стенки резко уменьшаются. Этот момент характеризуется выраженным ослаблением и исчезновением тонов– четвертая фаза.
При измерении артериального давления мы фактически регистрируем первую фазу – момент появления тонов, соответствующий систолическому давлению, и четвертую фазу – момент исчезновения тонов, отражающий минимальное диастолическое давление.
1. С.Е. Попов «Лекарь Николай Коротков», – СПб.: Инкарт, 2005, 104 с.
2. А. Власова «Тоны Николая Сергеевича Короткова, донесшиеся через годы», Российская газета «Вестник Московского Городского Научного Общества Терапевтов», апрель 2007, №7, с. 5.
3. А.Л. Гребенев Пропедевтика внутренних болезней: Учебник – 5-е изд., – М.: Медицина, 2001, 592 с.
Кто и как придумал измерять давление: очередная история вопроса
Сегодня мы предлагаем вам очередную заметку из рубрики, «как это было», в рамках которой мы уже коротко знакомили вас с историей возникновения шагомера, проблемой изучения феномена осознанных сновидений, настоящим «автором» электронной сигареты, а также большой историей изучения человеческого мозга.

На этот раз мы предлагаем историю измерения кровяного давления, благо она короткая: впервые давление измерили в 1733 году, и внутри мы расскажем о том, кто это сделал.
Кровяное давление можно измерять прямым путем или «непрямым», и к последнему относятся все неинвазивные методы, самыми распространенными из которых и наиболее «цитируемыми» являются цифровые и механические тонометры. Тем не менее, учитывая определенное увлечение этой «метрикой» среди производителей носимых гаджетов, груши и манжеты — уже не монополисты.
На страницах нашего блога вы могли читать обзор трекера W/me2, видеть подборку современных гаджетов, которые умеют или могли бы уметь делать замеры. Слухи про вторую модель Apple Watch систематически наделяют новые часы датчиком давления, а лидер рынка Fitbit еще в прошлом году заверил устами генерального директора, что добавит возможность мониторить давления в текущем году. Так или иначе, это все методы «не классические»
Что будет в будущем, конечно, никто из нас толком не знает, а вот немного заглянуть в прошлое мы посмели. Итак, впервые кровяное давление было измерено Стивеном Хейлсом. Тот самый случай, когда медицина и религия успешно «уживались» в одной голове и не мешали друг другу.
Богослов и естествоиспытатель родился в 1677 году в многодетной семье. Обучался теологии и естественным наукам, после чего отправлял должность викария в одном из графств.

Впрочем, запомнился он отнюдь не как философ или теоретик христианства, но как ученый естествоиспытатель, с чьим именем связано несколько крупных открытий в ботанике, ряд изобретений, а также первые опыты по измерению давления. Этим опытам посвящена вторая часть его книги «Statical Essays», где приведены описания экспериментов и таблицы впервые получаемых данных.
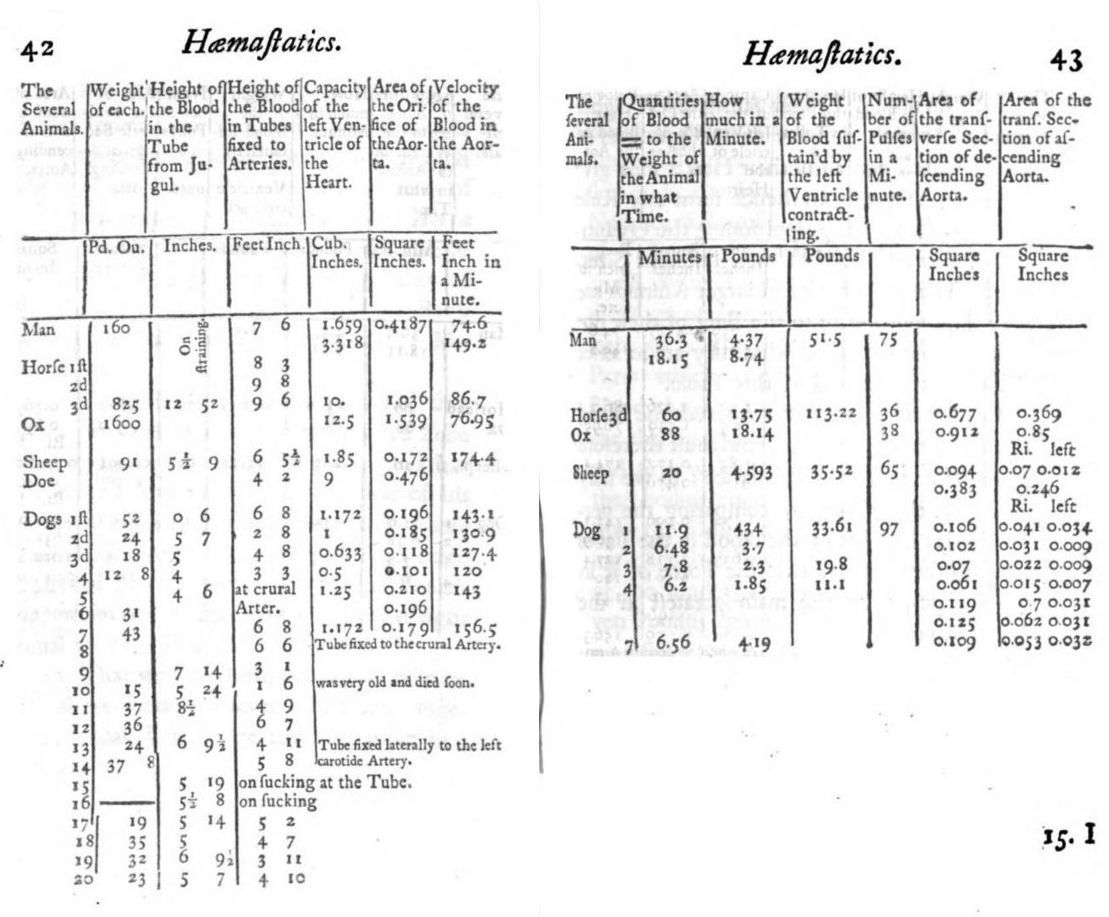
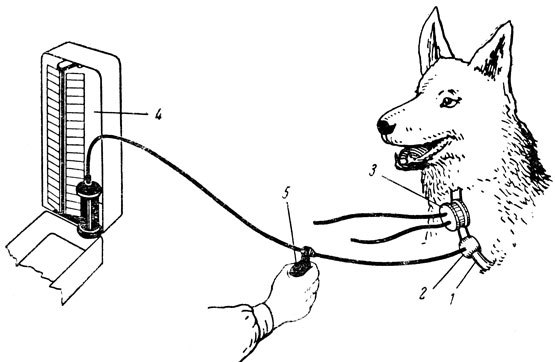
Надо непременно уточнить, что первые опыты со вставкой трубки в сосуды для определения того, на какую высоту поднимается кровь, производились, конечно, не на людях, за что, кстати, Хейлса критиковали, в том числе и известные современники. Одним из них был поэт Александр Поуп, страстный любитель собак.
Сохранилось изображение одного из первых опытов Хейлса, который он проводил на лошадях:

Так или иначе этот «живодерский» подход наделил Хейлса званием первого человека, который измерил кровяное давление, а «Гемостатика», книга из второй части «Statical Essays» — памятник об этом и тому доказательство. Свои эксперименты Хейлс проводил примерно с 1709 года.
Кстати, в первой части автор рассуждает о роли воздуха в жизни животных и растений, обращает внимание на способности корней некоторых образцов весьма избирательно поглощать минеральные вещества из почвы, рассуждает о качестве воздуха и влиянии его на продолжительность жизни. Эти наблюдения побудили его изобрести вентилятор!
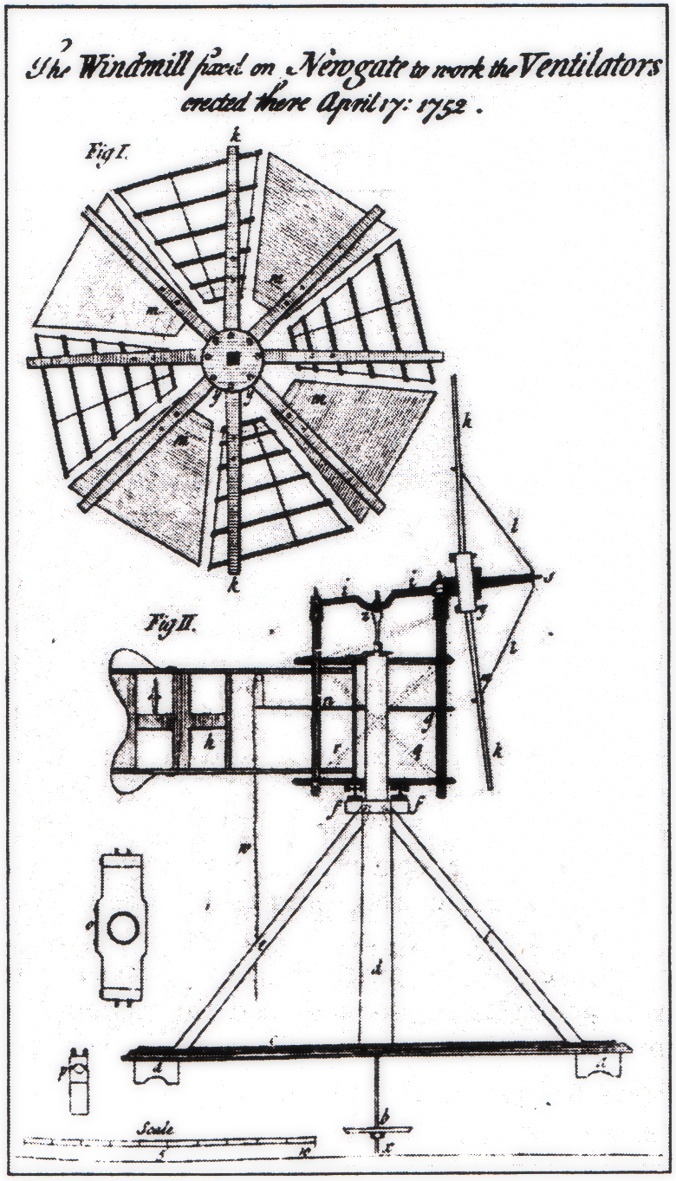
И тогда же его начали применять в тюрьмах, на заводах, в портах, что существенно (по тем меркам) повысило продолжительность жизни работников и отбывающих наказание преступников.
Надо сказать, что открытые Хейлсом возможности не сразу нашли применение в клинической медицине, и прошло почти сто лет, прежде чем опыты по измерению кровяного давления были продолжены. Продолжил же их физик Жан Луи Мари Пуазёйль.

Его вклад в гемодинамику неотрывен от физических экспериментов, и одни из них подталкивали другие. Так, в результате исследований был сформулирован закон, носящий его имя, как и одно из ламинарных течений.
Его исследования в области истечения жидкости через тонкую цилиндрическую трубку получили широкое применение для определения вязкости и скорости течения в капиллярах. Впервые для определения давления воспользовался ртутным манометром, U-образным «девайсом», который помог ему зафиксировать давление в том числе и у человека. Произошло это во время ампутации бедра, и выражалось как 120 мм. рт. ст. Собственно, традиция «ртутного столба» берет свои корни именно от ртутного манометра Пуазёйля. Открытия ученого, связанные с медициной, пришлись на конец 30-х годов 19 века.
Его «U» усовершенствовал выдающийся физиолог Карл Людвиг, которому принадлежит масса важных открытий в медицине, в том числе и в области сердечно-сосудистых заболеваний, нервной системы и т. п.

Давление он предлагал измерять с помощью кимографа. Так он назвал свой «гаджет», который по сути являл собой усовершенствованный ртутный манометр и позволял графически оформлять и регистрировать результаты давления в разных условиях.
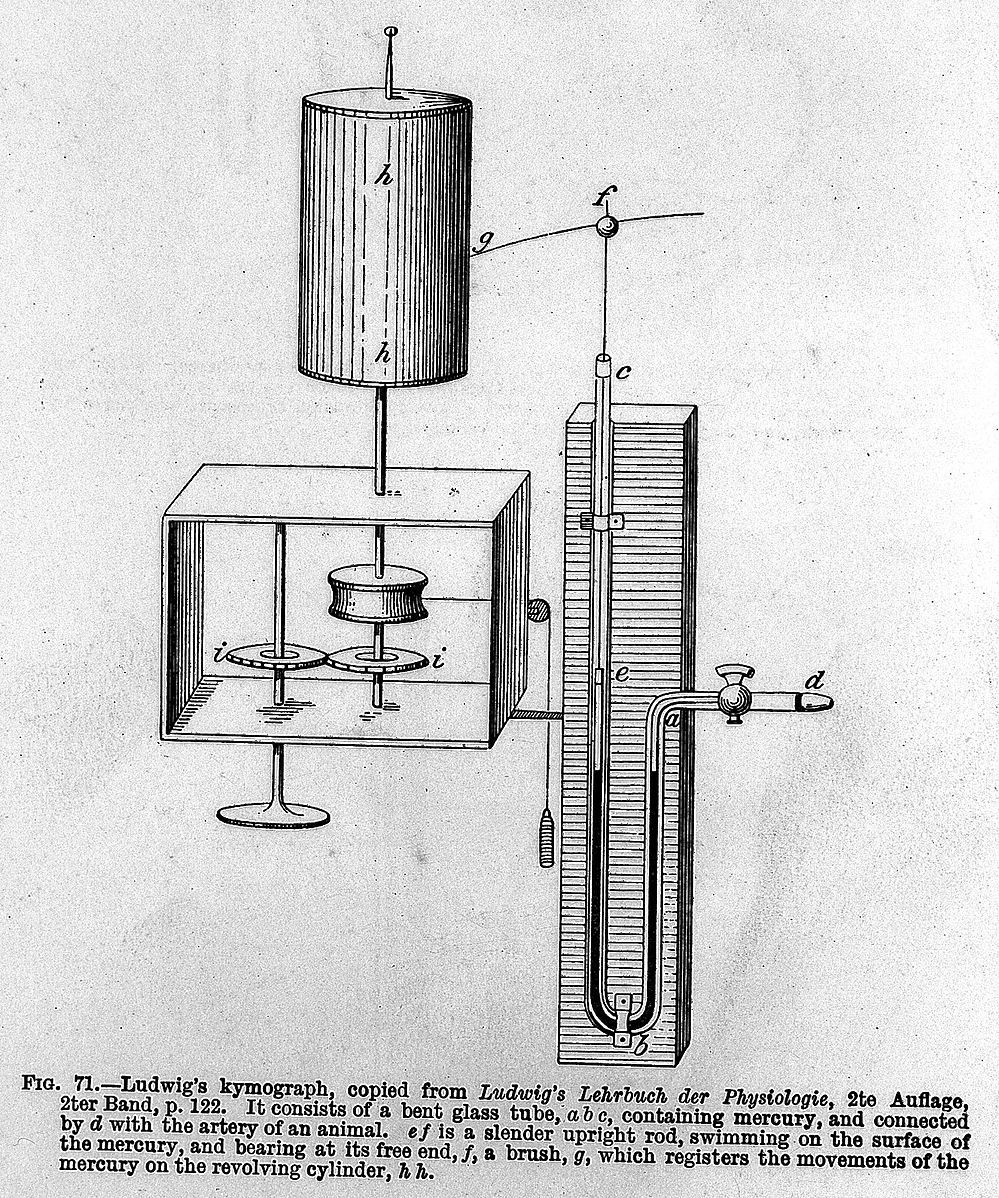
Так как в основе был ртутный манометр, использованный Пуазёйлем, то метод Людвига был также инвазивным, и одна из сторон трубки, погружаемой в артерию, закреплялась в ней с помощью катетера. Опыты на животных позволили обнаружить ряд закономерностей между дыхательными процессами и давлением крови. Позднее появился еще один прибор — «кровяные часы Людвига» для измерения регионарного кровотока и сердечного выброса. Это было около 1847 года.
Эти опыты, в отличие от чисто научных экспериментов того же Хейлса, уже могли применяться в медицине, однако клиническую практику методы измерения смогли пополнить позднее, тогда, когда появились первые возможности неинвазивного измерения. Они связаны с именем Карла Вирордта, который также работал в середине 19 века.

Он работал над методами измерения кровотока, в результате чего предложил прибор, который был назван сфигмограф и положил начало сфигмографии как методу в медицине. Ученый базирует свой метод измерения на гипотезе, что косвенно давление может быть измерено путем «противодавления» при котором прекращается пульсация. И первые записанные им показания перед вами:

Собственно, эта идея с пульсацией, или биением, в процессе измерения давления актуальна и поныне.
Над усовершенствованием устройства Вирордта работал Этьен-Жюль Марэ, который известен и как физиолог, и как кардиолог, и как фотограф, который положил начало целому направлению — хронофотографии.

Марэ ввел в клиническую медицину первый сфигмограф, который разрабатывался совместно с часовщиками «Бреге», а также методом плетизмографии попытался получить данные о давлении.
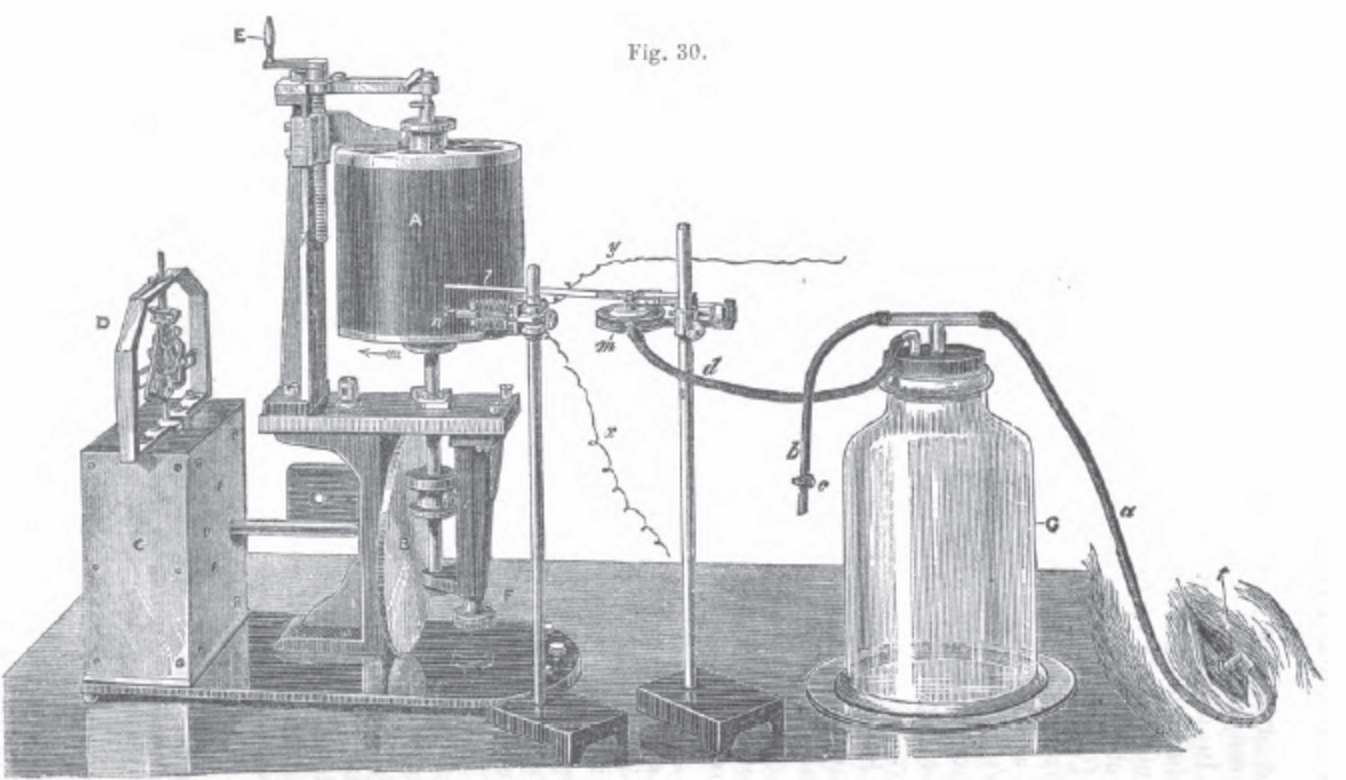
Его работа «Давление и скорость потока крови» вышла в 1876 году, где он описал принцип расслабления артериальной стенки, и добился на своем аппарате впервые двух цифр: систолического и диастолического давления.

После измерения давления методом помещения руки в стеклянную колбу, то есть методом Марэ, возник еще один, похожий, но улучшенный. Его предложил Самуэль Зигфрид Карл Риттер фон Баш. В 1881 году он заменяет колбу на резиновый мешочек с водой, который уже обматывается вокруг руки. Но при том, что этот метод уже напоминает как бы современные тонометры, показывал он только верхнее, систолическое давление.
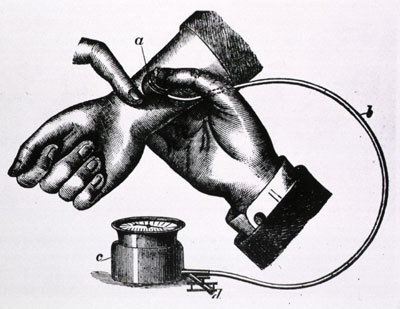
Прибор Баша модернизирует, еще более уподобляя современным, знаменитый кардиолог Пьер Потэн, который в 1899 году меняет воду в резиновом мешочке на воздух, который также, оказывая давление на руку меняет «положение» ртути в сфигмоманометре, регистрируя верхнее давление.
Полую резиновую манжету для измерения давления использовал и Густав Гартнер, однако созданное им изобретение он впервые назвал иначе. Так он ввел в обиход термин «тонометр», и именно так по сей день мы и называем приборы с аналогичным назначением.

Несколькими годами ранее, в 1896 году появился новый метод при старом названии оборудования. Его появление связано с именем Рива-Роччи.
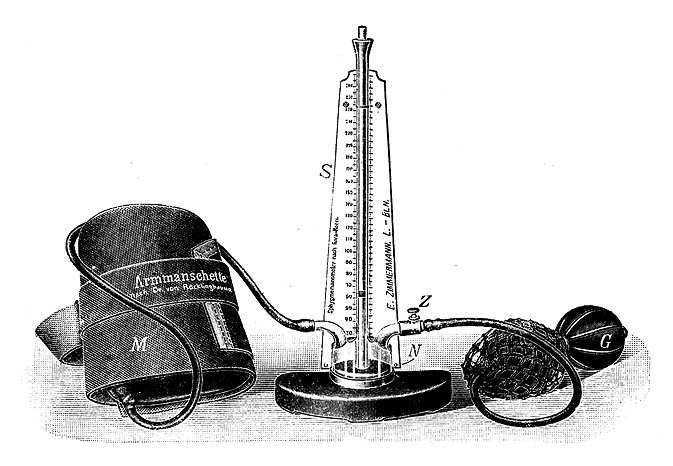
Суть его метода заключалась в следующем. В резиновую шину, опоясывающую руку, нагнетался воздух, и показания ртутного столба, при которых прекращалась пульсация, соответствовали систолическому давлению. Затем воздух постепенно выпускался, и возвращение пульсации фиксировалось как диастолическое давление.
Изобретение Рива-Роччи без посягательства на метод слегка модернизировал немецкий врач Генрих фон Реклингхаузен, заменив ртутную шкалу пружинной, а резиновую шину манжетой, близкой к нынешним.

Этот метод используется и сейчас в клинической практике во всем мире. Открыл его в 1905 году российский военный врач, заслышав шумы, которые возникают при накачивании грушей манжеты. Получилось это по воле случая, поэтому теоретическими обоснованиями данный метод обязан другому профессору, фамилия которого одно время стояла рядом в сочетании «Метод Коротково-Яновского».

Согласно этой механике, уровень давления в манжете, зафиксированный во время первого шума, показывает верхнее давление. Когда же постепенно кровоток выравнивается, и звуки пропадают, фиксируется давление диастолическое.
Дальнейшее развитие возможностей измерения давления связано уже скорее с созданием и совершенствований новых аппаратов, тонометров и других девайсов, и все основные фамилии практиков перечислены.
Источники: http://tardokanatomy.ru/content/arterialnoe-davlenie-i-puls, http://studentmedic.ru/referats.php?view=2326, http://www.pvsm.ru/davlenie/108985