Артериальное давление при нефропатии
Симптомы и способы лечения гипертонической нефропатии
Болезни сосудов могут пагубно влиять на состояние почек. Подобными патологиями нередко вызывается гипертоническая нефропатия. Заболевание находится в МКБ 10 под кодом I12. Из-за него происходят патологические изменения в функционировании внутреннего органа. Довольно часто такой диагноз ставят пациентам, которые пережили гипертонический криз.
Нефропатия гипертонического типа является очень опасной для здоровья человека. Из-за того, что болезнь длительное время себя не проявляет, гипертоник даже и не знает о том, что в его организме происходят серьезные изменения. Перед тем, как перейти к симптомам нефропатии, стоит ознакомиться с причинами, вызывающими ее развитие.
Появлению гипертензивной нефропатии могут поспособствовать следующие факторы:
- Высокий уровень содержания жиров в крови. Повышенные значения холестерина увеличивают вероятность развития нефропатии у гипертоников;
- Гипертонический криз. Высокое давление, которое наблюдается ежедневно, чревато серьезными последствиями для организма. В кризовый период тысячи пациентов сталкиваются с поражением почек;
- Протеинурия. Такое состояние диагностируют при обнаружении повышенной концентрации белка в моче гипертоника. Если оно наблюдается продолжительное время, то избежать нефропатии будет очень сложно;
- Отеки. Этот симптом проявляет себя на поздних стадиях развития патологического процесса. Если отеки наблюдаются на протяжении большей половины суток, значит, почки не справляются со своей работой.
Гипертоническая нефропатия – это одно из заболеваний, которое необходимо диагностировать на начальной стадии. Повысить свои шансы на быстрое выявление нарушения работы почек поможет регулярная сдача анализов для контроля уровня белка в моче.

На ранних стадиях патология ничем не беспокоит человека и обнаружить ее можно, только регулярно сдавая анализы
Патология почек, которую включает в себя международная классификация заболеваний, проходит несколько этапов развития. Условно медики делят этот процесс на 4 отдельных этапа:
- 1 стадия. Самое начало болезни. На этом этапе человек может не догадываться об отклонении в работе почек, так как характерная для него симптоматика полностью отсутствует. В анализах иногда наблюдается незначительные изменения, которым обычно не придают особого значения;
- 2 стадия. Данный этап называют изолированным. В анализах гипертоника появляются видимые изменения, при этом клиническая картина болезни до сих пор отсутствует. Как правило, на патологию почек указывает присутствие следов белка в моче. Также могут обнаружиться эритроциты, измененные кровяные клетки;
- 3 стадия. Основные симптомы касаются работы сердечно-сосудистой системы. У пациента повышается давление, но его пока еще можно нормализовать с помощью медикаментов. В анализах вновь наблюдаются отклонения во многих показателях;
- 4 стадия. Заключительный этап развития нефропатии. Пациента начнут беспокоить и почечные, и сердечные нарушения. Ему придется постоянно бороться с плохим самочувствием. Находиться в таком состоянии без присмотра специалиста очень опасно.
Симптоматика
Нефропатия гипертонического типа обычно беспокоит людей преклонного возраста. Это заболевание считается достаточно опасным, так как поначалу оно протекает бессимптомно. К тому же патология с трудом поддается диагностике. Как правило, при данном диагнозе пациенты жалуются на частые головные боли, головокружения и слабость. Их беспокоит дискомфорт в области сердца и повышенные значения артериального давления. Все эти признаки указывают на болезнь, которая находится в самом начале развития.

На начальных стадиях симптомы неспецифические: головная боль, слабость
Гипертоническая нефропатия 2 стадии имеет другие симптомы:
- Повышение АД в течение дня;
- Неприятный запах изо рта и металлический привкус;
- Отеки в разных частях тела.
С каждой новой стадией симптомы заболевания становится более выраженными. Если гипертоника стали беспокоить такие болезненные состояния, ему следует немедленно обратиться за медицинской помощью.
Диагностика
Диагностические методы помогают определить, действительно ли недомогание гипертоника вызвано нефропатией. Ведь симптомы, характерные для нее, часто возникают и при других болезнях почек. Чтобы это понять, следует изучить ранее полученные функциональные и лабораторные исследования, разобраться в клинических признаках патологии и выявить вероятность присутствия генетического фактора.
Лабораторная диагностика помогает определить стадию болезни. Для этого пациенту необходимо пройти следующие методы исследования:
- Полный анализ урины;
- Проба Зимницкого;
- Липидограмма;
- Проба Реберга;
- Анализ крови.

Лабораторные анализы позволят определить степень поражения почек
Дополнительно проводятся функциональные методы исследования:
- Ангиография сосудистой системы;
- Ренография с гиппураном;
- МРК;
- КТ;
- Рентген с контрастом.
На первых двух стадиях развития нефропатии почки все еще сохраняют свою функцию. Поэтому основой лечения для таких случаев является прием медикаментов, нормализующих показатели АД. Как и при гипертонии, будут назначены:
Пациенту необходимо постоянно принимать лекарство, понижающее давление. Дозировка медикамента должна быть оптимальной, так как повышенная доза вполне может привести к противоположному результату.
При прогрессировании болезни домашним лечением не всегда удается обойтись. В таком состоянии пациенту будет назначено стационарное лечение. Медики понизят ему давление до оптимального значения. Также перед ними появится задача устранить отек и контролировать работу почек.
Народные средства
Гипертоническая нефропатия требует немедленной коррекции значений АД. Для этого можно использовать лечение народными средствами. Так как на причину болезни они практически не влияют, то их применение будет целесообразным в комплексе с традиционной терапией.

Народные средства помогают справиться с симптомами, но не с причиной
Привести показатели давления при нефропатии помогут средства на основе:
- Льняных семян;
- Сосновых шишек, настоянных на водке;
- Клюквы, которая перемешана с натуральным медом.
При систематическом использовании народных средств можно добиться устойчивого улучшения самочувствия.
Профилактика
Чтобы предупредить гипертензивную нефропатию, гипертоникам следует на постоянной основе соблюдать лечебную диету. В основе рациона больного должны находиться такие продукты и блюда:
- Нежирная рыба;
- Печень;
- Ненаваристые супы;
- Каши;
- Некислые фрукты;
- Овощи.
В день гипертоник должен съедать до 2500 калорий. Также непременно нужно отказаться от употребления:
- Блюд с высоким содержанием углеводов;
- Мучных изделий;
- Жирных и жареных блюд;
- Соленой пищи и маринадов;
- Кофе;
- Соусов.
Более подробно свое меню гипертоникам следует обсуждать с лечащим врачом.
Осложнения и прогноз
Пока болезнь находится на начальных стадиях развития, врач может говорить о благоприятном прогнозе лечения. Все потому, что почки на первых этапах могут нормально функционировать.
На последних стадиях прогноз менее утешительный. На выздоровление стоит рассчитывать лишь при условии регулярного наблюдения у врача. В остальных случаях не избежать возникновения осложнений. Они проявляются в виде таких состояний:
- Уремия;
- Инфаркт;
- Отказ почек;
- Почечная недостаточность;
- Инсульт.
Также нужно помнить о том, что лечение запущенной гипертонической нефропатии требует применения огромного количества медикаментозных препаратов, которые не самым лучшим образом отражаются на состоянии желудка и печени.
Гипертензивная нефропатия
Гипертензивная нефропатия – группа патологических состояний, объединенных сочетанием стойкого повышения артериального давления и поражением выделительной системы вплоть до развития хронической почечной недостаточности. Проявления зависят от формы патологии, обычно наблюдаются симптомы гипертензии (кардиалгии, головные боли, нарушения сердечного ритма) и аномалии водно-солевого обмена (изменения диуреза, появление отеков). Диагностика – анализы, мониторинг давления, ЭКГ, УЗИ, УЗДГ органов мочевыделительной системы. Лечение определяется этиологией и степенью повреждения выделительной системы, включает антигипертензивные средства, ограничение потребления соли, поддерживающие мероприятия.
Гипертензивная нефропатия
Гипертензивная нефропатия является сборным названием почечных патологических состояний, обусловленных стойкой гипертензией первичного характера. Некоторые авторы включают в эту группу также повреждения почек, вызванные вторичным повышением артериального давления. В частности, под данный критерий подходит так называемый «почечный порочный круг» – увеличение артериального давления провоцирует поражение почек, а повреждение юкстагломерулярного аппарата еще больше увеличивает АД. Данный тип нефропатии является вторым по распространенности, в основном поражает лиц пожилого возраста. Женщины страдают несколько чаще мужчин, однако у последних нефропатия осложняется уродинамическими расстройствами. Распространенность и половое распределение заболевания соответствуют эпидемиологии гипертонической болезни.
Причины гипертензивной нефропатии
Главной причиной патологии выступает стойкое повышение артериального давления в течение длительного периода (месяцы и годы). Возникает первичный склероз (первично-сморщенные почки), который и лежит в патогенетической основе нефрологических нарушений. Однако далеко не у всех больных гипертонической болезнью выявляются подобные расстройства, что свидетельствует о наличии определенных сопутствующих факторов, делающих почечные элементы более подверженными влиянию повышенного артериального давления. К таковым относят следующие обстоятельства:
- Пожилой возраст. У лиц старше 40-50 лет выше вероятность развития гипертензии, изменяется ряд метаболических процессов, уменьшается эластичность сосудистой стенки, снижается регенеративный потенциал. В результате повреждения нефронов из-за высокого АД восстанавливаются не в полном объеме, нефроны замещаются соединительной тканью, что и ведет к нефропатии.
- Вредные привычки.Табакокурение, употребление алкогольных напитков, переедание повышают нагрузку на многие системы организма, включая выделительную. При наличии гипертензии это служит дополнительным фактором, увеличивающим вероятность гипертензивной нефропатии.
- Генетическая предрасположенность. Как и в отношении гипертонической болезни, поражение почек от высокого кровяного давления у одних лиц происходит легче, нежели у других. В ряде случаев доказан семейный тип наследования таких особенностей, что говорит об их генетической природе.
- Наличие сопутствующих патологий. Наличие сахарного диабета, заболеваний мочевыделительной системы, хронических инфекционных патологий иных органов облегчает развитие нефропатии от повышенного давления крови.
Процессы патогенеза в случае гипертензивной нефропатии сложны и многообразны, что обуславливает богатую и разнообразную клиническую картину этого состояния. Согласно наиболее общепринятому мнению, повышенное артериальное давление негативно влияет на стенки почечных сосудов мелкого калибра, сначала снижая их эластичность, а затем приводя к гиалинозу и склерозу. Это затрудняет питание почечной ткани, стимулирует образование в ней соединительнотканных рубцовых элементов. На поздних этапах происходит отмирание и склероз нефронов и канальцев, количество функционирующих единиц уменьшается, что клинически приводит к развитию ХПН, а морфологически – к картине первично-сморщенной почки.
Дополнительные и сопутствующие патологические процессы (атеросклероз почечных сосудов, ангиопатия при диабете, уродинамические расстройства, воспалительные изменения при пиелонефрите и гломерулонефрите) ускоряют и усугубляют нефропатию. При вовлечении в процесс элементов юкстагломерулярного аппарата увеличивается производство ренина, который повышает уровень давления в артериях посредством активации ренин-ангиотензин-альдостероновой системы. Это ведет к образованию «порочного круга» и также является фактором, ухудшающим состояние больных с данной патологией.
Симптомы гипертензивной нефропатии
Проявления патологии зачастую стертые, так как нефрогенные симптомы долгое время маскируются жалобами, обусловленными гипертензией, и сопутствующими заболеваниями. Одной из первых жалоб больных данной нефропатией является никтурия – увеличение доли ночного диуреза. Это приводит к тому, что пациент может просыпаться ночью (нередко несколько раз) по причине позывов к мочеиспусканию. Следствием становится снижение качества сна, недосыпание и связанные с ним проявления – понижение трудоспособности, головные боли, раздражительность. Выраженность никтурии тем выше, чем сильнее поражение почек.
По мере прогрессирования гипертензивной нефропатии к симптомам присоединяется задержка жидкости в организме, что проявляется отеками лица. Изначально они возникают по утрам и исчезают в течение нескольких часов после пробуждения, постепенно становятся все более стойкими, сохраняются длительное время. Отеки усугубляет употребление продуктов, способных действовать как осмотический фактор – соленых и пряных блюд, алкогольных напитков. Развитие отеков отражает нарушения водно-солевого обмена, которые могут негативно влиять на течение основного заболевания – артериальной гипертензии. Из-за замедления вывода жидкости и электролитов возрастает объем циркулирующей крови, что усиливает давление на сосудистые стенки.
При длительном течении патологии помимо никтурии и отеков регистрируется уменьшение объема суточного диуреза или количества выделяемой мочи. Больные отмечают уменьшение порций жидкости при каждом мочеиспускании, иногда возможны ложные позывы. Это свидетельствует о значительном снижении скорости клубочковой фильтрации, что указывает на состояние, пограничное с хронической хронической почечной недостаточностью. При ее присоединении помимо вышеперечисленных отеков, головных болей, кардиалгий выявляется неприятный (аммиачный) запах изо рта и от тела больного, возникает кожный зуд, сухость слизистых и кожи.
Осложнения
Наиболее частым осложнением (по мнению ряда авторов – закономерным исходом) гипертензивной нефропатии является хроническая почечная недостаточность (ХПН). Она возникает по причине гибели большинства функциональных единиц почки – нефронов и ишемии органа из-за сосудистых расстройств, приводит к азотемии и ряду метаболических нарушений. Острые формы недостаточности на фоне только лишь гипертензии развиваются крайне редко. Сложные патогенетические взаимоотношения при данной патологии также могут стимулировать развитие мочекаменной болезни, облегчают инфицирование и воспаление (гломерулонефрит, нефрит), уродинамические нарушения.
Диагностика
Определением наличия гипертензивной нефропатии занимается врач-нефролог или кардиолог в зависимости от превалирования проявлений со стороны той или иной системы. В любой ситуации важна тесная кооперация между специалистами для уточнения вопросов диагностики, лечения и составления прогноза заболевания. В целом диагностический процесс можно разделить на две части – определение причин стойкого увеличение уровня АД и наличия обусловленных этим ренальных поражений. С этой целью применяют ряд инструментальных и лабораторных методик:
- Расспрос и сбор анамнеза. У больного уточняют, как давно у него имеются признаки гипертензии (головные боли, сердцебиения и другие), есть ли установленный диагноз гипертонической болезни. Диагностическим критерием нефропатии вследствие высокого уровня АД является его наличие на протяжении не менее 10 лет у больных, не достигших пятидесятилетнего возраста, и 5 лет – у более пожилых лиц. При осмотре обращают внимание на наличие или отсутствие отеков, их выраженность, характер распределения (преимущественно – на лице в первую половину дня).
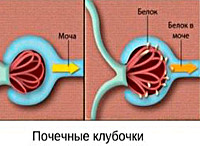
- Биохимия крови. На начальных этапах нефропатии патологических изменений нефрогенного генеза в крови не определяется. При сильном уменьшении клубочковой фильтрации и нарастании признаков ХПН возникает снижение уровня общего белка, гипорегенеративная анемия, рост значений азота, мочевины, креатинина и липидов. В моче отмечается наличие белка (до 1-3 г/л), выраженность протеинурии напрямую зависит от степени повреждения почек.
- Функциональные почечные пробы. Наиболее информативным методом является проба мочи по мочи по Зимницкому – с ее помощью оценивается объем суточного диуреза, плотность выделяемой жидкости, соотношение дневного и ночного объема мочи. При гипертензивной нефропатии возникает никтурия (увеличение ночного диуреза), уменьшение общего суточного количества мочи. Проба Проба Реберга позволяет выяснить скорость клубочковой фильтрации: при нефропатии ее значение будет менее 60, чем сильнее выражены повреждения нефронов – тем ниже показатели.
- Инструментальные исследования.Экскреторная урография подтверждает замедление скорости фильтрации – контраст выводится почками значительно дольше референсных значений. На УЗИ почек первоначально может не отмечаться никаких изменений, при длительно протекающем состоянии размеры органов уменьшаются, их поверхность становится бугристой, деформируется чашечно-лоханочная система.
Дифференциальную диагностику производят с другими видами нефропатии воспалительного и невоспалительного характера. На стадии возникновения ХПН крайне сложно дифференцировать собственно гипертензивную нефропатию от других схожих состояний, поскольку достоверно неизвестно, что возникло первично – заболевание почек или увеличение АД. Для подтверждения диагноза могут назначить определение уровня гормонов, радиоизотопные исследования, другие типы диагностических мероприятий.
Лечение гипертензивной нефропатии
Терапия данного поражения почек комплексная, неразрывно связанная с лечением основной патологии – артериальной гипертензии. Поэтому многие специалисты разрабатывают терапевтические мероприятия в первую очередь с учетом устранения повышенного АД, учитывая факт наличия пониженной клубочковой фильтрации в фармакокинетике применяемых лекарственных средств. Таким образом, лечебная схема при гипертензивной нефропатии является модифицированной версией антигипертензивной терапии и состоит из следующих нелекарственных и фармакологических компонентов:
- Нелекарственные мероприятия. Больным артериальной гипертензией с признаками поражения почек важно соблюдать оптимальный водный режим, уменьшать потребление хлорида натрия в рационе (максимально — 2,4 грамма в сутки). В то же время, полная отмена поваренной соли способна вызывать гипонатриемию, увеличивать уровень азота крови, снижать интенсивность почечного кровотока. Поэтому разработка диеты при гипертензивных формах поражения выделительной системы должна осуществляться индивидуально, с учетом показателей конкретного больного.
- Ингибиторы ангиотензинпревращающего фермента. Ингибиторы АПФ наиболее эффективны при ряде форм артериальной гипертензии, обладают нефропротективным действием. Их применение не только способствует снижению белка в моче, но и активирует процессы почечного кровотока.
- Блокаторы ангиотензиновых рецепторов. Включают группу средств, эффект от применения которых во многом схож с ингибиторами АПФ, поскольку целью их воздействия является блокирование того же механизма увеличения артериального давления. При тяжелых формах нефропатии возможно совместное применение медикаментов из двух перечисленных групп.
- Антагонисты кальция. Эти препараты способствуют усилению кровоснабжения почек, что позволяет снизить скорость деградации нефронов, процессов склерозирования почечной ткани. Их прием в сочетании с блокаторами ангиотензиновых рецепторов и ингибиторами АПФ эффективно уменьшает выраженность протеинурии.
- Вспомогательные средства. Лечение патологии должно обязательно включать препараты для борьбы с сопутствующими нарушениями. Чаще всего назначаются диуретики для нормализации суточного объема мочи и снижения отеков, статины и антиагреганты для улучшения реологических свойств крови, гипогликемические препараты – при наличии диабета и уменьшения толерантности к глюкозе.
До начала и во время лечения необходим обязательный мониторинг выделительной функции почек посредством контроля биохимических показателей мочи и крови, требуется регулярная оценка уровня артериального давления. Эффективность лечебных мер максимальна при стойком сохранении уровня АД не более 130/60 и протеинурии не выше 0,5 г/л, даже кратковременные периодические нарушения схемы терапии значительно ухудшают течение заболевания. При развитии признаков ХПН показано назначение гемодиализа и инфузионной терапии.
Прогноз и профилактика
Прогноз относительно благоприятный при соблюдении правил диеты и схемы лечения, регулярном контроле уровня АД, метаболических процессов и биохимических показателей работы почек. Пренебрежение предписаниями специалиста чревато нарастанием почечных нар ушений до уровня ХПН и уремии, возможны осложнения со стороны сердечно-сосудистой и нервной систем из-за гипертензивных явлений (инфаркты, инсульты). Профилактические мероприятия показаны всем лицам со стойким увеличением уровня АД. К ним относят сдачу общих и биохимических анализов крови и мочи не реже одного раза в 6 месяцев с их последующей интерпретацией врачом-нефрологом. Такой мониторинг позволяет рано выявить признаки поражения почек и скорректировать основную антигипертензивную терапию.
Нефропатия при гипертензии
Возникает гипертоническая нефропатия в результате отягощенной наследственности или воздействия отрицательных факторов внешней среды. Выделяют 4 стадии развития болезни, последняя из которых приводит к почечной недостаточности и необратимым поражениям органа. У пациента, страдающего от этой болезни, возникает некупированное повышение артериального давления, значительные отеки и изменения в общем анализе мочи.
Нефропатия возникает при длительно текущей артериальной гипертензии.
Причины развития
Спровоцировать нефропатию может воздействие на организм человека таких патологических факторов:
- преклонный возраст пациента;
- наследственная предрасположенность;
- курение;
- употребление алкоголя;
- бесконтрольный прием токсических лекарственных препаратов;
- сахарный диабет;
- атеросклероз;
- инфекция мочеполовых путей;
- гломерулонефрит;
- частые гипертонические кризы;
- избыточное потребление соли;
- малоактивный образ жизни;
- отсутствие необходимого лечения гипертонии.
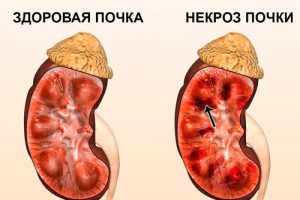 Сосудистые изменения в органе постепенно приводят к развитию некроза в нем.
Сосудистые изменения в органе постепенно приводят к развитию некроза в нем.
Развитие нефропатии при высоком давлении обусловлено повреждением сосудистой стенки артериол, которые непосредственно участвуют в фильтрации и реабсорбции мочи. При этом они теряют свою эластичность, становятся склерозированными и неспособными регулировать тонус и просвет сосуда. Это приводит к нарушению кровоснабжения паренхимы почек, склерозу или некрозу гломерул, нефронов и канальцев, что нарушает функциональную активность органа.
Степени нефропатии
Выделяют 4 стадии развития болезни, в каждой из которых существуют свои особенности течения патологического процесса. Начальная степень характеризуется незначительными функциональными расстройствами работы почек и является полностью обратимой. На второй стадии у пациента появляются первые симптомы нефропатии в виде учащенного мочеиспускания и нарушений в общем анализе мочи. Для 3 степени болезни характерна выраженная симптоматика с головной болью и значительным повышением артериального давления, однако заболевание можно вылечить. Нефропатия 4 стадии быстро переходит в почечную недостаточность и вызывает полное расстройство работы органа.
Основные признаки развития патологии
Гипертоническая нефропатия вызывает развитие у пациента такой характерной клинической картины:
 Признаком неполадок с органами мочевыделения может стать аммиачный запах изо рта.
Признаком неполадок с органами мочевыделения может стать аммиачный запах изо рта.
- высокое артериальное давление, которое невозможно снизить с помощью медикаментозных препаратов;
- отеки нижних конечностей, а в тяжелых случаях всего тела, которые появляются по утрам;
- головная боль;
- головокружение;
- общая слабость и разбитость;
- потеря сознания;
- запах аммиака изо рта;
- металлический привкус на языке;
- одышка;
- нарушение ритма работы сердца;
- когнитивные расстройства;
- тревожность;
- учащенное мочеиспускание.
Вернуться к оглавлению
Как диагностируют?
Нефрогенную артериальную гипертензию можно выявить после проведения ряда лабораторных и инструментальных исследований. Важно собрать полный анамнез болезни пациента. Также проводится ультразвуковая диагностика и допплерография сосудов почек. Как дополнительный метод используют магнитно-резонансную и компьютерную томографию. Еще выполняется ангиография и экскреторная урография. Нужно сдать общий анализ крови и мочи.
В чем заключается эффективное лечение?
Терапия нефропатии, сочетанной с артериальной гипертензией, заключается в нормализации уровня артериального давления. Для этого рекомендуется принимать антигипертензивные препараты. Чаще с этой целью используют бета-адреноблокаторы, ингибиторы АПФ и кальциевых каналов, антагонисты кальция или блокаторы выделения ренина. Выбор медикаментозных средств зависит от особенностей течения заболевания у конкретного больного. Также показаны калийсберегающие диуретики. Нужно исключить из рациона продукты, содержащие большое количество соли, а также отказаться от курения и употребления алкогольных напитков. В сочетании с традиционными используются методы народной медицины. Полезными будут молотые семена льна, клюква, смешанная с медом, и настойка сосновых шишек.
Что будет, если не лечить?
Отсутствие необходимой терапии при нефропатии и гипертонии приводит к развитию у пациента таких осложнений:
- почечная недостаточность;
- нарушение функциональной активности миокарда;
- инсульт;
- инфаркт;
- гипоксия различных органов и тканей.
Гипертония и нефропатия могут привести к инвалидности или летальному исходу.
Лучшие методы предупреждения патологии
Профилактика гипертонической нефропатии заключается в своевременном и достаточном купировании высокого давления. Важно вести здоровый образ жизни с достаточным уровнем физической активности. Нужно нормализовать рацион, исключив всю жирную, жареную, соленую и острую пищу. Необходимо отказаться от курения и употребления алкогольных напитков.
Источники: http://gipertoniya.guru/info/simptomy-i-lecheniye-gipertonicheskoj-nefropatii/, http://www.krasotaimedicina.ru/diseases/zabolevanija_urology/hypertensive-nephropathy, http://vsedavlenie.ru/problemy/bolezni/nefropatiya-pri-arterialnoy-gipertenzii.html