Артериальное давление у лежачего больного
Лежачий больной
Длительное пребывание больного в постели является вынужденным следствием тяжелого течения многих острых и хронических заболеваний. Длительное лежание или обездвиженность больного не так безобидны, как это кажется на первый взгляд. Обездвиженность порождает много очень серьезных осложнений. Эти осложнения существенно ухудшают исход основного заболевания, являются сами по себе грозными заболеваниями, способствующими инвалидизации больного. Ниже перечислены основные проблемы, возникающие при длительном лежании, и меры их профилактики.
Проблемы, связанные с кожей
При лежании кожа подвергается значительному воздействию от трения о бельё, от сдавливания между тканями человеческого тела (мышцы, кости и др.) и поверхностью матраца, от крошек, складок белья, от пота, мочи и многого другого. У пациентов могут появиться опрелости, пролежни, расчесы, чрезмерная сухость или влажность кожи. Кожа становится более чувствительной к температуре окружающего воздуха, лежачие больные часто зябнут, плохо переносят проветривание в комнате, смену нательного и постельного белья.
Профилактика состоит в частой и регулярной гигиенической обработке кожи тела человека, в подборе теплой, легкой, хорошо пропускающей воздух одежде, не вызывающей потения.
Проблемы, связанные с сосудами
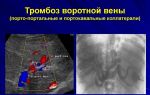
При лежании часть сосудов, особенно в нижних конечностях, подвергается частичному или полному сдавлению. Отсутствие активных движений и мышечных сокращений, в результате которых кровь выдавливается из венозного русла, снижает скорость кровотока. Снижению кровотока способствуют также параличи и парезы. Это может привести к образованию тромба в сосуде.
Тромб — это сгусток крови, который частично или полностью закупоривает просвет сосуда. Обычно тромбы образуются в системе глубоких вен нижних конечностях, это может проявляться болью, отёком и самое главное то, что тромб может оторваться и с током крови дойти до легких и закупорить просвет легочных артерий. Нередко это кончается для пациентов смертью или тяжелой инвалидностью.
Профилактика тромбоза состоит в создании возвышенного положения для нижних конечностей и бинтовании ног эластичными бинтами. Необходимо в случаях, когда нет противопоказаний, применять гимнастику для ног. Особенно эффективны упражнения, когда пациент в положении лежа на спине с поднятыми вверх ногами совершает круговые движения на манер езды не велосипеде.
При длительном лежании значительно слабеет тонус сосудов. Это приводит к тому, что при изменении положения пациента, например, из лежачего в полусидячее или сидячее, у него может резко снизиться артериальное давление. А при попытке пациента встать, может случиться обморок. Развивается так называемый ортостатический коллапс.
Проблемы, связанные с органами дыхания
В горизонтальном положении объем легких при вдыхании воздуха уменьшается, по сравнению с вертикальным положением. Отсутствие активных движений и уменьшение объема легочной вентиляции приводит к снижению кровотока и застойным явлениям в легочной ткани. Мокрота становится вязкой и плохо откашливается. Она скапливается в воздухоносных путях и усиливает застойные явления в легких. Все это приводит к развитию инфекционно-воспалительного процесса в легочной системе.
Профилактика состоит в активных движениях пациента в кровати и проведении дыхательной гимнастики (См. Составляющие ухода/гимнастика).
Проблемы, связанные с органами желудочно-кишечного тракта
Отсутствие активных движений при лежании приводит к снижению тонуса желудочно-кишечного тракта, в особенности толстой кишки, что в свою очередь приводит к запорам или трудной дефекации. Лежачие больные вынуждены совершать дефекацию в необычном и трудном положении, часто в присутствии посторонних лиц. Это способствует подавлению позыва на дефекацию. Некоторые больные произвольно задерживают дефекацию, так как стесняются обращаться за помощью к посторонним лицам. Запоры и вялость желудочно-кишечного тракта могут привести к нарушению пищеварения, что обычно выражается вначале в обложенном языке, дурном запахе изо рта, в отсутствии аппетита, легкой тошноте. Развивается каловая интоксикация. Нередко запоры сменяются поносами. Через несколько месяцев лежания желудочно-кишечный тракт становится очень восприимчивым к изменениям диеты и к инфекции, т. е. у таких людей быстрее возникают нарушения пищеварения, по сравнению с человеком, ведущим активный образ жизни.
Профилактика осложнений состоит в создании комфортных условий для физиологических отправлений, в гимнастике передней брюшной стенки живота, в соблюдении соответствующей диеты (См. Проблемы/запор).
Проблемы, связанные с мышечной активностью
Установлено на опыте, что отсутствие движений, в результате которых мышцы сокращаются и расслабляются, приводит к потере мышечной массы (атрофии мышц), и эта потеря может составлять при полной неподвижности до 3% от общей мышечной массы в сутки. Это означает, что чуть больше, чем через месяц постоянного неподвижного лежания у пациента произойдет полная атрофия мышц, и даже если появится возможность двигаться, то без посторонней помощи он уже этого сделать не сможет.
Профилактика состоит в регулярном исполнении комплекса гимнастики, физических упражнений.
Проблемы, связанные с суставами
Контрактуры
Контрактуры — ограничение активных и пассивных движений в суставах в результате длительного неподвижного состояния конечности. Такое ограничение движений приводит к тяжелым функциональным расстройствам, выражающимся в том, что больной не может передвигаться (если у него поражены коленные или тазобедренные суставы), обслуживать себя и работать (если у него поражены суставы кисти и локтя). Потеря мышечной активности влечет ограничение подвижности суставов, что называется контрактурой. Так, стопа лежачего больного довольно быстро опускается вперед (положение лежачего человека как бы на «цыпочках») под тяжестью одеяла и возникает контрактура голеностопного сустава, которая носит название конская стопа. Для профилактики этого осложнения можно использовать подставку под одеяло которая не позволяет одеялу давить на стопу больного. Сжатая в кулак кисть больного со временем принимает вид птичьей лапы, коленный сустав плохо сгибается и разгибается и т.д.
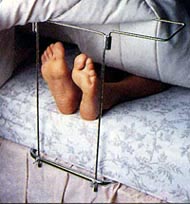
Профилактика контрактур. Контрактуру легче предупредить, чем вылечить. Для предупреждения развития контрактур необходимо:
- как можно раньше начинать проводить гимнастику в виде активных и пассивных упражнений, затрагивающих, по возможности, все суставы, особенно те, которые находятся в малоподвижном состоянии. При этом следует избегать грубых насильственных пассивных движений, вызывающих боль и рефлекторный мышечный спазм. (См. Составляющие ухода/гимнастика);
- обеспечить правильное положение конечности (в положении, соответствующем среднему физиологическому) при параличе мышц или в случае иммобилизации конечности гипсовой повязкой;
- проводить мероприятия, направленные на уменьшение боли в суставах и прилегающих частях конечности.
Для профилактики контактур суставов кисти можно применить специальный конус, обшитый мягкой тканью, лучше овечьей шерстью.
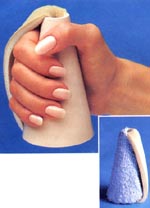
Если пациенты лежит неподвижно очень длительное время и профилактика контрактур не проводится, то не исключена полная потеря подвижности суставов в результате костного сращения суставных концов костей. Такая полная потеря возможности осуществлять движение в суставе называется анкилоз.
Боли в суставах
Тугоподвижность суставов порождает болевой синдром при попытке использовать сустав. Больной начинает дополнительно щадить больной сустав и тем самым усиливает его обездвиженность. Необходимо сочетание физических упражнений с приемом обезболивающих препаратов.
Проблемы, связанные с костями
При отсутствии движений и физических нагрузок крепкие кости становятся как бы ненужными организму. В костях снижается содержание кальция, кости постепенно становятся хрупкими. Развивается остеопороз. Известно, что в трубчатых костях находится красный костный мозг, в котором образуются клетки крови, в частности тромбоциты, которые отвечают за свертываемость крови. При снижении физической активности снижается выработка тромбоцитов и других клеток крови. С одной стороны, это хорошо, потому что кровоток при лежании замедляется и повышается риск образования тромбов, о чем мы говорили выше, а «разжижение» крови понижает этот риск. Но возникает другая проблема. Из-за того, что в крови содержится мало тромбоцитов, у пациента могут возникать спонтанные кровотечения, например, из носа, десен и других слизистых оболочек. Эти кровотечения незначительны, но длительны, что дополнительно ослабляет пациента.
Проблемы, связанные с мочевыделительными органами
Длительное горизонтальное положение может повлечь за собой изменения в мочевыделительной системе. В горизонтальном положении моча дольше задерживается в лоханке, что способствует возникновению инфекционного процесса, а затем и образованию камней в почках. Длительное «пододеяльное» тепло делает человека уязвимым от прохладного воздуха, это может отразиться на любых органах и системах, в том числе и на почках. А воспаление может способствовать образованию солей, а далее — песка и камней. Пользование судном и/или уткой, обращение за помощью при физиологических отправлениях и неудобное положение, всё это создает дискомфорт, влечет за собой раздражительность, депрессию, а такие состояния только ускоряют наступление проблем.
Самой грозной проблемой, конечно же, является образование камней в почках, и это не единственная проблема. Со временем у пациента может возникнуть недержание мочи, которое, в свою очередь, приводит к возникновению проблем с кожей, а также к появлению или усилению депрессии, т.к. неожиданное мочеиспускание в постель, для человека, находящегося в сознании, большая беда, стресс, который тяжело переживается. Нужно также помнить о том, что в горизонтальном положении удерживать мочу тяжелее, чем в вертикальном.
Недержание мочи, о котором мы сейчас говорим, как правило, не является функциональным, а связано лишь с неудобствами физическими и психологическими, а также с нерасторопностью или нехваткой обслуживающего персонала. Есть такое понятие, как «психология ожидания». Нередко можно слышать, что если человек слег, да ещё пожилой, то жди недержания мочи. Такая психология ничем не оправдана, а печальные плоды её таковы, что ухаживающий персонал теряет драгоценное время на ожидание недержания, вместо того, чтобы активно проводить профилактику.
Проблемы, связанные с нервной системой и психикой
Одна из быстро наступающих проблем — это бессонница по ночам. Мысль о том, чтобы прибегнуть к помощи снотворных, приходит очень быстро и нередко реализуется пациентом даже без совета с врачом. Употребление снотворных, как правило, не дает хорошего, глубокого сна. Человек, хотя и спит, но не отдыхает, делается «вялым», уставшим, что, в свою очередь, приводит к раздражительности и далее к депрессии. Проявления заболеваний нервной системы усиливаются, если пациент вынужден какое-то время провести в лежачем положении. Например, болезнь Паркинсона. Одно из проявлений этой болезни — скованность в движениях. Так вот, если пациент сломает ногу и месяц пролежит по этой причине в постели, то скованность будет ещё больше. Время на реабилитацию после длительного пребывания в постели у пациентов, имеющих заболевания нервной системы, увеличивается в 4-5 раз. Вернемся к случаю с переломом. Обычно пациент с относительно здоровой нервной системой сколько времени находится в гипсе, столько же времени и реабилитируется. Например, 1 месяц в гипсе, значит приблизительно ему понадобится 1 месяц, чтобы вновь начать ходить без костылей или палочки. Пациенту с заболеванием нервной системы понадобится уже 4-5 месяцев. Не длительное, но частое лежание в постели для пациентов с заболеванием нервной системы может привести к раннему постоянному пребыванию в постели.
Длительно лежащие больные часто страдают социальной «одичалостью», т.е. потерей навыков поведения в обществе, особенно это касается пожилых людей и людей с проявлениями умственной отсталости, которая всегда на фоне обездвиженности склонна к прогрессированию.
Пожилые люди, находившиеся на длительном постельном режиме, падают чаще. Их падения чаще приводят к переломам.
Профилактика бессонницы состоит в исполнении требований для нормализации сна (См. Проблемы/нарушение сна). Необходимо организовать досуг больного, создать условия для активной умственной работы (См. Составляющие ухода/досуг). Нужно поощрять любую самостоятельную деятельность больного. Стараться максимально активизировать его режим. Пожилые и ослабленные больные в период восстановления самостоятельного хождения должны пользоваться приспособлениями для дополнительного упора: поручнями, ходунками, тростями и др.
Проблемы, связанные со слухом
Общение с лежачим пациентом всегда происходит «на разных уровнях»: пациент лежит, а тот, кто с ним общается либо сидит, либо стоит. Такое положение заставляет слух напрягаться. Лежачий пациент, конечно же, интересуется и тем, что вокруг происходит, а поскольку всего видеть не может, то частенько прислушивается, а значит, напрягает слух. Эти две причины ведут к напряжению и даже перенапряжению слуха, а в дальнейшем — к снижению слуха. Нельзя забывать, что, если ваш пациент имеет слуховой аппарат, то необходимо его одевать перед общением, а также проверять исправность батареек и чистоту, т.к. выделения из уха могут снизить его эффективность.
Достоинство пациента
Понятия о достоинстве пациента очень разнятся в разных обществах и зависят от очень многих факторов.
Тем не менее, в большинстве обществ принято быть чистоплотным, одетым в чистую, прикрывающую наготу тела, не рваную одежду, причесанным, с аккуратными ногтями и т.д. А также по нормам морали принято без нужды не оголять тело и не прикасаться к нему, не рассказывать о личных особенностях пациента и о том, что происходит в его доме, если это не касается ухода за пациентом.
Нередко при нарушении таких несложных правил обращения ухаживающий персонал способствует унижению достоинства человека. Чем слабее и ранимее человек, тем быстрее это происходит.
Человек — это величайшая ценность, которую никто не имеет права разрушать. На совести того, кто служит больному, лежит большая ответственность за его душу и тело. Поэтому старайтесь приобрести навыки не только хорошего ухода, но и правильного, профессионального общения. Профессиональное общение — это общение согласно профессии или, иначе говоря, выбранному служению. Об особенностях общения с больным и ухода за ним можно говорить очень много, но есть золотое правило, которое легко запомнить: как вы хотите, чтобы люди поступали с вами, так и вы поступайте с ними!
Лежачий больной и гипертонический криз. Первая помощь
Уход за лежачим больным включает в себя несколько основных стадий. Одна из них – контроль за самочувствием и состоянием организма больного – измерение артериального давления, пульса, подсчет частоты дыхания и проведение необходимых процедур при появлении симптомов неблагополучия.
Гипертонический криз. Причины.
Медики называют гипертоническим кризом состояние организма, вызванное выраженным повышенным артериальным давлением, сопровождающимся появлением или усугублением клинических симптомов, требующих быстрого контролируемого снижения АД для предупреждения повреждения органов-мишеней. Проще говоря, гипертонический криз — это резкое повышение артериального давления на фоне уже имеющейся гипертонии или же в результате провоцирующих факторов. У тяжелобольного это может быть на фоне сильнейшего нервно-психического перенапряжения, стресса, а также реакция на изменение погодных условий, отмена назначенных кардиологом лекарств, избыток в рационе питания поваренной соли и т.п. Резкое повышение артериального давления может произойти во время обострения почечных патологий или после приема некоторых лекарственных препаратов. Но не всегда высокое давление говорит о гипертоническом кризе. В некоторых случаях признаки гипертонического криза четко прослеживаются на фоне незначительного повышения давления. Чем опасен гипертонический криз? После резкого повышения артериального давления наблюдается нарушение мозгового кровообращения, могут возникнуть кровоизлияния в различные ткани органов и вызвать тяжелейшие осложнения: инсульт, отек легких, инфаркт. Терапевтическое лечение предполагает дифференцированный подход и разумное снижение АД, при котором нужно избежать развития побочных эффектов.
Основные симптомы
Если больной уже страдает гипертонической болезнью, необходимо заранее выяснить у врача, какие лекарственные средства и в какой дозировке нужно ему принимать при резком повышении артериального давления. Если же симптомы гипертонического криза появились внезапно и впервые, тогда все дальнейшие действия, которые необходимо обеспечить больному будут зависеть от того, кто ухаживает за ним. Для этого необходимо четко знать первые симптомы гипертонического криза и что нужно делать до приезда скорой медицинской помощи.
Первыми симптомами гипертонического криза являются сжимающая или распирающая головная боль, тяжесть в затылочной или теменной области, ухудшение зрения с появлением и мельканием темных «мушек» перед глазами, дрожание глазных яблок, шум или звон в ушах, слабость, головокружение, покраснение лица, щек, дрожь в теле, озноб, чувство недостатка воздуха, отдышка, боль в левой стороне груди, учащенное сердцебиение или «перебои» в сердце, повышенная потливость, а также рвота, после которой состояние не улучшается. Если у вашего подопечного есть малейшие признаки из вышеперечисленных немедленно измерьте артериальное давление. Согласно ВОЗ, давление от 140/90 до 160/95 мм рт.ст. признано пограничным, выше — повышенным. При значительных симптомах немедленно вызовите скорую помощь.
Первая помощь
До приезда врача или скорой помощи желательно придать больному полусидячее положение, под голову положить дополнительную подушку и обеспечить эмоциональный комфорт: устранить громкие звуки и яркий свет. Имейте ввиду, что валидол и другие средства, применяемые при нарушениях работы сердечно-сосудистой системы при гипертоническом кризе не помогают. Больному нужно сделать горячую ванну для ног или положить к ногам грелку, наполненную горячей водой, поставить горчичники на стопы и голени. Если у больного на голенях есть гнойники или раны — горчичники противопоказаны. Под язык можно положить половину таблетки клофелина, коринфара или любую другую сосудорасширяющую таблетку кардиологического типа. Дальнейшую медицинскую помощь ему окажет врач.
Низкое давление у пожилых людей
Спонсор нашего сайта — пансионат для пожилых людей «Барвиха»
Регулярный осмотр врача. Круглосуточный уход (24/7), опытный и квалифицированный персонал, 6-разовое питание, оборудованное для пожилых людей пространство. Организованный досуг, психолог ежедневно. Евроформат. Всего 7 км от МКАД. От 1800 рублей/сутки (всё включено).
Телефон: +7 (495) 230-12-37
Артериальная гипотония — нередкое явление в терапевтической практике, но определить причину и подобрать лечение зачастую оказывается проблематично, особенно у пожилых людей. Формально, низким считается давление меньше 100/60 мм рт.ст. Однако у пациентов старшего возраста симптомы гипотонии могут развиваться и при более высоких значениях АД.
Эпизоды снижения давления – одна из самых частых причин синкопальных состояний (обмороков) у пожилых людей, что провоцирует дополнительные травмы. Часто гипотония возникает из-за чрезмерно интенсивной гипотензивной терапии у пациентов, страдающих артериальной гипертонией, что повышает риск ишемических инсультов, деменции, а также значительно ухудшает их качество жизни.
Поскольку у пожилых людей обычно не одно и даже не два основных заболевания, взаимно виляющих на симптоматику, найти причину гипотонии оказывается особенно сложно. Как минимум у трети возрастных пациентов имеется несколько причин для снижения давления.
Классификация
Гипотония может быть физиологической и патологической. Физиологическая гипотензия часто возникает у спортсменов как приспособительный механизм. Но и неспортивные люди могут иметь низкое давление как вариант индивидуальной нормы. При этом «неправильные» значения АД выявляются случайно, а сам человек не испытывает никаких проблем с самочувствием. Такой вариант может наследоваться, становясь семейной нормой. У пожилых физиологическая гипотензия почти не встречается, так как с возрастом людей появляется склонность к повышенному давлению, и ранее «низкие» значения АД становятся «нормальными».
Патологическая же гипотония проявляется характерными симптомами и доставляет массу неудобств своему «носителю».
По происхождению артериальная гипотензия может быть:
- идиопатической, или первичной;
- вторичной – когда низкое давление становится одним из симптомов болезни, например при недостаточности функции надпочечников или гипотиреозе.
- ортостатической – резкое падение АД происходит в первые минуты после перехода из горизонтального положения в вертикальное (например, вставания с постели).
Причины возникновения
Возможны 3 варианта патологической гипертензии.
Первичная или эссенциальная гипотония — функциональное расстройство сердечно-сосудистой системы, которое является одним из проявлений нейроциркуляторной дистонии. Заболеванию подвержены лица молодого возраста, для старшей возрастной группы такая форма гипотонии не характерна.
Вторичная (симптоматическая гипотензия) является одним из ведущих симптомов других самостоятельных заболеваний, вызывающих острое и хроническое снижение АД.
- инфаркт миокарда,
- тяжелые нарушения ритма сердца,
- тромбоэмболия легочной артерии
- шок различной этиологии,
- тяжелые интоксикации,
- перфорация язвы желудка или двенадцатиперстной кишки,
- желудочно-кишечное кровотечение,
- перитонит и др.
Все эти болезни требуют срочной медицинской помощи. Поэтому если у относительно здорового до того человека вдруг резко «падает» давление – нужно срочно вызвать скорую. 
Хроническая артериальная гипотензия часто развивается при:
- надпочечниковой недостаточности,
- болезни Аддисона,
- хронических легочных заболеваниях,
- гипотиреозе,
- анемии.
Ортостатическая артериальная гипотензия – это резкое снижении давления (систолического – более чем на 20 мм рт. ст., диастоличекого – более чем на 10 мм. рт. ст.) в течение 3 мин после перехода из горизонтального положения в вертикальное.
При быстром вставании кровь под воздействием силы тяжести скапливается в сосудах нижних конечностей (это называется перераспределение кровотока), венозный возврат к сердцу уменьшается и давление снижается. В норме такое снижение давления быстро компенсируется сужением сосудов и бывает кратковременным. С возрастом регуляция сосудистого тонуса нарушается из-за дегенеративных изменений вегетативной нервной системы и снижения эластичности сосудистой стенки. В ответ на внезапное вставание вены ног не успевают отреагировать и сузиться, кровь в них застаивается (депонируется), давление резко снижается. Такого рода гипотензия встречается минимум у 20% пожилых людей, а по данным некоторых авторов количество таких пациентов может доходить до 60%.
Предрасполагающие факторы к развитию ортостатической гипотензии:
Неврологические расстройства (поражение вегетативной нервной системы) при таких заболевания, как:
Гиповолемия – снижение количества жидкости в организме и, как следствие, объема циркулирующей крови:
- интенсивное потоотделение,
- тяжелое варикозное расширение вен,
- многократная рвота,
- обильная диарея,
- демпинг-синдром после резекции желудка, кишечника,
- передозировка диуретиков.
Тяжелые общесоматические заболевания:
- ИБС с нарушениями ритма,
- недостаточное питание, кахексия,
- пролапс митрального клапана,
- гипокалиемия (снижение количества калия в крови),
- рак легкого.
Применение лекарственных препаратов:
- диуретиков (фуросемид, торасемид),
- альфа-адреноблокаторов (прозазин, доксазозин),
- ингибиторов АПФ (каптоприл, эналаприл),
- антидепрессантов (ингибиторы моноаминооксидазы),
- ганглиоблокаторов (ганглерон, бензогексоний),
- транквилизаторов,
- антагонистов кальция (нифидепин, верапамил)
- гипотензивных препаратов центрального действия (клофелин).
Также провоцировать ортостатическую гипотензию могут длительное лежачее состояние, гемодиализ, психологические факторы. Примерно в 40% случаев причина остается неизвестной.
Симптомы артериальной гипотонии связаны с ишемией (недостаточным снабжением кислородом) головного мозга и сердца. Больных беспокоит:
- общая слабость,
- головокружение,
- головная боль преимущественно в области затылка или висков,
- тяжесть в голове,
- постоянная ноющая боль в сердце,
- сердцебиение, перебои в работе сердца,
- раздражительность,
- плаксивость.
Спровоцировать ухудшение могут перегревание, душное помещение, стресс, 
При хронических заболеваниях гипотензия стойкая, в течение всего дня больные отмечают плохое самочувствие, симптомы усиливаются к вечеру.
Для острых заболеваний характерно внезапное начало с яркой клинической симптоматикой основного заболевания (инфаркт миокарда, ТЭЛА, шок). Общее состояние при этом прогрессивно ухудшается, а давление достигает критически низких значений (систолическое —
Источники: http://aupam.ru/pages/uhod/lezhachiyj_boljnoyj/oglavlenie.html, http://it-apharm.ru/lezhachii-bolnoi-i-gipertonicheskii-kriz-pervaya-pomoshch.html, http://eldercare.ru/nizkoe-davlenie-u-pozhilyx-lyudej/