Артериальное давление у лиц с нарушением
Нарушения артериального давления — причины и профилактика
Систолическое артериальное давление – это давление, возникающее в артериальной системе вслед за систолой левого желудочка. Диастолическое же возникает в период диастолы сердца. Разница между величинами максимального и минимального давления называется пульсовым давлением. Нормальные цифры лежат в пределах от 100/60 до 140/90 мм рт. ст. Все остальные показатели — это уже нарушения и патологии, которые мы сейчас рассмотрим.
Причины развития нарушений артериального давления
В человеческом организме кровь является важным компонентом. Ее функция – доставка кислорода и веществ, питающих каждую клетку, все внутренние органы и, конечно, мозг. Если человек ничем не болеет, то оборот крови в кровеносных сосудах ничем не отягощен, кровь разносится по всему телу без препятствия. Исследования показывают, что на данный момент больше, чем 25% населения Земли страдают от гипертонии. Почему так распространена эта заболеваемость, каковы причины нарушений артериального давления?
Морфологические причины патологий артериального давления
Величина артериального давления зависит от целого ряда внутренних факторов:
- сердечного выброса,
- объема крови
- и периферического сосудистого сопротивления.
Сердечный выброс зависит от венозного возврата к сердцу и сократительной способности миокарда левого желудочка.
Периферическое сосудистое сопротивление – это сопротивление, которое оказывает сосудистая стенка току крови. Оно зависит от эластичности артериальной стенки и диаметра сосуда. Сужение артерий приводит к нарушениям, увеличению сопротивления и повышает артериальное давление. Измерить давление можно с помощью ртутных, мембранных или электронных сфигноманометров.
Типы нарушений давления и их природа
Для взрослого человека нормой верхнего давления является 110-129 мм рт. ст., а нижнего давления — 60-79 мм рт.ст. Но с возрастом эта норма может немного измениться. Люди, которым больше 40, могут иметь такое давление — 130/80 мм рт. ст. От 50 до 60 лет норма составляет до 139/90 мм рт. ст., люди возрастом старше 60 лет должны иметь давление до 150/90 мм рт. ст.
Повышенное артериальное давление можно подразделить на:
- кратковременное
- и стойкое.
Кратковременное повышение давления наступает из-за очень высокой физической нагрузки. Также такое артериальное давление может быть вызвано стрессом, перееданием или приемом чая, кофе и алкоголя.
Причиной стойкого повышения артериального давления является увеличение количества крови или большое сопротивление, которое может встретить кровь, двигаясь по артериям. Другая причина высокого давления сужение артерий. Сужение стенок может быть вызвано утолщением стенок сосудов, присутствием холестериновых бляшек. Помимо этого повышение давления может вызвать почечная недостаточность, генетическая предрасположенность, а также избыток веса, гормональные и возрастные изменения.
Профессиональные причины возможных нарушений артериального давления
Статистика показала, что гипертонической болезни подвержены в первую очередь те люди, профессиональная деятельность которых предполагает большое количество контактов с людьми: врачи, учителя и кондукторы.
Работа с информацией как провоцирующий фактор нарушений артериального давления
Часто встречается повышенное давление у лиц, в профессиональные обязанности которых входит быстрая переработка большого количества информации: это телефонистки, телеграфистки, диспетчеры и т. п.
М. М. Хананашвили экспериментально установил, что при ускоренном темпе переработки информации, превосходящем возможности организма, возникают информационные неврозы. Организм так реагирует на интенсивную переработку информации: повышается артериальное давление, учащается сердечный ритм, дыхание становится глубже, иногда возникает повышенное потоотделение и поднимается температура кожи.
Выяснилось, что при помощи искусственно созданного стресса можно выявить ранние скрытые формы гипертонии. В результате такой пробы давление поднималось и у здоровых людей, однако у больных оно дольше не приходило в норму.
У лиц с пограничной гипертензией подъем давления наблюдался при устном счете, тогда как другие раздражители (холод, запрокидывание головы и т. д.) не вызывали таких сдвигов.
Отметим еще раз, что причина нарушений артериального давления — не информация сама по себе, а темп ее переработки. Личная ответственность, необходимость принимать важные решения приводят к заболеванию гипертонией представителей административно-управленческого персонала. Особенности ряда профессий предполагают необходимость работы по сменам, что предъявляет определенные требования к системе регуляции кровообращения.
Ночные смены как причина проблем с артериальным давлением
Исследование кровообращения в течение суток показывает, что у практически здоровых людей в возрасте 18 – 65 лет выявляется четкий ритм некоторых параметров. Так, систолическое давление чаще повышается к 12, 17 и 22 ч, а на исходном уровне бывает в 2 ч ночи и в 7 ч утра. Диастолическое кровяное давление более устойчиво. Кровоток в мышцах скелета утром меньше, днем и вечером больше.
Перестройка кровообращения на максимальный уровень в ночное время не всегда переносится легко. Нарушение привычных биоритмов вызывает нарушение сердечного ритма и при частом повторении может привести к развитию гипертонической болезни.
Некоторым больным гипертонией противопоказана работа в ночную смену или связанная с большим нервным напряжением, так как она может способствовать развитию болезни и различных осложнений, поэтому таким людям требуется посоветоваться с врачом по поводу своей производственной деятельности.
Причина нарушений давления у рабочих
Ранее считалось, что повышению давления более подвержены люди умственного труда, однако в последние годы эти факты не подтверждаются: исследования, проведенные в Минске среди мужчин 40 – 59 лет, имеющих начальное образование, выявили гипертоническую болезнь в 38,9% случаев, неполное среднее образование – в 34,6% случаев, высшее – в 25,8% случаев. До этого говорилось об обратных соотношениях. Изменения связаны, возможно, с тем, что образованные люди больше просвещены в вопросах здорового образа жизни и пунктуальнее выполняют рекомендации врачей.
Большое значение в происхождении гипертонической болезни имеют шумовые раздражители.
Обследуя рабочих шумных и нешумных цехов, ученые установили, что постоянный интенсивный высокочастотный шум влияет на уровень кровяного давления. Среди работников цехов с такой характеристикой шума гипертония встречается гораздо чаще, чем среди населения в целом. Причем это отмечено во всех возрастных группах.
Немецкие исследователи доказали, что шумовой стресс продолжительностью всего 5 мин. или производственный шум в течение 30 мин. повышают артериальное давление, особенно у лиц с отягощенной наследственностью в отношении гипертонии.
Профилактика нарушений ( повышения и снижения) артериального давления
Советы по профилактике для тех, у кого нарушены показатели давления
Большое значение имеет эмоциональная саморегуляция человека в развитии болезней.
На уровень артериального давления существенное влияние оказывают вредные привычки, особенно курение.
Врачи рекомендуют особую диету.
Для профилактики заболеваний и предотвращения развития болезни необходимо строго дозировать физическую нагрузку, ни в коей мере не отказываясь от нее совсем. Обо всех этих аспектах здорового образа жизни будет подробно сказано далее.
По мере возможности во время отпуска гипотоники должны проводить профилактику обострений болезни в санаториях и на курортах, предпочтительно в районах постоянного проживания, так как на акклиматизацию требуется довольно много времени и у больных с нарушениями давления она протекает более тяжело.
Очень важно для режима при нарушениях артериального давления научиться правильно отдыхать. Лучше всего при умственном труде проводить отдых активно. Впрочем, при физической работе часто бывают задействованы определенные группы мышц, в то время как другие пассивны, поэтому несложные физические упражнения, игры не повредят.
И гипертоникам, и гипотоникам для профилактики болезни очень полезно общение с природой, поэтому рекомендуются хотя бы регулярные пешие прогулки в парке. Один день в неделю или хотя бы половину дня обязательно следует проводить на свежем воздухе, особенно если работа проходит в закрытом помещении.
Несколько слов необходимо сказать об интимной жизни. Если на начальных стадиях гипертонии можно не обращать внимания на болезнь, то на III стадии необходимо соблюдать осторожность, так как одновременная физическая и психологическая нагрузка на организм обычно ведет к повышению давления. По этой же причине регулярная половая жизнь хорошо влияет на самочувствие больных гипотонией.
Гипотоникам полезно регулярно посещать баню или сауну, в жаркой атмосфере которой давление повышается. Гипертоникам, особенно на III стадии, делать этого нельзя.
Роль сна в профилактическом лечении нарушений артериального давления
Людям, страдающим от повышения или понижения давления, очень важно соблюдать правильный режим при нарушениях артериального давления. Они нуждаются в систематическом и достаточном отдыхе, полноценном сне. В среднем норма сна составляет около 8 ч, однако может варьироваться у разных больных.
Систематическое недосыпание истощает нервную систему. Для того чтобы человека не мучила бессонница, необходимо не менее чем за 1 – 1,5 ч до сна прекратить напряженную умственную работу.
Спать рекомендуется в хорошо проветренной комнате, лучше в прохладной (при 18 – 20° С). В помещении должно быть тихо и темно. Подушку лучше выбрать небольшую. Хорошо ложиться спать всегда в одно время, совершая определенный ежедневный ритуал, который рефлекторно будет включать механизм сна. По мере возможности перед сном можно совершать получасовую прогулку на свежем воздухе.
При упорной бессоннице врач может также назначить лекарственные средства.
Профилактика высокого и пониженного артериального давления на производстве
Для больных гипертонией и гипотонией разработаны рекомендации, касающиеся их производственной деятельности. Больные гипертонической болезнью и ИБС очень часто полагают, что любая работа им противопоказана, и стремятся получить группу инвалидности, чтобы оставить работу. Это не всегда приносит облегчение в состоянии здоровья. Уход человека из привычного коллектива, осознание своей физической неполноценности, отказ от некоторых планов являются серьезным стрессом.
Правильнее было бы подумать, как рационально организовать свою работу или изменить ее характер. Многолетние наблюдения показали, что повторные инфаркты миокарда у лиц, которые уже перенесли один инфаркт, бывают одинаково часто как у тех, кто оставил трудовую деятельность, так и у тех, кто продолжал работать. В последнем случае они происходили даже несколько реже.
Пониженное давление не является причиной для каких-либо ограничений в работе. Здесь можно дать совет: в течение рабочего дня необходимо устраивать небольшие (на 5 – 7 мин.) перерывы, во время которых можно выполнить несколько простых упражнений. Особенно эта рекомендация касается работников сидячих профессий. Во избежание причин, вызывающих невроз как при гипертонии, так и при гипотонии, очень важно рационально организовывать и планировать рабочий день, устанавливать нормальные взаимоотношения с коллегами.
Нарушения артериального давления
Нарушение баланса между величинами сердечного выброса и сопротивления ему кровеносных сосудов приводит к изменениям системного АД — артериальной гипертензии или гипотензии. Под артериальными гипер- или гипотензиями в патологии понимают длительное и устойчивое невозвращение АД к нормальным значениям. Кратковременные изменения АД рассматриваются как гипер- или гипотензивные реакции. Наибольшее клиническое значение имеет артериальная гипертензия — стойкое повышение систолического (САД) и/или диастолического артериального давления (ДАД) выше 140 и 90 мм рт. ст., соответсвенно.
Типы изменений системного артериального давления (воз, 1999)
Артериальное давление (АД)
I степень (мягкая)
II степень (умеренная)
III степень (выраженная)
Примечания:*величина АД указана для лиц в возрасте от 20 до 60 лет. Для лиц моложе 20 лет норма АД на 10-20 мм рт. ст. ниже, а для лиц старше 60 летна 10-15 мм рт.ст. выше приведённых значений.
Артериальная гипертензия
Артериальная гипертензия (АГ) наблюдается у 25% взрослого населения мира. С возрастом заболеваемость увеличивается, — у лиц старше 65 лет она достигает 65%. В Российской Федерации повышенный уровень артериального давления зарегистрирован у 40% мужчин и женщин. Среди всех типов артериальных гипертензий на долю мягкой и умеренной приходится около 70-80%, в остальных случаях выявляется выраженная АГ. Самой распространенной формой АГ является первичная артериальная гипертензия (85-90%), обозначаемая в России как гипертоническая болезнь.
Классификация. Различают физиологическую и патологическую АГ. Физиологическая АГ кратковременная и адекватная раздражающему фактору реакция. Она носит адаптивный характер и самостоятельно проходит, наблюдается при физических нагрузках, психоэмоциональном напряжении. Патологическая артериальная гипертензия — длительное повышение системного артериального давления, возникающее либо как симптом какого-либо заболевания (симптоматическая), либо как самостоятельная болезнь, приводящая к нарушениям функций организма.
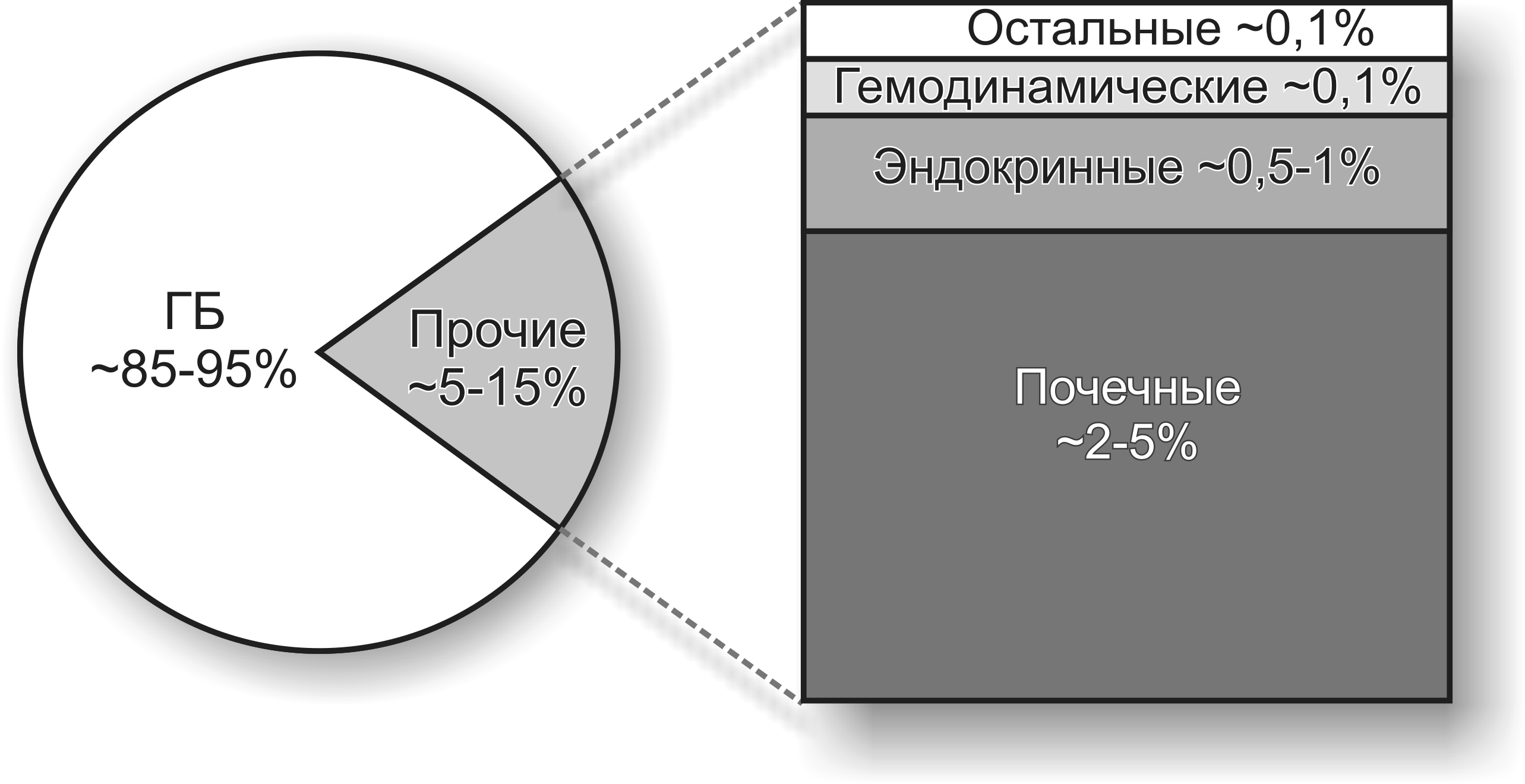
Рисунок 1. Доля больных с разными видами артериальной гипертензии.
Классификация АГ по этиологии и патогенезу:
1. Первичная артериальная гипертензия (синонимы: эссенциальная, идиопатическая, гипертоническая болезнь). Этиология не известна.
2. Вторичная АГ (синоним: симптоматическая гипертензия). Этиология установлена.
Классификация АГ по виду повышенного АД:
1. систолическая АГ преимущественно увеличивается сердечный выброс (СВ).
2. диастолическая АГ увеличивается общее периферическое сопротивление сосудистого русла (ОПС).
Классификация АГ по течению:
1. доброкачественная АГ — характерно длительное и стадийное течение с одномоментным повышением систолического и диастолического АД и нормальным сердечным выбросом.
2. злокачественная АГ — характерно быстрое развитие заболевания с чрезвычайно высоким АД, преимущественным повышением диастолического АД (120 мм рт. ст. и выше) и уменьшенным сердечным выбросом.
Гипертоническая болезнь (ГБ) (первичная или эссенциальная гипертензия) (essential, англ. основной; врождённый, идиопатический) мультифакторное заболевание, при котором стойкое повышение АД является ведущим симптомом болезни. ГБ характеризуется длительным и упорным течением, развитием тяжёлых осложнений (сердечная и почечная недостаточность, инфаркт миокарда, инсульт и др.), сопровождается значительным снижением качества жизни.
Эпидемиология. В экономически развитых странах ГБ страдают около 20% населения – каждый пятый работоспособный житель. Жители крупных городов болеют в 4—6 раз чаще жителей сельской местности. Представители негроидной расы (особенно мужчины) заболевают примерно в 2 раза чаще европейцев и имеют худший прогноз из-за злокачественного течения болезни. Смертность от ГБ в мире составляет 10-15%.
Возникновение ГБ зависит как от наследственных, так и приобретённых факторов риска.
Академик Георгий Федорович Ланг в 1948 году в монографии «Гипертоническая болезнь» писал том, что повышение артериального давления связано с нарушением регуляции тонуса сосудов структурами центральной нервной системы, вследствие длительного нервно-психического перенапряжения. По определению Г. Ф. Ланга гипертоническая болезнь – болезнь неотреагированных эмоций.
Симптомы, степени и лечение артериальной гипертензии
Что такое артериальная гипертензия?
Артериальная гипертензия – это заболевание сердечно-сосудистой системы, при котором давление крови в артериях системного (большого) круга кровообращения стабильно повышено.
Артериальное давление подразделяется на систолическое и диастолическое:
Систолическое. По первому, верхнему числу определяется уровень кровяного давления в момент сжатия сердца и выталкивания крови из артерии. Этот показатель зависит от силы, с которой сокращается сердце, от сопротивления стенок кровеносных сосудов и частоты сокращений.
Диастолическое. По второму, нижнему числу определяется давление крови в момент, когда сердечная мышца расслабляется. Оно указывает на уровень сопротивления периферических сосудов.
В норме показатели артериального давления постоянно меняются. Они физиологически зависят от возраста, пола и состояния человека. В период сна давление снижается, физические нагрузки или стрессы приводят к его повышению.
Средний показатель нормального давления крови у двадцатилетнего человека составляет 120/75 мм рт. ст., сорокалетнего – 130/80, старше пятидесяти – 135/84. При стойких цифрах 140/90 речь идёт об артериальной гипертензии.
Статистические данные показывают, что около 20-30 процентов взрослого населения подвержены этому заболеванию. С возрастом уровень распространенности неумолимо растет и к 65 годам уже 50-65 процентов пожилых людей страдают этой болезнью.
Врачи называют гипертонию «молчаливым убийцей», так как болезнь тихо, но неумолимо поражает работу практически всех важнейших органов человека.
Симптомы артериальной гипертензии
К симптомам артериальной гипертензии относят:
Головокружение, ощущение тяжести в голове или в глазницах;
Пульсирующая боль в затылке, в лобной и височных частях, иррадиирущая в глазницы;
Ощущение пульса в голове;
Мелькание бликов или мушек перед глазами;
Покраснение и лица;
Отечность лица после сна, особенно в области век;
Ощущение покалывания или онемения пальцев рук;
Внутреннее напряжение и чувство тревоги;
Склонность к раздражительности;
Снижение общей работоспособности;
Причины и факторы риска артериальной гипертензии

К основным факторам риска артериальной гипертензии относят:
Пол. Наибольшая предрасположенность к развитию заболевания отмечается у мужчин в возрасте от 35 до 50 лет. У женщин риск гипертонии значительно возрастает после менопаузы.
Возраст. Повышенным артериальным давлением чаще страдают лица в возрасте за 35 лет. Причем, чем старше становится человек, тем выше цифры его кровяного давления.
Наследственность. Если родственники первой линии (родители, братья и сестры, дедушки и бабушки) страдали этим заболеванием, то риск его развития очень высок. Он существенно возрастает, если повышенное давление было у двух родственников и более.
Стресс и повышенные психоэмоциональные нагрузки. При стрессовых ситуациях выделяется адреналин, под его влиянием сердце бьется быстрее и перекачивает кровь большими объемами, повышая давление. Когда человек находится в таком состоянии длительное время, повышенная нагрузка приводит к износу сосудов, а повышенное АД преобразуется в хроническое.
Употребление алкогольных напитков. Пристрастие к ежедневному потреблению крепкого алкоголя увеличивает показатели давления на 5 мм рт. ст. каждый год.
Курение. Табачный дым, попадая в кровь, провоцирует спазм сосудов. Повреждение стенок артерий вызывает не только никотин, но и другие, содержащиеся в нем компоненты. В месте повреждения артерий появляются атеросклеротические бляшки.
Атеросклероз. Избыточный холестерин, а также курение, приводят к утрате эластичности артерий. Атеросклеротические бляшки мешают свободному кровообращению, так как сужают просветы сосудов, за счет чего растет артериальное давление, подстегивая развитие атеросклероза. Эти болезни – взаимосвязанные факторы риска.
Повышенное потребление поваренной соли. Современные люди потребляют вместе с пищей гораздо больше соли, чем требуется человеческому организму. Избыток пищевого натрия провоцирует спазм артерий, задерживает жидкость в организме, что в совокупности приводит к развитию АГ.
Ожирение. У тучных людей артериальное давление выше, чем у людей с нормальным весом. Обильное содержание животных жиров в пищевом рационе вызывает атеросклероз. Отсутствие физической активности и чрезмерное потребление соленой пищи приводят к развитию гипертонии. Известно, что на каждый лишний килограмм приходится 2 единицы измерения артериального давления.
Гиподинамия. Малоподвижный образ жизни увеличивает риск развития гипертонии на 20-50%. Сердце, не привыкшее к нагрузкам, справляется с ними гораздо хуже. Кроме того, замедляется обмен веществ. Отсутствие физической активности серьезно ослабляет нервную систему и организм человека в целом. Все эти факторы являются причиной развития гипертонии.
Степени артериальной гипертензии
На клиническую картину АГ влияет стадия и вид заболевания. Для того, чтобы оценить уровень поражений внутренних органов в результате устойчиво повышенного АД, существует специальная классификация АГ, состоящая из трех степеней.
Артериальная гипертензия 1 степени
Проявления изменений органов-мишеней отсутствуют. Это «мягкая» форма АГ, для которой характерны периодические подъемы кровяного давления и самостоятельный приход к нормальным показателям. Скачки давления сопровождаются несильными головными болями, иногда нарушением сна и быстрой утомляемостью при умственной работе.
Показатели систолического давления колеблются в пределах 140- 159 мм рт. ст., диастолического – 90-99.
Артериальная гипертензия 2 степени
«Умеренная» форма. На этой стадии уже можно наблюдать объективные поражения некоторых органов.
локализованные или распространенные сужения коронарных сосудов и артерий, наличие атеросклеротических бляшек;
гипертрофия (увеличение) левого желудочка сердца;
почечная недостаточность в хронической форме;
сужение сосудов сетчатки глаз.
При данной степени ремиссии наблюдаются редко, стойко держатся высокие параметры АД. Показатели верхнего давления (САД) — от 160 до 179 мм рт. ст., нижнего (ДАД) – 100-109.
Артериальная гипертензия 3 степени
Это тяжелая форма болезни. Характеризуется нарушением кровоснабжения органов, и, как следствие сопровождается следующими клиническими проявлениями:
со стороны сердечно-сосудистой системы: сердечной недостаточностью, стенокардией, развитием инфаркта миокарда, закупоркой артерий, отслоением стенок аорты,;
сетчатка: отеком диска зрительного нерва, кровоизлияниями;
мозг: транзитными нарушениями мозгового кровообращения, инсультом, сосудистыми деменциями, гипертензивной энцефалопатией;
почки: почечной недостаточностью.
Многие из вышеперечисленных проявлений могут быть чреваты летальным исходом. При АГ III степени верхнее давление стабильно 180 и выше, нижнее – от 110 мм рт. ст.
Виды артериальной гипертензии
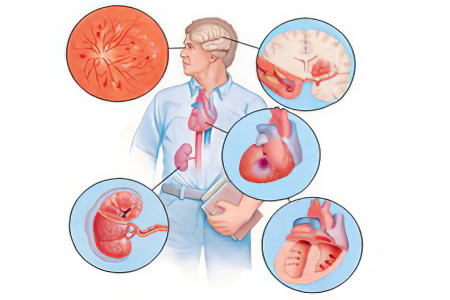
Помимо вышеизложенной классификации по уровню АД, на основании дифференциальных параметров врачи разделяют артериальную гипертензию на виды по происхождению.
Первичная артериальная гипертензия
Причины возникновения данного вида заболевания до сих пор не выяснены. Однако именно эта форма наблюдается у 95 процентов людей, страдающих от повышенного АД. Единственная достоверная информация заключается в том, что главную роль в развитии первичной АГ играет наследственность. Генетики утверждают, что генетический код человека содержит более 20 комбинаций, способствующих развитию гипертонии.
В свою очередь первичная артериальная гипертензия подразделяется на несколько форм:
Гиперадренергическая . Эта форма наблюдается приблизительно в 15 процентах случаев ранней гипертонии, причем часто у молодых людей. Она возникает из-за выбросов в кровь адреналина и норадреналина.
Характерные симптомы: изменение цвета лица (человек может побледнеть или покраснеть), ощущение пульса в голове, озноб и чувство тревоги. Пульс в состоянии покоя – от 90 до 95 ударов в мин. Если давление не приходит в норму, может последовать гипертонический криз.
Гипорениновая . Возникает у людей преклонного возраста. Высокий уровень альдостерона – гормона коры надпочечников, задерживающего натрий и жидкость в организме, в сочетании с активностью ренина (компонент, регулирующий кровяное давление) в плазме крови создают благоприятные условия для развития этого вида АГ. Внешним проявлением болезни является характерный «почечный вид». Больным следует воздержаться от употребления соленой пищи и обильного питья.
Гиперренинная . Этой формой страдают люди с гипертензией, прогрессирующей быстрыми темпами. Частота случаев – 15-20 процентов, причем часто это молодые мужчины. Отличается тяжелым течением, типичны резкие скачки артериального давления. САД может достигать 230, ДАД – 130 мм рт. ст. При повышении АД больной ощущает головокружение, интенсивную головную боль, тошноту и рвоту. Отсутствие лечения болезни может вызвать атеросклероз почечных артерий.
Вторичная артериальная гипертензия
Этот вид называют симптоматической гипертензией, так как она развивается при сторонних поражениях систем и органов, отвечающих за регуляцию артериального давления. Причину её возникновения можно выявить. По сути, эта форма АГ – осложнение другой болезни, что делает сложнее её лечение.
Вторичная АГ также подразделяется на различные формы, в зависимости от того, какое заболевание стало причиной гипертензии:
Почечная (реноваскулярная). Сужение почечной артерии ухудшает кровообращение в почках, в ответ на это, они синтезируют вещества, способствующие повышению АД.
Причинами сужения артерии являются: атеросклероз брюшной аорты, атеросклеротические бляшки почечной артерии и воспаление её стенок, закупорка тромбом, травма, сдавливание гематомой или опухолью. Не исключена и врожденная дисплазия почечной артерии. Почечная АГ может развиться и на фоне гломерулонефрита, амилоидоза или пиелонефрита почек.
При всей сложности заболевания человек может чувствовать вполне нормально и не терять работоспособности даже при очень высоких показателях АД. Больные отмечают, что скачку давления предшествует характерная боль в пояснице. Эта форма тяжело поддается лечению, для того, чтобы справиться с недугом необходимо вылечить первичную болезнь.
Эндокринная. В соответствии с названием возникает при болезнях эндокринной системы, среди них: феохромоцитома – опухолевое заболевание, при котором опухоль локализуется в надпочечниках. Встречается относительно редко, но вызывает очень тяжелую форму АГ. Характеризуется, как резкими скачками АД, так и стойким высоким кровяным давлением. Больные жалуются на нарушения зрения, головную боль и учащенное сердцебиение.
Еще одна причина возникновения эндокринной формы АГ – синдром Конна. Проявляется гиперплазией или опухолью коры надпочечников и характеризуется чрезмерной секрецией альдостерона, отвечающего за функции почек. Болезнь провоцирует повышение АД, сопровождающееся головной болью, онемением разных частей тела, слабостью. Работа почек постепенно нарушается.
Синдром Иценко-Кушинга. Болезнь развивается из-за повышенного содержания глюкокортикоидных гормонов, вырабатываемых корой надпочечников. Также сопровождается повышенным АД.
Гемодинамическая. Может проявиться на поздней стадии сердечной недостаточности и врожденном частичном сужении (коарктации) аорты. При этом кровяное давление в сосудах, отходящих от аорты выше участка сужения, значительно повышено, ниже – снижено.
Неврогенная. Причина – атеросклеротические поражения сосудов головного и опухоли мозга, энцефалит, энцефалопатия.
Лекарственная. Некоторые медикаментозные средства, которые принимаются на регулярной основе, оказывают побочные действия. На этом фоне может развиться артериальная гипертензия. Развитие этой формы вторичной АГ можно избежать, если не заниматься самолечением и внимательно читать инструкцию по применению.
Эссенциальная артериальная гипертензия
Этот вид можно объеденить с первичной АГ, так как его единственный клинический признак – длительное и устойчивое повышенное кровяное давление в артериях. Диагностируется исключением всех форм вторичной гипертензии.
Гипертензия основана на нарушениях функций различных систем организма человека, влияющих на регуляцию сосудистого тонуса. Результатом такого влияния является спазм артерий, изменение тонуса сосудов и повышению АД. Отсутствие лечения приводит к склерозу артериол, делая повышенное АД более стойким. В результате органы и ткани недополучают питание, что ведет к нарушению их функций и морфологическим изменениям. В разные периоды течения гипертонии проявляются эти изменения, но прежде всего, они всегда касаются сердца и сосудов.
Заболевание формируется окончательно, когда наступает истощение депрессорной почечной функции.
Легочная артериальная гипертензия
Этот вид АГ встречается очень редко, частота случаев – 15-25 человек на один миллион. Причина болезни – высокое АД в легочных артериях, соединяющих сердце и легкие.
По легочным артериям кровь, содержащая низкую долю кислорода, поступает из правого желудочка сердца (нижняя правая часть) в мелкие сосуды и артерии легких. Здесь она насыщается кислородом и отправляется в обратный путь, только теперь в левый желудочек, а отсюда уже расходится по всему человеческому телу.
При ЛАГ кровь не имеет возможности свободно циркулировать по сосудам из-за их сужения, увеличений толщины и массы, отека сосудистых стенок, вызванного воспалением, и образованием сгустков. Это нарушение приводит к поражениям сердца, легких и других органов.
В свою очередь ЛАГ тоже подразделяется на типы:
Наследственный тип. Причиной болезни являются генетические проблемы.
Идиопатический. Происхождение этого типа ЛАГ пока не установлено.
Ассоциированный. Болезнь развивается на фоне других заболеваний, таких как ВИЧ, болезни печени. Может возникнуть из-за злоупотребления различными таблетками для нормализации массы тела, наркотиков (амфетамины, кокаин).
Стойкое повышенное АД значительно увеличивает нагрузку на сердце, пораженные сосуды мешают нормальному кровообращению, что со временем может стать причиной остановки правового желудочка сердца.
Лабильная артериальная гипертензия
Этот тип гипертонии относят к начальной стадии АГ. Собственно, это ещё не болезнь, а скорее пограничное состояние, так как для него характерны незначительные и нестабильные скачки давления. Оно стабилизируется самостоятельно и не требует применения препаратов, снижающих АД.
В принципе люди с лабильной АГ считаются вполне здоровыми (при условии, что давление приходит в норму без вмешательств), но им необходимо пристально следить за своим состоянием, поскольку артериальное давление все-таки не стабильно. Кроме того, этот тип может быть предвестником вторичной формы АГ.
Диагностика артериальной гипертензии

Диагностика АГ основана на трех основных методах:
Первый — измерение АД;
Второй – физикальное обследование. Комплексное обследование, которое осуществляет непосредственно врач. Сюда включают: пальпацию, аускультацию (прослушивание звуков, которые сопровождают работу различных органов), перкуссию (простукивание разных участков тела с последующим анализом звука), обычный осмотр;
Теперь приступим к описанию всех диагностических мероприятий при подозрении на артериальной гипертензии:
Контроль АД. Первое, что сделает врач – измерит артериальное давление. Нет смысла описывать методику измерения давления при помощи тонометра. Эта техника требует специальной подготовки, и дилетантский подход даст искаженные результаты. Но мы напомним, что допустимые пределы АД для взрослого человека колеблются в пределах 120-140 – верхнее давление, 80-90 – нижнее.
У людей с «неустойчивой» нервной системой показатели АД возрастают при малейших эмоциональных всплесках. При посещении доктора может наблюдаться синдром «белого халата», то есть, во время контрольного измерения АД происходит подъем давления. Причина таких скачков – стресс, это не болезнь, но такая реакция может стать причиной нарушения работы сердца и почек. В связи с этим, врач будет измерять давление несколько раз, причем в разных условиях.
Осмотр. Уточняется рост, вес, индекс массы тела, выявляются признаки симптоматических гипертоний.
Медицинский анамнез. С опроса пациента врачом обычно начинается любое посещение доктора. Задача специалиста – выяснить у человека болезни, которыми он страдал раньше и имеет в данный момент. Проанализировать факторы риска и дать оценку образа жизни (курит ли человек, как питается, повышен ли у него уровень холестерина, не страдает ли сахарным диабетом), болели ли АГ родственники первой линии.
Физикальное обследование. Прежде всего, врач исследует сердце на выявление шумов, изменение тонов и наличие нехарактерных звуков при помощи фонендоскопа. На основе этих данных можно сделать предварительные выводы об изменениях в ткани сердца вследствие повышенного кровяного давления. А так же исключить пороки.
Биохимический анализ крови. Результаты исследования позволяют определить уровень сахара, липопротеинов и холестерина, на основании чего, можно сделать вывод о склонности пациента к атеросклерозу.
ЭКГ. Электрокардиограмма является незаменимым диагностическим методом, позволяющим выявить нарушения ритма сердца. Помимо того, по результатам эхокардиограммы можно определить наличие гипертрофии стенки левой части сердца, характерной для АГ.
УЗИ сердца. При помощи эхокардиографии врач получает необходимую информацию о наличии изменений и дефектов сердца, функцию и состояние клапанов.
Рентгенологическое исследование. При диагностике АГ используют артериографию, а также аортографию. Этот метод позволяет исследовать артериальные стенки и их просвет, исключить наличие атеросклеротических бляшек, врожденного сужения аорты (коарктации).
Доплерография . Ультразвуковое исследование, позволяющее определить интенсивность кровотока по артериям и венам. При диагностике артериальной гипертензии врач, прежде всего, интересуется состоянием мозговых и сонных артерий. С этой целью чаще всего используется именно ультразвук, поскольку он совершенно безопасен, и после его применения отсутствуют осложнения.
УЗИ щитовидной железы. Одновременно с этим исследованием врачу необходимы результаты анализа крови на содержание гормонов, вырабатывающихся щитовидной железой. По результатам доктор сможет определить, какую роль играет щитовидная железа, в развитии АГ.
УЗИ почек. Исследование даёт возможность оценить состояние почек и почечных сосудов.
Лечение артериальной гипертензии
Немедикаментозное лечение назначается всем без исключения больным с АГ, так как оно повышает эффект терапии лекарственными средствами и значительно снижает потребность в приеме гипотензивных препаратов.
В первую очередь она основана на изменении образа жизни пациента, страдающего артериальной гипертензией. Рекомендуется отказаться от:
курения, если больной курит;
употребления алкогольных напитков, или сокращение их приема: мужчинам до 20-30 граммов этанола в сутки, женщинам соответственно до 10-20;
повышенного потребления поваренной соли с пищей, его необходимо сократить до 5 граммов в сутки, лучше меньше;
использования препаратов, содержащих калий, магний или кальций. Их часто употребляют для снижения повышенного артериального давления.
Кроме того, врач будет настоятельно рекомендовать:
больным с избыточным весом нормализовать массу тела, для чего иногда лучше обратиться к диетологу за составлением диеты, позволяющей сбалансированно питаться;
увеличивать физическую активность, регулярно выполняя упражнения;
ввести в питательный рацион больше фруктов и овощей, одновременно сокращая потребление продуктов, богатых насыщенными жирными кислотами.
При «высоких» и «очень высоких» рисках возникновения сердечно-сосудистых осложнений, врач немедленно начнет использовать медикаментозную терапию. Специалист учтет показания, наличие и серьезность противопоказаний, а также стоимость препаратов при их назначении.
Как правило, используются лекарственные средства с суточной продолжительностью действия, что даёт возможность назначить одно-, двухразовый прием. Во избежание побочных эффектов приём препаратов начинается с минимальной дозировки.
Перечислим основные медикаментозные гипертензивные средства:
Всего существует шесть групп гипертензивных препаратов, которые используются в настоящее время. Среди них лидируют по эффективности бета-адреноблокаторы и тиазидовые диуретики.
Повторимся, лечение лекарственными препаратами, в данном случае, тиазидовыми диуретиками нужно начинать с малых доз. Если эффект от приема не наблюдается, либо пациент плохо переносит препарат, назначаются минимальные дозы бета-адреноблокираторов.
Тиазидовые диуретики позиционируются, как:
препараты первого ряда для терапии гипертонии;
оптимальная доза является минимально эффективной.
Диуретики назначаются при:
артериальной гипертензии у лиц пожилого возраста;
высоком коронарном риске;
Прием диуретиков противопоказан при подагре, и в некоторых случаях, при беременности.
Показания к использованию бета-адреноблокираторов:
сочетание стенокардии с АГ и с перенесенным инфарктом миокарда;
наличие повышенного коронарного риска;
Препарат противопоказан при:
облитерирующих сосудистых болезнях;
хронической обструктивной болезни легких.
При лекарственной терапии АГ врачи используют комбинации препаратов, назначение которых считают рациональным. Кроме того, по показаниям может быть назначена:
антитромбоцидная терапия – для профилактики инсульта, ИМ и сосудистой смерти;
прием гиполипидемических средств, при наличии множественных факторов риска;
комбинированное лекарственное лечение. Назначается при отсутствии эффекта, ожидаемого от использования монотерапии.
Профилактика артериальной гипертензии

АГ легче предупредить, чем вылечить. Поэтому стоит задуматься о профилактических мероприятиях ещё в молодости. Это особенно важно для людей, имеющих родственников, страдающих артериальной гипертензией.
Профилактика АГ призвана устранить факторы, повышающие риск развития этого грозного недуга. В первую очередь, необходимо избавиться от вредных пристрастий и менять свой образ жизни в сторону повышения физической активности. Занятия спортом, бег и спортивная ходьба на свежем воздухе, регулярные заплывы в бассейне, аквааэробика значительно сокращают риск развития АГ. Ваше сердце постепенно привыкнет к нагрузкам, улучшиться кровообращение, за счет чего внутренние органы будут получать питание, улучшиться обмен веществ.
Помимо того, стоит ограждать себя от стрессов, ну а если не удается, то хотя бы научиться реагировать на них с долей здорового скепсиса.
По возможности стоит приобрести современные аппараты для контроля за АД и пульсом. Даже если вы не знаете, что такое высокое давление, в качестве профилактики следует периодически его измерять. Так как начальная (лабильная) стадия АГ может протекать бессимптомно.
Людям в возрасте за 40 лет стоит ежегодно проходить профилактические осмотры у кардиологов и терапевтов.

Автор статьи: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Источники: http://www.astromeridian.ru/medicina/prichiny_narushenija_art_davlenija.html, http://studfiles.net/preview/2066331/, http://www.ayzdorov.ru/lechenie_gipertonii_simptomi_stepeni.php