Артериальный и венозный тромбоз причины
Чем опасны артериальные тромбозы и эмболии?
Артериальный тромбоз — это заболевание, в ходе развития которого, сосуд частично или полностью закупоривается тромбом. Изначально, тромб появляется на стенке артерии, на ней он развивается, увеличивается в размерах. Его прогрессивный рост приводит именно к острому тромбозу, то есть закрытию сосуда этим тромбом. Тромб на стенке сосуда возникает в основном из-за нарушения циркуляции крови. Как известно, кровь содержит тромбоциты, которые склеиваясь друг с другом, образовывают тромб.
В ходе развития артериального тромбоза, в организме человека может произойти процесс, именуемый как эмболия. Эмболией называют перемещение тромба по сосудам из одного органа в другой. Невозможно предугадать, куда именно попадет тромб и к чему это приведет. Но в какой бы орган его не занесло с потоком крови, этот тромб несет за собой тяжелые последствия. К примеру, если тромб будет занесен в сосудистую систему мозга, то это приведет к инсульту. Если же в кишечник, то после этого последует его гибель. Его попадание в конечности (руки, ноги) ведет к гангрене. А попадание подобного тромба в сердечную артерию приводит к инфаркту.

Артериальные тромбозы и эмболии могут привести к летальному исходу, если вовремя не обратиться за медицинской помощью. Ни в коем случае нельзя пускать обе болезни на самотек. Такие заболевания не пройдут сами по себе, их необходимо лечить и чем скорее, тем лучше. В противном случае, это может закончиться весьма печально.
Причины заболевания
Причин развития артериальных тромбозов и эмболий достаточно много. Условно, их можно разделить на несколько групп. В каждой группе может содержаться несколько причин развития этих болезней.
- К первой группе можно отнести причины, связанные с эрозией сосудистой стенки. Их немало. Причиной повреждений могут быть тромбангиит, инфекционные артерииты и так далее.
- Ко второй группе причисляют причины возникновения заболевания, связанные с консистенцией крови. Например, нарушение свертываемости крови может привести к острому тромбозу артерий.
- Третья группа причин – это причины обуславливаемые поражением сосудистой стенки.

В основном, тромбоз артерий начинает развиваться на фоне атеросклероза. Можно сказать, что тромбоз – это своеобразное осложнение такого заболевания, как атеросклероз.
Симптомы ишемии
Ишемией называют процесс, когда приток крови к органам ослабевает из-за закупорки сосудов тромбами.
- Во-первых, практически во всех случаях у пациентов возникает боль, которая локализуется в области образования тромба. При эмболии боль так же присутствует, но она отличается своей интенсивностью.
- Еще один признак, говорящий о развитии болезни, наличие таких симптомов как: онемение конечности, снижение температуры конечности, она, как правило, холодеет, появляются ощущения покалывания.
- Кожа на пораженном участке сначала бледнеет, потом приобретает синевато-фиолетовый оттенок, но не полностью, а синеет пятнами. Кожа приобретает мраморный окрас.
- Артерия перестает пульсировать.
- Частичная потеря чувствительности пораженного участка.
- При артериальном тромбозе и эмболии, больному становится трудно передвигать, шевелить конечностью. Иногда, человек полностью перестает владеть конечностью (паралич).
- Если во время прикосновений, человек испытывает боль в конечности, особенно это выражено в области икр, то это так же может свидетельствовать о наличии тромба в сосуде.
- Болезнь может сопровождаться отеками конечностей, если она была запущена.
- Полная невозможность передвигать конечностью. В случае с параличом, больной хоть и не мог самостоятельно управлять парализованной частью тела, но зато она поддавалась пассивным движениям. Это значит, что ею мог двигать другой человек, к примеру, врач. В этом случае, конечность полностью обездвижена. Это происходит, если болезнь не лечить или делать это несвоевременно и неправильно.
Степени развития болезни
В разных источниках по-разному классифицируют степени развития ишемии. Все они схожи. Различают 3 степени ишемии. Каждая степень включает в себя, так называемые, подстепени (А, Б, В).
- Первая степень – появление болей в конечностях, их онемение, снижение температуры и покалывание.
- Вторая степень — ухудшение или даже полная потеря чувствительности конечности. В этой степени ишемии, есть риск потерять конечность, ее могут даже ампутировать.
- Третья степень – это самая последняя степень ишемии. Если при наличии первой степени конечность можно было вернуть к нормальному функционированию, то во второй степени это сделать было бы труднее, но все-таки можно. Что касается третьей, последней степени, то восстановление конечности, увы, невозможно.
Диагностика
Острая форма артериального тромбоза – это патологическое состояние характеризующееся образованием сгустка крови в определенном сосудистом русле. Главными причинами заболевания является истощение стенок сосудов, а также патологические изменения кровотока. Нередко развитию тромбоза способствует вывих или перелом конечностей, вследствие чего перекрывается один из кровотоков.

Современная диагностика заболевания представлена следующими видами:
- Первичной диагностикой является осмотр специалиста. Как правило, пораженный участок тела принимает характерно бледный цвет (мертвечины), в дальнейшем сменяется на мраморный. Прекращение кровотока способствует запустению вен, то есть врач может наблюдать на месте венозной системы небольшие впадины. Следует отметить, что резко снижается температура конечности. Чаще всего пациент ощущает локальное замерзание пораженного участка.
- Дуплексное сканирований. На сегодняшний день, данный метод является самым эффективным в обнаружении артериального тромбоза. Диагностика пациента проводится при помощи специальной ультразвуковой аппаратуры. Проводя специальным прибором вдоль артериальной системы, врач получает изображение в режиме реального времени. Дуплексное сканирование помогает во время оказать неотложную помощь пациенту, а также предотвратить дальнейшее развитие патологии.
- Ангиография. Для определения заболевания в кровеносную систему вводится специальное вещество. Суть данного метода заключается в том, что при нахождении закупоренного сосуда вещество не проходит дальше.
Лечение болезни
При наличии хоть каких-то симптомов, свидетельствующих о возможном заболевании, Вы должны непременно, не теряя времени обратиться к врачу. Затягивать с этой болезнью очень опасно. Все дело в том, что ишемия довольно быстро развивается. Если вовремя не восстановить кровоток, то у врача не будет другого выхода, как ампутировать конечность, спасая при этом Вашу жизнь. Так что, задумайтесь над таким исходом событий и не совершайте роковых ошибок, которые могут привести к необратимым процессам.

Многие любят заниматься самолечением. Это один из большинства случаев, при котором это категорически недопустимо. Это может поспособствовать более быстрому развитию заболевания. Например, категорически запрещается греть больное место. Таким образом, можно резко ухудшить состояние больного.
Как правило, лечение пациентов проводится только в стационаре под строгим наблюдением специалистов. В зависимости от степени патологии может использоваться как консервативное лечение, так и оперативное хирургическое вмешательство.
Медикаментозное лечение возможно лишь на ранних стадиях заболевания. При этом больному назначается комплексное лечение включающая в себя физиотерапию и разжижающие кровь препараты. На более поздних стадиях применяется хирургическое вмешательство, так как начинается необратимый процесс разрушения тканей. Следует помнить, что консервативные методы лечения должны применяться в качестве вспомогательных методов, в постоперационный период.
На сегодняшний день риск смертельных исходов при проведении оперативного вмешательства сведен к минимуму. Как правило, удаление тромба происходит через периферийный отдел. Максимальный риск возникает в момент возобновления кровотока, то есть может резко упасть уровень артериального давления. Постоперационный период должен проходить под контролем специалистов на протяжении 7-10 суток. Так как появляется вероятность развития последствий за счет выделения в кровь токсичных веществ.
В дальнейшем пациенту назначается курс кроворазжижающих препаратов, дабы избежать рецидивов.
Профилактика заболевания
Основным фактором образования тромбов является обезвоживание организма. Именно поэтому наибольшее количество обращений происходит в летней период. Единственным способом избежать потенциального образования тромбов, это как можно больше употреблять жидкостей.

Одним из эффективных методов профилактики является физическая активность. Умеренные нагрузки стимулируют работу сердца, а значит, ускоряется кровоток. Также следует обратить внимание на свой рацион. Активное употребление холестериносодержащей пищи увеличивает вероятность тромбов в несколько раз.
Из всего вышесказанного можно сделать такой вывод, что артериальные тромбозы и эмболии очень опасны не только для здоровья, но и для жизни человека. Лечить их следует незамедлительно и под чутким руководством врача. При первых же признаках важно обращаться к специалисту. Легче не допустить возникновения этой болезни, чем лечить ее. Регулярные профилактические мероприятия позволят вам никогда не столкнуться с критическими и необратимыми последствиями подобного заболевания.
Что такое тромбоз нижних конечностей: причины, симптомы и лечение
Тромбоз – это патологическое состояние, что возникает прижизненно и характеризуется образованием в сосудах кровяных сгустков, которые препятствуют нормальному кровотоку.
На сегодняшний день в мире за год около 1 миллиона человек в год госпитализируются с этим диагнозом. Это грозное состояние, которое может привести к нарушению функции органов и конечностей или даже смерти пациента.
Впервые это явление описал Р. Вирхов. Он определил, что в механизме развития тромбоза лежит три симптома: венозный застой, нарушение целостности внутренней стенки сосуда и повышенная коагуляция крови. Позже это понятие назвали «триадой Вирхова».
Существуют два основных вида тромбоза:
Артериальный развивается вследствие заболеваний сердца (инфаркт миокарда, ревматическое поражения клапанов, тяжелые мерцательные аритмии, септический эндокардит), аневризмы сосудов, травмы, объемных хирургических вмешательств, атеросклероза, облитерирующего эндартериита, опухоли легких, артериитов, лейкоза, полицитемии, приема некоторых препаратов, генетической предрасположенности.
Венозный – чаще всего является осложнением варикозной болезни нижних конечностей, геморроя или острого нарушения кровоснабжения и при наличии гиперкоагуляции.
О чем в этой статье:
Основы патогенеза тромбоза
Для того, чтобы разобраться: тромбоз – что это такое, необходимо понять патогенез его образования. Для нормального функционирования всех органов и систем необходимо наличие гомеостаза (постоянства внутренней среды). Это: кислотно-щелочное состояние, уровень электролитов крови, постоянство буферных систем, равновесие свертывающей и противосвертывающей систем, целостность всех структур и много других параметров.
В норме сосудистая стенка и форменные элементы имеют отрицательный заряд. Это позволяет им выполнять свою функцию и кровяные тельца не адгезируются на внутренней поверхности сосуда. Но, при нарушении структуры эпителиального слоя, происходит изменение заряда эпителия на положительный и в кровеносное русло начинает выделяться тромбопластин. Это ведет к наслаиванию в данном участке форменных элементов крови, чтобы перекрыть пораженное место. Это ведет к активации свертывающей системы крови и она сгущается.
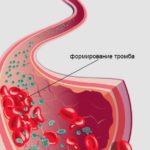 В области образовавшегося тромба происходить изменение тока крови. В норме он должен быть ламинарным (с одинаковой скоростью, без смешивания слоев и без образования завихрений). Патологический участок образует помеху на пути форменных элементов и возникает турбулентное движение крови, когда изменяется давление, скорость кровотока и образуются завихрения. Появляется порочный круг, что ведет к еще большему наслаиванию эритроцитов, тромбоцитов и тромбообразованию.
В области образовавшегося тромба происходить изменение тока крови. В норме он должен быть ламинарным (с одинаковой скоростью, без смешивания слоев и без образования завихрений). Патологический участок образует помеху на пути форменных элементов и возникает турбулентное движение крови, когда изменяется давление, скорость кровотока и образуются завихрения. Появляется порочный круг, что ведет к еще большему наслаиванию эритроцитов, тромбоцитов и тромбообразованию.
Далее, возможно два исхода: расплавление тромба (асептическое, гнойное) или же он покрывается соединительной тканью и фиксируется на сосудистой стенке. Далее он может полностью закрывать просвет вен или артерий, вызывая окклюзию и тромбоз. Бывают случаи, когда данное образование отрывается и начинает мигрировать с кровотоком, возникает тромбоэмболия легочной артерии, сосудов головного мозга, почек и других органов.
Для артериального тромбоза также важную роль в запуске патологического процесса играет спазм сосуда. После длительного сужения артерии, ткани подвергаются ишемии. В данном участке происходит изменение кислотно-щелочного состояния в сторону метаболического ацидоза и возникает паралитическая вазодилатация (расширение сосуда). Начинается остановка кровотока с образованием тромбов.
Метаболический ацидоз – это процесс, который возникает в ишемизированном участке из-за недостатка кислорода и перехода клеток на анаэробное окисление. Продукты, которые образовываются, токсически воздействуют на ткани и происходит их распад. Калий, который в норме находится внутри клетки, выходит наружу и поступает в кровоток, вызывая гиперкалиемию и нарушение работы сердца. Другие продукты обмена некротизируют ткани.
Развивается субфасциальный отек, что может привести к некрозу огромных участков мышечной ткани.
Клинические проявления артериального тромбоза
В зависимости от разновидности тромбоза, клиника бывает разнообразной.
Для опытного специалиста не составит труда отличить острый артериальный тромбоз от венозного.
При первом, возникновение симптомов происходит за короткий период времени (1,5 – 3 часа). Он чаще проявляется у людей молодого возраста. Сначала появляется интенсивная боль, которая со временем снижается из-за отмирания нервных волокон. Появляются парестезии, а позже – паралич конечности.
Для артериального тромбоза характерными будут пять признаков («пять Р»):
- Pain – резкая боль, сдавливающего характера, нарастает со временем и не снижается анальгетиками.
- Pulselessness – отсутствие пульса ниже пораженного участка, при диагностике пульс следует проверять на обеих ногах, так как его может быть не слышно из-за других патологий.
- Pallor – бледность кожных покровов дистальнее места поражения, при этом, конечность холодная, со временем приобретает мраморный оттенок.
- Paresthesia – снижение чувствительности (от поверхностной до глубокой), ощущение онемения конечности.
- Paralysis – развивается позже, при необратимых изменениях в тканях и характеризуется отсутствием активных движений в конечности.
На степень выраженности симптомов влияет локализация развивающегося артериального тромбоза, диаметр сосуда, что подвергнулся окклюзии, наличие коллатерального кровообращения, а также, какие части тела он кровоснабжает. При тромбозе брюшных артерий, симптомы развиваются очень быстро и некроз тканей может наступить в течение часа.
Особую роль играет тромбоз мозговых артерий, который вызывает ишемический инсульт. Это состояние также жизнеугрожающее и имеет неблагоприятный прогноз. Инсульт проявляется такими симптомами: появляются дефекты речи пациента, нарушается походка, больной не может вспомнить как его зовут или другие элементарные данные, лицо ассимметричное, с одной стороны опускается угол рта или веки. При просьбе высунуть язык – он отклоняется в одну из сторон, дрожит.
Пациент может потерять сознание и появляются судороги. Инсульт требует немедленной госпитализации пациента в медицинское учреждение, так как наиболее эффективной терапия будет первые 3 часа (так называемое, терапевтическое окно).
Клиника венозного тромбоза
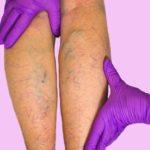 Венозные тромбозы чаще всего развиваются постепенно, в течении 6 – 24 часов.
Венозные тромбозы чаще всего развиваются постепенно, в течении 6 – 24 часов.
Венозный тромбоз поражает чаще взрослое население. Бывает периферический и магистральный.
Наиболее частой локализацией является система большой подкожной вены. Следующие по частоте возникновения – глубокие вены голени. Окклюзия поверхностных вен нижних конечностей носит название – тромбофлебит.
Существуют такие места возникновения венозных тромбозов:
- поверхностные вены нижних конечностей;
- глубокие вены нижних конечностей;
- нижняя полая вена:
- система верхней полой вены;
- воротная вена печени;
- почечные вены;
- яремная вена;
- синдром Бадда-Киари (окклюзия печеночной и нижней полой вены);
- синдром Педжета – Шреттера (тромбоз глубоких вен плеча);
- илеофеморальный венозный тромбоз.
Первый признак, что говорит о наличии патологии – это боль распирающего характера, которая усиливается при движении и вертикальном положении. Возникает массивный отек, нога может значительно увеличиваться в диаметре. Конечность становится цианотичного цвета. Общее состояние пациента ухудшается, может появиться озноб и повышение температуры тела. Далее, на ноге пропадает чувствительность. При тромбозе глубоких вен, клиника может иметь несколько стертых характер. Но это состояние может привести к смерти пациента. Так как, образуется восходящий тромбоз и перекрытием подвздошной вены.
При наличии флотирующегося тромба, существует угроза отрыва его и развития тромбоэмболии легочной артерии (ТЭЛА). Симптоматика болезни зависит от уровня перекрытия сосудов и его массивности. При окклюзии магистрального сосуда смерть наступает мгновенно. Если же тромб находится в ветвях легочной артерии, характерными будут такие проявления:
- Снижение артериального давления.
- Учащение пульса.
- Острая боль в грудной клетке и за грудиной.
- Видимая пульсация шейных вен.
- Нарушение сознания.
- Головная боль.
- Судороги.
- Чувство нехватки воздуха.
- Шумное дыхание.
- Кашель.
- Повышение температуры тела на 2-3 градуса.
- Увеличение размеров печени.
- Кишечная непроходимость.
Илеофеморальный тромбоз часто возникает в послеоперационном периоде, когда проводились оперативные вмешательства в брюшной полости, а также после осложненных родов. Пациента начинает беспокоить резкая распирающая боль в области бедра, промежности и голени. Образуется массивный отек от пальцев стопы до паховой области.
К тромбозу венозных сосудов присоединяется артериальный спазм. Конечность бледнеет, снижается ее температура и возникают парестезии.
Диагностика и методы лечения
 Тромбозы сосудов – это острые состояния, требующие немедленной госпитализации в профильное лечебное учреждение. Для диагностики используют различные лабораторные и инструментальные методы исследования. Наиболее эффективной является ангиография. Это метод исследования, при котором бассейн предположительно тромбированного сосуда вводится рентген-контрастное вещество и показывает уровень перекрытия кровотока. Противопоказана ангиография пациента с хронической и острой почечной недостаточностью, а также аллергией на контрастные вещества.
Тромбозы сосудов – это острые состояния, требующие немедленной госпитализации в профильное лечебное учреждение. Для диагностики используют различные лабораторные и инструментальные методы исследования. Наиболее эффективной является ангиография. Это метод исследования, при котором бассейн предположительно тромбированного сосуда вводится рентген-контрастное вещество и показывает уровень перекрытия кровотока. Противопоказана ангиография пациента с хронической и острой почечной недостаточностью, а также аллергией на контрастные вещества.
Используется ультразвуковое дуплексное и триплексное ангиосканирование. На нем можно оценить диаметр сосудов, кровенаполнение, спектральный анализ кровотока. Лабораторно в общем анализе крови может повышаться уровень лейкоцитов, скорость оседания эритроцитов. На коагулограмме будут признаки гиперкоагуляции. При подозрении на ТЭЛА следует определить уровень Д-димера, который позволяет определить скорость тромбообразования и уровень фибринолиза (активности противосвертивающей системы).
Чаще всего показано хирургическое лечение тромбозов. Производится тромбэктомия и реканализация поврежденного сосуда. При запущенных состояниях хирургу необходимо прибегать к фасциотомии или же к ампутации конечности.
Иногда, при венозных тромбоза проводится системный тромболизис. Он выполняется путем болюсного и капельного введения тромболитика. Можно использовать Урокиназу, Альтеплазу, Стрептокиназу.
Последствия тромбоза зависят от уровня его возникновения и скорости оказания помощи. По этому, всем пациентам, имеющим варикоз 2 стадии, пороки сердца, аритмии следует проходить профилактические осмотры у врачей и придерживаться назначенной терапии.
Что такое тромбоз расскажут эксперты в видео в этой статье.
Основные первые признаки тромба


Закупорка сосудов кровяным сгустком снижает скорость движения потока крови, что проявляется ишемией (артериальный тромбоз), венозным застоем. К наиболее частым последствиям тромбоза относится хроническая окклюзия сосудов конечностей, стенокардия, транзиторные атаки церебральной ишемии, ишемический колит. При острой остановке питания тканей возникают инфаркты органов, гангрена конечностей.
Читайте в этой статье
Причины тромбообразования
К факторам тромбогенного риска относятся:
- генетическая предрасположенность;
- застой крови при длительной гиподинамии (сидячая, стоячая работа, иммобилизация после перелома, малоподвижный образ жизни, постельный режим);
- повышенная свертывающая активность крови (наследственного происхождения, прием контрацептивов, противовоспалительных средств, обезвоживание, операции или травмы, беременность);
- нарушения кровообращения (турбулентные потоки крови) при аритмии, инфаркте, протезе клапанов сердца, ревматизме, кардиомиопатии;
- изменение стенок сосудов при варикозном расширении вен, атеросклерозе, аневризме, васкулите, диабетической ангиопатии;
- нарушение работы печени;
- возрастные (гормональные и сосудистые) изменения у мужчин после 45 лет, в климактерическом периоде у женщин;
- метаболический синдром, ожирение, гипертоническая болезнь;
- курение и хронический алкоголизм.
А здесь подробнее о тромбозе глубоких вен.
Первые признаки тромба
Ранние стадии тромбоза сосудов проявляются симптомами слабого кровоснабжения и нарушения оттока из пораженной зоны. Они возникают при нагрузке, исчезают или уменьшаются после отдыха, периоды ухудшения состояния чередуются с достаточно продолжительной нормализацией самочувствия. Нужно отметить, что именно начальные признаки являются обратимыми и хорошо поддаются лечению, так как в это время еще не успевают развиться необратимые изменения в органах.
Заподозрить тромбоз можно по таким симптомам поражения:
Все эти признаки не являются специфическими для тромбоза, они возникают и при других заболеваниях, поэтому важно пройти обследование как можно раньше. Для обнаружения закупорки сосуда и определения причины нужно обратиться к хирургу (боли и отеки конечностей), кардиологу, невропатологу при симптоматике со стороны сердца, головного мозга или гастроэнтерологу при нарушении пищеварения.
Диагностика проводится с использованием ангиографических исследований, ЭКГ и УЗИ сосудов, нередко с нагрузочными пробами.
Главные признаки образования и симптомы
Формирование кровяного сгустка в венах или артериях становится препятствием для кровообращения. На стадии выраженных клинических проявлений у больных появляется ишемический синдром разной степени интенсивности или венозный застой.
Тромбоз вен конечностей
Наличие тромба в венозной сети верхних или нижних конечностей (встречается чаще) может сопровождаться такими симптомами:
- отечностью;
- тяжестью в ногах или руках;
- повышенной утомляемостью;
- снижением переносимости нагрузок;
- болезненностью по ходу вены;
- покраснением кожи;
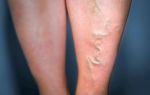
- расширением подкожных сосудов (сетчатый рисунок);
- повышением местной температуры.

Вначале эти признаки появляются только при нагрузках, а после ночного отдыха исчезают. По мере прогрессирования возникают и в состоянии покоя.
Артериальный тромбоз в руке или в ноге
Симптомы связаны не только с закупоркой сосудов, но и спазмом стенок артерий. Основные проявления ишемии тканей конечностей:
- бледности и похолодании кожи;
- зябкости стоп или кистей;
- боль различной интенсивности, изменяющаяся при движениях;
- ослабление пульсации артерий ниже места закупорки;
- онемение конечностей, покалывание.

Возникновение боли за грудиной при физической или эмоциональной нагрузке – это главный признак тромбоза коронарных сосудов. Он в подавляющем большинстве случаев связан с атеросклерозом артерий. Приступы бывают кратковременными, а боль терпимой или длительной, невыносимой со страхом смерти.
Помимо области сердца, болезненные ощущения распространяются и на левую половину туловища, лопатку или могут быть атипичными (живот, правые конечности). Облегчение наступает в состоянии покоя, после приема Нитроглицерина.
 Тромбоз коронарных сосудов
Тромбоз коронарных сосудов
При неполной закупорке церебральных сосудов возникают преходящие нарушения мозгового кровообращения. Источник тромба чаще всего – это атеросклеротическая бляшка в сонной, позвоночной или внутримозговой артерии. Клинические признаки могут включать:
- шаткость при ходьбе;
- нарушение речи;
- снижение зрения – нечеткость контуров предметов, двоение, краткие эпизоды слепоты или выпадения зрительных полей;
- головокружение;
- мышечную слабость в конечностях;
- асимметрию лица;
- потерю чувствительности кожи;
- судорожные подергивания мышц;
- изменение памяти – дезориентация в пространстве, невозможность запомнить и воспроизвести текущую информацию, повторение слов.
 КТ ангиография сосудов головного мозга
КТ ангиография сосудов головного мозга
Такие приступы ишемии головного мозга могут исчезать на протяжении суток или трансформироваться в ишемический инсульт.
Ишемия кишечника
Болевые ощущения в животе становятся почти постоянными, стул учащается, в нем появляется примесь слизи и кровяные прожилки, а затем кровь в кале обнаруживается практически всегда. Усилению боли способствует прием пищи и физическая активность. Длительность приступа может быть от 0,5 до 5 часов. Отмечается нарушение аппетита, исхудание, тошнота и периодическая рвота.

Что укажет на оторвавшийся тромб
Кровяной сгусток может быть плотно прикреплен к стенке сосуда, в таком случае он вызывает постепенное прогрессирование нарушения кровообращения. Наиболее опасным вариантом развития болезни бывает отрыв тромба и острая закупорка вен или артерий. Провоцирующими факторами являются:
- интенсивное физическое перенапряжение;
- острый стресс;
- ускорение движения крови под действием высокой температуры тела или окружающей среды (перегревание на пляже, в сауне);
- инфекционные процессы в организме;
- повышение артериального давления;
- прием алкоголя.

Внезапный тромбоз сосудов считается острым состоянием, требующим неотложной медицинской помощи, так как при нем не исключен смертельный исход.
Закупорка артерий конечностей
Последствиями острой окклюзии сосудов рук или ног бывают:
- онемение и колющие ощущения;
- потеря чувствительности к прикосновениям (парестезия);
- снижение способности к активным движениям (парез) или их полная невозможность (паралич);
- отсутствие пульсации артерий;
- холодная, бледная, затем синюшная кожа.
Если вовремя не восстановить кровоток, то начинается гангрена конечности. Ткани отмирают с появлением типичной черной окраски из-за распада гемоглобина. Вначале отмечается сильный болевой синдром, по мере разрушения нервных волокон боль прекращается, а нарастают признаки интоксикации. Для лечения необходима ампутация конечности или ее части.
Смотрите на видео о первых симптомах варикоза:
Венозный тромбоз
Местные симптомы – ощущение распирания ноги или руки, интенсивная боль по ходу вены, нарастание отека, горячая и красная кожа, переполненные и напряженные сосуды, проступающие над уровнем кожи. Самое опасное состояние при тромбах в венозной сети – это миграция сгустка крови в легочную артерию с развитием тромбоэмболии. О ее наступлении свидетельствуют:
- острая и интенсивная боль в груди;
- одышка, переходящая в приступ удушья;
- посинение кожи шеи и лица;
- падение артериального давления вплоть до коллапса или шокового состояния;
- сердцебиение, тахикардия.
 Тромбоз легочной артерии
Тромбоз легочной артерии
Острая закупорка мозгового сосуда приводит к прекращению питания части мозговой ткани. Это проявляется:
- внезапной слабостью в конечностях с последующей утратой движений и чувствительности;
- снижением четкости речи, вплоть до полной афазии;
- сильной головной болью, тошнотой, рвотой;
- нарушением сознания;
- перекосом лица, отведением глаз в сторону;
- расстройством слуха, зрения, глотания.
 Острая закупорка мозгового сосуда приводит к прекращению питания части мозговой ткани
Острая закупорка мозгового сосуда приводит к прекращению питания части мозговой ткани
Инфаркт миокарда
Тромбоз венечных сосудов приводит к полному блокированию кровотока в части сердечной мышцы. При типичном течении возникает интенсивная боль в сердце или за грудиной, переходящая на левое плечо, руку, спину, нижнюю половину шеи, зубы. Характер болей – пекущие, острые, давящие или сжимающие.
Чем больше зона разрушения миокарда, тем боль сильнее. Приступ длится от получаса до суток, не снимается применение нитратов, сопровождается возбуждением, резкой слабостью, нарушением ритма, перепадами артериального давления, одышкой и страхом смерти.
Инфаркт кишечника
О прекращении поступления крови в часть кишечной стенки может свидетельствовать существенное ухудшение состояния больного:
- сухая и бледная кожа;
- уменьшение боли и ее исчезновение (призрак полного разрушения кишечника);
- вздутие живота, но он остается мягким долго (до нарастания воспаления брюшины);
- тошнота, частая рвота.
При прогрессировании некроза кишечника больные становятся апатичными, погружаются в кому, на этой стадии смертельный исход бывает в большинстве случаев.
А здесь подробнее о профилактике тромбозов вен и сосудов нижних конечностей.
Образование тромба в сосудах встречается при нарушениях кровообращения, застойных процессах, атеросклерозе, изменении реологических свойств крови, ее свертывающей способности. При хроническом течении кровяные сгустки нарушают приток крови с развитием ишемического синдрома. Острая закупорка при отрыве тромба приводит к инфарктам и гангрене.
Венозный тромбоз сопровождается отеками и переполнением вен с расширением видимой сети сосудов, нарушением оттока. Осложнением перемещения тромба из конечностей может быть тромбоэмболия легочной артерии.
Полезное видео
Смотрите на видео о том, как тромбы убивают людей:

Зачастую тромбоз глубоких вен несет серьезную угрозу жизни. Острый тромбоз требует немедленного лечения. Симптомы на нижних конечностях, особенно голени, могут диагностироваться не сразу. Операция требуется также не всегда.

Не каждый врач с легкостью ответит, как различить тромбоз и тромбофлебит, флеботромбоз. В чем принципиальная разница? К какому врачу обращаться?

Возникает посттравматический тромбоз при отсутствии адекватного лечения. Острая форма поражения глубоких сосудов нижних конечностей опасна отрывом тромба. Чем раньше выявлен сгусток, тем выше шансы на успех в лечении.

Образование сгустка в крови — явление не такое уж редкое. Однако он может спровоцировать тромбоз сосудов головного мозга или эмболию мозговых артерий. Какие признаки существуют? Как выявить тромбоз мозговых сосудов, мозговую эмболию?

Преимущественно из-за длительного пребывания в одном положении может возникнуть илеофеморальный тромбоз. Симптомы — синюшность, вздутие вен, онемение ноги и т. д. Диагностика основывается на УЗИ, КТ. Лечение острого венозного тромбоза начинают с установки кава-фильтров и разжижающих препаратов.

Такая опасная патология, как гнойный тромбофлебит нижних конечностей, может возникнуть буквально из мелочи. Насколько опасно гнойное воспаление? Как лечить гнойный тромбофлебит?

Результатом гнойно-воспалительных процессов может стать тромбофлебит вен лица и шеи. Неприятное заболевание, которое требует обязательного обращения к врачу. Однако можно предотвратить тромбофлебит лицевых вен.

Опасный для жизни тромбоз почечной артерии сложно поддается лечению. Причины его появления — пороки клапанов, удар в живот, установка стента и прочие. Симптомы схожи с острой почечной коликой.

Обнаружиться наследственная тромбофлебия может просто во время беременности. Она относится к факторам риска самопроизвольного аборта. Правильное обследование, которое включает анализы крови, маркеры, поможет выявить гены.
Источники: http://cardio-life.ru/sosudy/ostryj-arterialnyj-tromboz.html, http://varikoz.com/oslozhneniya/tromboz.html, http://cardiobook.ru/pervye-priznaki-tromba/