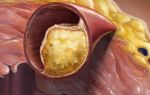
Боль при тромбоз глубоких вен нижних конечностей
Лечение острого тромбофлебита
Острый тромбофлебит поверхностных и глубоких вен нижних конечностей – сложный воспалительный процесс, который распространяется на стенки вен, повреждая их и способствуя образованию тромба.
Опасность подобного состояния заключается в нарушении кровотока, а также вероятности отрыва тромба и его продвижения по сосудистому руслу. Патология может возникнуть по ряду причин, но чаще всего она является следствием варикозной болезни сосудов.
Особенности заболевания и причины возникновения
Вены нижних конечностей – парные анатомические образования. Поверхностная и глубокая венозная сеть объединяется между собой при помощи особых клеток. Вены характеризуются присутствием клапанов, при помощи которых осуществляется движение крови. Патология может поразить любой участок сети и локализоваться в области:
- подколенной вены;
- поверхностной бедренной вены;
- подвздошно-бедренного участка;
- внутренней подвздошной вены;
- нижней полой вены.

В зависимости от расположения вен, различают поверхностный и глубокий тромбофлебит.
Острый тромбофлебит нижних конечностей начинается с зарождения воспалительного процесса в вене, с внутренней ее оболочки. После этого происходит формирование тромба. Эта форма патологии проявляется внезапно и длится около 30 дней, затем переходит в подострую стадию.
Патология возникает по следующим причинам:
- варикозное расширение вен, которое способствует изменениям в строении стенок сосудов, а также затрудняет процесс микроциркуляции, провоцируя венозный застой;
- нарушение структуры венозной стенки в результате травматического повреждения;
- патологии крови врожденного характера;
- врожденные патологии клапанов вен;
- появление злокачественных опухолей;
- инфекционное заражение, которое происходит при сепсисе, туберкулезе, эндокардите;
- переломы костей и растяжение связок нижних конечностей, неправильное восстановление после повреждений;

- период беременности, когда возрастает нагрузка на нижние конечности;
- длительный постельный режим, минимальная физическая активность;
- гиподинамия, связанная с особенностями трудовой деятельности;
- неправильное проведение хирургических операций или введение инъекций;
- период менопаузы, характеризующийся гормональной перестройкой организма;
- обезвоживание организма;
- отравление алкоголем, токсическими веществами;
- избыточный вес;
- длительный прием гормональных контрацептивов;
- нарушение водно-солевого баланса.

В группу риска входят также люди пожилого возраста.
Различие тромбофлебита и тромбоза
Тромбоз нижних конечностей, в зависимости от локализации, проявляется по-разному.Следует обратить внимание: тромбофлебит и тромбоз – разные понятия. Когда речь идет о поверхностном поражении вен, обычно используют первый названный термин.
Поражение глубоких вен известно как острый тромбоз глубоких вен нижних конечностей. Кроме того, при тромбофлебите тромбы образовываются только в деформированных венах, а при тромбозе – и в здоровых, неповрежденных.

Характерные признаки патологии
Острый тромбофлебит поверхностных вен нижних конечностей характеризуется резким проявлением симптомов. Этой форме заболевания присущи следующие проявления:
- боль в области стопы, бедра и голени;
- незначительный отек кожных покровов по ходу пораженной вены, при этом объем конечности не увеличивается;
- повышение температуры тела до показателя 39 градусов;
- появление на кожных покровах узелков в местах прохождения сосудов;
- озноб;
- движения в суставах становятся болезненными из-за воспалений в подкожной клетчатке;
- общая слабость.

На начальном этапе лимфатическая система не вовлекается в воспалительный процесс, по мере прогрессирования патологии наблюдаются лимфаденит и лимфангиит.
Если поверхностный тромбофлебит характеризуется ограниченной локализацией, то поражение распространяется на небольшой участок нижней конечности. В том случае, если имеет место мигрирующая форма патологии, на всей конечности возникает большое количество очагов поражения.
В дальнейшем патология может развиваться по одному из двух возможных сценариев:
- стабилизация процесса – в этом случае воспалительные явления купируются, процесс формирования тромба прекращается;
- развитие осложнений – происходит распространение восходящего тромбофлебита, возникает тромбоз глубоких вен.

Симптоматика
Острый тромбофлебит глубоких вен нижних конечностей проявляется в более выраженных симптомах.
Для поражения глубоких вен голени характерны следующие проявления:
- боль в пораженной области, которая имеет более интенсивный, чем при поверхностном тромбофлебите, характер. Присутствует ощущение распирания в венах;
- судороги в икроножных мышцах;
- выраженная отечность кожи;
- повышение температуры тела до 40 градусов;
- приобретение кожей синюшного оттенка, появление блеска на поверхности;
- ощущение холода в области пораженной конечности;
- болезненность в коленном и голеностопном суставе при сгибании и разгибании.

На тяжелое течение патологии указывают такие дополнительные симптомы, как боль в области поясницы, крестца и в нижнем отделе живота, а также нарастающая слабость.
Если тромбофлебит локализуется в глубоких венах бедра и таза, проявляются такие симптомы:
- болезненные ощущения в пояснице, верхней части бедра, нижних отделах живота, промежности;
- отечность кожи, синюшность;
- переход отека на область живота и промежности;
- расширение подкожных вен нижних конечностей ниже области поражения;
- увеличение объемов пораженной нижней конечности;
- сильная потливость и озноб.
Переход патологии на глубокие вены опасен развитием хронической венозной недостаточности и риском легочной эмболии – состоянием, при котором тромбом полностью или частично закупоривается легочная артерия либо ее ветви.

Осложнения
Опасность острого тромбофлебита глубоких вен заключается в осложнениях, которые он способен повлечь за собой:
- Хроническая венозная недостаточность, вследствие которой нарушается трофика. Это, в свою очередь, провоцирует появление трофических язв.
- Ишемический (гангренозный) тромбофлебит – это явление, при котором наблюдается тромбоз всех вен пораженной конечности. Патология характеризуется сильными болями, увеличением объема конечности в 2–3 раза, фиолетовой окраской кожных покровов. Наблюдается одышка, снижается артериальное давление. Ишемический тромбофлебит опасен развитием септического состояния. Иногда возникает венозная гангрена, которая неизбежно приводит к ампутации пораженной нижней конечности.

- Эмболия легочной артерии – она начинается остро, в момент улучшения состояния больного. Первые признаки – одышка, сильные боли в загрудинной области, затрудненное дыхание, обильное отделение липкого пота. Нередко произойти остановка сердца (молниеносная клиническая картина).
- Отрыв тромба или его части и мигрирование по току крови в сосуды сердца, головного мозга с последующей закупоркой.
- Развитие сепсиса – это состояние возникает в том случае, если оторвавшийся тромб является инфицированным.
Чтобы не допустить серьезных осложнений, которые могут привести к летальному исходу, важно вовремя обратиться к специалисту. При проведении диагностических мероприятий будут оценены характеристики венозного тромбоза и определена тактика лечения.
Диагностические мероприятия
Чтобы выявить тромбоз вен нижних конечностей и стадию его развития, специалисты рекомендуют пациенту пройти комплекс диагностических мероприятий, который включает в себя:
- общий анализ крови – уровень содержания в ней отдельных веществ позволяет установить наличие воспалительного процесса в венах;
- анализ на определение свертываемости крови – выявление повышенной свертывающей активности также позволяет подозревать наличие воспалительного процесса;
- ультразвуковую доплерографию сосудов нижних конечностей – с помощью этой процедуры оценивают состояние кровотока и проходимость вен, а также определяют положение тромба;
- ангиографию – во время процедуры получают изображение сосудов, что позволяет обнаружить локализацию тромбов, место закупорки артерии.

А также специалист-флеболог собирает анамнез, чтобы установить причины тромбофлебита, а также проводит визуальный осмотр пораженного участка нижней конечности.
Выбор оптимальной схемы лечения патологии зависит от ее формы.
Методы лечения заболевания поверхностных вен
Острый тромбоз вен поверхностного характера в большинстве случаев требует консервативного лечения. Хирургическое вмешательство требуется только в тех случаях, если образованный в сосуде тромб распространяется на значительную часть поверхностных вен либо попадает в просвет глубоких сосудов.
Определяя схему лечения, специалист руководствуется данными относительно расположения тромбоза, состояния венозных сосудов, пораженных воспалительным процессом, а также характера заболевания.

Цели лечения при тромбозе поверхностных вен заключаются в следующем:
- предупреждение перехода воспалительного процесса на глубокие вены нижних конечностей;
- снижение риска осложнений, которые вызывают отрыв и миграция тромба;
- устранение воспаления;
- устранение риска повышенного тромбообразования.
Терапия включает в себя прием следующих препаратов:
- препаратов для улучшения микроциркуляции и свойств крови (Флекситал, Трентал);
- противовоспалительных средств (Ибупрофен, Реопирин);
- медикаментоввенотонизирующего действия (Детралекс, Венорутон);
- антикоагулянтов при определении риска отрыва тромба (Гепарин, Варфарин);
- фибринолитических средств, которые позволяют растворить остро возникший тромб (Трипсин, Фибринолизин).

А также при консервативном лечении поверхностного тромбофлебита вен используют антикоагулянты местного действия в форме мазей и гелей (Лиотон, Гепариновая мазь). Такие средства воздействуют непосредственно на пораженную вену, не оказывая системного эффекта.
Еще один метод – ношение компрессионного чулка или тугое бинтование эластичным бинтом.
Альтернативные методы
В периоды ремиссии допустимо проведение физиотерапевтических процедур: это облучение ультрафиолетовыми лучами, использование инфракрасного излучения, прием лечебных ванн, наложение парафиновых аппликаций.
Операции на пораженном участке проводятся только в том случае, когда методы консервативной терапии не дают результата – воспаление и тромбы не уменьшаются. Варианты хирургического лечения поверхностного тромбофлебита – перевязка, склеротерапия или полное удаление пораженной вены.

Лечение тромбофлебита при поражении глубоких вен
При подозрении на поражение тромбозом глубоких вен пациента немедленно госпитализируют. В этом случае требуется проведение следующих процедур:
- тромболизис – внутривенное введение фермента, который способен растворить тромб. Лекарственное средство равномерно распределяется по кругу кровообращения, достигая места, где произошла закупорка сгустком. С помощью тромболизиса растворяют тромбы в венах и артериях. Достоинство этой манипуляции – возможность растворить сгусток большого размера. Тем не менее тромболизис имеет ряд противопоказаний и возможных осложнений, которые обязательно учитываются специалистом в каждом конкретном случае;
- тромбоэктомия – хирургическая операция, целью выполнения которой является вырезание тромба с последующим его удалением из сосудистой системы. Ее выполнение предупреждает развитие легочной тромбоэболии. При помощи тромбоэктомии происходит восстановление кровотока, общее состояние больного улучшается. После операции пациенту назначают курс консервативного лечения, а также ношение компрессионных чулок;
- установка кава-фильтра – Кава-фильтр представляет собой металлическое устройство для «улавливания» флотирующих тромбов, идущих с потоком крови. Это позволяет предотвратить закупоривание сосудов тромботическими массами. Фильтр имплантируют в просвет нижней полой вены, которая является главным магистральным сосудом, через венозный сосуд.

При обнаружении острого тромбофлебита лечение должно быть своевременным, во избежание наиболее негативных последствий для здоровья пациента.
Рекомендации
После окончания терапии больному рекомендуется заниматься лечебной гимнастикой, носить компрессионные чулки, делать специальные упражнения для борьбы с застоем крови в венах.
Не стоит переходить на постельный режим: наоборот, дозированная ходьба снизит вероятность дальнейшего развития тромбоза или рецидива. В то же время стоит избегать излишней нагрузки на стопы.
При отдыхе пациент должен держать нижние конечности в приподнятом положении.
Чтобы болезнь не прогрессировала, следует обратить особое внимание на рацион. Необходимо употреблять больше свежих фруктов и овощей – они содержат клетчатку, из которой синтезируются особые волокна, укрепляющие стенки вен.

Не рекомендовано употреблять острую или содержащую большое количество соли еду: она способствует задержке жидкости, что увеличивает объем крови и создает дополнительную нагрузку на сосуды.
Важно отказаться от вредных привычек – курения и употребления алкогольных напитков. Присутствие лишнего веса также негативно сказывается на здоровье пациента, поэтому стоит снизить его, чтобы облегчить нагрузку на ноги.
Пациентам, которые прошли курс лечения от тромбофлебита, нельзя посещать баню, сауну, делать массаж, проходить любые процедуры, связанные с тепловым воздействием на тело, находиться под солнечными лучами.
Обувь и одежда должны быть максимально удобными, чтобы область конечности не была сжата чересчур сильно.
При остром тромбофлебите поверхностных вен существует высокий риск перехода воспалительного процесса на глубокие вены, а это чревато отрывом тромба, закупоркой артерий, гангреной и последующей ампутацией нижней конечности. Необходимо беречь подкожные вены нижних конечностей.
Что такое и чем опасен острый тромбоз глубоких вен нижних конечностей?
Острый тромбоз глубоких вен (ТГВ) нижних конечностей опасен в связи с риском тромбоэмболии лёгочной артерии (ТЭЛА), из-за которой больной может умереть. ТГВ возникает как осложнение после многих заболеваний, но иногда развивается и у вполне здоровых людей.
Послеоперационные тромбозы встречаются наиболее часто. Заболеваемость тромбозами в мире неумолимо растёт, что связано с увеличением числа оперативных вмешательств.
Описание заболевания
Заболевание очень распространённое. По разным данным, фиксируется от одного до ста случаев на 1000 человек. Вероятность тромбозов резко увеличивается после 40 лет.
 Тромбы формируются в глубоких венах ног или таза. Они представляют собой плотные сгустки крови и чаще образуются на участках, где кровь течёт медленнее: рядом с венозными клапанами, в синусах икроножной и камбаловидной мышц.
Тромбы формируются в глубоких венах ног или таза. Они представляют собой плотные сгустки крови и чаще образуются на участках, где кровь течёт медленнее: рядом с венозными клапанами, в синусах икроножной и камбаловидной мышц.
Пристеночные тромбы прикрепляются к сосудистой стенке и оставляют просвет вены частично свободным, а закупоривающие полностью перекрывают его. Нарушение тока крови часто вызывает отёк или боль. Заболевание порой развивается стремительно. Поскольку глубокие вены мышц ног впадают в нижнюю полую вену, при отрыве тромб попадает сначала в неё, а далее в малый круг кровообращения.
Причины и факторы риска
Среди причин выделяют первичные, связанные с наследственными нарушениями свёртывания крови, и вторичные, возникающие под влиянием внешних условий.
 Впервые процесс тромбообразования исследовал Р. Вирхов, который выделял несколько причин этого явления: раздражение сосуда, нарушения свёртывания и нарушения кровотока (триада Вирхова).
Впервые процесс тромбообразования исследовал Р. Вирхов, который выделял несколько причин этого явления: раздражение сосуда, нарушения свёртывания и нарушения кровотока (триада Вирхова).
Выделяют следующие группы риска по ТГВ и ТЭЛА:
- Низкий риск: больные до 40 лет и те, кому выполняют небольшие операции;
- Умеренный риск: 40-60 лет, малые или большие операции;
- Высокий риск: после 40 лет, большие операции;
- Очень высокий риск: после 60 лет, большие операции на ногах, переломы бедра и другие осложнённые травмы.
Около ¼ всех случаев болезни возникает после переломов длинных трубчатых костей ног, крупных операций на суставах и брюшине. Тромбоз угрожает человеку как в ранний, так и в поздний послеоперационный период.
Главные факторы риска:
-
Длительная неподвижность: состояние после инсульта, постельный режим, гиподинамия, авиаперелёты;

Нарушения гемостаза, повышающие вероятность тромбозов, объединяют под термином тромбофилия. Существуют врождённые генетические дефекты, определяющие склонность к тромбообразованию: лейденовская мутация, дефицит антитромбина III, протеинов S и С. Заподозрить тромбофилию можно, если тромбоз случился в молодом возрасте.
Формы и виды
Тромбозы различают по этиологии, месту образования и видам тромбов:
- Проксимальный тромбоз локализуется в подколенной или бедренной вене и вызывает боль в ноге, отёк и болезненность при прощупывании над поражёнными венами. Но порой первым его проявлением становится ТЭЛА.
- Дистальный тромбоз затрагивает икроножные вены. Наблюдается умеренная боль и болезненность в голени, но иногда симптомы отсутствуют. Отёков обычно нет.
- Илеофеморальный тромбоз возникает в подвздошных и бедренных сосудах. Боль ощущается по внутренней поверхности бедра, в икрах, паху. Нога заметно распухает от стопы до паха. Пальпация в проекции магистральных вен бедра и паха болезненна.
По происхождению тромбозы бывают застойные (при варикозе, внешнем пережатии сосудов, внутренних препятствиях кровотоку), воспалительные и связанные с тромбофилиями.
Также различают окклюзивный, пристеночный и флотирующий тромбоз. Флотирующий тромб диагностируется примерно в 10% случаев. Он прикреплён к венозной стенке только одним концом и как бы болтается в её просвете, поэтому вероятность отрыва очень высока.
Опасность и осложнения
 Главная опасность – тромбоэмболия лёгочной артерии. Полная закупорка вызывает мгновенную смерть, частичная – сердечную недостаточность. Как причина внезапной смерти, ТЭЛА стоит на третьем месте после ишемической болезни и инсульта.
Главная опасность – тромбоэмболия лёгочной артерии. Полная закупорка вызывает мгновенную смерть, частичная – сердечную недостаточность. Как причина внезапной смерти, ТЭЛА стоит на третьем месте после ишемической болезни и инсульта.
После тромбоза проксимальных вен часто формируется хроническая венозная недостаточность. Повышается венозное давление при движении, плохо работают клапаны. Венозный застой проявляется нарушениями трофики: гиперпигментацией, дерматитами, уплотнениями, в тяжёлых случаях трофическими язвами. Заподозрить венозную недостаточность можно по отёкам голеней, зависящим от положения тела.
Более чем у половины больных формируется посттромботическая болезнь. Почти треть таких пациентов становятся инвалидами.
Узнайте больше о болезни из видео-ролика:
Внезапная боль в ноге, усиливающаяся при стоянии, ходьбе – наиболее характерный симптом. Вскоре присоединяется отёк мягких тканей, тяжесть и распирание, может подняться температура. Кожа в районе отёка синюшная, блестящая. Спустя несколько дней проступает сеть поверхностных вен.
Тромбы в икроножных и глубоких магистральных венах иногда никак себя не проявляют. Нарушения кровотока частично компенсируют другие вены. Следует обратить внимание на небольшой отёк лодыжки и боль в икроножной мышце.
На этих фото изображены симптомы опасных запущенных стадий тромбоза, когда требуется срочное медицинское вмешательство:
Сильный отек ноги при тромбозе глубоких вен.


Диагностика
Основной метод диагностики – ультразвуковое дуплексное сканирование, которое определяет, насколько сужен просвет вены, размер и подвижность тромба. Лабораторно тромбоз подтверждается анализом крови на D-димер.
Рентгеноконтрастная флебография проводится для уточнения диагноза, а также при тромбах выше паховой складки. В сложных случаях делают магнитно-резонансную флебографию.
 Больные лечатся стационарно. Назначают постельный режим с приподнятой больной ногой, антикоагулянты. В самом начале показана тромболитическая терапия. Препараты для растворения тромбов имеют серьёзные побочные эффекты (кровотечение) и назначаются по строгим показаниям.
Больные лечатся стационарно. Назначают постельный режим с приподнятой больной ногой, антикоагулянты. В самом начале показана тромболитическая терапия. Препараты для растворения тромбов имеют серьёзные побочные эффекты (кровотечение) и назначаются по строгим показаниям.
При диагностике флотирующего тромба в вену ставят кава-фильтр, не допускающий его продвижения вверх. При тяжёлом состоянии с риском гангрены делают тромбэктомию – механическое удаление тромба.
Применяют компрессионный трикотаж, уменьшающий вероятность осложнений. После выписки пациентам рекомендуют пожизненную терапию.
Больше о лечении заболевания смотрите на видео:
Зависит от вида и положения тромба. Окклюзивный тромбоз не представляет опасности, так как тромб плотно прикреплён и полностью перекрывает кровоток. Пристеночный тромб тоже не опасен, но может продолжить расти и стать флотирующим. Вероятность отрыва флотирующего тромба очень высока.
Тромбоз проксимальных вен приблизительно в половине случаев сопровождается ТЭЛА, часто бессимптомной. Через несколько месяцев у большинства пациентов венозный кровоток восстанавливается, но развивается слабость клапанного аппарата.
В течение нескольких лет после болезни более чем у половины пациентов развивается посттромботический синдром, а при отсутствии или неэффективности лечения бессимптомная ТЭЛА. Хроническая венозная недостаточность ухудшает качество жизни и ведёт к инвалидизации.
Профилактика
Применяют следующие меры профилактики:
- Скорое начало активности в послеоперационном периоде, гимнастика, ЛФК;
- Компрессионные чулки или эластичное бинтование;
- Антикоагулянты;
- Избегание факторов риска.
При длительном сидении надо пользоваться подставками для ног, чтобы не сдавливать вены.
Острый ТГВ нижних конечностей представляет серьёзную угрозу для жизни. При появлении симптомов болезни (резкая, внезапная боль в ноге, отёк, синюшный цвет кожи) важно начать лечение как можно скорее. Своевременное лечение в стационаре предотвращает развитие ТЭЛА. Наряду с лекарствами, эффективным средством профилактики заболевания служит активный образ жизни и гимнастика.
Тромбофлебит нижних конечностей
Тромбофлебит нижних конечностей – это заболевание вен нижних конечностей воспалительного характера, сопровождающееся образованием в их просвете тромбов. В общей структуре заболеваемости тромбофлебитом на долю этой локализации патологии приходится примерно 80-90%, т. е. подавляющее большинство случаев.
Причины и факторы риска
Патогенез тромбофлебита нижних конечностей достаточно сложен. В нем одновременно принимает участие несколько факторов:
- повышение вязкости и свертывания крови;
- замедление венозного кровотока;
- повреждение клапанного аппарата или стенки вены;
- присоединение инфекции.
Наиболее опасен тромбофлебит глубоких вен нижних конечностей. Это связано с особенностями формирующегося здесь тромба. Резкое замедление тока крови в системе пораженной вены в сочетании с повышенной свертываемостью крови становится причиной формирования красного тромба, состоящего из эритроцитов, незначительного числа тромбоцитов и нитей фибрина. Тромб одной стороной прикрепляется к венозной стенке, в то время как его второй конец свободно плавает в просвете сосуда. При прогрессировании патологического процесса тромб может достигать значительной длины (20–25 см). Его головка в большинстве случаев зафиксирована возле венозного клапана, а хвост заполняет практически всю ветвь вены. Такой тромб называется флотирующим, т. е. плавающим.
В первые несколько суток от момента начала образования тромба его головка плохо фиксируется к стенке вены, поэтому существует высокий риск его отрыва, что, в свою очередь, может привести к развитию тромбоэмболии легочной артерии или ее крупных ветвей.
Через 5-6 дней от начала тромбообразования в пораженной вене начинается воспалительный процесс, который способствует лучшей адгезии кровяного сгустка к венозной стенке и снижению риска тромбоэмболических (вызванных отрывом тромба) осложнений.
Предрасполагающими факторами к развитию тромбофлебита нижних конечностей являются:
- варикозное расширение вен нижних конечностей;
- венозный стаз, обусловленный длительным постельным режимом, опухолями малого таза, беременностью, излишней массой тела;
- местная или системная бактериальная инфекция;
- послеродовой период;
- прием пероральных контрацептивов (в этом случае особенно повышается риск у курящих женщин);
- злокачественные новообразования (рак поджелудочной железы, желудка, легких);
- синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром);
- посттромбофлебитическая болезнь;
- травмы;
- хронические заболевания сердечно-сосудистой системы;
- состояние после аборта или иного хирургического вмешательства;
- длительная катетеризация вен;
- системные заболевания.
Формы заболевания
Тромбофлебит нижних конечностей в зависимости от активности воспалительного процесса подразделяется на острый, подострый и хронический. Хроническая форма заболевания протекает с периодически сменяющимися стадиями ремиссии и обострения, поэтому ее обычно называют хроническим рецидивирующим тромбофлебитом нижних конечностей.
В зависимости от локализации патологического процесса выделяют тромбофлебит поверхностных и глубоких вен нижних конечностей.
Признаки тромбофлебита нижних конечностей
Клиническая картина тромбофлебита нижних конечностей во многом определяется формой заболевания.
Острый тромбофлебит поверхностных вен нижних конечностей возникает внезапно. У пациента резко повышается температура тела до 38-39 °С, что сопровождается сильным ознобом (сотрясающий озноб). При пальпации пораженная вена прощупывается как болезненный тяж. Кожные покровы над ним нередко гиперемированы. Подкожная клетчатка может быть уплотненной, что объясняется формированием инфильтрата. Паховые лимфатические узлы на стороне поражения увеличиваются.
Симптомы тромбофлебита нижних конечностей в подострой форме менее выражены. Заболевание обычно протекает при нормальной температуре тела (у некоторых пациентов в первые дни может отмечаться незначительная лихорадка до 38 °С). Общее состояние страдает мало. При ходьбе возникают умеренно выраженные болезненные ощущения, но местных признаков активного воспалительного процесса нет.
Рецидивирующая хроническая форма тромбофлебита поверхностных вен нижних конечностей характеризуется обострением ранее возникшего воспалительного процесса или втягиванием в него новых участков венозного русла, т. е. имеет признаки, схожие с острым или подострым течением. В период ремиссии симптоматика отсутствует.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений.
Тромбофлебит глубоких вен нижних конечностей у половины пациентов протекает бессимптомно. Заболевание диагностируется, как правило, ретроспективно уже после развития тромбоэмболических осложнений, чаще всего тромбоэмболии легочной артерии.
У остальных 50% пациентов признаками заболевания являются:
- чувство тяжести в ногах;
- стойкий отек голени или всей пораженной нижней конечности;
- распирающие боли в области икроножной мышцы;
- повышение температуры тела до 39-40 °С (при острой форме тромбофлебита нижних конечностей);
- симптом Пратта (глянцевая кожа над очагом поражения, на которой отчетливо виден рисунок подкожной венозной сети);
- симптом Пайра (боль распространяется по внутренней поверхности бедра, голени и стопы);
- симптом Хоманса (тыльное сгибание стопы сопровождается возникновением боли в икроножной мышце);
- симптом Лювенберга (сдавление голени манжетой от тонометра при создании давления 80–100 мм ртутного столба приводит к возникновению болевых ощущений, хотя в норме они должны появляться при давлении свыше150–180 мм ртутного столба);
- пораженная конечность на ощупь холоднее, чем здоровая.
Читайте также:
Диагностика
Диагностика тромбофлебита поверхностных вен нижних конечностей не представляет сложностей и осуществляется на основании данных характерной клинической картины заболевания, объективного осмотра пациента и результатов лабораторных анализов (в крови отмечается увеличение протромбинового индекса, лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ).
Тромбофлебит поверхностных вен нижних конечностей дифференцируют с лимфангитом и рожистым воспалением.
Наиболее точным диагностическим методом тромбофлебита глубоких вен нижних конечностей является дистальная восходящая флебография. Рентгенконтрастное вещество водят инъекционным путем в одну из подкожных вен стопы ниже уровня жгута, сдавливающего лодыжку, что позволяет перенаправить его в систему глубоких вен, после чего проводят рентгенографию.
Также в диагностике этой формы заболевания применяют следующие методы инструментальной диагностики:
- допплеровское ультразвуковое исследование;
- импедансная плетизмография;
- сканирование с использованием фибриногена, меченного изотопом йода 125.
В общей структуре заболеваемости тромбофлебитом на долю нижних конечностей приходится примерно 80-90%, т. е. подавляющее большинство случаев.
Тромбофлебит глубоких вен нижних конечностей необходимо дифференцировать с целым рядом других заболеваний и, прежде всего, с целлюлитом (воспалением подкожной клетчатки), разрывом синовиальной кисты (кисты Бейкера), лимфатическим отеком (лимфедемой), сдавлением вены извне увеличенными лимфатическими узлами или опухолью, разрывом или растяжением мышц.
Лечение тромбофлебита нижних конечностей
Лечение тромбофлебита нижних конечностей может быть хирургическим или консервативным.
Консервативная терапия начинается с обеспечения пациенту постельного режима на 7-10 суток. Пораженную конечность бинтуют эластичными бинтами, что позволяет снизить риск отрыва тромба и развития тромбоэмболических осложнений и придают ей возвышенное положение. Длительное сохранение постельного режима неоправданно. Как только воспаление начнет стихать, двигательный режим пациента следует постепенно расширять. Физическая активность и мышечные сокращения улучшают отток крови по глубоким венам, снижают риск образования новых тромбов.
Местно применяют компрессы с мазью Вишневского, полуспиртовые или масляные компрессы, а также мази и гели с гепарином.
С противовоспалительной целью назначают нестероидные противовоспалительные средства. При высокой температуре тела или развитии гнойного тромбофлебита нижних конечностей применяют антибиотики широкого спектра действия.
Фибринолитические препараты могут использоваться только на самых ранних стадиях заболевания, которые обычно остаются не диагностированными. В дальнейшем попытки тромболиза могут привести к фрагментации тромба и развитию тромбоэмболии легочной артерии. Поэтому проведение тромболитической терапии у пациентов без установленных кава-фильтров противопоказано.
В схеме консервативного лечения тромбофлебита нижних конечностей немалая роль отводится антикоагулянтным препаратам, которые уменьшают время свертывания крови и тем самым снижают риск образования тромбов. Если у пациента имеются противопоказания к назначению антикоагулянтов (открытая форма туберкулеза, язвенная болезнь желудка и двенадцатиперстной кишки, свежие раны, геморрагические диатезы), то в этом случае возможно проведение гирудотерапии (лечения пиявками).
Для улучшения состояния венозной стенки у пациентов с тромбофлебитом нижних конечностей применяют венотонизирующие средства.
При образовании флотирующего тромба, сопровождающегося высоким риском развития тромбоэмболических осложнений, показано проведение хирургического вмешательства, целью которого является установка кава-фильтра в нижнюю полую вену на уровне ниже почечных вен.
При гнойном тромбофлебите поверхностных вен нижних конечностей выполняют операцию Троянова – Тренделенбурга.
После стихания острых воспалительных явлений пациентов с тромбофлебитом нижних конечностей направляют на санаторно-курортное лечение (показана аппаратная физиотерапия, радоновые или сероводородные ванны).
Диета при тромбофлебите нижних конечностей
Правильно организованное питание создает необходимые предпосылки для улучшения состояния пациентов, сокращает сроки реабилитации, снижает риск рецидивов. Диета при тромбофлебите нижних конечностей должна обеспечивать:
- укрепление венозной стенки;
- улучшение реологических свойств крови;
- нормализацию массы тела пациента.
Пациентам необходимо тщательно соблюдать водный режим. В течение суток следует выпивать не менее двух литров жидкости. Особенно важно контролировать объем потребляемой жидкости в жаркую погоду, так как обильное потоотделение может стать причиной сгущения крови.
В рационе пациентов с тромбофлебитом нижних конечностей в достаточном количестве должны быть включены свежие овощи и фрукты, которые обеспечивают организм витаминами и микроэлементами, что необходимо для улучшения тонуса венозной стенки.
Диета при тромбофлебите нижних конечностей включает в себя следующие продукты:
- растительные масла холодного отжима (желательно ежедневно для заправки салатов использовать льняное масло);
- бахчевые культуры (арбуз, дыня, тыква);
- имбирь, корица;
- лук, чеснок, листовые овощи;
- какао, шоколад;
- все виды фруктов, ягоды;
- жирные сорта морской рыбы.
Особенно полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая не только снижает активность воспалительного процесса, но и оказывает некоторое антикоагулянтное действие.
Возможные последствия и осложнения
Осложнениями тромбофлебита нижних конечностей могут стать:
- тромбоэмболия легочной артерии;
- стрептококковый лимфангит;
- белая болевая флегмазия (связана со спазмом идущей рядом с тромбированной веной артерии);
- синяя болевая флегмазия (развивается в пораженной конечности при практически полной блокировке венозного оттока крови);
- гнойное расплавление тромба, что может привести к формированию абсцесса, флегмоны, а в тяжелых случаях стать причиной сепсиса.
Прогноз при тромбофлебите нижних конечностей серьезен. При отсутствии адекватного лечения в 20% случаев заболевание заканчивается развитием тромбоэмболии легочной артерии, которая становится причиной летального исхода у 15-20% пациентов. В тоже время своевременное назначение антикоагулянтной терапии позволяет снизить смертность более чем в 10 раз.
Полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая снижает активность воспалительного процесса и оказывает некоторое антикоагулянтное действие.
Профилактика
Профилактика развития тромбофлебита нижних конечностей должна включать следующие мероприятия:
- своевременное выявление и активное лечение заболеваний вен нижних конечностей;
- санация очагов хронической инфекции в организме пациента;
- ранняя активизация пациентов в послеоперационном периоде;
- активный образ жизни;
- правильное питание;
- соблюдение водного режима;
- обязательное ношение компрессионного трикотажа при варикозной болезни вен нижних конечностей.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений. Оно должно включать в себя назначение флебопротекторов и физиотерапевтические процедуры (лазерную, магнитную терапию).
Видео с YouTube по теме статьи:
Источники: http://serdechka.ru/sosudy/tromboflebit/ostryj.html, http://oserdce.com/sosudy/trombozy/glubokix-ven-nog.html, http://www.neboleem.net/tromboflebit-nizhnih-konechnostej.php