Чем и как лечить тромбофлебит после катетера
Тромб после катетера
Тромбофлебит – это воспалительное заболевание венозных стенок с образованием сгустка крови, купирующего сосуд. Данный недуг часто развивается при повреждении оболочки во время инъекций и от механического или химического воздействия на саму вену.
Причины возникновения тромбофлебита
Постинъекционные и постинфузионные уплотнения появляются под действием целого комплекса факторов:
- Инфекционный процесс – может развиваться при несоблюдении гигиенических норм во время укола, загрязнение места прокола.
- Нарушение реологических свойств крови – к ним относятся коагулопатии, замедленный ток крови, снижение свертываемости крови в послеоперационный период.
- Травма стенки – обычно возникает при введении концентрированных растворов, которые могут раздражать вену, при излишне быстром введении и при многочисленных проколах в одном и том же месте.
После операции также могут образовываться тромбы от капельницы, часто это связано с длительным нахождением без движения.
Симптомы тромбоза и тромбофлебита
Тромбоз после капельницы или укола в основном локализуется на локтевом сгибе, это место наиболее удобно использовать для получения доступа к вене. При «плохих» сосудах возможно проведение прокола на запястье, где также может образовываться тромб после капельницы.

Тромб на руке после капельницы
Для самодиагностики достаточно просто осмотреть и прощупать поврежденное место самостоятельно. Если образовался тромб, то вы обнаружите своеобразную шишку, мягкой консистенции и болезненную при прикосновении.
При присоединении инфекции место укола станет горячим на ощупь, возможно появление покраснения или разлитой гематомы. Особенностью является распространение болей и гиперемии по ходу пораженной вены, сам сосуд выпирает над поверхностью.
Тромбофлебит после укола в вену может осложняться общими симптомами воспаления:
- Повышение общей температуры тела.
- Слабость.
- Воспаление близлежащих лимфоузлов (подмышечные и локтевые).
Диагностика и консультация специалиста
Тромб на руке после укола можно обнаружить самостоятельно — уплотнение в области недавнего места и симптомы воспаления. Однако стоит оттдиферинцировать заболевание от флегмоны, поэтому лучше всего посетить сосудистого хирурга или флеболога.
Рекомендуется проведение общего анализа крови, тест на свертываемость и УЗИ сосудов и допплерографию.
Тромбофлебит руки после капельницы не стоит лечить самостоятельно, обязательно стоит контролировать течение недуга для избегания опасных последствий, в том числе и отрыв тромба.
Лечение и профилактика
Тромб на руке после капельницы следует лечат комплексно, применяя для терапии лекарственные препараты, местные мази и компрессы, а также физиотерапию.
Основу избавления от недуга составляет снятие воспаления. Для этого назначают НПВС в виде мазей и системно. Обязательно включают в лечение тромба после катетера на руке антикоагуляционные препараты – гепарин (в виде инъекций), а также гели или крема.
Хорошо помогает использование спиртовых компрессов, нанесение сетки из йода и охлажденный капустный лист.
В тяжелых случаях применяют оперативное вмешательство для лечения тромбофлебита после капельницы.
Очень важно применять профилактические меры в послеоперационный период и если вы ставите внутривенные уколы или капельницы каждый день.
Рекомендуется потребление достаточного количества жидкости и использование антикоагулянов. Обязательно следить за проведением инъекций и обеспечения всех правил асептики и антисептики.
Флебит вены на руке — лечение, причины
 Лечение флебита вены должно быть своевременным.
Лечение флебита вены должно быть своевременным.
Флебит – это воспалительный процесс стенок вены. В процессе развития болезни стенки сосудов на руке или на ноге, после определенного периода воспаления, разрушаются.
Заболевание бывает острой и хронической формы.
Методы лечения флебита вены на руке

Во время лечения флебита вены на руке используются консервативные методы, а именно:
- применение нестероидных противовоспалительных медикаментов;
- антибактериальные медикаменты;
- использование антикоагулянтов;
- местные мероприятия – эластичный бинт для восстановления кровотока.
Если же к простому воспалению присоединилась инфекция, то лечение состоит из комплексных воздействий:
- купирование воспалительного очага;
- предотвращение спазмов и гипертонуса стенок;
- повышение венозного тока крови;
- качественное улучшение вязкости крови;
- борьба с формированием тромбов;
- стабилизация тонуса гладкой мускулатуры вен;
- избавление от отечности и нормализация циркуляции лимфы.
Если появляется инфекция, то после определения вида возбудителя назначаются мероприятия профильного лечения.
Также в виде местных препаратов используются гепариновые и троксевазиновые мази.
Во время лечения постинъекционного флебита вены на руке применяются нестероидные противовоспалительные лекарства, как перорально, так и посредством мазей.
При возникновении очага воспаления на руке после инъекции или вследствие прочих причин необходимо обязательно обращаться за специализированной помощью для проведения комплексной терапии.
Посмотрите видео
Причины появления недуга
 Флебит бывает поверхностный и внутренний. Первая форма не столь опасна, но вторая приводит к образованию тромбов в сосудах, что чревато последствиями.
Флебит бывает поверхностный и внутренний. Первая форма не столь опасна, но вторая приводит к образованию тромбов в сосудах, что чревато последствиями.
Флебит чаще всего поражает сосуды ног, однако нередко происходят случаи его появления на руках, при этом воспалительный процесс захватывает разные места стенок, вследствие чего различают:
- Перифлебит – по большей мере воспаление клетчатки вокруг очага в сочетании с флебитом и зачастую с тромбозом.
- Эндофлебит – воспаление внутренней поверхности сосуда, следствие инфицирования или травмирования стенки.
- Панфлебит – поражение всех частей вены.

Чаще всего на руках бывает эндофлебит – поражение после катетера, так как игла даже в незначительной мере раздражает стенки сосуда и нервные окончания, содержащиеся в ней. В итоге происходит спазм, снижающий отток крови и способствующий ее сгущению.
Также флебит руки может быть в итоге инфекции. Во время прокола или после, в место укола проникает инфекция, которая ведет к воспалению. Если данный процесс не остановить развивается абсцесс или флегмона, что требует хирургического вмешательства.
Также причиной появления флебита на руке могут стать не инъекции и капельницы, а долго непроходящий синяк, но это крайне редко.
Воспаление поверхностных вен

Существует еще один метод классификации флебита, который поражает поверхностные сосуды:
- Аллергический флебит – воздействие аллергенов, вялотекущий без ярких всплесков.
- Инфекционный – следствие влияние инфекций.
- Болевой – очень часто происходит у мамочек после, родовой деятельности.
- Мигрирующий – хроническая форма, очаги которой могут появляться в разных местах тела.

Каждый тип флебита поверхностных вен возникает в итоге определенной предшествующей причины, к примеру:
- варикозное расширение вен;
- патологические процессы, в ходе которых растягиваются стенки сосудов, что является благоприятной средой для проявления флебита;
- большое количество инъекций и частое применение катетера;
- нарушение норм применения медицинских манипуляций;
- присутствие очага инфекции – гнойные образования, фурункулы, воспаление внутренних органов и прочее;
- травмы и тяжелый физический труд;
- малоподвижный, сидячий образ жизни;
- беременность и вытекающие отсюда последствия;
- искусственно спровоцированный – во время склеротерапии, специально провоцируется воспаление поверхностной стенки вены.
Что почитать
- ➤ Какие имеются полезные свойства чабреца в чае?
Постинъекционная форма патологии
 Постинъекционный флебит рук возникает в итоге применения катетеров, которые травмируют стенки вен.
Постинъекционный флебит рук возникает в итоге применения катетеров, которые травмируют стенки вен.
Большое количество факторов влияет на степень и характер увечья:
- материал, используемый для изготовления инструмента;
- длина и диаметр иглы;
- время беспрерывного применения;
- объем, скорость и концентрация вливаемого вещества;
- соблюдение норм гигиены.
- раствор доксициклина гидрохлорида;
- хлористого кальция;
- калия;
- глюкозы и прочие медикаменты.
После подобного применения препаратов возникает спазм, влияющий на нервные ткани, сужается просвет вены и развивается воспаление. Если же ко всему добавится инфекция, флебит обострится и потребуется срочная терапия.
Очень часто флебит после уколов случается из-за применения капельниц вне стен больницы, когда:
- Выводят из запоя собственными силами дома.
- При выполнении активных детоксикационных процессов.
- Инъекции в/в при попытке суицида.
- Использование наркоманами агрессивных компонентов.
В определении диагноза берутся во внимание клинические признаки, а также гистологические исследования, посредством их определяют степень замещения клеток гладких мышц фиброзными образованиями, что характеризует хронический флебит на основе постинъекционного.
Полезное видео по теме
Симптомы и проявление проблемы
 Первые признаки флебита – это покраснение в месте установки катетера, покраснение и опухлость кожного покрова.
Первые признаки флебита – это покраснение в месте установки катетера, покраснение и опухлость кожного покрова.
Обычно все эти симптомы быстро проходят после извлечения катетера.
Но при обострении процесса:
- Кожа гиперемированная, что активно распространяется вдоль травмированной артерии.
- Появляется сильная отечность.
- Предельно повышается температура.
- Во время осмотра заметно воспаление и инфильтрация подкожной клетчатки и мягких тканей.
- Заметно увеличение регионарных лимфоузлов – подмышечных и локтевых.
- Вена станет похожей на толстый жгут, сродни соединительной ткани.
На такой стадии допускаются отклонения в правильности установленного диагноза, так как флебит схож с флегмоной, причиной тому закупорка центрального венозного ствола, в результате чего возникает рефлекторный спазм соседней артерии, что воспринимается за артериальную непроходимость.
- ➤ Какое лечение назначают при бурсите плечевого сустава?
- ➤ Каковы причины повышения РОЭ в крови?
- ➤ Какое лечение миозита спины проводят в домашних условиях?
Рацион питания при флебите верхних конечностей
Флебит представляет собой патологический процесс, который охватывает вены и сопровождается их воспалением. Первопричиной формирования подобного состояния в организме в подавляющем случае считается варикозная болезнь, помимо этого причинами могут послужить инфекционные агенты, избыточная масса тела и несбалансированный рацион питания.
Так как при флебите страдает венозная стенка, к которой раз за разом налипают ненужные вещества, то питание должно строиться исключительно на здоровой пище, поэтому следует избегать употребления таких продуктов, как:
- жирная, консервированная, копченая пища;
- фаст фуд;
- газированные напитки, крепкие спиртные напитки;
- животный жир;
- большое количество мучных, кондитерских изделий, шоколада, чипсов, снеков;
- маргарин и сливочное масло.
При флебите верхних конечностей необходимо выпивать суточную норму чистой воды. Кроме того, следует расширить круг потребляемых продуктов, так как главным осложнением флебита является закупоривание просвета вен и образование тромботических масс, это происходит вследствие повышения густоты кровяной жидкости.
Существует перечень продуктов, способных справиться с проблемой формирования тромботических масс:
- Лимон, в котором содержится витамин С и калий, благодаря этим элементам происходит уменьшение густоты крови. Причем принимать можно как цедру или мякоть, так и все вместе. Не возбраняется употребление лимона с чаем, водой, протертым с сахаром или медом.
- Корень имбиря, который рациональнее всего использовать в виде имбирного чая, но следует отметить, что нельзя выпивать больше литра такого чая в день, так как имеются противопоказания, в том случае, если человек страдает почечными, печеночными, сердечными заболеваниями.
- Ягоды клюквы идут в ход, как в первозданном виде, так и в иссушенной форме. При этом можно кушать как зрелые плоды, так и изготавливать на их основе чаи, отвары и соки. Не рекомендуется употреблять ягоду при гастрите и язвах.
- Чеснок также препятствует сгущению крови, есть его можно и в чистом виде и в качестве добавок к пище. Противопоказания имеются в случае гастрита, язвы желудка, при геморрое, сердечных болезнях.
В связи с тем, что избыток представленных продуктов может спровоцировать появление нежелательных побочных эффектов, то прием и курс лечения и необходимость использования того или иного продукта определит лечащий доктор.
Народные методики по избавлению от флебита на руке
Известно несколько продуктивных методов народной медицины, которые помогают разрешить проблему воспалительных процессов стенок вен, для этого обычно используются следующие рецепты:
- Несколько плодов конского каштана следует разрезать поменьше, иссушить и размельчить в ступке или кофемолке до порошкообразной консистенции. Дополнительно следует иссушить и измельчить таким же способом кору каштанового дерева. Затем необходимо взять столовую ложку полученного порошка из конского каштана и ложку коры, заливают двумястами миллилитрами красного вина (сухого), после чего настой отстаивается три дня. После трех дней к нему приливается пятьсот миллилитров масла олив, и смесь подогревается на огне, до испарения вина, оставшуюся массу накладывают на места поражения как компресс.
- Высушенная ботва (пятьдесят грамм) или ботва в свежем виде (сто грамм) обдается литром крутого кипятка и отстаивается в течение часа. Полученный отвар необходимо употреблять по пол кружки после основного приема пищи трижды в день.
- Столовую ложку высушенных и размельченных листьев орешника заливают пятьюстами миллилитрами воды и отправляют на средний огонь до кипения. После закипания необходимо слегка уменьшить газ и оставить провариться еще в течение пяти минут. Далее, убрав с плиты, следует отстоять отвар еще около пяти минут. Употреблять по пол кружки настоя четырежды в сутки до еды.
- Иссушенные листья полыни раскрошить и столовую ложку смешать с небольшим количеством кефира до получения смеси консистенции сметаны. Разкласть ее по плотной марле и прикласть к месту поражения, оставить на ночь. Следует делать в течение четырех дней с недельным перерывом. Подобным способом можно использовать и листья папоротника.
- Листья смородины, толокнянки, брусники, а также высушенные плоды рябины следует заварить как обыкновенный чай и пить по утрам и вечерам по пол кружки.
Важно заметить, что народные средства могут выступать в качестве дополнительных профилактических мер, но никогда не заменят полного медикаментозного лечения, особенно если речь идет об остром течении заболевания. Проводить подобное лечение можно с разрешения доктора, после постановки точного диагноза, так как кровь можно сильно разжижать, что также не является хорошим показателем.
Исход и осложнения флебита
Центральным страшным осложнением такого патологического процесса, как флебит, является тромбофлебит. Возникает он вследствие увеличения густоты крови, что затрудняет ее движение по, подверженным разрушающему воздействию, венам.
В связи с этим может быть дан пуск скоплению сгустков крови на венозной стенке, иными словами образуется тромб или эмбол. Самым ужасным последствием этих модификаций может стать отрыв тромба или эмбола от стенки, циркуляция по крови. Как результат он заносится в некоторые органы, что может привести к плачевному исходу.
Тромбофлебит, перешедший в стадию острого развития, может быть опасен проявлением тромбоэмболии артерии легких, то есть забивание сосудов легких оторвавшимся тромбом, что нарушает процесс дыхания.
Помимо этого спутниками флебита могут стать абсцессы и флегмоны. Но всевозможные неблагоприятные исходы и осложнения флебита наблюдаются в тех случаях, когда процесс лечения запущен. При своевременном обращении к специалисту воспалительные процессы в венах легко устраняются и не преподносят нежелательных последствий. Главное выявить причину поражения и в дальнейшем стараться вести здоровый образ жизни и руководствоваться принципами правильного питания.
Профилактические меры против формирования флебита
Для того чтобы не встречаться или же избежать повторных появлений данного заболевания, основополагающим условием является ведение правильного образа жизни.
Вследствие этого можно выделить несколько центральных пунктов, которые представляют собой методы профилактики от возникновения воспаления вен:
- подобающий рацион питания – исключение жирной, калорийной, вредной и жареной пищи;
- прогулки пешком, не обязательно, чтобы они были продолжительными, достаточно, чтобы они проводились регулярно;
- занятие физическими упражнениями;
- отказ от вредных привычек и табу на употреблении алкогольной продукции;
- правильный режим дня, нельзя перерабатываться, необходимо вовремя отдыхать и полноценно спать.
У лиц, которых наблюдается варикозная болезнь, также необходимо дополнительное лечение гелями и лечебными мазями. Кроме того, так как в возникновении флебита некоторую роль играют гнойные процессы и инфекционные болезни, то при обнаружении таковых следует молниеносно начинать лечение данного недуга.
Тромбофлебит после катетера
Наиболее частыми причинами неудач и возникновения осложнений при катетеризации периферических вен являются отсутствие практических навыков у медицинского персонала, а также нарушение методики постановки венозного катетера и ухода за ним.
Все осложнения, связанные с катетеризацией периферической вены, можно разделить на общие и местные. Местные развиваются в месте установки катетера или в непосредственной близости от него (например, по ходу вены, в которой находится ПВК), к ним относятся гематома, инфильтрация, флебит и тромбоз вены. Общие осложнения связаны с генерализацией местных осложнений или исходно развиваются вдали от места нахождения внутривенного катетера (это воздушная эмболия, тромбоэмболия, катетерный сепсис). Они вызывают тяжелое нарушение общего состояния организма.
Местные осложнения
Гематома — это скопление крови в тканях. Гематома может образоваться в результате вытекания крови из сосуда в ткани, которые прилегают к месту установления катетера. Это может произойти в результате неудачной пункции вены непосредственно в момент установления ПВК или в результате следующего удаления катетера. Поэтому, во избежание образования гематомы, обусловленной установлением ПВК, необходимо обеспечить адекватное наполнение вены, а также тщательным образом выбрать место установления катетера.
Профилактика: не делайте венепункцию слабо контуруемых сосудов. Образование гематомы при удалении катетера можно избежать, если прижать место венепункции в течение 3-4 минут после удаления ПВК. Также можно поднять конечность.
Тромбоз вены (рис. 1) возникает при формировании тромба в просвете сосуда. Это может случиться при несоответствии диаметра вены и размера катетера, дефектах ухода.
Рис. 1. Схема тромбоза вены, в которой находится ПВК
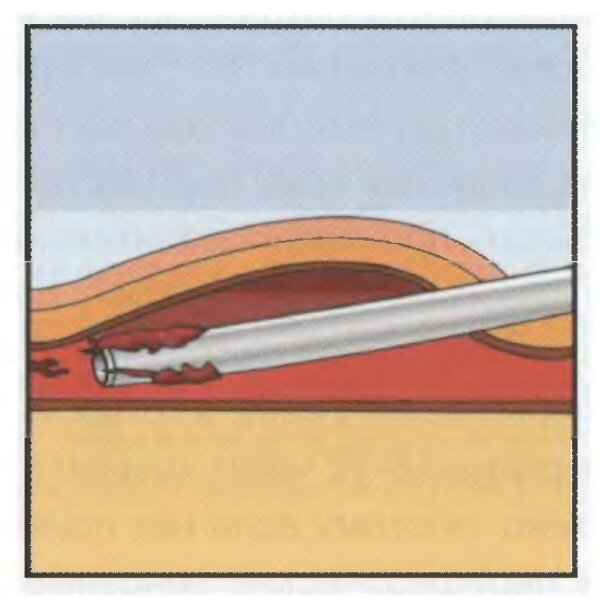
Профилактика. Во избежание развития тромбоза необходимо производить правильный выбор размера катетера в соответствии с величиной пунктируемой вены, придерживаться правил ухода. Канюли из качественных материалов (полиуретан, политетрафторэтилен, фторэтиленпропилен-кополимер) обладают меньшей тромбогенностью, че полиэтиленовые и полипропиленовые катетеры. Профилактикой тромбоза также является смазывание участка кожи над местом предполагаемого нахождения катетера в вене гепариновыми гелями («Лиотон»).
Инфильтрация образуется в том случае, если лекарственные препараты или вливаемые растворы поступают под кожу, а не в вену. Проникновение в ткань некоторых растворов, таких как гипертонический, щелочной или раствор цитостатиков, может вызывать некроз тканей. Поэтому очень важно выявить инфильтрацию на ранних стадиях. При возникновении первых признаков инфильтрации стоит немедленно удалить ПВК. Чтобы избежать инфильтрации, используйте гибкие капиллярные катетеры и тщательным образом их фиксируйте.
Профилактика. Используйте турникет для стабилизации катетера, если последний установленный в месте изгиба. Проверяйте, не снизилась ли температура тканей, а также наличие отека вокруг места введения катетера.
Флебит — воспаление интимы вены, которое может возникнуть в результате химического, механического раздражения или инфекции. Наиболее частыми возбудителями катетерных инфекций являются коагулазонегативные стафилококки и Staphylococcus aureus, энтерококки, Candida (часто на фоне антибиотикотерапии), резистентных ко многим антимикробным препаратам [5].
Кроме воспаления может сформироваться также тромб, что приводит к развитию тромбофлебита. Среди всех факторов, которые содействуют развитию флебита (таких как размер катетера, место венепункции и т.д.), особенно важными являются длительность пребывания катетера в вене и тип жидкости, которая вводится. Важна осмолярность препарата (выраженные флебиты развиваются при осмолярности более 600 мОсм/л, таблица 8.1) и рН вводимого раствора (лимитирующие значения рН влияют на развитие флебита). Все внутривенные доступы должны регулярно контролироваться для выявления симптомов флебита. Любой случай флебита должен быть документирован. Обычно случаи флебита составляют 5% и менее.
Первыми признаками возникновения флебита является покраснение и боль в месте стояния катетера. На более поздних стадиях наблюдаются отечность и образование пальпируемого «венозного тяжа». Повышение температуры кожи в месте установления катетера может свидетельствовать о наличии локальной инфекции. В особенно тяжелых случаях эритема распространяется более чем на 5 см проксимальнее места нахождения конца катетера, при этом в месте установления катетера и при удалении его может отмечаться выделение гноя. Это может привести к гнойному флебиту и/или септицемии, являющихся одними из самых тяжелых осложнений внутривенной терапии и обусловливающих высокий уровень смертности. При наличии тромба и/или подозрении на инфицирование катетера после его извлечения кончик канюли иссекается стерильными ножницами, помещается в стерильную пробирку и отсылается в бактериологическую лабораторию на исследование. При возникновении гнойного флебита или септицемии необходимо взять на исследование культуру крови и исследовать cito!
Для предупреждения флебита: при постановке ПВК следует строго придерживаться правил асептики и антисептики; отдавать предпочтение наименьшему из возможных размеров катетера для осуществления конкретной программы терапии; осуществлять надежную фиксацию ПВК; выбирать катетеры высокого качества; перед введением лекарственных препаратов производить их разведение, практиковать медленную их инфузию; кожу над местом предполагаемого нахождения катетера в вене смазывать противовоспалительными в комбинации с гепа-ринизированными гелями («Фастум-гель», «Лиотон»), перед нанесением геля произвести обезжиривание кожи спиртовым раствором. С профилактической целью также рекомендуется регулярно менять вену, в которой располагается периферический венозный катетер (каждые 48-72 часа), однако в клинических условиях это требование соблюдать сложно, поэтому если нет признаков флебита или других осложнений, современные периферические венозные катетеры высокого качества могут находиться в вене все необходимое для осуществления инфузионной терапии время.
Общие осложнения
Тромбоэмболия развивается в случае, если кровяной сгусток на катетере или стенке вены отрывается и с кровотоком продвигается к сердцу или системе легочного кровообращения. Риск образования тромбов может быть существенно снижен путем применения катетера малого размера, что постоянно обеспечивает удовлетворительный кровоток вокруг катетера.
Профилактика. Избегайте установления ПВК в вены нижних конечностей, потому что в этом случае риск тромбообразования выше. В случае прекращения инфузии, обусловленной образованием кровяного сгустка на конце катетера, его стоит удалить и вставить новый соответственно схеме изменения места его установления. Промывание обтурированного тромбом катетера может привести к отрыву сгустка и миграции его в направлении сердца.
Воздушная эмболия может возникнуть при проведении любого вида внутривенной терапии. Однако при периферической катетеризации риск возникновения воздушной эмболии ограничен положительным периферическим венозным давлением. Отрицательное давление может образоваться в периферических венах при условии, если место установления катетера находится выше уровня сердца.
Профилактика. Воздух должен быть полностью удален из всех элементов инфузионной системы перед ее присоединением к ПВК. Можно удалить воздух, опустив исходное отверстие системы ниже уровня флакона с инфузионным раствором и слив некоторое количество раствора, тем самым прекратив поступление воздуха в инфузионную систему. Кроме того, важную роль в предупреждении воздушной эмболии играет надежная фиксация всех соединений Луер-Лок.
Наиболее редким осложнением является отрыв и миграция периферического венозного катетера.
Тромбофлебит на руке после установки катетера
Здравствуйте. После катетера в кисти (была операция кс 6недель назад) образовались тромбы и продвигаются вверх, рука ноет. опасно ли это? чем лечить?
Ольга, Россия, Нижний Новгород, 19 лет
Осложнения тромбофлебита
Поверхностный тромбофлебит это воспаление поверхностной вены и формирование в ней тромба.
Поверхностный тромбофлебит может возникать при введении различных химиопрепаратов, после длительного стояния катетера в вене, после травм, а также без очевидных причин при наличии факторов риска. Это довольно частое осложнение, возникающее во время цитостатической терапии. К факторам риска относятся наследственные дефекты, приводящие к склонности к тромбообразованию, длительная обездвиженность, применение некоторых препаратов (например, гормональных контрацептивов). Повторные тромбофлебиты, возникающие в разных неповрежденных венах обозначаются как мигрирующий флебит. Мигрирующий флебит – повод для подробного обследования, поскольку он может сопутствовать опухолям.
Симптомы поверхностного тромбофлебита
Боль по ходу вены, боль в месте инъекции/стояния катетера
Уплотнение вены и резкая болезненность при надавливании
Локальное повышение температуры
Покраснение кожи над веной
Отек конечности Общее повышение температуры (гриппо-подобные симптомы)
Как правило, диагноз поверхностного тромбофлебита очевиден при осмотре и расспросе. Важно отличить тромбофлебит от целлюлита, возникающего при распространении инфекции в ткани, расположенные непосредственно под кожей. Целлюлит лечится иначе, — с помощью антибиотиков, а также хирургическим путем. Дополнительные специальные тесты при диагностике поверхностного тромбофлебита назначаются для выяснения распространенности тромбоза. К ним относятся:
Дуплексное сканирование вен
Если подозревается инфекция, выполняют посевы крови
Цель лечения состоит в уменьшении боли / воспаления и предупреждении развития осложнений. Если тромбофлебит обусловлен катетером, то катетер необходимо удалить. При небольшом повреждении вен цитостатиками, в большинстве случаев можно обойтись местным лечением. Местное лечение таково:
Если тромбофлебит развился на руке, обеспечивают ее функциональный покой (без соблюдения постельного режима и пользования эластическими бинтами). Ноге придают возвышенное положение. Вопрос об использовании эластических бинтов, гольфов, колготок в острой фазе тромбофлебита решается индивидуально.
Компрессы с 40-50%-ным раствором спирта
Гепаринсодержащие мази (лиотон–гель, Гепатромбин)
Мази и гели с нестероидными противовоспалительными препаратами (индометациновая мазь, гель с диклофенаком, индовазин)
Мази и гели, содержащие рутозид, троксевазин
Системное лечение включает:
Нестероидные противовоспалительные препараты для уменьшения боли и воспаления
Если есть риск тромботических осложнений назначают антикоагулянты. Обычно начинают с введения внутривенных антикоагулянтов (низкомолекулярные гепарины), и затем переходят на прием антикоагулянтов внутрь. Пероральные антикоагулянты назначают на несколько месяцев для предупреждения рецидива. При использовании антикоагулянтов необходимо регулярно сдавать анализы и следить за проявлениями кровоточивости (покраснение мочи, изменение цвета стула, кровоточивость десен, кровоточивость из носа)
Если тромбофлебит сочетается с тромбозом глубоких вен, назначают тромболитические препараты
Если есть признаки инфекции, назначают антибиотики
Хирургическое лечение при поверхностных тромбофлебитах, вызванных введением химиопрепаратов применяется редко.
В некоторых случаях тромбы их поверхностных вен удаляют через проколы. Далее применяют компрессионный бандаж. Если тромбофлебит развивается в большой подкожной вене бедра, тромб может распространяться в глубокие вены. Такие тромбы могут отрываться и приводить к эмболии. В этих случаях прибегают к хирургическому лечению.
Поверхностный тромбофлебит – как правило краткосрочное событие, которое редко сопровождается осложнениями. Обычно все симптомы проходят в течение 1 — 2 недель. Пигментация кожи и уплотнение вены могут сохраняться очень долго.
Осложнения поверхностного тромбофлебита возникают крайне редко. Опасно, когда тромб отрывается и приводит к тромбоэмболии. Однако, в отличие от тромбоза глубоких вен, который редко сопровождается воспалением, поверхностный тромбофлебит обычно сопровождается острой воспалительной реакцией, в результате чего тромб прилипает к стенке сосуда. Вероятность его отрыва и попадания в кровоток очень мала. Кроме того, поверхностные вены, в отличие от глубоких, не окружены мышцами, сокращения которых способствуют сжатию и смещению тромба, что может привести к его отрыву. По этим причинам поверхностные тромбофлебиты редко осложняются тромбоэмболией. Тем не менее, возможные осложнения поверхностного тромбофлебита таковы.
• Генерализация инфекции (сепсис)
• Тромбоз глубоких вен
• Тромбоэмболия легочной артерии
Обязательно сообщите доктору о том, что несмотря на лечение поверхностного тромбофлебита, симптомы не уменьшаются или нарастают. Сообщите также о появлении новых симптомов, таких как повышение температуры, озноб, побледнение и отек конечности.
Источники: http://trombanet.ru/tromb-posle-katetera/, http://feedmed.ru/bolezni/serdechno-sosudistye/flebit-ruke.html, http://heal-cardio.ru/2017/01/19/tromboflebit-posle-katetera/