Что такое острый восходящий тромбофлебит
Симптомы и лечение острого тромбофлебита
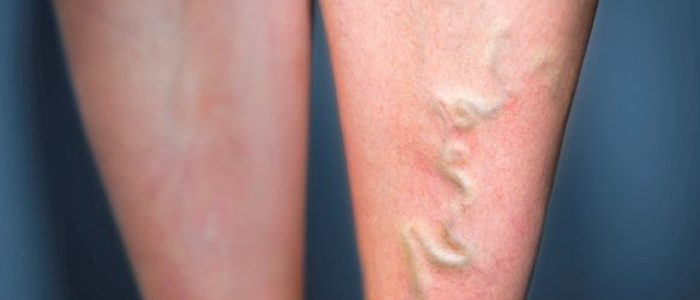
Прогрессирование варикозной болезни опасно многими осложнениями, одним из которых является острый тромбофлебит — воспалительный процесс венозной стенки с образованием тромбов, препятствующих естественной циркуляции крови. При своевременной терапии движение кровотока возобновляется, особенно если лечение применяется в первые дни обострения.
Причины заболевания
Основными причинами болезни являются:
- Изменение скорости кровяного потока при варикозе. В расширенных венах кровь движется медленно или течет в обратном направлении, скапливаясь в варикозных узлах. Застой крови происходит при малоподвижном образе жизни, сидячей работе, у больных с длительным постельным режимом, при параличе конечностей, как остаточное явление при заболеваниях центральной и периферической нервной системы.
- Нарушение целостности сосудистой стенки. Причинами могут быть травмы, ушибы, операции на сосудах, внутривенные вливания или инъекции, переливание крови, укусы насекомых.
- Нарушение свертываемости крови (тромбофилия) из-за наследственных или приобретенных причин.
- Присутствие хронического источника инфекции в организме.
Вернуться к оглавлению
Виды и симптомы острого тромбофлебита
Обострение начинается, когда тромб, несущий инфекционный агент, закрывает просвет вены, что вызывает воспаление стенки сосуда. Если не начать лечение, то инфекция продолжит атаковать организм, а увеличивающийся сгусток крови станет рассадником распространяющейся бактериальной флоры. В другом случае происходят первичные изменения в венозных стенках, вызывающие воспалительный процесс, при котором повреждается внутренний гладкий слой вены. В месте повреждения стенки и образования тромба происходит обтурация просвета сосуда.
Тромбофлебит поверхностных вен
Болезнь обычно поражает голень и нижнюю треть бедра, где сконцентрированы поверхностные сосудистые пучки, включая большую подкожную вену с ее разветвлениями. Острый тромбофлебит поверхностных вен нижних конечностей проявляется следующими симптомами:
- Отечностью окружающих тканей.
- Повышением температуры и покраснением кожи в месте образования тромба.
- Выпуклыми узлами на сосудах.
- Сильной болезненностью в тромбированных венах.
- Движение конечности сопровождается болью.
- Если острый тромбофлебит перешел в гнойное состояние, около сосудов возникают множественные абсцессы. Возникшая интоксикация приводит к ухудшению самочувствия больного.
Вернуться к оглавлению
Тромбофлебит глубоких вен
Интенсивность клинических проявлений при обострении зависит от размеров тромба, его местонахождения и общего числа вен, вовлеченных в воспалительный процесс. Такой вид тромбофлебита встречается реже. Для него характерны следующие симптомы:
- внезапные разрывающие боли в икроножных мышцах;
- появление обширного отека на ноге от пальцев до паха;
- синюшность кожи;
- подкожные вены становятся более заметны;
- болезненное состояние, температура, слабость.
Вернуться к оглавлению
Острый восходящий тромбофлебит
Это особая форма заболевания, когда тромбы из большой подкожной вены начинают продвигаться по внутренней поверхности бедра вверх, к месту ее соединения с бедренной веной. Восходящий тромбофлебит опасен тем, что при обострении сгустки крови за небольшой промежуток времени могут переместиться в сосуды, не подверженные варикозным изменениям. Возникает реальная опасность возникновения эмболии магистральных артерий. На пораженном сосуде заметна цепь округлых шаровых узлов, на ноге появляется отек.
Диагностика
Кроме визуального осмотра, острый тромбофлебит нижних конечностей диагностируется с помощью лабораторных и инструментальных исследований, которые позволяют подтвердить наличие тромба, определить его размер, оценить вероятность его отрыва от стенки и дальнейшего продвижения по кровяному руслу, например:
- Исследование сосудов с использованием ультразвуковых методов — доплерографии и дуплексного ангиосканирования вен.
- Ультрасонография. Для выявления окклюзии магистральных вен, степени воспаления, замедления скорости кровотока.
- При необходимости требуются анализы на определение фактора свертываемости крови.
Вернуться к оглавлению
Лечение заболевания
При начальных признаках заболевания нужно срочно обратиться к врачу-флебологу,
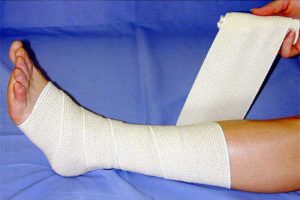 Заболевание требует компрессии сосудов эластичным бинтом.
Заболевание требует компрессии сосудов эластичным бинтом.
При любой форме недуга необходим бандаж из эластичных бинтов или использование компрессионного белья. Лечение острого тромбофлебита зависит от степени, локализации и обширности воспалительного процесса, присутствующих осложнений и общего состояния больного. После лечения рекомендуется физиотерапия для стабилизации состояния и устранения остаточных проявлений.
Лекарственные препараты
Терапия острого тромбофлебита поверхностных вен проводится амбулаторно, во время лечения больной ведет привычный образ жизни. Консервативное лечение включает:
- местное обезболивание;
- НПВП, например, «Диклофенак» и «Кетопрофен»;
- при вовлечении в процесс воспаления близлежащих тканей назначается антибиотикотерапия;
- при необходимости прописываются дезагреганты для разжижения крови.
Острый тромбофлебит глубоких вен лечится стационарно. Рекомендуется постельный режим с приподнятым расположением конечности. Одновременно выполняется комплекс упражнений, разработанных для улучшения венозного оттока. На ногу накладывается компресс с мазью Вишневского, с гепариновой или гепароидной мазью. Проводится антикоагулянтная терапия гепарином.
Хирургическое лечение
При агрессивном развитии заболевания или при риске перехода тромбофлебита с поверхностных сосудов на глубокие, проводят хирургические операции, которые выполняют следующие задачи:
- устранение эмболических осложнений;
- освобождение венозного русла от тромботических масс;
- профилактика хронической венозной недостаточности.
Применяются следующие виды операций:
- Кроссэктомия. Основной метод для лечения восходящего тромбофлебита.
- Тромбэктомия. Применяется при тромбозе ранней стадии крупных и средних магистральных вен.
- Флебэктомия. Резекция участков варикозных сосудов.
Вернуться к оглавлению
Тромбофлебит и питание
При тромбофлебите рекомендуется употреблять продукты, способствующие разжижению крови.
 Употребление черной смородины поможет укрепить сосудистые стенки.
Употребление черной смородины поможет укрепить сосудистые стенки.
Животные жиры следует исключить и заменить их растительным маслом. Чтобы укрепить сосуды и избежать застоя крови, в рацион нужно добавлять больше ягод, овощей и фруктов с содержанием витамина С и Р, например: облепиху, шиповник, землянику, черноплодную рябину, черную смородину, зеленые яблоки, петрушку и укроп, а также продукты, содержащие магний: зеленые листовые овощи, ячменную крупу, овсянку, пшеницу, темный рис и др.
Профилактика
Лучший способ избежать болезни — это активность (бег, плавание, походы), правильное питание, отказ от пагубных привычек, таких как курение и злоупотребление алкоголем. При сидячей работе рекомендуют делать перерыв для разминки конечностей. Важно держать под контролем варикозное заболевание и при первых сигналах, указывающих на обострение, немедленно обратиться к врачу. Необходимо ликвидировать инфекционные очаги в организме — кариес, синуситы, тонзиллит, нагноение и др.
Острый тромбофлебит поверхностных вен
Сущность процесса состоит в воспалении стенки вены и образовании в ее просвете тромба. При остром тромбофлебите образующийся тромб обычно плотно фиксирован к стенке воспаленной вены, и нередко воспалительный процесс распространяется на пери- и паравазальную клетчатку (пери- и парафлебит).
Развитие острого тромбофлебита
Острый тромбофлебит развивается внезапно и, как правило, является следствием инфекционных заболеваний, варикозного расширения вен, ожогов или переохлаждения, травматических повреждений. Нередко острый тромбофлебит провоцируют т.н. травмирующие пункции или длительная катетеризация вен, то есть, долгое пребывание в вене иглы, либо неаккуратное введение его в вену. Может острый тромбофлебит оказаться и реакцией на ввод тех или иных антибиотиков либо гидролитических растворов.
При остром тромбофлебите всегда существует угроза распространения тромбоза, причем часто это происходит быстро — в течение суток тромбообразование может затронуть уже глубокие вены!
Развитие острого тромбофлебита сопровождается болью в конечностях, особенно при ходьбе или стоянии, вены набухают и выступают из кожи, болят при прикосновении к ним. Отеки на ногах и резкая боль могут свидетельствовать о том, что острый тромбофлебит уже затронул глубокие вены.
По мере развития заболевания повышается и температура тела.
Признаки острого тромбофлебита
При остром тромбофлебите вен голени, подкожной и бедренной вен появляются боли в области икроножных мышц, которые усиливаются, как правило, при ходьбе. Затем присоединяются чувство распирания в конечности, отек, часто распространяющийся в проксимальном направлении, локальная гипертермия и повышение температуры тела. Кожа голени приобретает синюшную окраску, определяются расширенные подкожные вены.
При пальпации в области икроножных мышц отмечается болезненность, которая усиливается при движениях в голеностопном суставе. Наиболее частое осложнение острого тромбофлебита вен нижних конечностей – посттромбофлебитический синдром. Он развивается при декомпенсации коллатерального венозного оттока магистральных вен конечности и в результате полной тромботической окклюзии просвета вен или вследствие реканализации с разрушением клапанов вен и развитием патологического венозного рефлюкса.
Характерны распирающие боли и чувство тяжести в конечностях, отеки, вторичное расширение поверхностных вен, кожа постепенно пигментируется и уплотняется. После малейшей травмы или даже без видимых причин возникают трофические язвы, которые, несмотря на лечение, часто рецидивируют и расширяются.
Лечение острого ограниченного тромбофлебита поверхностных вен можно проводить амбулаторно, лечение тромбофлебитов глубоких вен проводится в стационаре.
Как лечится острый тромбофлебит
Консервативное лечение возможно в амбулаторных условиях в случаях, когда проксимальная граница тромба не выходит за пределы голени. В комплекс лекарственной терапии включают препараты, улучшающие реологические свойства крови, оказывающие ингибиторное влияние на адгезивноагрегационную функцию тромбоцитов (ацетилсалициловая кислота, трентал, курантил, троксевазин), препараты, обладающие неспецифическим противовоспалительным действием (реопирин, бутадион, ибупрофен, ортофен), и препараты, дающие гипосенсибилизирующий эффект (тавегил, димедрол, супрастин). По показаниям назначают антибиотики. Целесообразно местно применять гепариновую мазь и мази, содержащие специфические нестероидные противовоспалительные препараты (индометацин, бутадион, ортофен и др.). На ноги необходимо наложить эластичные бинты. Больным можно рекомендовать дозированную ходьбу.

В тяжелых случаях в условиях стационара указанное лечение дополняют назначением антикоагулянтов (гепарин), антибиотиков (при наличии инфекции). По мере стихания острых воспалительных явлений применяют физиотерапевтические процедуры: коротковолновую диатермию, электрофорез трипсина (химопсина), йодида калия, гепарина и др.
Хирургическое лечение показано при заметном распространении тромбофлебита на большую подкожную вену до границы нижней и средней трети бедра (восходящий тромбофлебит). Для предупреждения тромбоза бедренной вены показана срочная перевязка большой подкожной вены по Троянову-Тренделенбургу. Если позволяет состояние больного, при давности тромбоза менее 5-7 дней и незначительных воспалительных изменениях кожи целесообразно удалить тромбированную вену.
Тромбофлебит после операции
Любые оперативные вмешательства (в том числе пункции вен, постановки катетера, периодические инъекции и т.д.) могут привести к повреждениям венозных стенок и нарушению кровотока из-за длительного обездвиживания конечностей. Такие повреждения несут риск возникновения тромбофлебита, который значительно возрастает в случае наличия варикозного расширения вен нижних конечностей.
Для предотвращения возможного возникновения тромбофлебита в постоперационный период, рекомендуется проконсультироваться с врачом-флебологом. Профилактические мероприятия могут включать:
- Прием специальных препаратов – антикоагулянтов, обеспечивающих устранение застойных явлений в сосудах
- Компрессионная терапия, проводимая при помощи специального эластичного белья или бинтов
- Соблюдение оптимального режима потребления воды
- Контроль и, при необходимости, лечение дыхательной недостаточности
Своевременная диагностика и проведение точно рассчитанных профилактических мероприятий сводят к минимуму риск послеоперационного тромбофлебита.
Если уже был диагностирован тромбофлебит, операция любого характера должна проводиться максимально щадящими малоинвазивными методами.
Восходящий тромбофлебит. Лечение восходящего тромбофлебита
Наш центр специализируется на лечении тромбофлебита. Цифры:
- 14 лет опыта работы
- 4733 вылечено пациентов
- 2177 выполнено экстренных операций
- 2556 вылечено без операций
- 100 % удалось избежать тромбоэмболии легочной артерии
О восходящем тромбофлебите
Восходящий тромбофлебит — это воспалительное заболевание стенок вен варикозного характера, в результате которого в венах образуется тромб, закрывающий просвет вены. Восходящий тромбофлебит чаще всего является осложнением варикозной болезни. Восходящим тромбофлебитом называют такое состояние организма, когда тромбофлебит большой подкожной вены переходит от низкорасположенных отделов вены на голени вверх, до паховой складки.
При переходе воспалительного процесса с поверхностной вены на глубокие вены, возникает угроза отрыва и миграции тромба, что вызывает развитие опаснейшего, жизнеугрожающего осложнения — тромбоэмболию легочной артерии.
Симптомы восходящего тромбофлебита
 Основные симптомы восходящего тромбофлебита:
Основные симптомы восходящего тромбофлебита:
- Боль в ногах;
- Чувство распирания голени;
- Покраснение кожи по ходу варикозной вены;
- Боль по ходу подкожной вены;
- Наличие плотного болезненного тяжа;
- Отек ног;
- Повышение температуры тела;
- Слабость и недомогание.
Наличие восходящего тромбофлебита создает серьезную угрозу для жизни пациента, поэтому при первых симптомах этого заболевания, следует немедленно обратиться за качественной медицинской помощью к нашим опытным специалистам, которые имеют огромный практический опыт работы в лечении и предупреждении развития осложнений заболеваний вен.
Острый восходящий тромбофлебит
Острый восходящий тромбофлебит — это довольно часто встречающееся осложнение варикозной болезни. Острая форма восходящего тромбофлебита представляет огромную угрозу для жизни и здоровья больного, так как существует риск быстрого перехода воспаления на глубокие вены нижних конечностей, образования флотирующего тромба и развития тромбоэмболии легочной артерии.
Основные симптомы острой формы восходящего тромбофлебита:
- Общевоспалительные симптомы (боль, отеки, гиперемия, лимфадениты, инфильтраты тромбированных вен, лимфангоиты);
- Повышение температуры тела (до 39С);
- Общая слабость и недомогание;
- В зоне тромбированной вены легко прощупывается инфильтрат с четкими границами.
Лечение восходящего тромбофлебита
При первых симптомах восходящего тромбофлебита следует немедленно обратитесь в наш центр современной флебологии для своевременного, качественного и эффективного лечения.
Игнорирование вопроса лечения восходящего тромбофлебита опасно возникновением серьезных последствий для организма, иногда, даже смертью.
Восходящий тромбофлебит лечат с помощью:
- Консервативного лечения;
- Хирургического лечения.
Консервативное лечение направлено на устранение воспаления и распространения тромбоза вены. Флебологом индивидуально подбираются лекарственные препараты, компрессионный трикотаж для лечения восходящего тромбофлебита. Консервативное лечение может быть применено только когда нет угрозы перехода воспаления на глубокие вены, при наличии локального воспалительного процесса в пределах голени. При малейшей угрозе распространения воспаления на глубокие вены, острый восходящий тромбофлебит требует немедленного хирургического лечения.
Больных с острым восходящим тромбофлебитом опытные врачи нашего центра современной флебологии оперируют в экстренном порядке после ультразвукового сканирования вен. Основным методом хирургического лечения восходящего тромбофлебита является Кроссэктомия.
Кроссэктомия — это операция, во время которой перевязывают и пересекают большую подкожную вену и ее основные притоки в том месте, где она впадает в глубокие вены бедра. Для проведения данной операции выполняется небольшой разрез на уровне паховой складки. После операции накладывается косметический шов, шрам от него практически незаметен. Наш центр современной флебологии имеет узкую специализацию по лечению заболеваний вен. Учитывая наш многолетний опыт и высокое мастерство, мы с уверенностью говорим об успешных результатах лечения заболеваний.
Записаться на консультацию о восходящем тромбофлебите
Вопросы пользователей на нашем сайте о восходящем тромбофлебите
Ответ врача:
Здравствуйте! Да, возможна. Тромбофилии не является абсолютным противопоказанием для проведения склеротерапии. Все зависит от масштабности и характера проявлений по поводу чего будет выполнятся данная манипуляция (вариантов склеротерапии множество). Это может оценить специалист владея более полной информацией о целях склеротерапии и о Вашем анамнезе. На основаии всего принимаетсярешение о целесообразности склеротерапии.
Ответ врача:
Здравствуйте! Все зависит от характера тромба и уровня тромбофлебита (насколько близко верхняя граница тромба расположена к сафено-феморальному соустью). Вышеуказанные критерии позволяют оценить риск развития тромбоэмболии легочной артерии и принять решение о экстренном хирургическом лечении с целью профилактики данного осложнения (речь идет о перевязки устья БПВ).
Ответ врача:
Здравствуйте. Действие склеротерапии основано на химическом повреждении стенки вены препаратом, что приводит к ее воспалению (что и является тромбофлебитом) и в дальнейшем к полному рассасыванию. Чем больше диаметр вены, тем более выражены явления воспаления (тромбофлебита), которые в последующем бесследно разрешаются. В настоящее время склеротерапия в большинстве случаев применяется для устранения так называемого ”эстетического варикоза”, то есть направлена на устранение внутрикожных вен малого диаметра, поэтому специально вызванное воспаление стенки вены не черевато осложнениями.
Ответ врача:
Здравствуйте! Утолщенные стенки в области варикозных узлов являются косвенными признаками того, что ранее в этой зоне был флебит(воспаление венозной стенки). Учитывая наличие с Ваших слов варикозных узлов, не исключено что при УЗИ недооценена степень нарушения гемодинамики. Рекомендовано проконсультироваться с флебологом.
Ответ врача:
Здравствуйте! Нам не понятна суть Вашего вопроса. Если речь идет о необходимости операции по поводу тромбоза подколенной вены — то нет, вследствие проводимой антикоагулянтной терапии отмечается хороший эффект лечения. Если речь идет о том, что является ли тромбоз подколенной вены противопоказанием для другой какой-то операции — то это зависит от объема планируемой операции, наличия или отсутствия флотации верхушки тромба в подколенной вене.
Задать свой вопрос о восходящем тромбофлебите
Хочу выразить искреннюю благодарность доктору Еременко Петру Михайловичу. Проводила курс склеротерапии, спустя полтора месяца на второй ноге…
- ‹
 Ефименко Петр МихайловичХирург-флеболог, сердечно-сосудистый хирург
Ефименко Петр МихайловичХирург-флеболог, сердечно-сосудистый хирург
Высоко квалифицированный практикующий врач. Специализируется на миниинвазивных методах лечения варикозной болезни: эндовазальная лазерная облитерация, чрезкожная фотокоагуляция, микросклеротерапии, foam-foam склеротерапии
‹ Бондаренко Александр НиколаевичХирург-флеболог, ангиохирург
Бондаренко Александр НиколаевичХирург-флеболог, ангиохирург
Владеет всеми видами хирургических вмешательств при патологии вен нижних конечностей, современными методами склеротерапии. Ведущий специалист клиники по выполнению малоинвазивных оперативных вмешательств с использованием медицинских лазеров
Мы рекомендуемВ нашем центре для достижения максимального косметического эффекта проводятся следующие микроинвазивные операции:
- Кроссэктомия Кроссэктомия — это операция, во время которой перевязывают и пересекают большую подкожную вену и ее основные притоки в том месте, где она впадает в глубокие вены бедра. После операции накладывается косметический шов, шрам от него практически незаметен.
- Короткий стриппинг Метод лечения варикоза, при котором удаляется пораженная часть большой или малой подкожной вены, а не всей вены целиком. Основную здоровую часть вены при этом удается сохранить. Это дает возможность сократить до минимума травматичность операции и получить отличный косметический эффект.
- Микрофлебэктомия Микрофлебэктомия (минифлебэктомия) — устранение пораженных вен разного диаметра и варикозных узлов. Операция проводится с помощью точечных проколов кожи миниинвазивными инструментами. Это исключает швы после операции и образование рубцов. Данный метод лечения позволяет достичь отличного косметическокго эффекта.
- Телефон: (495) 644-82-55, 644-82-77
- info@flebologiya-clinic.ru
- О возможных противопоказаниях необходимо проконсультироваться с врачом.
- Перепечатка информации возможна при наличии согласия администрации сайта и прямой ссылки на источник.
- Оставляя свой email или контактный телефон на cайте клиники, вы подтверждаете своё согласие на хранение, обработку и использование указанной Вами информации, в том числе для отправки срочных уведомлений.
Для пользователей Карта сайта Принимаем к оплатеМы в соцсетях: 

Источники: http://etovarikoz.ru/tromboobrazovanie/vidy/ostryy-tromboflebit.html, http://bolitsosud.ru/tromboflebit/ostryj-poverhnostnyh-ven.html, http://www.flebologiya-clinic.ru/voshodyashiy-tromboflebit.htm

