Флебит и тромбофлебит нижних конечностей операция
Флебит (Phlebitis – лат.) – воспаление сосудистой стенки вены.
В большинстве случаев флебит возникает как воспаление вен нижних конечностей на фоне варикозной болезни.
Частым явлением при флебите является присоединение тромбоза с развитием тромбофлебита.
Тромбофлебит (Thrombophlebitis – лат.) – воспаление вены, сопровождаемое образованием тромбов.
Тромбофлебит наиболее опасен своими осложнениями, а именно отрывом тромба и его движением по сосудам. В результате может наступить закупорка легочной артерии со смертельным исходом – тромбоэмболия легочной артерии.
В развитии тромбофлебита участвует два фактора – повышенная вязкость крови и низкий тонус сосудистых стенок – что определяет комплексный подход к лечению этого заболевания в интегральной медицине.
Флебит, тромбофлебит. Лечение
При диагнозах флебит и тромбофлебит лечение в интегральной медицине назначается индивидуально и включает различные методы физиотерапии, рефлексотерапии, фармакопунктуру, гирудотерапию и другие процедуры.
Основные направления воздействия при лечении тромбофлебита и флебита в интегральной медицине:
— устранение воспалительного процесса;
— улучшение венозного кровообращения;
— снижение вязкости и свертываемости крови;
— растворение имеющих тромбов и предотвращение дальнейшего тромбообразования;
— улучшение питания и повышение тонуса сосудистых стенок;
— устранение спазмированности, гипертонуса мышц;
— устранение отеков конечностей, улучшение движения лимфы.
Поскольку тромбофлебит в большинстве случаев возникает как осложнение варикозного расширения вен, а в развитии этой болезни немалую роль играет избыточный вес, лечение тромбофлебита в интегральной медицине, как правило, включает методы снижения веса. К таким методам относятся индивидуальная фитотерапия, аурикулотерапия, индивидуальная коррекция питания, рефлексо- и физиотерапия.
Для снижения вязкости крови при лечении тромбофлебита в интегральной медицине применяется гирудотерапия.
При диагнозах флебит и тромбофлебит лечение методами интегральной медицины не оказывает побочных эффектов и в большинстве случаев позволяет достичь стойких положительных результатов:
— остановить тромбообразование;
— устранить симптомы флебита, тромбофлебита;
— улучшить проходимость венозных сосудов;
— устранить воспалительный процесс;
— нормализовать кровоснабжение нижних конечностей;
— предупредить развитие осложнений (гангрена, тромбоэмболия, трофические язвы и др.);
— предотвратить необходимость хирургической операции.
В отличие от хирургического вмешательства лечение тромбофлебита методами интегральной медицины не только повышает безопасность жизни и устраняет симптомы заболевания, но и воздействует на причины тромбофлебита, что позволяет комплексно оздоровить организм.
Флебит. Тромбофлебит. Симптомы
При диагнозе тромбофлебит симптомы зависят от характера воспалительного процесса, который может быть острым или хроническим.
Симптомы острого тромбофлебита – это боли в области тромбов, болезненные уплотнения и покраснение кожи по ходу пораженных вен, повышение температуры тела до 38-39 градусов, озноб, отек конечностей (при тромбофлебите глубоких вен), острые боли в мышцах, увеличение лимфатических узлов.
При хроническом тромбофлебите симптомы воспалительного процесса менее выражены, температура тела, как правило, не повышается.
Общие симптомы тромбофлебита – болезненность и напряжение пораженного участка вены, покраснение, воспаление и повышение температуры кожи в области воспаления, боль в конечности, отечность и болезненность кожи по ходу вен, отек конечности, появление уплотненных, болезненных участков в области вены.
Симптомы тромбофлебита нижних конечностей усиливаются при длительном стоянии и долгой ходьбе и уменьшаются в положении лежа.
Симптомы тромбофлебита глубоких вен зависят от локализации воспалительного процесса и тромбообразования.
Тромбофлебит голени проявляется болью в икроножной мышце, распуханием и посинением нижней части ноги, которая покрывается вздутыми подкожными венами.
При тромбофлебите бедренной вены ощущается сильная боль в ноге, нога опухает и синеет, в области паха и в верхней части бедра разбухают подкожные вены.
При тромбофлебите подвздошно-бедренной вены наблюдаются такие симптомы, как боли в пояснице и крестце, односторонние боли внизу живота и в паху, повышение температуры тела.
Тромбофлебит. Причины
Наиболее частая причина, по которой возникает флебит и тромбофлебит – варикозное расширение вен.
К факторам, способствующим возникновению тромбофлебита, относятся, в первую очередь, избыточный вес, а также недостаток двигательной активности (гиподинамия), длительное пребывание в положении стоя, хронические запоры.
Возможно также развитие флебита вследствие аллергической реакции (аллергический флебит) или как осложнение после родов (болевой флебит).
В отдельных случаях тромбофлебит может возникнуть на фоне инфекционного поражения или травмы вены (нарушения целостности сосудистой стенки).
Виды тромбофлебита
В зависимости от локализации воспалительного процесса различают тромбофлебит нижних конечностей, тромбофлебит верхних конечностей, тромбофлебит внутренних органов и тромбофлебит артерий.
Воспалительный процесс может возникнуть также в сосудах головного мозга (церебральный флебит) и в воротниковой вене (пилефлебит).
Еще одна разновидность заболевания — мигрирующий флебит.
Кроме того, воспалительный процесс может иметь различную локализацию относительно стенки кровеносного сосуда.
При поражении наружной оболочки вены развивается перифлебит. Обычно перифлебит возникает вследствие распространения воспаления из окружающих вену тканей.
Воспаление внутренней оболочки вены называется эндофлебитом, а одновременное воспаление как внешней, так и внутренней оболочки вены – панфлебитом.
Осложненная форма заболевания, септический тромбофлебит, развивается в случае гнойного разрушения тромба и распространения инфекции с кровью по сосудам (заражения крови).
Флебит, тромбофлебит. Лечение в интегральной медицине
Лечение тромбофлебита и флебита в интегральной медицине проводится индивидуально с помощью комплексного применения различных методов – гирудотерапии, иглорефлексотерапии, фитотерапии, физиотерапии (магнитотерапии, лазеротерапии, грязевых аппликаций), аутогемотерапии, фармакопунктуры и, при необходимости, других методов.
При лечении тромбофлебита рекомендуется ношение специального компрессионного белья или эластичных повязок.
Благодаря лечению тромбофлебита методами интегральной медицины нормализуется функциональная активность сосудистой стенки, сосуды очищаются от тромбов, устраняется воспалительный процесс, устраняются мышечные спазмы, устраняется венозный застой, восстаналивается нормальная циркуляция крови и кровоснабжение мышечных тканей.
Все методы лечения тромбофлебита интегральной медицины действуют безопасно и позволяют достичь стойких результатов.
Магнитотерапия применяется как при тромбофлебитах, так и при их осложнениях – трофических язвах.
Действие магнитного поля ускоряет регенерацию тканей, оказывает противовоспалительное, противоотечное и иммуномодулирующее действие, снижает свертываемость крови, уменьшая риск пристеночного тромбообразования, улучшает циркуляцию крови и лимфы, вызывает анстиспастический эффект.
Лазеротерапия улучшает циркуляцию крови и движение лимфы, оказывает противоотечное действие при тромбофлебите глубоких вен нижних конечностей, уменьшает вязкость и свертываемость крови, снижает агрегантную активность тромбоцитов и эритроцитов, стимулирует капиллярное кровообращение.
Фармакопунктура представляет собой введение микродоз лекарственных препаратов в акупунктурные точки. При лечении тромбофлебита и варикозной болезни эта процедура оказывает противовоспалительное действие, способствует укреплению сосудистых стенок, оказывает лимфодренажное действие.
Комплексное применение этих и других методов интегральной медицины позволяет устранить боли в области вены, покраснение кожи, жжение, ощущение жара, предотвратить осложнения (возникновение трофических язв, гангрена), значительно снизить риск возникновения новых тромбов.
ЛЕЧЕНИЕ ПОЛНОСТЬЮ БЕЗОПАСНОЕ, БЕЗ ПОБОЧНЫХ ЭФФЕКТОВ.
Более подробно узнать об интегральной методике лечения тромбофлебита вы можете на КОНСУЛЬТАЦИИ.
Подробная информация по тел: (495) 789-41-53.
Мы готовы ответить на ваши вопросы с 9:00 до 21:00, без выходных. Звоните!
Флебит вены на ноге
Характеризуется флебит нижних конечностей воспалительной реакцией сосудистых стенок. Воспаленные вены быстро расширяются, теряют свою эластичность, что приводит к их разрушению. Воспаление глубоких вен может спровоцировать варикоз стопы, голеней и других частей ноги, тромбоз и иные сосудистые заболевания. При несвоевременном обращении к врачу возможны необратимые последствия и гибель больного.
Причины прогрессирования
Ранее флебит в области нижних конечностей диагностировался у пожилых пациентов после 65-летнего возраста. Теперь заболевание широко распространено среди молодежи до 35 лет.
Воспаление вен на ногах проявляется часто на фоне варикозного расширения. Выделяют и другие причины, способствующие появлению воспаленных сосудов на стопе и иных участках ноги:
- Инфекционные очаги. Частыми возбудителями флебита становятся стрептококки и другие патогенные микроорганизмы.
- Механическая травма сосудов. После введения катетера или во время неправильного введения иглы для сбора крови может проявиться воспалительная реакция в венах нижних конечностей.
- Химическое воздействие. Возникнуть отклонение может после химиотерапии.
- Образование фурункулов, абсцесс и другие воспаления тканей, расположенных вокруг сосуда.
Не у каждого пациента при предрасположенности к сосудистым заболеваниям развивается флебит нижних конечностей. На прогрессирование недуга влияют такие негативные факторы:
 Процесс родов может быть толчком к развитию болезни.
Процесс родов может быть толчком к развитию болезни.
- чрезмерная масса тела;
- усиленные физические нагрузки на ноги;
- пассивный образ жизни;
- продолжительное статичное положение тела;
- беременность и родоразрешение;
- склонность к аллергическим реакциям;
- лечение в стационаре, при котором пациенту регулярно вводят лекарства внутрь вены.
Вернуться к оглавлению
Какие виды бывают?
Воспалительное заболевание в области нижних конечностей принято классифицировать на несколько видов, каждый из которых имеет свою симптоматику. Выделяют флебит поверхностных вен (мигрирующий) и глубоких. Поверхностный тип болезни диагностируется чаще у представителей сильного пола, при этом отмечается длительное течение с повреждениями артерий. Тромбофлебит бывает и других разновидностей, которые представлены в таблице.
В зависимости от того, в каком месте воспалена вена, выделяют такие виды флебита:
Симптомы флебита нижних конечностей
Когда воспалилась вена на ноге, то человек чувствует, что она стала напряженной и натянутой. При поверхностном флебите признаки выражены не столь ярко. На фоне отклонения может начать болеть стопа и другие области ноги. Заподозрить развитие тромбофлебита нижних конечностей возможно по таким симптомам:
- покраснение и гипертермия кожного покрова, локализованного над поврежденным сосудом;
- ухудшение общего самочувствия;
- незначительное повышение температуры тела;
- недомогание и постоянная слабость;
- чувство тяжести в ногах;
- боли ноющего характера.
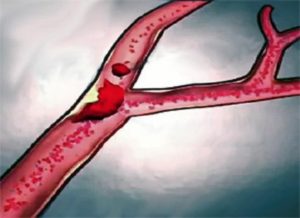 Поражение глубоких вен патология может осложниться тромбоэмболией.
Поражение глубоких вен патология может осложниться тромбоэмболией.
Лечение флебита глубоких вен требует более серьезного подхода, поскольку в таком случае симптомы проявляются намного интенсивней. При недуге поврежденная нога становится горячей, отекает. Человека постоянно беспокоят сильные боли, не проходящие после отдыха и в спокойном состоянии. Кожный покров приобретает молочно-белый окрас. При флебите с поражением глубоких вен нижних конечностей часто развивается тромбоз, грозящий тромбоэмболией. Если вовремя не провести лечебных процедур, то болезнь переходит в хроническую форму, которую сложнее устранить.
Постановка диагноза
Для опытного флеболога определить развитие флебита нижних конечностей по их внешнему виду не составит труда. Но для определения разновидности недуга, его тяжести и диагностики возможных осложнений необходимо пройти комплексное обследование. Подтвердить предварительный диагноз возможно при помощи таких процедур:
- общее лабораторное исследование крови;
- дуплексное сканирование поврежденных сосудов нижних конечностей;
- УЗД с использованием допплера;
- флебография, проводимая посредством контрастного вещества;
- коагулограмма на определение свертываемости крови;
- протромбированный индекс;
- тромбоэластограмма;
- компьютерная и/или магнитно-резонансная томография;
- тромбоэластография для регистрации растворения кровяных сгустков.
Вернуться к оглавлению
Что делать и как лечить?
Эффективное лекарство
Лечение флебита нижних конечностей предусматривает комплексный подход, при котором удается устранить воспаление, боль, нормализовать кровообращение. Часто прописывают различные медикаментозные препараты, которые на ранних этапах болезни могут справиться самостоятельно. В таблице представлены основные медикаменты при флебите нижних конечностей.
Тромбозы и тромбофлебиты вен нижних конечностей: этиология, диагностика и лечение
Для цитирования: Гивировская Н.Е., Михальский В.В. Тромбозы и тромбофлебиты вен нижних конечностей: этиология, диагностика и лечение // РМЖ. 2009. №25. С. 1663
Венозный тромбоз – острое заболевание, вызванное свертыванием крови в просвете вены, что приводит к нарушению ее проходимости. Следует различать понятия «тромбофлебит» и «флеботромбоз». Флебитом называется воспаление стенки вены вследствие общей или местной инфекции. Флеботромбоз развивается за счет изменения коагуляционных свойств крови, повреждении сосудистой стенки, замедления тока крови и т.д. [1].
 90726 0
90726 0
 Введение
Введение
Острые тромбозы глубоких вен и тромбофлебиты поверхностных вен нижних конечностей являются распространенными заболеваниями и встречаются у 10–20% населения, осложняя в 30–55% случаев течение варикозной болезни [2]. В подавляющем большинстве случаев тромбофлебиты локализуются в поверхностных венах. Тромбоз глубоких вен нижних конечностей развивается в 5–10% случаев [3]. Крайне опасная для жизни ситуация возникает при флотирующем тромбе в связи с развитием тромбоэмболии легочной артерии (ТЭЛА). Флотирующая верхушка тромба имеет высокую подвижность и расположена в интенсивном потоке крови, что препятствует ее адгезии к стенкам вены. Отрыв венозного тромба может вести к массивной тромбоэмболии (немедленная смерть), субмассивной ТЭЛА (выраженная гипертензия в малом круге кровообращения со значениями давления в легочной артерии 40 мм рт.ст. и выше) или тромбоэмболии мелких ветвей легочной артерии с клиникой дыхательной недостаточности и так называемой инфаркт–пневмонии [4]. Флотирующие тромбы встречаются примерно в 10% всех острых венозных тромбозов. Тромбоэмболия легочной артерии в 6,2% случаев приводит к летальному исходу [5].
Не менее важное значение имеют другие последствия тромбоза вен нижних конечностей, который через 3 года в 35–70% приводит к инвалидности, обусловленной хронической венозной недостаточностью на фоне посттромбофлебитического синдрома [6].
Венозные тромбозы полиэтиологичны. В патогенезе тромбообразования имеют значение нарушения структуры венозной стенки, замедление скорости кровотока, повышение коагуляционных свойств крови (триада Вирхова) и изменение величины электростатического потенциала между кровью и внутренней стенкой (Z потенциал) [1].
По этиологии выделяют венозные тромбозы:
• застойные (при варикозной болезни вен нижних конечностей, вследствие экстравенозной компрессии вен и интравенозного препятствия току крови);
• воспалительные (постинфекционные, посттравматические, постинъекционные, иммунно–аллергические);
• при нарушении системы гемостаза (при онкологических заболеваниях, болезнях обмена веществ, патологии печени).
По локализации:
• тромбофлебит поверхностных вен нижних конечностей (основного ствола большой, малой подкожных вен, притоков подкожных вен и их сочетания);
• тромбоз глубоких вен нижних конечностей (берцово–подколенный сегмент, бедренный сегмент, подвздошный сегмент и их сочетания).
По связи тромба со стенкой вены возможны варианты:
• окклюзивный тромбоз,
• пристеночный тромбоз,
• флотирующий,
• смешанный.
Клиническая картина тромбоза и тромбофлебита вен нижних конечностей
Острый тромбофлебит поверхностных вен нижних конечностей чаще развивается в большой, нежели в малой, подкожной вене и ее притоках и является, как правило, осложнением варикозного расширения вен. Для него типична выраженность местных воспалительных изменений в области пораженных подкожных вен, поэтому диагностика его проста и доступна. Спонтанный тромбофлебит без расширения вен нередко является следствием гинекологической патологии или первым симптомом злокачественного новообразования органов желудочно–кишечного тракта, предстательной железы, почек и легких. Первым проявлением заболевания служит боль в тромбированном участке вены. По ходу уплотненной вены появляется гиперемия кожи, инфильтрация окружающих тканей, развивается картина перифлебита. Пальпация тромбированного участка вены болезненна. Возможно ухудшение общего самочувствия, проявляющееся симптомами общевоспалительной реакции – слабость, недомогание, озноб, повышение температуры тела до субфебрильных цифр, а в тяжелых случаях до 38–39°С. Регионарные лимфатические узлы обычно не увеличены.
Наиболее характерным клиническим признаком острого тромбоза глубоких вен нижних конечностей является внезапно возникающая боль, усиливающаяся при физическом напряжении (ходьбе, стоянии). Затем возникает отек тканей, сопровождающийся чувством распирания и тяжести в конечности, повышением температуры тела. Кожные покровы дистальнее места тромбоза обычно цианотичны, блестящие. Температура пораженной конечности выше на 1,5–2°С по сравнению со здоровой. Пульсация периферических артерий не нарушена, ослаблена или отсутствует. На 2–3–й день от начала тромбоза появляется сеть расширенных поверхностных вен.
Тромбоз глубоких вен при вовлечении в процесс только вен икроножных мышц или 1–2 глубоких магистральных вен сопровождается стертой клинической картиной. Единственным признаком тромбоза в таких случаях служат боль в икроножных мышцах и незначительный отек в области лодыжки.
Клинические проявления тромбофлебита поверхностных вен нижних конечностей и тромбоза глубоких вен не всегда специфичны. У 30% больных с поверхностным тромбофлебитом истинная распространенность тромбоза на 15–20 см превышает клинически определяемые признаки тромбофлебита. Скорость нарастания тромба зависит от многих факторов и в некоторых случаях она может достигать 20 см в сутки. Момент перехода тромбоза на глубокие вены протекает скрытно и далеко не всегда определяется клинически [7].
Поэтому, помимо данных общеклинического обследования, наличие тромбоза вен нижних конечностей подтверждается на основании специальных методов диагностики.
Методы диагностики тромбозов глубоких и тромбофлебитов поверхностных вен нижних конечностей
Существует множество методов обследования венозной системы нижних конечностей: ультразвуковая допплерография, дуплексное сканирование, флебография, КТ–флебография, фотоплетизмография, флебосцинтиография, флебоманометрия. Однако среди всех инструментальных методов диагностики максимальной информативностью обладает ультразвуковое ангиосканирование с цветным картированием кровотока [8]. На сегодняшний день метод является «золотым» стандартом диагностики патологии вен. Метод неинвазивен, позволяет адекватно оценить состояние вены и окружающих ее тканей, определить локализацию тромба, его протяженность и характер тромбоза (флотирующий, неокклюзивный пристеночный, окклюзивный), что крайне важно для определения дальнейшей лечебной тактики (рис. 1).
В тех случаях, когда ультразвуковые методы недоступны либо малоинформативны (тромбоз илеокавального сегмента, особенно у тучных больных и у беременных), применяют рентгенконтрастные методы. В нашей стране наибольшее распространение получила ретроградная илиокаваграфия. Подключичным или яремным доступом диагностический катетер проводится в нижнюю полую и подвздошные вены. Вводится контрастное вещество и выполняется ангиография. При необходимости из этого же доступа можно выполнить имплантацию кава–фильтра. В последние годы начали применяться малоинвазивные рентгенконтрастные методики – спиральная компьютерная томоангиография с 3D–реконструкцией и магнитно–резонансная томоангиография.
Из лабораторных исследований заподозрить венозный тромбоз позволяет обнаружение критических концентраций продуктов деградации фибрина (D–димер, РФМК – растворимые фибрин–мономерные комплексы). Однако исследование не специфично, поскольку РФМК и D–димер повышаются и при ряде других заболеваний и состояний – системные болезни соединительной ткани, инфекционные процессы, беременность и т.д.
Лечение больных с тромбофлебитами и тромбозами вен нижних конечностей
Лечение больных с тромбофлебитами и тромбозами вен нижних конечностей должно быть комплексным, включать консервативные и хирургические методы.
С ноября 2008 г. по октябрь 2009 г. в ГКБ №15 им. О.М. Филатова на стационарном лечении находились 618 пациентов с острой патологией вен нижних конечностей. Из них мужчин – 43,4% (n=265), женщин – 66,6% (n=353), Средний возраст составил 46,2 лет. Восходящий тромбофлебит большой подкожной вены отмечался у 79,7% (n=493), тромбоз глубоких вен нижних конечностей – у 20,3% (n=125) пациентов.
Всем пациентам проводилась консервативная терапия, направленная на улучшение микроциркуляции и реологических свойств крови, угнетение адгезивно–агрегационной функции тромбоцитов, коррекцию венозного кровотока, оказание противовоспалительного и десенсибилизирующего действия. Основными задачами консервативного лечения является профилактика продолженного тромбообразования, фиксация тромба к стенкам сосуда, ликвидация воспалительного процесса, а также воздействие на микроциркуляцию и тканевой обмен. Важным условием лечения является обеспечение конечности функционального покоя и профилактика тромбоэмболических осложнений. С этой целью больным в раннем периоде заболевания назначается постельный режим с возвышенным положением нижней конечности. При тромбозе глубоких вен голени длительность постельного режима составляет 3–4 суток, при подвздошно–бедренном тромбозе – 10–12 суток.
Однако основной является антикоагулянтная терапия при строгим лабораторном контроле показателей системы гемостаза. В начале заболевания применяются прямые антикоагулянты (гепарин или гепарин низкомолекулярной массы – фраксипарин). Чаще всего применяется следующая схема гепаринотерапии: 10 тыс. ЕД гепарина внутривенно и по 5 тыс. ЕД внутримышечно каждые 4 ч в первые сут, на вторые сут – по 5 тыс. ЕД каждые 4 ч, в дальнейшем по 5 тыс. ЕД гепарина каждые 6 ч. К окончанию первой недели лечения пациент переводится на непрямые антикоагулянты (блокаторы синтеза витамин К–зависимых факторов свертывания крови): за 2 дня до отмены гепаринотерапии пациентам назначаются непрямые антикоагулянты, а суточная доза гепарина снижается в 1,5–2 раза за счет уменьшения разовой дозы. Эффективность гепаринотерапии контролируется такими показателями, как время кровотечения, время свертывания и активированное частичное тромбопластиновое время (АЧТВ), антикоагулянтной терапии непрямыми антикоагулянтами – протромбиновый индекс (ПТИ), международное нормализованное отношение (МНО).
Для улучшения микроциркуляции и реологических свойств крови, все пациенты получали внутривенное введение пентоксифиллина (оригинальный препарат Трентал® компании Санофи–Авентис) 600 мг/сут., который является производным метилксантина. В настоящее время препарат является одним из наиболее часто и успешно используемых препаратов в ангиологической практике, включен в стандарты лечения больных с венозной и артериальной патологией. В результате применения пентоксифиллина отмечают улучшение микроциркуляции и снабжения тканей киcлородом. Механизм действия пентоксифиллина связывают с угнетением фосфодиэстеразы и накоплением цАМФ в клетках гладкой мускулатуры сосудов, в форменных элементах крови. Пентоксифиллин тормозит агрегацию тромбоцитов и эритроцитов, повышает их гибкость, снижает повышенную концентрацию фибриногена в плазме и усиливает фибринолиз, что уменьшает вязкость крови и улучшает ее реологические свойства. Кроме того, пентоксифиллин оказывает cлабое миотропное сосудорасширяющее действие, несколько уменьшает общее периферическое сосудистое сопротивление и обладает положительным инотропным эффектом. Также установлено, что препарат подавляет цитокин–опосредованную активацию нейтрофилов и адгезию лейкоцитов к эндотелию, снижает выделение свободных радикалов кислорода [9].
Оперативное лечение необходимо при возникновении риска развития тромбоэмболии легочной артерии.
При остром тромбофлебите поверхностных вен показания к хирургическому лечению возникают при росте тромба по большой подкожной вене выше уровня средней трети бедра. Классическим вариантом оперативного пособия является операция Троянова–Тренделленбурга или ее модификация – кроссэктомия. Операция Троянова–Тренделленбурга заключается в приустьевой перевязке большой подкожной вены и пересечении ее ствола в пределах раны, что предотвращает распространение тромботического процесса на бедренную вену. Кроссэктомия отличается тем, что дополнительно выделяются и перевязываются все приустьевые притоки большой подкожной вены, в результате чего устраняется возможность рефлюкса через сафено–феморальное соустье. Оперативное лечение в виде кроссэктомии выполнено 85,4% (n=421) пациентов. Операция Троянова–Тренделленбурга не выполнялась. У 7,4% (n=31) больных во время операции необходимо было выполнение тромбэктомии из общей бедренной вены при наличии УЗИ–признаков пролабирования головки тромба через сафено–феморальное соустье. Летальных исходов у этих пациентов не отмечалось.
Показанием к хирургическому лечению пациентов с острыми тромбозами глубоких вен нижних конечностей является наличие признаков флотации головки тромба, выявленное при ультразвуковом исследовании. Флотирующий характер тромбоза верифицирован у 29,6% (n=37) больных. Выбор операции зависит от уровня проксимальной границы тромба. Поражение глубоких вен голеней наблюдалось у 14,4% (n=18), вен подколенно–бедренного сегмента – у 56,8% (n=71), подвздошных вен – у 23,2% (n=29), нижней полой вены – у 5,6% (n=7) пациентов. Оперативное лечение выполнено 48,6% (n=18) пациентов. Перевязка бедренной вены выполнена 30% (n=6) пациентов при выявлении флотирующего тромба в подколенной вене. У 44,4% (n=8) больных произведена эмболэктомия из общей бедренной и перевязка бедренной при верификации наличия флотирующего тромба в общей бедренной вене. Кава–фильтр в нижнюю полую вену установлен 25,6% (n=4) пациентов с флотирующим тромбозом подвздошных вен или нижней полой вены ниже уровня почечных вен. Случаев летальности у оперированных больных с тромбозами глубоких вен нижних конечностей не отмечалось. В группе больных с консервативной терапией тромбоза глубоких вен нижних конечностей умерло 4 пациента (3,2%).
В настоящее время проблема лечения пациентов с тромбофлебитами и тромбозами вен нижних конечностей является актуальной. Это связано с преимущественным возникновением заболеваний в работоспособном возрасте, частой инвалидизацией пациента, особенно после перенесенного тромбоза глубоких вен вследствие развития постромбофлебитического синдрома, риском летального исхода при развитии ТЭЛА. Всем пациентам необходима консервативная терапия, основу которой составляют анткоагулянтные препараты, препятствующие прогрессированию процесса или развитию ретромбоза. Для улучшения микроциркуляции и реологических свойств крови пациентам необходимо применение пентоксифиллина в дозировке 600 мг/сут., который обусловливает скорое уменьшение или исчезновение отека, болей в пораженной конечности. Оперативные методы лечения показаны при наличии угрозы ТЭЛА. При этом у пациентов с восходящим тромбофлебитом вен нижних конечностей необходимо выполнение кроссэктомии. Выбор операции при наличии флотирующего тромба в глубоких венах нижних конечностях зависит от уровня проксимальной границы тромбоза и включает в себя перевязку бедренной вены, эмболэктомию из общей бедренной с перевязкой бедренной вены, имплантацию кава–фильтра в нижнюю полую вену. Следует отметить, что все пациенты с выявленным тромбозом глубоких вен нижних конечностей должны рассматриваться, как больные с высоким риском развития ТЭЛА (даже при отсутствии признаков флотации головки тромба) и получать адекватную терапию в сочетании с контрольными УЗАС.
Источники: http://inmedclinica.ru/content/flebit, http://etovarikoz.ru/tromboobrazovanie/vidy/flebit-nizhnih-konechnostey.html, http://www.rmj.ru/articles/khirurgiya/Trombozy_i_tromboflebity_ven_nighnih_konechnostey__etiologiya_diagnostika_i_lechenie/