Геморрагический васкулит и тромбофлебит
Васкулит геморрагический: симптомы и лечение у детей и взрослых
Васкулитами называют такую группу заболеваний, при которых поражаются сосуды. Имеется огромное количество васкулитов, что обусловлено их причинами и механизмами возникновения.
Основной процент заболеваемости геморрагическим васкулитом приходится на людей моложе 20 лет и составляет 40%. Геморрагический васкулит у детей диагностируется в 5 – 14-летнем возрасте. Характерно, что чаще данным заболеванием страдает мужской пол.
Определение геморрагического васкулита
Геморрагический васкулит относится к приобретенным заболеваниям и характеризуется повреждением мелких кровеносных сосудов, то есть капилляров, венул и артериол. При данном заболевании возникает асептическое воспаление, что приводит к нарушению структурной целостности стенки мелких сосудов и в свою очередь, ведет к усиленному тромбообразованию. В патологический процесс вовлекаются кожные сосуды и сосуды паренхиматозных органов. Из-за поражения кожных сосудов на коже возникает характерная сыпь, что дало другое название заболеванию – аллергическая или ревматоидная пурпура.
Патология была описана в позапрошлом веке двумя врачами Шенлейном и Генохом, и геморрагический васкулит стали называть болезнью Шенлейна-Геноха.
Причины и механизм развития
Причины заболевания на сегодняшний день до сих пор остаются спорными. Считается, что для развития данного процесса необходимо определенное состояние защитной системы организма, то есть человек должен быть склонен к аллергическим реакциям. После действия определенных факторов иммунная система провоцирует образование определенных иммунных комплексов, которые циркулируют в кровеносном русле и откладываются в кожных сосудах и внутренних органах. При этом иммунные комплексы повреждают сосуды, вызывая геморрагическую пурпуру, за счет выхода форменных элементов через поврежденные сосудистые стенки в окружающие ткани.
К основным причинам заболевания относят:
- инфекционные агенты – это в первую очередь вирусы (герпес, грипп, респираторная инфекция), бактерии (микоплазмы и стрептококки, возбудитель туберкулеза и стафилококки), паразитарная инфекция (гельминты, трихомонады);
- вакцинация и введение сывороток;
- прием некоторых лекарств (барбитураты, стрептомицин, пенициллин и другие);
- укусы насекомых;
- ожоговая болезнь;
- пищевая аллергия;
- переохлаждение.
К факторам риска развития заболевания можно отнести:
- пожилой возраст;
- беременность;
- частые инфекции;
- склонность к атопическим реакциям;
- травмы.
Классификация
В зависимости от клинической картины выделяют следующие формы заболевания:
 кожная или простая форма;
кожная или простая форма;- кожно-суставная форма;
- почечная форма;
- абдоминальная (проявления со стороны живота);
- комбинированная или смешанная форма.
В зависимости от течения болезни выделяют:
- острое (процесс сходит на нет на протяжении месяца);
- подострое (заболевание длится до 3 месяцев);
- затяжное течение (болезнь продолжается до полугода);
- рецидивирующее течение (в течение нескольких лет подряд симптоматика геморрагического васкулита возвращается 3 – 4 раза или больше);
- хроническое течение (клиническая картина сохраняется до полутора лет и больше с периодическими обострениями процесса);
- молниеносное течение (как правило, встречается у детей младше 5 лет и продолжается несколько дней).
Также геморрагический васкулит имеет несколько степеней активности или степеней тяжести:
Первая или малая степень
Состояние больного удовлетворительное, температура тела может оставаться в пределах нормы или быть слегка повышенной (субфебрильная). На кожных покровах отмечаются небольшое количество высыпаний, причем остальные признаки отсутствуют. СОЭ увеличена и не превышает 20 мм/час.
Вторая или умеренная степень
Состояние больного среднетяжелое, отмечается выраженные кожные проявления, возрастание температуры до 38 и выше градусов. Присоединяются признаки интоксикации – головные и мышечные боли, выраженная слабость. Появляются абдоминальный и мочевой синдромы. СОЭ возрастает до 20 – 40 мм/час, в ОАК повышаются лейкоциты и эозинофилы, в биохимии крови снижается количество альбуминов.
Третья или высокая степень
Состояние больного расценивается как тяжелое, признаки интоксикации выражены значительно. Помимо кожного синдрома имеются суставной, абдоминальный и почечный синдромы с выраженными признаками. Возможно поражение как центральной (головной мозг), так и периферической нервной системы. В ОАК СОЭ больше 40 мм/час, значительный лейкоцитоз, нейтрофиллез, анемия и снижение тромбоцитов.
Болезнь Шенлейна-Геноха, как правило, начинается остро, с повышения температуры и часто после того, как человек переболел острой респираторной инфекцией (через пару недель). Для геморрагического васкулита характерна триада симптомов: кожные высыпания, поражения суставов и абдоминальный синдром.
Кожный синдром
Кожные высыпания возникают у всех или практически у всех заболевших и наблюдаются в самом начале процесса. Высыпания выглядят как папулы (пузырьки) геморрагического (с кровяным содержимым) характера. Папулы могут быть как в виде точек, так и в виде пятен, размером от 1 до 5 мм. Они не исчезают при надавливании, а позднее сливаются между собой.
Высыпания несколько приподняты над кожной поверхностью и локализуются обычно на разгибательных поверхностях рук и ног. Также высыпания появляются на ягодицах и вокруг крупных, вовлеченных в патологический процесс, суставов. Возможно распространение геморрагической пурпуры на лицо, область живота и груди, а также спину.
В некоторых случаях появлению кожных высыпаний предшествует зуд кожи или крапивница. Через несколько дней геморрагическая пурпура начинает бледнеть и подвергаться обратному, но медленному развитию. Сначала высыпания становятся коричневыми, а потом оставляют на кожных покровах пигментированные пятна.
Нередко на фоне старых высыпаний появляются свежие, и кожа выглядит пестрой. Для высыпаний характерна симметричность. Количество высыпаний, а также выраженность других проявлений заболевания напрямую зависит от тяжести процесса.
В редких случаях возможен некроз в центре папулы (некротический вариант), после чего образуется корочка, которая позднее отпадает. В связи с этим на коже образуются рубцы.
Суставной синдром
Поражение суставов занимают второе место среди клинических проявлений геморрагического васкулита и встречаются у 70% (по некоторым данным у 100%) пациентов. Суставной синдром проявляется артралгиями (болями в суставах) и значительным воспалением суставов. Обычно в процесс вовлекаются крупные суставы (коленные и голеностопные и реже локтевые и лучезапястные).
Суставные боли выраженнее в случае появления сыпи вокруг пораженных суставов.
Характерна припухлость больного сустава и его деформация, что ведет к нарушению движений в нем. Кожа над пораженными суставами сначала краснеет, а потом становится синюшной.
Суставной синдром длится, как правило, не более недели и не приводит к стойкому деформированию суставов.
Абдоминальный синдром
Абдоминальные симптомы возникают у половины больных и обусловлены многочисленными кровоизлияниями в брюшину и кишечную стенку. Проявляется абдоминальный синдром внезапными приступообразными болями в животе (кишечная колика), но возможны и умеренные боли. На пике боли у больного возникает рвота с кровью и стул с кровью (мелена). Боль беспокоит, как правило, вокруг пупка, но возможны болевые ощущения и в других частях живота, что напоминает аппендицит, холецистит или панкреатит.
Параллельно с болевым синдромом появляются бледность кожи и слизистых, осунувшееся лицо, глаза западают, язык становится сухим, а черты лица заостряются.
Также определяются признаки раздражения брюшины (перитониальные симптомы). Болевой приступ заставляет пациента принимать вынужденное положение: лежа на боку с согнутыми и прижатыми к животу ногами.
Возможно развитие хирургических осложнений, требующих операции: инвагинация или кишечная непроходимость, перфорация аппендикса с возникновением перитонита. Абдоминальный синдром обычно купируется самостоятельно в течение двух – трех дней.
Почечный синдром
Нередко при геморрагическом васкулите в процесс вовлекаются и почки. Повреждение почек обусловлено образованием тромбов в мелких сосудах почечных клубочков, что ведет к развитию гломерулонефрита. Клинически почечный синдром проявляется микро- и макрогематурией (обнаруживается кровь в моче), протеинурией (белок в моче) и нефротическим синдромом, то есть отеками. Почечный синдром возникает не сразу, а после стихания кожного и абдоминального синдромов, обычно это происходит на первом году болезни. Частота встречаемости составляет от 40 до 60 процентов случаев.
Другие симптомы
Другие проявления болезни встречаются достаточно редко. Это может быть вовлечение в процесс головного и спинного мозга, геморрагические пневмонии, миокардиты и прочее, которые диагностируются с помощью специальных исследований.
Анемический синдром
Развитие анемии при геморрагическом васкулите считается осложнением заболевания. Клинически снижение уровня гемоглобина проявляется общей слабостью и утомляемостью, одышкой, головокружением и обмороками, шумом в ушах и мельканием «мушек» перед глазами.
Геморрагический васкулит при беременности
Как было указано в причинах заболевания, вынашивание плода может спровоцировать возникновение болезни Шенлейна-Геноха. Так как заболевание относится к системным, то оно «запускает» антифосфолипидный синдром. Антифосфолипидный синдром во время гестации чреват задержкой внутриутробного развития ребенка, выкидышем или преждевременными родами, отслойкой плаценты. В случае возникновения заболевания в период вынашивания плода в низких дозировках назначают аспирин и гепарин.
Особенности заболевания у детей
В детском возрасте в половине случаев заболевание протекает без геморрагической сыпи, что усложняет диагностику. В первую очередь у детей в патологический процесс вовлекаются суставы с развитием суставного синдрома и пищеварительный тракт с развитием абдоминального синдрома. Заболевание, как правило, начинается и протекает остро.
В случае возникновения геморрагической сыпи наблюдается выраженность ее экссудативного компонента («набухшие» папулы) и склонность к генерализации, то есть сыпь покрывает практически всю поверхность кожи. Кроме того, для геморрагического васкулита в детском возрасте характерен ангионевротический отек (отек Квинке) и склонность к рецидивированию.
Диагностика
Диагностика заболевания начинается со сбора жалоб и изучения анамнеза болезни и жизни (перенесенные недавно инфекции, наличие хронических заболеваний, наследственность). Затем проводится тщательный осмотр больного, во время которого оценивается цвет кожных покровов, наличие/отсутствие геморрагических высыпаний, состояние крупных суставов, проводится пальпация живота и прочее.
Из лабораторных методов применяются следующие:
При малой степени активности или в начале болезни ОАК в пределах нормы. В последующем возможно повышение лейкоцитов (лейкоцитоз) и нейтрофилов (нейтрофиллез), снижение эритроцитов и гемоглобина вследствие геморрагических кровоизлияний в коже. Также возрастает СОЭ.
В случае развития почечного синдрома в ОАМ обнаруживают эритроциты (гематурия), белок (протеинурия) и цилиндры (цилиндрурия).
Определяется количество сиаловых кислот, фибриногена, гаптоглобулина, а-глобулинов и у-глобулинов. При геморрагическом васкулите их содержание повышается. Также определяют содержание холестерина, креатинина и мочевой кислоты и прочие показатели для выявления сопутствующей патологии.
- Моча по Зимницкому (снижение плотности мочи при почечном синдроме).
- Анализ кала
При абдоминальном синдроме в кале возможно определение крови, что указывает на кишечное кровотечение.
Определяются иммунологические комплексы класса А (увеличение). Возможно увеличение СРБ (С-реактивного белка), что характерно для аутоиммунных заболеваний.
- Коагулограмма (в пределах нормы).
- Кровь на вирусные гепатиты (В, С)
Определение иммуноглобулинов на гепатиты, которые могут дать начало развития заболевания.
Из инструментальных методов применяют:
- УЗИ почек (при почечном синдроме);
- УЗИ брюшной полости (при болях в животе);
- биопсия почек (при почечном синдроме) и кожи – повреждение мелких сосудов, выявление воспаления в них и разрушения стенок;
- эндоскопические методы (ФГДС, колоноскопия и бронхоскопия и другие).
Также помогают в диагностике заболевания и другие методы исследования:
- щипковая проба – возникновение подкожных геморрагий при сдавлении кожи;
- проба жгута – появление геморрагий при наложении на плечо жгута;
- манжеточная проба – при наложении манжеты тонометра и нагнетании в нее воздуха появляются подкожные кровоизлияния.
Терапией геморрагического васкулита занимается врач-ревматолог. При возникновении осложнений привлекаются врачи других специальностей (хирурги, нефрологи и прочие). Всех пациентов в остром состоянии и при рецидивировании процесса госпитализируют. Показан постельный режим, что способствует ограничению движений в конечностях, улучшению микроциркуляции и снижает вероятность увеличения кожных кровоизлияний. Также назначается гипоаллергенная диета. Из лекарственных препаратов назначаются следующие:
Базисная терапия
- прием энтеросорбентов (активированный уголь, энтеросгель и другие), что связывают токсины в кишечнике и выводят их из организма;
- дезагрегантные препараты (курантил, аспирин, трентал, тиклопидин) – предотвращают образование сгустков крови, улучшают микроциркуляцию;
- назначение антикоагулянтных препаратов (гепарин, фраксипарин) – улучшают реологию крови, повышают ее текучесть, снижают свертываемость и тромбообразование;
- прием антигистаминных препаратов (тавегил, кетотифен, кларитин) – предотвращают развитие аллергических реакций;
- инфузионное (внутривенное) вливание растворов – выведение вредных веществ из организма;
- прием глюкокортикоидов (преднизолон, метилпреднизолон) – обладают антигистаминным, противовоспалительным и иммуносупрессивным действием – эффективны при почечном и суставном синдромах;
- антибиотики и противомикробные препараты – для борьбы с инфекцией.
Дополнительная или альтернативная терапия
- прием нестероидных противовоспалительных препаратов (диклофенак, ибупрофен, индометацин) – действуют как жаропонижающие, купируют боль и подавляют воспаление – назначаются при суставном синдроме;
- прием некоторых витаминов – мембраностабилизаторы, укрепляют сосудистую стенку, предотвращают кровоизлияния (витамины А, Е, никотиновая кислота, группы В);
- цитостатики – купируют рост опухолевых клеток и угнетают работу иммунной системы, то есть подавляют аллергические реакции;
- плазмаферез и гемодиализ – очищение крови от вредных веществ и аллергических иммунокомплексов;
- препараты кальция – предупреждают вымывание солей кальция из организма.
Симптоматическое лечение
- спазмолитики (папаверин, но-шпа, спазган) – снижают тонус мышц вокруг поврежденных суставов, купируют боль;
- антацидные средства (альмагель, маалокс) – понижают кислотность желудочного сока, тем самым уменьшают риск повреждения слизистой желудка гормонами (преднизолон).
При возникновении хирургических осложнений геморрагического васкулита проводится оперативное лечение (аппендэктомия, резекция кишечника и прочее).
Вопрос – ответ
Ответ: В первую очередь следует исключить из употребления высокоаллергенные продукты, такие как яйца, шоколад, цитрусовые, кофе и какао, морская рыба и морепродукты, орехи. Также необходимо отказаться от жирной и жареной пищи. В диете должны преобладать молочные продукты с пониженной жирностью, тушеные и отварные блюда. Разрешаются зеленые яблоки, крупяные каши, индюшатина и крольчатина, растительные масла.
Ответ: Как правило, прогноз, особенно при легкой форме болезни, благоприятный. Тяжелое течение геморрагического васкулита чревато рецидивированием заболевания и возникновением осложнений (нефрит, осложненный почечной недостаточностью). При молниеносной форме высока вероятность летального исхода в течение нескольких дней после начала болезни.
Ответ: Диспансерный учет у взрослых после перенесенного заболевания не показан. Дети должны наблюдаться на протяжении двух лет. В первые полгода ежемесячно, следующие полгода раз в квартал, и последний год каждые 6 месяцев. Дети не должны заниматься спортом, им противопоказаны физиопроцедуры и инсоляция (пребывание на солнце).
Ответ: Да, заболевание может привести к возникновению кишечной непроходимости и перитониту, хронической почечной недостаточности, нарушению функций внутренних органов (сердце, печень), анемии и легочным кровотечениям, у детей возможно развитие геморрагических диатезов.
Геморрагический васкулит у взрослых: лечение, симптомы, причины, фото
Геморрагический васкулит – это недуг, входящий в группу первичных системных заболеваний, которые поражают в основном молодых людей. Проявляется болезнь в виде артралгии, микротромбозом, пальпируемой пурпурой и сбоями в работе желудка и кишечника. Протекает заболевание с частыми рецидивами, в некоторых случаях может развиться почечная недостаточность. Патология изучается учеными уже достаточно давно, но до сих пор нет точных данных по поводу этиологии, патогенеза и методах терапии. Кроме этого, точная классификация также отсутствует, поэтому тема трудна для освещения. Давайте разберемся в том, как выглядит на фото геморрагический васкулит у взрослых, лечение какое лучше проводить – традиционными методами или народными?
Что провоцирует развитие болезни?
Васкулит проявляется на фоне воспалительных процессов стенок сосудов. По прошествии короткого промежутка времени повышается проницаемость мелких кровеносных сосудов, в этих просветах происходит отложение фибрина и тромботических масс. В результате проявляются микротромбы и геморрагический синдром. Одно из названий подобной патологии – это капилляротоксикоз.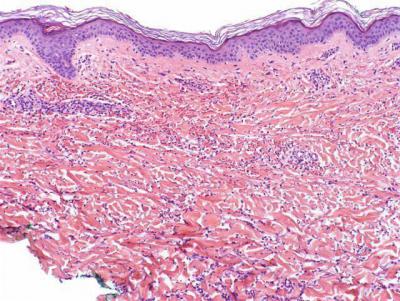
Поражение мелких суставов не так опасно, как патология, затронувшая вены и артерии. Главное точно определить, каковы причины геморрагического васкулита у взрослых, и лечение тогда будет подобрано максимально точно. Основные провоцирующие факторы развития патологии врачи выделяют следующие:
Некоторые ученые умы все же считают, что велик риск заболевания у тех, у кого есть предрасположенность к отдельным видам иммунных реакций. В большинстве случаев болеют дети школьного возраста, а вот у младенцев зафиксированы только единичные случаи болезни.
Мы определились, какие причины геморрагического васкулита у взрослых, лечение будет эффективным после того, как выяснится классификация болезни.
Классификация патологии
Существует несколько клинических форм недуга:
- молниеносная;
- кожная;
- ревматоидная;
- почечная;
- абдоминальная;
- смешанная.
Характер патологии можно разделить на несколько видов:
- острый – длится до двух месяцев;
- затяжной – тянется сроком до 6 месяцев;
- хронический – период длительный, сопровождается рецидивами, ремиссией и обострениями.
Существует несколько степеней геморрагического васкулита, лечение у взрослых будет эффективно только после точного их определения:
- Легкая. В этом случае состояние больного не вызывает серьезных опасений, сыпь на теле редкая, небольшими очагами, сопровождается незначительными болями в суставах.
- Средняя. Общее состояние больного значительно ухудшается, кожные покровы покрываются обильной сыпью, суставы сильно выкручивает, время от времени появляются боли в брюшине.
- Тяжелая. Слабость во всем организме, ангионевротические отеки, высыпания покрывают большую часть тела, в некоторых местах появляются язвы, могут быть кровотечения в желудке и кишечнике, развивается почечная недостаточность.
Как выглядит геморрагический васкулит?
Начинает развиваться геморрагический васкулит, лечение которого у взрослых подбирается индивидуально, с обычной сыпи на коже. Это мелкие и симметрично расположенные синяки небольшого размера, которые не исчезают, если на них надавить.
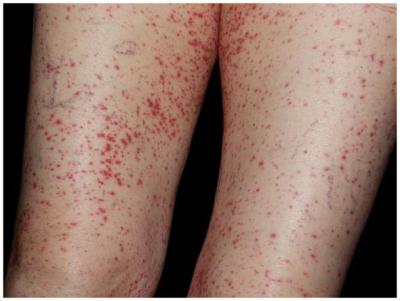
Кроме этого, следует отметить:
- высыпания могут проявиться возле суставов или же на ягодицах;
- высыпания, спровоцированные развитием геморрагического васкулита (лечение у взрослых требует особого подхода) редко проявляются на коже лица, туловища и ладонях;
- интенсивность высыпаний может быть разной – от единичных очагов до массовых с последующим их слиянием;
- во время угасания болезни на кожных покровах остается пигментация, на ее месте периодически заметно шелушение.
Клинические проявления
От тяжести течения недуга и локализации воспалительных процессов зависят клинические проявления симптомов геморрагического васкулита. Лечение заболевания индивидуально. Патология начинает развиваться остро и сопровождается повышенной температурой тела до фебрильных цифр. В редких случаях температуры может и не быть.
Помимо этого, болезнь характеризуется высыпаниями на коже разного размера. В ревматологии могут отличаться симптомы геморрагического васкулита (лечение рассмотрим чуть позже).
Кроме основных симптомов, недуг вызывает общую интоксикацию, отсутствие аппетита, задержку мочеиспускания.
У взрослых лечение геморрагического васкулита должно быть своевременным, ведь он может поражать и другие органы, вызывая такую симптоматику:
- геморрагическая пневмония, которая проявляется в виде кашля с мокротой с прожилками крови;

- геморрагический миокардит с поражением сосудов и сердца;
- геморрагический менингит поражает сосуды головного мозга, сопровождается головной болью, раздражительностью, судорогами, кровоизлияниями в мозг, что приводит к инсульту и инвалидности.
Симптоматика болезни выражена и требует срочного обращения к врачу и подбора индивидуального лечения в зависимости от проявлений и синдрома.
Диагностические методы
Мы рассмотрели причины геморрагического васкулита у взрослых. Прогноз, лечение такого заболевания могут отличаться у разных пациентов, необходимо срочно обратиться к доктору, который назначит комплексное обследование.
Основными методами диагностики считаются:
- коагулограма;
- выявление циркулирующих иммунных комплексов;
- определение иммуноглобулинов, криоглобулинов и составляющих систем комплемента;
- биохимический анализ;
- общий развернутый анализ крови с подсчетом лейкоцитарной формулы.
Лечение геморрагического васкулита
Терапия васкулита должна быть комплексной, состоять из терапевтических и медикаментозных методик. К основным методам можно добавлять и народную медицину. В редких случаях может потребоваться и оперативное вмешательство.
Терапевтическое лечение заключается в общих оздоровительных процедурах. Можно соблюдать гипоаллергенную диету, ограничить физические нагрузки, но лечебная физкультура нужна.
Из аппаратных методик может быть назначен плазмаферез. Эта процедура позволяет очистить кровь от токсинов, микробов и других вредных веществ. Но без приема лекарств вылечить недуг не получится.
Что касается приема лекарств, то при геморрагическом васкулите назначают:
- нестероидные противовоспалительные средства, которые помогают снять воспалительный процесс и снизить температуру тела;
- мембраностабилизирующие средства, они помогают восстановить ткани, пораженные болезнью;
- цитостатики восстанавливают иммунитет;
- антациды, помогающие снизить риск повреждений желудка;
- спазмолитики помогают снизить болевой синдром.
Кроме этого, при геморрагическом васкулите кожной формы, лечение у взрослых требует приема и других групп лекарств, выбор которых зависит от сопутствующих патологий и наличия хронических недугов.
Оперативное вмешательство используется в лечении геморрагического васкулита редко, в основном в тех случаях, когда сильно поражен кишечник и почки. В этом случае пациенту удаляют пораженные болезнью участки кишечника или проводят трансплантацию почки.
Лечение кожного геморрагического васкулита проводится местно, для этого используются мази:
Эти средства помогают восстановить эластичность и плотность стенок сосудов. При язвенно-эрозивных проявлениях рекомендуются другие мази: Вишневского, Микулича или «Ируксол».
Кроме традиционного лечения, народная медицина также эффективна.
Геморрагический васкулит: лечение народными средствами
Эффективные бабушкины рецепты:
- Взять по три столовых ложки плюща полевого и цветов бузины, добавить к ним полторы ложки мяты и столько же тысячелистника. Все тщательно перемешать и взять 60 грамм сбора, залить 0,5 литрами горячей чуть остывшей воды и оставить на 12 часов настояться. Принимать отвар по ½ стакана по 5 раз на сутки. Также этот отвар можно использовать в качестве примочек на поврежденные участки кожи, смоченную в отваре ткань приложить на 20 минут.
- Смешать вместе горную арнику, календулу и японскую софору. Взять 10 грамм сбора и залить стаканом кипятка, оставить на три часа, а после процедить и пить по 1 столовой ложке через каждые 8 часов.
- Можно приготовить спиртовую настойку, для этого потребуется измельчить три крупных лимона, добавить 5 ложек гвоздики, два стакана сахара и 0,5 мл спирта медицинского. Настаивать в течение двух недель, а после принимать по 1 столовой ложке перед каждым приемом пищи.
- Можно приготовить самостоятельно мазь для лечения геморрагического васкулита. Готовится она так: 200 грамм березовых почек растереть в порошок и смешать с килограммов жира нутрии. После смесь отправляют в духовой шкаф на три часа, повторять так на протяжении всей недели, а после процедить и смазывать пораженные места.
Лечить народными средствами несложно геморрагический васкулит. Народное лечение будет эффективно только, если почистить кишечник. Для этого можно использовать такой настой: взять 40 грамм сбора, в котором присутствует девясил, пижма, бессмертник и полынь залить литром горячей воды. Оставить на два часа, а после процедить. Пить отвар необходимо на голодный желудок, при этом добавив воды в соотношении 1:1. Принимать дважды в сутки.
Также следует почистить кровь. Для этого нужно приготовить настой бадана толстолистного. Сухие листья заливаются кипяченой водой, ночь настаиваются и в процеженном виде принимается по ½ стакана натощак.
Осложнения
Стоит помнить, что если сразу не предпринять никаких мер и не лечить геморрагический васкулит, то осложнения могут быть куда серьезнее, чем кажется:
- непроходимость кишечника;
- панкреатит;
- перфорация язв в кишечнике и желудке;
- перитонит;
- постгеморрагическая анемия;
- тромбозы и инфаркты;
- невриты и церебральные расстройства.
Осложнения встречаются у пациентов, которые не своевременно обратились за помощью.
Профилактические методы
После того как пациент прошел курс лечения, ему рекомендуют придерживаться определенных рекомендаций – профилактических мер, только в этом случае рецидивов не будет. Врачи рекомендуют своим пациентам:
- придерживаться гипоаллергенной диеты, строго запрещается употреблять шоколад, цитрусовые, яйца и орехи;
- отказаться от вакцинации и различных проб с бактериальными антигенами;
- исключить все физиопроцедуры;
- антибактериальные средства принимать только в самых крайних случаях;
- вовремя лечить инфекции;
- регулярно проходить обследование на наличие глистных инвазий;
- избегать переохлаждения и перегрева;
- регулярно посещать доктора;
- ограничить себя в физических нагрузках, но лечебная физкультура даже приветствуется;
- избегать контактов с химическими веществами.
Прогноз бездействия при геморрагическом васкулите
Начальные стадии недуга у некоторых пациентов могут проходить самостоятельно, но в других случаях, если не предпринять соответствующих мер, болезнь может привести к летальному исходу. Молниеносная форма может привести к смерти пациента, а все потому, что поражается центральная нервная система и происходит кровоизлияние в головной мозг.
Если вовремя обнаружить болезнь и начать лечение, то у половины пациентов наблюдается скорейшее выздоровление, а у второй половины могут случиться рецидивы, но только в том случае, если они повторно столкнутся с причиной, спровоцировавшей развитие болезни.
Геморрагический васкулит: причины, симптомы и лечение пурпуры Шенлейн-Геноха
 Геморрагический васкулит (геморрагическая пурпура, болезнь Шенлейн-Геноха, капилляротоксикоз)- это приобретенная патология и характеризуется она развитием повышенной кровоточивости, как следствие воспалительного поражения суставов, почек, желудочно-кишечного тракта и мелких сосудов кожи.
Геморрагический васкулит (геморрагическая пурпура, болезнь Шенлейн-Геноха, капилляротоксикоз)- это приобретенная патология и характеризуется она развитием повышенной кровоточивости, как следствие воспалительного поражения суставов, почек, желудочно-кишечного тракта и мелких сосудов кожи.
Наблюдается данное заболевание в равной степени, как у мужчин, так и у женщин. Геморрагический васкулит может развиваться в любое время года, но меньше риск подхватить данное заболевание летом. Код заболевания по МКБ-10 D69 – пурпура и другие геморрагические состояния.
Провоцирующие факторы
Причины развития геморрагического васкулита:
- перенесенная ранее инфекция, чаще всего такой результат оказывают вирусы;
- применение сывороток и вакцин, которые создают иммунитет к инфекционным заболеваниям;
- укусы некоторых насекомых, которые являются переносчиками заразы;
- ряд лекарств, среди которых снижающие артериальное давление, противомикробные и прочие;
- причиной развития заболевания может стать переохлаждение и прочие факторы.
Наиболее часто геморрагический васкулит развивается у людей преклонного возраста, людей с рецидивом инфекции или аллергиков.

Характер клинической картины
Специалисты выделяют несколько групп симптомов, по которым можно определить геморрагический васкулит, таким образом, наблюдается следующая картина:
- Кожные проявления,- появляются мелкие кровоизлияния, которые поднимаются над кожей. Место расположения таких проявлений находится около суставов, зачастую на ногах, стопах, кистях рук, ягодицах, бедрах, туловище и лице. Как только кровоизлияния исчезнут, они оставляют после себя потемнение на участках кожи – пигментацию. При этом кровотечение из полости рта или носа не наблюдаются.

- Вторым основным признаком заболевания является суставной синдром. Для него характерны болевые ощущения и припухлость в области суставов, зачастую наблюдается это в ногах. Причем боль усиливается при подкожных кровоизлияниях. Кроме этого, наблюдается изменение цвета кожи, вначале на красный в области пораженного сустава, а после на синюшный. Синдром может длиться не больше недели, но при этом не наблюдается стойкого изменения формы сустава и последующее нарушение его функций.
- Помимо прочих симптомов появляется абдоминальный синдром. Причиной его являются кровоизлияния со стороны живота, то есть в брюшину или стенку кишечника. При этом могут наблюдаться болевые ощущения в области живота умеренной интенсивности, иногда они могут иметь приступообразный характер. Место локализации боли – область пупка, значительно реже в другой области живота. Кроме этого, может наблюдаться изменение внешнего вида больного: кожа становится бледной, лицо осунувшимся, на языке отмечается сухость, черты лица заостряются, а глаза впадают. Как только начинается лечение, болевые ощущения исчезают в течение нескольких дней. Вместе с прочими проявлениями синдрома может наблюдаться жидкий стул с кровавыми прожилками и кровавая рвота.
- Пурпура Шенлейн-Геноха сопровождается почечным синдромом, который характеризуется воспаление мелких сосудов. При этом в моче появляется кровь, артериальное давление повышается и в области лица отмечается отечность.
- Анемический синдром, который появляется при развитии анемии, выражается общей слабостью, снижением работоспособности, головокружением, помрачением сознания, колющей болью в области грудной клетки, одышкой, учащением сердцебиения при телодвижениях, перед глазами мерещатся мушки, и появляется шум в ушах.
Помимо вышеперечисленных групп симптомов, могут наблюдаться и другие признаки: поражение спинного и головного мозга, воспаление сердечных мышц, кровоизлияние в легкие и прочие. Но эти симптомы наблюдаются крайне редко и выявляются только во время проведения специальных исследований.

На фото видно, как выглядят конечности при диагнозе геморрагический васкулит
Особенности капилляротоксикоза у детей
Геморрагический васкулит поражает сосуды, суставы, почки и органы пищеварения, нередко почвой для развития заболевания у детей является перенесенная ранее инфекция, поражающая дыхательные пути, или вакцинация.
Заболевание также часто связано с укусами насекомых или аллергией на продукты. Также довольно распространенными факторами является тяжелое вирусное заболевание или переохлаждение.
 Геморрагический васкулит у детей – это заболевание носящее острый, хронический и молниеносный характер. Активность воспалительного процесса может быть как высокой, так и умеренной или нормальной.
Геморрагический васкулит у детей – это заболевание носящее острый, хронический и молниеносный характер. Активность воспалительного процесса может быть как высокой, так и умеренной или нормальной.
Что касается формы распространения, то тут есть несколько видов: кожное, абдоминальное, суставное, почечное или же смешанное воспаление. В результате воспаление может привести к тому, что будут поражены сосуды, органы желудочно-кишечного тракта, что впоследствии может стать причиной внутренних кровотечений.
У детей геморрагический васкулит может наблюдаться в возрасте 17-22 лет, но риск развития заболевания значительно выше у пациентов возрастом 10 – 16 лет.
Диагностика и осмотр пациента
Диагностика заболевания подразумевает проведение целого ряда мероприятий:
- В первую очередь проводится опрос пациента по поводу проявления признаков. Обязательно оценивается длительность кровотечения, которая при заболевании увеличивается. Также важна свертываемость крови и образование сгустков.
- Выявление наличия хронических заболеваний, наследственных предрасположенностей, вредных привычек. Кроме этого обязательно уточняется перечень препаратов, которые употреблялись в ближайшее время. Помимо этого, выявляются вирусы гепатита В и С, если таковые имеются.
- Специалист осматривает пациента, оценивая состояние кожи, суставов, лица, артериального давления и пульса.
- Проводятся стандартные анализы крови, кала, крови и биохимический анализ крови.
- Обязательно проводится иммунологическое исследование, чтобы определить способность организма бороться с заболеванием.
- При диагностике заболевания берется проба щипка, жгута и манжеточная. Эти мероприятия проводятся для того, чтобы оценить появление подкожных кровоизлияний и измерить артериальное давление.
- Проводятся ультразвуковые исследования брюшной полости и почек. Помимо этого применяется сцинтиграфия почек.
- Обязательно проводится биопсия почек и кожи.
- При помощи оптических приборов осматриваются полости тела и половые органы, чтобы выявить источник кровотечения.
- Проводится пункция для исследования костного мозга.
Помимо всех методов диагностирования в отдельных случаях пациент консультируется с гематологом и ревматологом.
Лечение заболевания
Лечение патология проводится только в стационаре. При этом обязателен постельный режим. Как только высыпания исчезнут, пациенту можно ненадолго вставать с постели. Обязательно специалист назначает диету и прописывает ряд препаратов.
Медикаментозное лечение геморрагического васкулита подразумевает употребление десенсибилизирующих и гормональных препаратов, а также спазмолитиков, антикоагулянтов, иммунодепрессантов и антиагрегантов.
Если заболевание бурно прогрессирует, то специалист назначает курс плазмафереза и гемосорбиции.
Обязательным является соблюдение диеты. Таким образом, пациентам обязательно необходимо исключить из рациона продукты, которые могут стать причиной проявления аллергической реакции: какао, ягоды, яйца, шоколад и цитрусовые.
При этом обязательными продуктами, которые должны составлять ежедневный рацион, являются:
- пудинги, варенные или потертые овощи;
- супы, овощные, крупяные и молочные, а также каши;
- отварное мясо и рыба, обязательно нежирная;
- некислые и нежирные молочные продукты;
- растительное и сливочное масло;
- омлеты на пару или яйца всмятку;
- сладкие фрукты;
- сухари из белого хлеба;
- из питья рекомендуются соки, компоты, кисели, некрепкий чай с добавлением молока и настой шиповника;
- варенье.
Питание должно быть частым, то есть примерно 5 раз в сутки. При этом пища должна тщательно пережевываться. Блюда в горячем или холодном состоянии употреблять нельзя, температура должна быть умеренной. Нельзя блюда пересаливать, в день разрешено не более 8 г соли.
Помимо перечня продуктов, которые должны составлять суточный рацион, специалист назначает прием витаминов группы А, В и С.
Возможные осложнения
Если лечение производится своевременно, то исход можно назвать вполне благоприятным. Если методы лечения подобраны неверно или оно  проводится несвоевременно, то могут появиться следующие осложнения:
проводится несвоевременно, то могут появиться следующие осложнения:
- почечная недостаточность в хронической форме;
- нарушение функционирования печени и сердца;
- могут появиться геморрагические диатезы;
- могут открыться легочные кровотечения;
- в качестве осложнения отмечается перитонит;
- нередко развивается железодефицитная анемия;
- а также отмечается кишечная непроходимость.
В целях предупреждения рецидива заболевания
Чтобы избежать повторного развития заболевания необходимо:
- соблюдать в дальнейшем диету, при этом также следует исключить все продукты, которые способны вызвать аллергическую реакцию;
- проб и прививок с бактериальными антигенами лучше избегать;
- под запретом являются и физиопроцедуры;
- антибактериальные препараты должны применяться только в крайних случаях;
- стоит внимательнее относиться к своему здоровью, поэтому инфекционные заболевания должны лечиться своевременно;
- рекомендуется проходить обследование на предмет глистных инвазий хотя бы раз в полгода и помещать врача:
- избегать перегрева или переохлаждения;
- свести к минимуму психические и физические перегрузки;
- не контактировать с химическими веществами;
- обязателен контроль анализа мочи.
Источники: http://zdravotvet.ru/vaskulit-gemorragicheskij-simptomy-i-lechenie-u-detej-i-vzroslyx/, http://fb.ru/article/342643/gemorragicheskiy-vaskulit-u-vzroslyih-lechenie-simptomyi-prichinyi-foto, http://stopvarikoz.net/other/gemorragicheskij-vaskulit.html

