Глубокий тромбофлебит икроножной мышцы
Тромбоз глубоких вен нижних конечностей
Острый тромбоз глубоких вен нижних конечностей имеет различные проявления, которые зависят от локализации, протяженности процесса и количества пораженных вен. Кроме субъективных жалоб на боль в области икроножных мышц, усиливающуюся в вертикальном положении, нет никаких признаков тромботического процесса. Обычно при легком сдавлении ладонью икроножных мышц больные отмечают усиление боли, что является клиническим проявлением острого тромбоза икроножных вен. Он часто остается незамеченным в связи с отсутствием объективных признаков заболевания.
Указанная локализация тромбоза глубоких вен нижних конечностей нередко является причиной тромбоэмболии легочной артерии. Резкое сокращение икроножных мышц приводит к выдавливанию тромбов из икроножных вен в просвет магистральных глубоких вен голени, и такие тромбы приобретают эмбологенный характер. Нередко диагноз острого тромбофлебита глубоких вен голени ставят при появлении боли в икроножных мышцах. Между тем боль данной локализации может наблюдаться и при других патологических процессах: травматических повреждениях, миозите, невритах, заболеваниях артерий и т. д. Поэтому диагноз надо ставить осторожно, учитывая и другие симптомы заболевания. При распространении тромботического процесса на заднюю большеберцовую вену голени боль в икроножных мышцах усиливается, появляется ощущение распирания, повышается температура тела, в дистальных отделах конечности развивается умеренный отек. Увеличение объема голени может быть незначительным, и его можно установить лишь путем измерения объема обеих конечностей в симметричных участках. Увеличение объема голени в области внутренней лодыжки на 2-3 см при наличии других характерных клинических признаков указывает на развитие острого тромбоза. Поверхностные венозные коллатерали в начале заболевания не определяются, однако спустя 2-3 суток появляется нерезко выраженная венозная сеть. Иногда кожа приобретает цианотичный оттенок.
Для уточнения диагноза тромбоза глубоких вен голени определяют симптомы Гоманса (появление или усиление боли при тыльном сгибании стопы) и Мозеса (болезненность при сдавлении икроножных мышц в передне-заднем направлении и отсутствие ее при сдавлении с боков). Иногда используют пробу Ловенберга, заключающуюся в том, что при наложении манжетки на среднюю треть голени и поднятии давления в пей при помощи сфигмоманометра до 60-150 гПа возникает сильная боль, в то время как на здоровой конечности она отсутствует. Реже появляется незначительная боль, но при давлении 180 гПа. Эту пробу врачи считают более достоверной, чем симптом Гоманса. По их данным, она была положительной у 75% больных с острым тромбозом глубоких вен голени. При тромботических осложнениях глубоких вен голени в крови выявляются умеренный лейкоцитоз, повышенная СОЭ, сдвиг лейкоцитарной формулы влево, увеличение протромбинового индекса и количества фибриногена.
Важным симптомом заболевания является также повышение температуры в области икроножных мышц. Диагностическая значимость его особенно возросла в связи с широким внедрением в клиническую практику тепловидения, позволяющего достоверно установить температурную асимметрию обеих конечностей и ее локализацию. Местное повышение температуры, по-видимому, связано с развитием венозного застоя и воспалительного процесса. Использование тепловидения дало возможность достоверно установить диагноз острого тромбоза глубоких вен голени у 86% больных в начальной стадии заболевания. Между тем с развитием тромбирования венозной магистрали и выраженным застоем крови в венулах и капиллярах наступает артериальный спазм и температура тканей пораженной конечности снижается. Эти клинические проявления чаще развиваются на 3-4-е сутки заболевания. Поэтому использование метода тепловидения в указанные сроки не дает положительных результатов. В случае распространения тромбоза па подколенно-бедренный сегмент больные отмечают ноющую боль в подколенной ямке, а также по медиальной поверхности бедра соответственно проекции приводящего (гунторова) канала. Пальпаторно по ходу бедренной артерии определяется болезненность. В связи с расстройством кровообращения и нарушением оттока венозной крови в области коленного сустава возникают боль, отек, сопровождающиеся сглаживанием его контуров и скоплением жидкости в полости суставной сумки. При подобной картине заболевания иногда ошибочно ставят диагноз острого артрита, обменного артроза и др. При данной локализации тромботического процесса наблюдается отек голени и значительно реже — бедра. В бассейне большой подкожной вены задается заметить расширение кожных и подкожных венозных ветвей.
При распространении тромбоза на общую бедренную вену возникают отек неси нижней конечности, цианоз кожи, повышается температура тела, периодически появляется озноб. При пальпации определяются инфильтрация и значительная болезненность по ходу сосудистого пучка в верхней трети бедра. Увеличиваются паховые лимфатические узлы. Обычно отек держится в течение нескольких дней и постепенно уменьшается в связи с включением в венозный кровоток множественных коллатералей.
Острый подвздошно-бедренный тромбоз является наиболее тяжелым осложнением. Тромбоз подвздошных вен чаще возникает при восходящем тромбофлебите большой подкожной вены, когда тромб через сафенофеморальное соустье переходит на глубокие вены. Острый подвздошно-бедренный тромбоз наиболее часто развивается после надвлагалищной ампутации по поводу миомы матки, а также в послеоперационный период после других гинекологических операций. По данным наблюдений, у 45% женщин, страдающих варикозной болезнью и перенесших надвлагалищную ампутацию или экстирпацию матки, возникали тромботические осложнения в послеоперационный период, причем подвздошно-бедренный тромбоз развивался более чем у половины больных. Часто острый тромбоз развивался во время беременности и в послеродовой период. Российскими врачами отмечено возникновение тромботических осложнений у беременных и в послеродовой период у 6,3% женщин, страдающих варикозной болезнью нижних конечностей, причем у 2,8% наблюдался илеофеморальный тромбоз. Причиной столь частого тромботического поражения вен у беременных, страдающих варикозной болезнью, является изменение реологических и повышение коагуляционных свойств крови. Об этом свидетельствует повышение агрегации эритроцитов, степени и времени агрегации и дезагрегации тромбоцитов, особенно в регионарном венозном кровотоке.
В микроциркуляторном русле нижних конечностей у беременных наблюдается замедленное движение крови, что обусловливает гиперкоагуляцию и тромбообразование. При анализе историй родов рожениц с тромбозом глубоких вен нижних конечностей, развившемся в послеродовой период, установлено, что источником тромботических осложнений были различные осложнения в родах: массивное кровотечение, ручное отделение плаценты, кесарево сечение, затяжные роды и др. Наиболее часто первые клинические симптомы тромботических осложнений возникают на 3-7-е сутки после операции или родов.
Различают две стадии острого тромбоза глубоких вен нижних конечностей — продромальную и выраженных клинических проявлений. В продромальной стадии возникает пристеночный тромб в наружной подвздошной вене. Обычно тромб имеет небольшой диаметр и кровоток в магистральной вене является компенсированным. Наблюдается тромбофлебит большой подкожной вены, распространяющийся до паховой области. Больные отмечают незначительную тупую, ноющую боль в пояснично-крестцовой области и в нижних отделах живота как следствие перифлебита, растяжения стенок множественных венозных коллатералей и регионарной венозной гипертензии. Нередко эти проявления связывают с заболеваниями внутренних женских половых органов и не придают им должного значения.
При второй стадии острого тромбоза возникает полная окклюзия подвздошных вен, что приводит к резкому нарушению венозной гемодинамики в конечности. Появляется сильная распирающая боль в пораженной конечности и нижних отделах живота, отек тканей распространяется на всю конечность до паховой складки. Вследствие выраженного венозного застоя кожа приобретает цианотичный оттенок. Острый процесс продолжается 10-30 суток. Постепенно общее состояние улучшается и уменьшается отек конечности. Одновременно появляется усиленный рисунок подкожных вен на конечности и брюшной стенке.
Диагностика острого тромбоза глубоких вен не представляет затруднений. Для уточнения локализации тромба применяют дистальную внутривенную или проксимальную тазовую флебографию. Эти исследования позволяют установить также распространенность тромба и его эмбологенность. Для диагностики продромальной стадии острого тромбоза важное значение имеет исследование фибриногена. Метод радионуклидной диагностики применяют при подозрении на тромбоз глубоких вен. В сосудистое русло вводят радиоактивное вещество, обладающее способностью избирательно накапливаться в тромбе. Для измерения радиоактивности в избранных точках обеих конечностей используют радиометрические детекторы. Применение гамма-камеры для определения локализации радиофармацевтических препаратов позволяет экранировать накапливание и продвижение в сосудах радиоактивного вещества. Также для диагностики тромбоза глубоких вен все чаще применяют тепловидение. При этом обращают внимание на симметричность температуры в исследуемых точках, наличие участков гипо- и гипертермии на обеих конечностях. При тромбозе глубоких вен отмечается диффузное повышение температуры окружающих тканей. Диагностическое значение тепловидения значительно превосходит возможности клинического обследования, особенно в ранней стадии острого тромбоза, когда признаки осложнения выражены слабо.
Лечение осложненного тромбоза глубоких вен у женщин направлено на ограничение распространения тромба, восстановление проходимости тромбированной вены, предупреждение тромбоэмболии легочной артерии и посттромбофлебитического синдрома. Применяют два метода лечения: консервативный и оперативный.
Консервативный метод лечения острого тромбоза глубоких вен является основным. Однако эффективность его зависит от многих факторов. Существенное влияние на исход заболевания имеют локализация и протяженность тромботического процесса, состояние коагуляционной и фибринолитической активности крови, степень нарушения венозного кровотока в подкожных венах, наличие трофических изменений тканей, общее состояние больных, начало применения и интенсивность консервативной терапии. Поэтому эффективность консервативного лечения, по данным различных исследований, колеблется в довольно широких пределах — от 10 до 30%.
При остром тромбозе периферических вен конечности, а также при упущении сроков выполнения операции у пожилых женщин с тяжелыми сопутствующими заболеваниями обычно проводят консервативное лечение. Комплекс консервативных мер включает постельный режим в течение 10-12 суток, возвышенное положение конечности и активные движения в голеностопном суставе. На конечность накладывают полуспиртовые компрессы или компрессы с камфорным маслом пополам со спиртом. Назначают противовоспалительные средства: бутадион по 0,15 г 3 раза в сутки внутрь в течение 6 суток, реопирин по 0,125 г 3 раза в сутки в течение 6-8 дней, индометацин по 0,025 г 3 раза в сутки в течение 10 дней, ацетилсалициловую кислоту по 0,5 г 3 раза в сутки внутрь в течение 7-10 дней. Применяют растворы троксевазина, анавенола, венорутона по 5 мл 1 раз в сутки внутримышечно 5-7 инъекций, десенсибилизирующие вещества (димедрол, пипольфен, супрастин по 1 мл подкожно ежедневно в течение 5-7 дней). При выраженном артериальном спазме назначают спазмолитические средства (растворы папаверина гидрохлорида, компламина, новокаина). Большинство исследователей считают, что тромболизирующее и антикоагулянтное лечение эффективно только в ранние сроки заболевания.
В комплексном консервативном лечении острого тромбоза глубоких вен с успехом применяют длительную регионарную внутриартериальную инфузию тромболитических препаратов, антикоагулянтов прямого действия, низкомолекулярных декстранов и других средств, улучшающих микроциркуляцию. Суть метода заключается в канюлировании нижней надчревной артерии силиконовым катетером и длительном (5-8 суток) дозированном введении лекарственных веществ артериально.
Наиболее эффективным является консервативное лечение с использованием способа длительной дозированной инфузии лекарственных веществ в сочетании с тромбэктомией из глубоких вен. Как показали клинические наблюдения, тромбэктомия, выполненная и ранние сроки развития подвздошно-бедренного тромбоза, с интенсивным пролонгированным внутриартериальным регионарным введением антикоагулянтов н дезагрегантов позволяет предупредить ретромбоз в послеоперационный период и восстановить венозный кровоток в пораженной конечности.
Общее признание получила компрессионная терапия. Пластическое бинтование конечности производят равномерно на всем протяжении после поднятия больных с постели. Бинтование начинают от основания пальцев стопы, каждый тур бинта накладывают на предыдущий так, чтобы он па 1/2-1/3 прикрывал предыдущий. Повязка должна полностью закрыть стопу, пятку, голеностопный сустав и голень. В случае бинтования коленного сустава и дистальных отделов бедра давление бинта должно быть значительно меньше, чем на голени. Чрезмерное затягивание бинта в проксимальных отделах конечности затрудняет венозный кровоток в подкожных венах, и возникает боль. Эластическая повязка увеличивает скорость кровотока в конечности, способствует развитию венозных коллатералей и предупреждает развитие вторичного варикозного расширения подкожных вен.
Показанием к оперативному лечению острого тромбоза глубоких вен является острый подвздошно-бедренный или подвздошно-кавальный тромбоз у лиц в возрасте до 60-65 лет в первые 5-7 суток, при отсутствии тяжелых сопутствующих заболеваний, наличии эмбологенного тромбоза, а также синей или белой флегмазии. При развитии острого тромбоза глубоких вен в ранний послеоперационный период от оперативного вмешательства обычно воздерживаются.
Важным и нерешенным вопросом является выбор метода лечения острого тромбоза, развившегося при варикозной болезни у беременных. На основании изучения современных мировых тенденций можно сделать вывод, что больные с острым подвздошно-бедренным тромбозом должны подвергаться радикальному оперативному лечению в первой половине беременности с последующей интенсивной консервативной терапией.
В настоящее время предполагается, что при остром тромбозе глубоких вен голени и подколенно-бедренном тромбозе необходимо проводить консервативное лечение по приведенной методике под постоянным наблюдением акушеров-гинекологов. При нарастании клинических явлений острого тромбоза целесообразно использовать длительную внутриартериальную регионарную инфузию путем канюлирования нижней надчревной артерии. Что касается выбора метода лечения острого венозного тромбоза подвздошно-бедренного сегмента, то он, как правило, зависит от характера тромботического процесса и состояния регионарной венозной гемодинамики, длительности заболевания, течения беременности или родов, развившихся при этом осложнений, сопутствующих заболеваний и других обстоятельств. Исходя из этого, медики определили показания и противопоказания к комбинированному лечению острого подвздошно-бедренного тромбоза у беременных и родильниц.
Абсолютными показаниями к оперативному вмешательству являются:
- Эмбологенный и флотирующий тромбоз.
- Угроза развития гангрены конечности.
- Переход тромба на нижнюю полую вену.
- Возникновение тромботического процесса в конце третьего триместра беременности.
Для предупреждения тромбоэмболии легочной артерии во время родов целесообразно производить тромбэктомию в сочетании с кесаревым сечением и комплексной консервативной терапией.
Относительные показания к оперативному лечению:
- Правосторонняя локализация тромботического процесса в первые 5-6 суток.
- Отсутствие клинического улучшения при консервативной терапии на протяжении 2-4 суток.
Противопоказания к операции:
- Крайне тяжелое состояние больной, обусловленное течением беременности, патологией в родах или сопутствующими заболеваниями.
- Тяжелая форма поздних токсикозов, кровотечение в родах, постгеморрагическая анемия, септическое состояние, перенесенное кесарево сечение, истощение.
- Длительность заболевания более 6-7 суток.
- Возникновение острого тромбоза на фоне посттромбофлебитического синдрома.
Важным является вопрос о том, кто должен проводить оперативное лечение больных с острым венозным тромбозом. Одни специалисты считают, что тромбэктомию следует выполнять в специализированных сосудистых отделениях, другие допускают возможность организации выездных бригад с проведением операции в общих хирургических отделениях. По-видимому, более рациональными являются госпитализация и выполнение оперативного вмешательства в специализированных отделениях, что позволяет произвести в послеоперационный период коррекцию показателей свертывающей системы крови под постоянным наблюдением специалистов.
Тромбофлебит: причины, симптомы, диагностика, лечение
Что такое «тромб» знают все. Ну, или хотя бы примерно представляют себе. С «флебитом» — сложнее: будем откровенны, не каждый из нас знает, что «флебос» в переводе с греческого — вена. Ну а суффикс «ит» указывает на воспаление. Вот и получается, что тромбофлебит — это не просто образование венозного тромба, но и сопряженное с этим воспаление сосудистой стенки. Чаще всего этот процесс развивается в сосудах ног (тромбофлебит нижних конечностей). Тромб — не камень в почках, он может и рассосаться, но чаще он становится существенным препятствием на пути тока крови. Еще хуже, если он оторвется и начнет «путешествовать» по сосудистому руслу, найдя свое последнее пристанище, например, в легочной артерии (слово «последнее» следует понимать в прямом смысле).
Виды тромбофлебита
В зависимости от характера течения патологического процесса выделяют острый, подострый и хронический тромбофлебит. В зависимости от локализации воспаления или кровяного сгустка различают тромбофлебит глубоких и поверхностных вен. Если воспаление протекает с образованием гноя, то, как не сложно догадаться, тромбофлебит получает приставку «гнойный». Воспаление может и не сопровождаться образованием тромба, тогда это просто «флебит», но это уже совсем другая история.
Причины тромбофлебита:
- замедление венозного кровотока;
- понижение такого важного для организма свойства, как реактивность, под которым понимают способность отвечать структурными изменениями на воздействие извне;
- изменение качественного состава крови;
- увеличение коагуляционной способности крови;
- повреждение сосудистой стенки вследствие механического воздействия или какого-либо заболевания;
- гнойные инфекционные заболевания;
- нарушения в эндокринной системе;
- аллергия;
- послеродовые осложнения;
- хирургические вмешательства;
- внутривенные инъекции антибактериальных препаратов и концентратов лекарственных средств;
- варикозное расширение вен, в т.ч. геморрой;
- болезни сердечно-сосудистой системы.
Симптомы тромбофлебита
Главные симптомы тромбофлебита — острая боль в мышцах голени, болезненные ощущения при пальпации мышц, покраснение и отечность, причем не только отечность мышцы в районе воспаления, но и «мешки» под глазами.
Многое зависит от формы (острый, подострый, хронический) и локализации тромба (в поверхностных или глубоких венах).
Тромбофлебит поверхностных вен имеет очень характерные симптомы, позволяющие без труда выделять его в ряду других заболеваний. Как правило, тромбофлебиту предшествует уже развившееся варикозное расширение вен (варикотромбофлебит). Чаще всего поражается большая подкожная вена нижней конечности. Симптомы неоригинальные: боль в области, где проходит вена, а при пальпации — боль сильная, покраснение, отек, твердость вены на ощупь, подъем температуры до верхнего предела субфебрильности (38 ˚С).
Что касается тромбофлебита глубоких вен нижних конечностей, то он, как несложно догадаться, развивается в области голени либо бедра. Тромбофлебит вен голени имеет характерный симптом, именуемый симптомом Мозеса: боль при нажатии на голень сзади и спереди при отсутствии подобных ощущений, если нажимать справа и слева. Помимо этого для данной формы тромбофлебита характерно посинение кожи, проступание на животе, бедрах и голени венозной сетки, боль при подворачивании ступни внутрь или опускании ноги, повышение температуры.
Тромбофлебит общей бедренной вены проявляется острыми болями, опуханием и посинением ноги, ознобом из-за повышения температуры. Поверхностные вены «вылезают» в верхней части бедра и в генитальной области. Самая сильная клиническая симптоматика сопровождает тромбофлебит подвздошно-бедренного участка магистральной вены. В его начальных стадиях, когда тромб лишь немного перекрывает просвет вены, пациент жалуется на умеренную боль в нижней части живота, пояснице и крестце, повышение температуры. Если же тромб слабо прикреплен к стенке сосуда, то возможна вероятность дальнейшей закупорки легочной артерии. При полной закупорке магистральной вены боль в области паха принимает резкий характер, образуется обширный отек всей ноги целиком, захватывающий ягодицу и нижнюю часть живота со стороны поражения. Кожа либо белеет, либо становится лиловой. Очень четко видна сетка вен, температура поднимается до фебрильных (39 С˚) значений.
Диагностика тромбофлебита
Тромбофлебит диагностируется при внешнем осмотре: очень уж показательна клиническая картина. Обычно к этому добавляется еще ультразвуковая допплерография.
Лечение тромбофлебита
Острый тромбофлебит глубоких вен является показанием для помещения пациента в стационар, где ему прописывают строгий постельный режим с ограничением двигательной активности (при остром тромбофлебите поверхностных вен пациенту можно садиться и двигать больной ногой). Конечность при этом должна быть приподнята, дабы оптимизировать венозный отток, уменьшив тем самым отечность и болевой синдром. В таком состоянии надо много пить, оптимально — 3 литра жидкости в сутки. На начальном этапе лечение направлено на разрушение тромба, для чего больному вводят фибринолитики (стрептаза, стрептокиназа, тромбофлюкс, урокиназа) и предотвращению образования новых тромбов, чего добиваются применением антикоагулянтов (гепарин) и заменителей плазмы крови (реополиглюкин). Примерно через неделю к медикаментозному лечению присоединяются двигательные упражнения (осторожные движения стопы), а затем — умеренная ходьба. Пораженную конечность следует перебинтовывать эластичным бинтом.
Важно, что при остром тромбофлебите, в отличие от подострого и хронического, противопоказаны согревающие компрессы. То же можно сказать и о физиолечении (УФ- и ИК-облучение), которое с успехом используется при хроническом поверхностном тромбофлебите.
Если тромбофлебит развился впервые, и вены еще не претерпели необратимых изменений, то с проблемой справляются без операции. Если же тромбофлебит имеет тенденцию к распространению патологического процесса вверх по сосудистому руслу, то с целью профилактики тромбоза глубоких вен и тромбоэмболии прибегают к помощи скальпеля.
Если же говорить о лечении в домашних условиях, то такой вариант приемлем лишь в отношении поверхностного тромбофлебита голени и стопы. Пациент ходит и лишь на некоторое время в течение дня помещает ногу в приподнятое положение. Лечение местное — гели, кремы, мази (тот же гепарин, троксевазин, эскузан, аэсцин, венорутон, троксерутин). Для купирования воспалительного процесса назначают антибактериальные препараты. И, конечно же, бинтование ноги эластичным бинтом.
Поверхностный тромбофлебит, как правило, не представляет особой проблемы для врачей. Месяц-два — и пациент полностью восстанавливается. Глубокий же тромбофлебит чреват рядом осложнений по причине вызываемой им в 80% случаев хронической сосудистой недостаточности: трофические язвы, рожа, посттромбофлебитическая болезнь (комплекс симптомов, включающий варикозное расширение вен, отечность и трофическое поражение кожи).
Тромбоз глубоких вен нижних конечностей: лечение, симптомы и причины. Тромбоз глубоких вен нижних конечностей лечение народными средствами
Заболевания сосудов — сложные и зачастую опасные патологии. Одним из самых коварных недугов является тромбоз глубоких вен нижних конечностей. Лечение такой болезни должно начинаться как можно раньше. Ведь недуг коварен настолько, что способен стать не только причиной инвалидности, но и лишить пациента жизни.
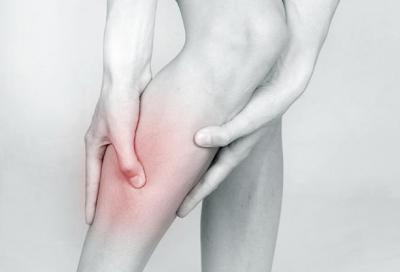
Характеристика болезни
В основе данной патологии лежит возникновение в глубоких венах сгустка крови, который называют тромбом. Иногда острый недуг сопровождает воспалительный процесс в стенке венозного сосуда. В медицине последний получил название флебит. В этом случае у пациента диагностируется тромбофлебит.
При образовании сгустка крови пациенту сигнализируют о развитии заболевания «тромбоз глубоких вен нижних конечностей» симптомы. Фото наглядно их демонстрирует. Вокруг тромба начинает развиваться воспаление. Сгусток крови прикрепляется к венозной стенке. В результате она воспаляется и повреждается. Это очень опасное заболевание — тромбоз глубоких вен нижних конечностей. Лечение, не начатое вовремя, приводит к прогрессированию недуга и достаточно серьезным последствиям.
Опасность патологии
Серьезность болезни заключается в том, что кусочек тромба способен оторваться. С током крови он может распространиться по системе вен, тем самым нарушая кровоток. Для пациента, у которого диагностировано такое серьезное заболевание, опасным может оказаться любое движение. Нередко мышечное сокращение сказывается на состоянии тромба, а иногда приводит к фрагментации сгустка. В этом случае очень легко его частички распространяются по организму.
Иногда сгустки крови образуются в поверхностных подкожных сосудах. Но, конечно, наиболее опасен тромбоз глубоких вен нижних конечностей. Лечение, своевременное и адекватное, — единственный способ борьбы с патологией.
Данная патология способна привести даже к аневризме аорты. Известно, что кровь из нижних конечностей движется к сердцу. Затем в легкие, насыщая их кислородом, и вновь возвращается к периферическим органам. Опасно, если вместе с ней двигаются кусочки тромбов — эмболы. Их попадание в легочную артерию приводит к нарушению кровотока и закупорке. В результате у пациента развивается дыхательная, сердечная недостаточность. Это осложнение в медицине названо тромбоэмболией легочной артерии (ТЭЛА).
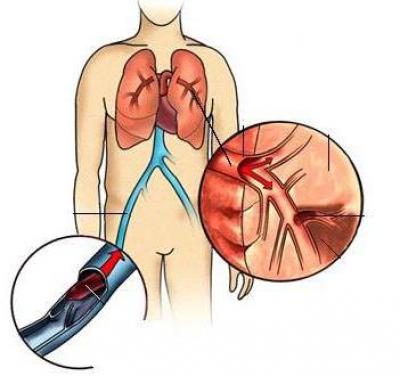
Причины развития заболевания
Основных источников известно три, которые провоцируют тромбоз глубоких вен нижних конечностей. Причины такие в медицине называются «Триада Вирохова»:
- Повышение свертываемости крови. Такая патология наблюдается при нарушенном обмене веществ, онкологических заболеваниях, недугах печени.
- Измененная структура венозных стенок. В результате хирургических операций, инъекций, травм может наблюдаться такая картина. Иногда в основе патологии лежит инфекционный процесс или иммуноаллергический.
- Замедленный кровоток, приводящий к застою в венах. Данная особенность наблюдается при сдавливании сосудов, варикозе.
Тромбоз может встречаться у пожилых и у молодых людей. Его развитию способствуют долгое сидение или положение стоя. Поэтому в группу риска попадают люди, работа которых связана с длительными полетами, сидением в машине или за компьютером.
Спровоцировать патологию могут следующие факторы:
- беременность, роды (особенно подвержены риску развития недуга женщины, которые перенесли кесарево сечение);
- продолжительные поездки в транспорте и авиаперелеты;
- сложные переломы, полостные операции, хирургические вмешательства на суставах;
- курение;
- избыточный вес;
- недостаток жидкости в организме, провоцирующий вязкость крови;
- употребление лекарственных препаратов, повышающих сворачиваемость крови;
- инфаркт миокарда, стенокардия, сердечная недостаточность и другие патологии сердечно-сосудистой системы.
Как развивается болезнь?
Многие люди вынуждены длительное время сидеть или неподвижно стоять. При этом у них не у всех развивается заболевание тромбоз глубоких вен нижних конечностей. История болезни выглядит следующим образом.
Вынужденное обездвиживание мышц приводит к застаиванию крови. У пациента образуется тромб. Особенно возрастает риск у людей, имеющих склонность к быстрому свертыванию крови.
В большинстве случаев мелкие тромбы рассасываются самостоятельно. Этому способствует подключение внутренних резервных механизмов регуляции. Но, к сожалению, есть случаи, когда тромбы не рассасываются, а поднимаются выше по венам.
Спустя полгода проходимость венозных стволов у многих пациентов восстанавливается. Но у некоторой части больных (45%) патология переходит в хроническую форму венозной недостаточности. Это достаточно сложный недуг. Глубокие вены становятся похожими на твердые трубки, у которых нарушен клапанный аппарат. Функция оттока крови нарушается. Недостаточное питание тканей приводит к образованию на ногах язв.
Разновидности патологии
Флебологи используют несколько классификаций, дающих представление о патологии тромбоз глубоких вен нижних конечностей. Симптомы каждой формы обладают своими отличительными чертами.
Патология различается на:
- Первичную форму — флеботромбоз. Особенностью данной патологии является непрочное прикрепление в просвете сосуда образованного сгустка крови к стенке. Существует высокая вероятность внезапного отрыва. Такая форма нередко приводит к достаточно опасным осложнениям, нередко смертельным.
- Вторичную форму — тромбофлебит. В истоках такой патологии лежит воспаление внутренней венозной оболочки. Тромб надежно фиксирован. Вероятность внезапного отрыва крайне низка.
Распространена классификация, учитывающая причины болезни. Выделяют следующие виды:
- Застойный. Патология спровоцирована сдавливанием вен извне. В результате которого возникают препятствия свободному току крови.
- Воспалительный. Причиной заболевания становятся травмы, инфекционные болезни, инъекции, аллергические реакции организма.
- Гемостатический. Основным фактором данной патологии является нарушение свертывающих свойств. Наблюдается такой вид недуга у пациентов при заболеваниях печени, нарушенном обмене веществ, онкологии.
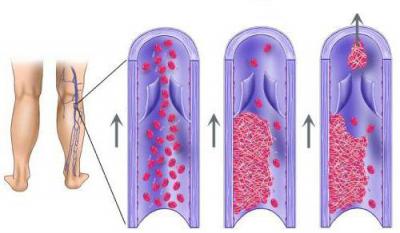
Достаточно важная классификация характеризует связь тромба с венозной стенкой:
- Окклюзивный тромбоз. Просвет сосуда закрывается полностью. Кровоток отсутствует. С течением времени к венозной стенке данный тромб прирастает.
- Пристеночный. Сгусток частично срощен со стенкой. Просвет имеется, сквозь который происходит ток крови.
- Флотирующий. Данная патология характеризуется большими размерами тромба. В длину он может достигать 20 см. С движением крови колеблется сгусток. Опасность состоит в том, что тромб способен проникнуть в мелкий сосуд, спровоцировав окклюзию последнего.
- Смешанный. Это патология, при которой сгусток способен пойти в восходящий сегмент или опуститься в нисходящий.
Симптомы патологии
Покраснением кожи и болью достаточно редко сопровождается тромбоз глубоких вен нижних конечностей. Симптомы при патологии выражаются, как правило, минимально. Поэтому определить недуг иногда сложно. А практически у половины людей патология протекает вообще бессимптомно. Нередко такие пациенты сталкиваются с болью в грудине. К сожалению, это признак развивающегося грозного осложнения — ТЭЛА.
Рассмотрим клинические, характерные недугу тромбоз глубоких вен нижних конечностей симптомы. Фото, расположенное в статье, наглядно демонстрирует основные признаки. Пациенты могут столкнуться со следующей симптоматикой:
- покраснение;
- отечность конечностей;
- тяжесть в ногах;
- ночные судороги;
- ощущение жара в пораженной зоне;
- повышенная чувствительность или болезненный дискомфорт, локализующийся в голени, бедре во время стояния, ходьбы, а иногда и прикосновения.
Острый тромбоз
Патологию способны спровоцировать следующие факторы и недуги:
- порок клапана сердца;
- эндокардит;
- атеросклероз;
- аневризма;
- дифтерия;
- брюшной тиф;
- послеоперационный период.
Симптоматика острого тромбоза проявляется крайне ярко. Начинается заболевание:
- болезненным резким дискомфортом в поврежденной конечности;
- наблюдается похолодание ноги;
- повышение температуры (показатели могут достигать 39-40 С);
- значительно снижается чувствительность (иногда возможно полное онемение);
- кожные покровы крайне бледны, приобретают мраморный оттенок;
- положение пальцев когтеобразное;
- невозможно прощупать пульс в периферических отделах;
- ниже тромбованной артерии подвижность сустава отсутствует;
- пальпация болезненна.
Необходимо срочно госпитализировать больного, у которого подозревается острый тромбоз глубоких вен нижних конечностей. Лечение такому пациенту следует предоставить как можно раньше.
При данной патологии запрещается растирать больную ногу, согревать ее или придавать конечности возвышенное положение. Во время транспортирования такого человека воспаленную конечность необходимо расположить таким образом, чтобы обеспечить состояние максимального покоя.
Важно понимать, что при своевременной госпитализации человек может избежать ампутации в результате гангрены. Кроме того, необходимо немедленно начинать консервативное лечение. Назначенные врачом препараты помогут восстановить нарушенный процесс кровообращения.
Диагностика недуга
Прежде чем назначить необходимое для заболевания тромбоз глубоких вен нижних конечностей лечение, симптомы необходимо правильно диагностировать.
Во время осмотра врача фиксируется наличие признаков, характерных для данной патологии:
- Симптом Пратта. У пациента наблюдаются выступающие подкожные вены, глянцевость поверхности.
- Симптом Ловенберга. Отмечается болезненный дискомфорт в конечности, пораженной недугом, при попытке закачать воздух в манжету, обернутую вокруг голени, прибора для измерения давления. Неприятные симптомы возникают уже при 80 мм рт.ст.
- Симптом Пайра. При надавливании на внутреннюю область лодыжки появляется иррадиирующая боль в икроножной мышце.
Врачебный осмотр, ощупывание конечностей позволяют оценить только внешние проявления недуга. Для более точного диагностирования понадобятся следующие исследования:
- МНО крови. Анализ определяет свертываемость крови.
- Ультразвуковое дуплексное сканирование. Исследование дает представление о просвете вены, степени сужения. Анализ определяет наличие флотирующего тромба.
- Флебография. Обследование подразумевает ввод в вену контрастного вещества, после чего делается рентген. Такое исследование уточняет диагноз, если был заподозрен подвижный тромб.
- МР-флебология. Анализ основан на передаче сигнала от движущейся по венам крови. При наличии тромба с пораженного сегмента звук не подается.
Медикаментозное лечение
Пациенту, у которого диагностирована патология, необходимо как можно раньше начинать борьбу с недугом. При отсутствии адекватной терапии за 3 месяца у половины больных развивается ТЭЛА.
Зачастую врачом подбирается консервативная терапия для борьбы с заболеванием тромбоз глубоких вен нижних конечностей. Лечение хирургическое требуется в отдельных случаях. Как правило, пациенту необходимо находиться в стационаре. При нарушении кровообращения ниже подколенных вен в некоторых случаях разрешается амбулаторное лечение.
Пациенту рекомендуется постельный режим 3-5 дней. При осложнениях такой период затягивается до десяти дней. Поврежденная конечность при этом находится в приподнятом состоянии.
Обязательно назначается медикаментозное при диагнозе тромбоз глубоких вен нижних конечностей лечение. Препараты рекомендованы следующие:
- Лекарства антикоагулянтного ряда, дезагреганты: «Гепарин», «Клексан», «Клопидогрель», «Тиклопидин», «Фраксипарин».
- Сосудистые, реологические средства: «Реособилакт», «Пентоксифилин», «Трентал», «Тивортин».
- Медикаменты простагландинового ряда: «Вазапростан», «Иломедин», «Алпростан».
- Нестероидные противовоспалительные лекарства: «Диклоберл», «Мелбек», «Олфен».
- Глюкокортикоиды (небольшие дозы): «Дексаметазон», «Метилпреднизолон».
Больным рекомендовано применение эластичной компрессии. Она значительно улучшает кровоток. Возможно использование эластичных бинтов. Эффективным является применение компрессионного трикотажа. Не следует игнорировать такое лечебное воздействие. Положительный результат эластичная компрессия обеспечивает. О необходимых методах подобной терапии следует проконсультироваться у специалиста.
Методы лечения патологии
Эффективной процедурой является тромболизис. При помощи специального катетера в сосуд вводится определенное вещество, способное растворять сгусток крови. Такое мероприятие проводится только сосудистым хирургом. Процедура связана с риском возникновения кровотечений. Преимуществом тромболизиса является возможность растворить сгустки крупных размеров.
При тяжелой форме консервативные методы не способны исцелить пациента. В этом случае возникает необходимость хирургического вмешательства. Может понадобиться операция по удалению тромботических масс в крупных венах нижних конечностей – тромбэктомия. При закупорке, существующей длительное время, рассматривается необходимость шунтирования. Или малотравматичного вмешательства – стентирования в пораженном сегменте.
Некоторым больным рекомендуется установить внутри полой вены металлический специальный кава-фильтр. Особенно это актуально, если у пациента выявлены противопоказания к препаратам, направленным на разжижение крови, или в случае их неэффективности. Такой прибор способен защитить человека от мигрирующих частичек тромба. Действие кава-фильтра напоминает механизм «ловушки». Такое приспособление устанавливается на определенный срок – 3-4 недели. Иногда – на постоянно. Процедура производится под местной анестезией.
Разрабатываются новые, более безопасные методы борьбы с таким недугом, как тромбоз глубоких вен нижних конечностей. Лечение лазером – одна из них. Под воздействием прибора удается достигнуть стойкого гипокоагуляционного эффекта. Это позволяет защитить больного от неприятного осложнения – ТЭЛА — и эффективно победить тромбоз глубоких вен нижних конечностей. Лечение в Москве, столь современное и безопасное, практикуют многие клиники.
Рекомендации по питанию
Пациентам необходимо придерживаться правильного рациона, чтобы вылечить тромбоз глубоких вен нижних конечностей. Диета основана на употреблении большого количества овощей, фруктов. Эти продукты богаты клетчаткой, которая помогает укреплять стенки сосудов.
Рекомендуется исключить блюда, способствующие задерживанию жидкости в организме и увеличивающие объем циркулирующей крови. Это острая, соленая еда.
Для предотвращения образования сгустков и разжижения крови следует употреблять продукты, обогащенные витамином Е и незаменимыми жирными кислотами. Ими являются: рыбий жир, морепродукты, льняное масло. Необходимый рацион для пациента посоветует лечащий врач.
Народные средства
Знахарями создано множество рецептов, помогающих исцелять тромбоз глубоких вен нижних конечностей. Лечение народными средствами включает в себя использование разнообразных настоек, отваров. Некоторые средства применяются для компрессов. Другие предназначены для употребления внутрь.
- Белая акация. Для приготовления настойки потребуется: столовую ложку цветков залить спиртом — 100 мл. Сырье настаивается в закрытой емкости в теплом, темном месте. По истечении 10 дней средство для наружного применения готово. Его используют для втирания и компрессов.
- Пациенты, у которых поставлен диагноз «тромбоз глубоких вен нижних конечностей», лечение народными средствами могут осуществить при помощи настойки для внутреннего приема. Понадобится тщательно вымытый и мелко измельченный корень лапчатки белой. На 50 грамм сырья потребуется 0,5 л водки. Компоненты смешивают (лучше в банке). Емкость закрывают крышкой и оставляют в темном месте на 3 недели. Настойку следует принимать по чайной ложке трижды на день.
- Эффективны лечебные ванны. Они устраняют боль, снимают отечность. Положительный результат наблюдается от использования отвара дубильного корня. Для приготовления понадобится килограмм сырья. Его заливают 5 л воды и на протяжении часа проваривают. После процеживания отвара в нем парят ноги.
- Благоприятный эффект оказывает при заболевании тромбоз глубоких вен нижних конечностей лечение прополисом. Этот продукт способствует уменьшению свертываемости крови и выводит «плохой» холестерин из организма. Рекомендуется употреблять прополис между приемами еды по 5 г. Данное средство можно использовать как прекрасную профилактику тромбоза.
- Очень полезен мед при лечении патологии. Смешайте стакан продукта с таким же количеством сока репчатого лука. В теплом месте смешанные ингредиенты должны настаиваться на протяжении трех дней. После этого состав переносят в холодное место и выдерживают еще одну неделю. Такое средство следует принимать до еды по 1 ст. л. трижды на день.

Выбирая подходящее средство, не забывайте, что перед применением необходимо согласовать это с врачом. В особом внимании нуждается острый тромбоз глубоких вен нижних конечностей. Лечение народными средствами, описанными выше, можно начинать лишь в том случае, если доктор полностью поддержит выбранное вами средство. Не стоит испытывать судьбу и заниматься самолечением.
Мнения пациентов
Какое наиболее эффективно при заболевании тромбоз глубоких вен нижних конечностей лечение? Отзывы свидетельствуют, что благоприятный результат приносит тот метод борьбы с патологией, который назначит лечащий доктор.
При этом пациенты замечают, что крайне важно вовремя распознать первые признаки недуга. И обязательно не игнорировать развивающуюся патологию. Только в этом случае можно рассчитывать на благоприятный прогноз.
Те больные, которым потребовалось хирургическое вмешательство, в большинстве случаев остаются довольны проведенной операцией. Такие пациенты сообщают, что ноги, наконец-то, перестали их беспокоить.
Заключение
Тромбоз – это патология очень непредсказуемая и опасная. Самостоятельное лечение, выбор препаратов или использование народных средств, без консультации с врачом – методы совершенно недопустимые. Справиться с болезнью способна только профессиональная терапия после тщательного обследования.
Источники: http://doktorland.ru/tromboz_glubokih_ven_nizhnih_konechnostej.html, http://www.webmedinfo.ru/tromboflebit-prichiny-simptomy-diagnostika-lechenie.html, http://fb.ru/article/180749/tromboz-glubokih-ven-nijnih-konechnostey-lechenie-simptomyi-i-prichinyi-tromboz-glubokih-ven-nijnih-konechnostey-lechenie-narodnyimi-sredstvami




