Ишемический инсульт тромбоз лечение
Тромботический (ишемический) инсульт
Наиболее часто встречающиеся тромботические (ишемические) инсульты являются следствием прогрессирующей окклюзии крупных артерий (обычно проксимальных отделов сонных артерий). Риск тромботического инсульта непосредственно связан с возрастом, поскольку хронические факторы риска, усиливающиеся по мере старения организма, — диабет, артериальная гипертония, курение и гиперхолестеринемия оказывают влияние на проходимость сосудов.
Медленно нарастающее сужение сосудов почти у 40 % пациентов, подвергшихся затем тромботическому инсульту, кончается продромальными ишемическими эпизодами и преходящими ишемическими кризами. Имея много общего с нестабильной стенокардией, ишемические эпизоды являются признаком переходного периода, в течение которого инсульт является вероятным. Риск инсульта коррелирует с тяжестью ишемических кризов.
Если единственный признак последнего — временная потеря зрения на один глаз (amaurosis fugax), риск инсульта существенно ниже, чем при обширных кратковременных полушарных дефектах. Ишемический криз — мощный предупредительный сигнал, который не должен игнорироваться, потому что на этой стадии антитромботическая терапия или хирургическое вмешательство могут во многих случаях предотвратить инсульт. К сожалению, кроме ишемического криза, надежных прогностических признаков опасности практически нет. Снижение частоты каротидного пульса и наличие каротидного шума, вероятно, лучшие индикаторы обтурирующего заболевания крупных сосудов.
Так как тромбоз сосудов головного мозга обычно поражает кору мозга, в которой анатомически сочетаются чувствительные и двигательные функции, в той или иной анатомической области утрата сенсорной и моторной функций одинакова. Инсульты в небольших сосудах (лакуны) происходят в более глубоких участках мозга, в которых благодаря устройству нейронных путей возможны распространенные нарушения только сенсорной или только моторной функции. При тромботических инсультах область, снабжаемая перекрытым сосудом, определяет характер неврологического нарушения, который различен для передних, средних и задних артерий мозга. Обычно тромбоз мозговых сосудов, характеризующийся ступенчатым нарастанием, постепенно снижает кровоток в области, кровоснабжаемой тромбированным сосудом. Когда прерывается кровоток через среднюю мозговую артерию, самые большие сенсорные и моторные нарушения возникают на противоположной стороне лица, а меньшие нарушения — в руке и ноге.
Перекрытие просвета средней мозговой артерии в доминирующей половине коры может также вызвать моторную или сенсорную афазии, когда поражены соответственно передние или задние центры речи. Аналогичное поражение недоминирующего полушария может вызвать только острое возбуждение или спутанность сознания. Менее частые, но характерные особенности перекрытия средней мозговой артерии — гемианопсия (выпадение половины поля зрения) на одноименной стороне и сопряженное отклонение глаза к стороне повреждения. (Хотя тромбоз средней мозговой артерии, безусловно, возможен, более вероятна окклюзия сосуда в результате эмболии.) Окклюзия передней мозговой артерии вызывает самые большие неврологические нарушения в противоположной ноге, затем по тяжести располагаются нарушения в руке и на лице.
Также возможны гемианопсия или утрата зрения на стороне поражения.
Диагноз тромбоза сосудов головного мозга клинический. В остром периоде КТ-сканирование патологии не выявляет, но иногда может показывать области с низкой плотностью. В относительно немногочисленных (приблизительно 25 %) случаях «мягких» тромботических инсультов в пределах 48 ч происходит геморрагическое преобразование. Ему часто сопутствует некоторое ухудшение неврологического статуса. Такое осложнение может быть подтверждено КТ-сканированием, повторяющимся через 48— 72 ч после начала, и больше всего грозит пожилым пациентам при обширных инсультах (более 30 % полушария).
Поддерживающая терапия, общая для всех видов инсульта, рассматривается ниже. К сожалению, в настоящее время нет убедительных доказательств того, что прогноз осложненного тромботического инсульта меняется под влиянием антикоагулянтной и тромболитической терапии или хирургического вмешательства. Клинические испытания тромболитических средств при развивающемся тромбозе мозговых сосудов не выявили сколько-нибудь устойчивого или выраженного эффекта, и результаты этих испытаний иногда противоречивы. Рекомбинантный активатор тканевого плазминогена, вводимый больным в первые 3 ч после начала инсульта, не способствует устранению ранних нарушений неврологической функции, но может улучшить позднее (3-месячное) выживание и восстановление функций. Напротив, стрептокиназа, как показали недавние клинические исследования, не дает таких преимуществ. Неясно, имеются ли закономерные различия в эффективности между активатором тканевого плазминогена и стрептокиназой или же различия, наблюдаемые в этих испытаниях, связаны только с подбором пациентов. (Во время испытаний стрептокиназы больные были госпитализированы до истечения 6 ч после начала инсульта.) Применение обоих средств, однако, сопряжено с существенным риском внутричерепного и внечерепного кровотечений, и, таким образом, они должны использоваться только опытными врачами в больнице с нейрохирургическим отделением.
Лечение острого тромботического инсульта путем каротидной эндартерэктомии не показано, но для больных с симптомами хронической или повторяющейся ишемии мозга эта операция может оказаться благотворной. При каротидном стенозе, превышающем 70 %, эндартерэктомия, безусловно, показана, если выполняется опытным хирургом у больных с низким (менее 6 %) операционным риском. При стенозе 50—70 % просвета артерий благоприятное влияние этой операции не доказано, но эндартерэктомия, вероятно, приемлема, если суммарный операционный риск не достигает 6 %. Вероятность смертности и осложнений должна, однако, быть заметно ниже (менее 3 %), чтобы хирургическое вмешательство при бессимптомном течении болезни было оправдано. Диагностические методы быстро совершенствуются, поэтому нет смысла обсуждать достоинства диагностических проб для оценки мозгового кровообращения, но следует заметить, что в настоящее время «золотым стандартом» остается артериография мозга.
Если аспирин принимают профилактически, он, несомненно, уменьшает вероятность тромботических инсультов, особенно у больных с продромальной преходящей ишемией, и может уменьшить вероятность повторного инсульта. К сожалению, аспирин не прерывает развивающийся инсульт и не излечивает сформировавшиеся неврологические нарушения.
Инсульт. Причины, симптомы, диагностика, современная диагностика, эффективное лечение, реабилитация и профилактика осложнений болезни.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Согласно данным ВОЗ (Всемирная Организация Здравоохранения) около 15 миллионов людей ежегодно сталкиваются с данным заболеванием, из этих 15 миллионов, 5 миллионов погибают, а еще 5 миллионов полностью обездвижены. Причиной около 12 миллионов случаев инсульта является повышенное артериальное давление (Гипертония). Согласно статистическим данным инсульт занимает четвертое место в мире среди заболеваний по количеству смертельных исходов. Инсульт является главной причиной инвалидности людей, а 75% пациентов это люди в возрасте от 65 лет.
Инсульт – это заболевание, при котором нарушается снабжение участка головного мозга кровью (нарушается кровоток), следовательно этот участок головного мозга не получает кислорода и питательных веществ, что неминуемо ведет к смерти клеток головного мозга и к его необратимым повреждениям. Инсульт является неотложным медицинским состоянием, и срочное лечение является необходимым, так как чем раньше начнется лечение, тем меньше повреждений получит головной мозг.
Причины инсульта
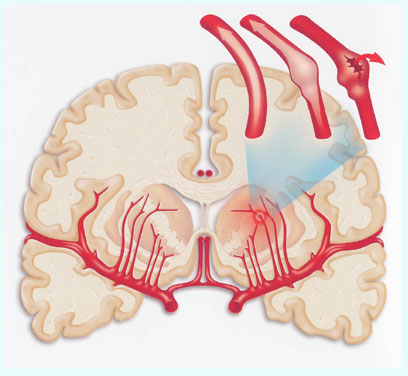 Для того, чтобы разобраться в причинах инсульта, необходимо знать о том, что существуют два главных типа инсульта:
Для того, чтобы разобраться в причинах инсульта, необходимо знать о том, что существуют два главных типа инсульта:
- Ишемический инсульт
- Геморрагический инсульт
Каждый из этих двух видов инсультов имеет свои предрасполагающие факторы и механизмы развития.
Ишемический инсульт – встречается в 75% случаев инсультов, и причиной является сгусток крови или тромб которые закупоривают сосуд головного мозга. Тромб или сгусток образуется в сосуде головного мозга, либо образуется в любом сосуде организма, откуда он вместе с током крови может попасть в сосуды головного мозга и закупорить их.
Геморрагический инсульт – причиной является нарушение целостности сосуда головного мозга или другими словами его «разрыв». При разрыве сосуда кровь начинает скапливаться в прилежащих тканях. Кровь, скапливаясь в больших количествах, создает повышенное давление на ткани мозга, тем самым нарушая их деятельность.
- Артериальная гипертония – или повышенное артериальное давление. Сосуды головного мозга способны выдерживать высокое давление, однако при постоянном повышенном давлении, а также скачкообразных изменениях давления, эластичность стенок сосудов уменьшается и возможны их разрывы.
- Сердечные заболевания – в большей части сердечные аритмии. Нарушения ритма, такие как трепетание предсердий, мерцание предсердий, а также дефекты клапанов сердца и расширение камер сердца могут привести к образованию сгустков крови или тромбов которые впоследствии могут попасть вместе с кровотоком в сосуды головного мозга и вызвать их закупорку.
- Атеросклероз и повышенный уровень холестерола в крови. Холестерол это воскообразное жироподобное вещество, которое содержится в нашем организме, а также в продуктах питания. Холестерол необходим нашему организму для его нормальной работы. При повышенном содержании холестерола в организме он может накапливаться и откладываться в виде жировых бляшек (атеросклеротические бляшки) на стенках сосудов, тем самым сужая их просвет (это заболевание называется атеросклероз). Чем меньше просвет, тем меньше кровоток и тем больше вероятность закупорки сосуда.
- Сахарный диабет– сам по себе является серьёзным заболеванием, проявляется повышенным содержанием глюкозы в крови. При сахарном диабете больше всего страдают стенки кровеносных сосудов организма, становясь хрупкими и ломкими, что может привести к разрушению сосуда и как следствие к инсульту, а также в местах повреждения сосудов могут образовываться тромбы, которые закупоривают просвет сосуда. Процесс может быть ускорен при наличии атеросклероза. Также вероятность инсульта увеличивается при наличии артериальной гипертонии.
- Аневризмы сосудов головного мозга – аневризмы представляют собой мешкообразное выпячивание целого участка сосуда либо стенки сосуда. Они могут быть размером от нескольких миллиметров до 1-2 сантиметров. Аневризмы могут быть врожденными, а могут появиться в течение жизни по разным причинам, начиная от травмы и заканчивая атеросклерозом или какой-нибудь инфекцией. Стенки аневризмы значительно тоньше, чем стенки нормального сосуда, поэтому они могут не выдержать определенного давления крови, особенно при артериальной гипертонии, следствием может стать разрыв стенки аневризмы и геморрагический инсульт.
- Ожирение и переедание – при увеличенной массе тела и употребление большого количества пищи есть риск постоянного увеличения уровня холестерола в крови, что может привести к развитию жировых бляшек на стенках сосудов и как следствие более вероятную их закупорку.
- Курение и злоупотребление алкоголем, а также употребление наркотических веществ (кокаин, амфетамин) – основным фактором развития инсульта, является разрушительное воздействие на целостность сосудов, а также на артериальное давление, которое обычно повышается ввиду воздействия данных веществ.
- Длительное употребление гормональных противозачаточных средств – гормоны, содержащиеся в данных препаратах, способствуют образованию тромбов в крови, которые могут попасть в сосуды головного мозга и закупорить их (чаще встречается у курящих женщин и в возрасте от 35 лет).
- Нарушение свертываемости крови – благодаря различным факторам кровь может становиться более «густой» либо более «жидкой», что может повлиять на развитие инсульта. Слишком «густая» кровь может образовывать сгустки, которые могут закупорить просвет сосуда. Слишком «жидкая» кровь может стать причиной кровотечения.
Симптомы инсульта
 Головной мозг разделен на два полушария, левое и правое. Левое полушарие отвечает за контроль и чувства правой части тела, а правое полушарие за те же функции, но уже левой части тела. Также левое полушарие отвечает за понимание и решение научных проблем, за понимание того что мы читаем и слышим, за решение математических задач, разговорную речь и чтение. Правое полушарие отвечает за артистичность, искусство, креативность, интуицию и за пространственную ориентацию.
Головной мозг разделен на два полушария, левое и правое. Левое полушарие отвечает за контроль и чувства правой части тела, а правое полушарие за те же функции, но уже левой части тела. Также левое полушарие отвечает за понимание и решение научных проблем, за понимание того что мы читаем и слышим, за решение математических задач, разговорную речь и чтение. Правое полушарие отвечает за артистичность, искусство, креативность, интуицию и за пространственную ориентацию.
Симптомы инсульта зависят от того какая часть головного мозга повреждена, в каком полушарие произошел инсульт. В некоторых редких случаях человек может не знать, что у него был инсульт (когда инсульт протекает бессимптомно). Симптомы обычно развиваются внезапно, либо могут появляться и исчезать в течение одного или двух дней. Симптомы проявляются сильнее, как правило, в самом начале инсульта, но они могут постепенно усиливаться, если не начать лечение вовремя.
Основным симптомом является очень сильная головная боль, которая появляется внезапно без каких либо причин (чаще встречается при геморрагическом инсульте):
- Появляется внезапно.
- Очень сильная боль.
- Появляется, когда вы лежите.
- Обычно является причиной пробуждения от сна.
- Усиливается, когда вы меняете позицию, наклоняетесь, кашляете или напрягаетесь.
Другие симптомы зависят от тяжести инсульта и его локализации:
- Сонливость, потеря сознания, кома – могут проявляться, но не всегда.
- Нарушение слуха – снижение чувствительности слуха или полное отсутствие с одной или обеих сторон.
- Нарушение вкуса – снижение чувствительности вкуса, либо отсутствие вкуса, либо неправильное восприятие вкуса, на всей поверхности языка или его части.
- Нарушение тактильной чувствительности, и чувства боли – обычно снижение чувства давления, боли, температуры, прикосновения, на каком либо участке тела.
- Запутанность в мыслях, потеря памяти.
- Затруднение глотания.
- Нарушение способности писать или читать – человек не может написать простые слова и предложения; человек не может прочитать слово или предложение, не узнает буквы.
- Головокружение или ощущение вращения.
- Нарушение контроля мочеиспускания и дефекации.
- Нарушение равновесия.
- Нарушение координации и ориентирования в пространстве.
- Сильная мышечная слабость в руке, ноге или лице – чаще всего только на одной половине тела.
- Онемение или покалывание в руке или ноге – чаще только на одной половине тела.
- Изменение настроения, эмоций и изменение личностных качеств (неадекватность, агрессия и т.д.).
- Нарушение зрения – снижение остроты зрения, двоение в глазах, потеря зрения, может затрагивать один или оба глаза.
- Нарушение речи или понимания речи – человек не может правильно произносить слова или вообще не может говорить; человек не понимает, что ему говорят или о чем идет речь.
- Нарушение движения – человек не может двигать рукой, ногой с одной стороны тела либо с обеих сторон.
Диагностика инсульта
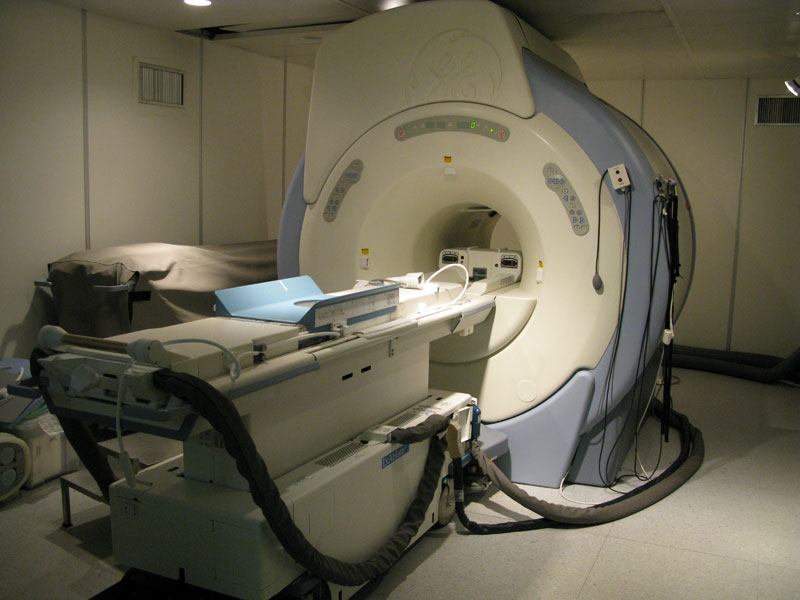 Постановка правильного диагноза и обнаружение точного места возникновения инсульта, а также данные объема поврежденных тканей позволяют правильно выбрать тактику лечения, а также избежать более тяжелых последствий. Помимо опроса и осмотра пациента необходимы специальные обследования, как головного мозга, так и сердца и сосудов.
Постановка правильного диагноза и обнаружение точного места возникновения инсульта, а также данные объема поврежденных тканей позволяют правильно выбрать тактику лечения, а также избежать более тяжелых последствий. Помимо опроса и осмотра пациента необходимы специальные обследования, как головного мозга, так и сердца и сосудов.
Компьютерная томография (КТ) – это аппарат, который использует рентгеновское излучение для получения четкого, детального, трехмерного изображения головного мозга. Это исследование назначают сразу после появления, каких либо подозрений на развитие инсульта. Компьютерная томография может показать наличие кровотечения в головном мозге или объем повреждений, вызванных инсультом.
Магнитно-резонансная томография (МРТ) – аппарат, который использует сильное магнитное поле для получения очень четкого и очень детального трехмерного изображения структур головного мозга. Это исследование может быть назначено вместо компьютерной томографии или как дополнение к ней. МРТ позволяет увидеть изменения в тканях головного мозга, а также объем поврежденных клеток, вызванный инсультом.
Доплер исследование каротидных артерий – ультразвуковое исследование сонных артерий, которые являются главной магистралью несущей кровь к вашему мозгу. Исследование позволяет увидеть состояние артерий, а именно увидеть поражение сосудов атеросклеротическими бляшками, если таковые есть.
Транскраниальное Доплер исследование – ультразвуковое исследование сосудов головного мозга, которое дает информацию о кровотоке в этих сосудах, а также о поражении их жировыми бляшками, если таковые есть.
Магнитно-резонансная ангиография – аналогична исследованию МРТ, только в этом исследование большее внимание уделяется сосудом головного мозга. Это исследование дает информацию о наличие и местонахождение тромба, если таковой имеется, а также позволяет получить данные о кровотоке в этих сосудах.
Церебральная ангиография – данная процедура заключается в введении специального контрастного вещества в сосуды головного мозга, а затем при помощи рентгеновского излучения мы получаем снимки с изображением сосудов. Это исследование дает очень ценные данные о наличии и местонахождении тромбов, аневризм и каких либо сосудистых дефектов. Это исследование является более сложным в выполнение, в отличии от КТ и МРТ, но является более информативным для данных целей.
Электрокардиограмма (ЭКГ) – является одним из простейших исследований сердца, но очень информативным. Используется в данном случае для обнаружения, каких либо нарушений ритма сердца (сердечных аритмий), которые могут послужить причиной развития инсульта.
Эхокардиограмма сердца (Эхо-КГ) – ультразвуковое исследование сердца. Позволяет обнаружить какие либо нарушения в работе сердца, а также обнаружить дефекты клапанов сердца, которые могут быть причиной возникновения сгустков крови или тромбов, которые в свою очередь могут стать причиной инсульта.
Электроэнцефалограмма (ЭЭГ) – исследование активности головного мозга. Представляет собой измерение электрической активности головного мозга при помощи электродов, которые крепятся на голову. Данное исследование назначается, если ваш доктор считает, что у вас был инсульт.
Коагулограмма – анализ крови, определяющий скорость с которой кровь сгущается. Данный анализ проводится для определения нарушений, которые могут послужить причиной кровотечения или тромбоза. Также данный анализ проводится для контроля дозы препаратов разжижающих кровь.
Биохимический анализ крови– данный анализ необходим для определения двухосновных показателей:
- Глюкоза крови – необходима для установления точного диагноза, так как очень большое или очень маленькое содержание глюкозы в крови может провоцировать развитие симптомов аналогичных инсульту. А также для диагностирования сахарного диабета.
- Липиды крови – данный анализ необходим для определения содержания холестерола и липопротеидов высокой плотности, которые могут стать одной из причин развития инсульта.
Лечение инсульта
- Ни в коем случае не давайте ему ничего есть и пить. У человека может быть нарушена функция глотания и пища или жидкость могут попасть в дыхательные пути.
- Ни в коем случае не давайте никаких препаратов до приезда бригады скорой помощи, вы можете навредить больше чем помочь.
- Удалите любые выделения и объекты из ротовой полости (слюна, кровь, слизь, пища).
- Обеспечьте доступ свежего воздуха, а также удалите одежду мешающую свободно дышать.
- Если человек без сознания, но дышит необходимо повернуть его на бок, таким образом, чтобы голова лежала на руке и была наклонена вперед, а ногу согнуть в колене, таким образом, она не позволит человеку перевернуться.
- Если дыхание отсутствует, необходимо перевернуть человека на спину, и провести искусственное дыхание и массаж сердца (если отсутствует пульс). Соотношение дыханий к массажу сердца — 2/30 (на каждые 2 вдоха 30 сердечных сокращений). Данные манипуляции следует проводить пока пострадавший не начнет дышать или до приезда бригады скорой помощи. Искусственное дыхание и массаж сердца следует проводит в том случае если вы умеете их делать.
Инсульт, являясь неотложным состоянием, и требует немедленного квалифицированного лечения. Лечение инсульта, как правило, проходит в специализированных учреждениях, в таких отделениях реанимации или интенсивной терапии. Чем быстрее будет оказана квалифицированная медицинская помощь, тем благоприятнее будет прогноз и исход заболевания. Оптимальное время оказания первой помощи и лечения первые 2-4 часа от начала заболевания, если предпринять необходимые лечебные мероприятия в этот промежуток времени можно избежать большинства осложнений.
Лечение инсульта зависит от типа инсульта – ишемический или геморрагический.
Ишемический инсульт лечение
Для лечения ишемического инсульта, необходимо восстановить кровоток в головном мозге.
Неотложное медикаментозное лечение – обычно представлено препаратами которые разрушают тромб или кровяной сгусток, а также препятствуют дальнейшему их образованию. Лечение необходимо начать не позже 3-4 часов с момента начала заболевания, чем раньше начать лечение, тем лучше. Своевременное лечение не только увеличивает ваши шансы выжить, но и позволяет значительно снизить осложнения инсульта.
Аспирин, Клопидогрел, Варфарин, Дипиридамол, Циклопидин – все эти препараты обладают свойством разжижать кровь и предотвращать дальнейшее образование тромбов, что ведет к снижению риска повторного инсульта. Данные препараты могут стать причиной кровотечения, поэтому если вы принимаете или принимали их, необходимо сказать об этом вашему врачу, для того чтобы была назначена правильная доза.
Тканевой активатор плазминогена (ТАП или tPA, тромбопластин) – данный препарат обладает свойствами тромболиза (разрушает тромб). Данный препарат вводится внутривенно. Он восстанавливает кровоснабжение головного мозга, путем полного разрушения тромба, который стал причиной возникновения инсульта. Однако данный препарат может стать причиной кровотечения, поэтому необходимо удостовериться, что данный препарат является наиболее верным выбором для лечения инсульта.
Медицинские процедуры – иногда для лечения используются специальные процедуры, направленные на удаление тромба либо на лечение артерии поврежденной атеросклерозом.
Интраартериальный тромболиз – представляет собой введение лекарства (ТАП) непосредственно в месте тромбоза сосуда. Данная процедура заключается в введении тонкого катетера в крупный сосуд бедра, откуда он будет проведен до места расположения тромба, и там будет введен препарат который разрушит тромб. Преимущества данной процедуры заключаются в значительном снижении дозы препарата, что максимально снижает риск кровотечения. Данная процедура является сложной в выполнении, и требует время на выполнение.
Механическое удаление тромба – дана процедура похожа на процедуру интраартериального тромболиза, но в отличии от него тромб не разрушается препаратом, а при помощи специального устройства вытаскивается наружу. При помощи катетера со специальным устройством захвата, через сонную артерию достигается место тромбоза, производится «захват» тромба и затем тем же путем удаляется.
В некоторых случаях, когда необходимо предотвратить повторное появление ишемического инсульта проводятся специальные процедуры по «очистке» артерий сильно пораженных атеросклеротическими бляшками.
Каротидная эндартерэктомия – это хирургическое вмешательство, направленное на очистку сонной артерии от атеросклеротических бляшек. Во время данной процедуры вам делается продольный разрез на передней части шеи, создается доступ в сонную артерию и производится удаление бляшек. Затем хирург восстанавливает артерию, зашивая ее или используя имплант из вены или искусственного материала. Данная процедура позволяет снизить риск ишемического развития инсульта.
Ангиопластия и Стендирование сосудов – данная процедура направлена на увеличение просвета сосуда и улучшение кровотока в сосудах пораженных атеросклерозом. Чаще всего используется при устранении атеросклероза каротидных артерий. Процедура заключается в введении катетера с специальным баллончиком и эластичной трубкой (стенд) через крупный сосуд бедра, и продвижением до участка пораженного атеросклерозом сосуда (при поражении сосуда бляшками, просвет сосуда сужается). В месте поражения баллон надувается, тем самым увеличивая просвет, а затем в это место вставляется стенд, который препятствует дальнейшему сужению стенок сосуда. Данная процедура позволяет снизить риск развития ишемического инсульта.
Геморрагический инсульт — лечение
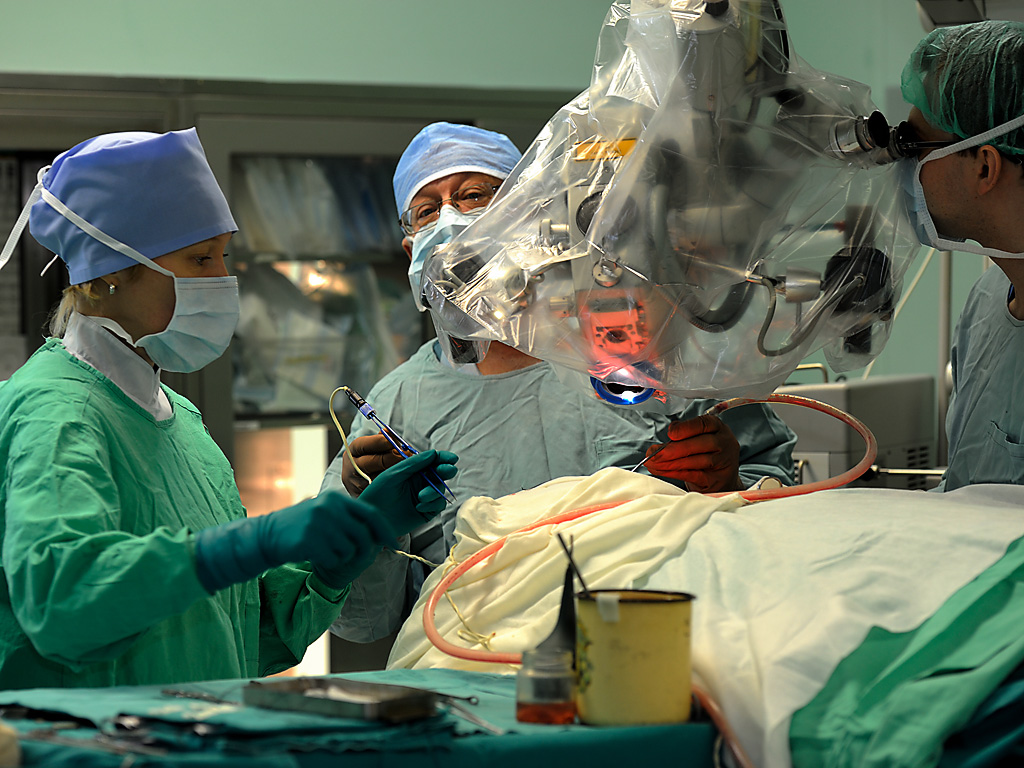
Неотложное лечение геморрагического инсульта направлено на установление контроля над кровотечением, а также на снижение давления на мозг.
Медикаментозное лечение эффективно в самых простых случаях и заключается в устранении причины возникновения кровотечения. Таким образом если кровотечение вызвано повышенным артериальным давлением проводятся мероприятия по снижению давления, Если причиной является побочный эффект употребления препаратов разжижающих кровь или тромболитиков (аспирин, варфарин, клопидогрел) необходимо прекратить их употребление и использовать препараты с обратным действием. Когда кровотечение остановлено, дальнейшее лечение представляет собой соблюдение постельного режима, вспомогательное лечение и диету. Если объем кровотечения большой то используется хирургическое вмешательство, направленное на удаление крови и снижение внутричерепного давления.
Хирургическое лечение – направлено на устранение причины кровотечения («лопнувшие» сосуды, «лопнувшие» аневризмы), также на предотвращение развития инсульта (те же аневризмы и сосудистые мальформации (нарушение развития сосудов)).
Хирургическое клипирование – данное хирургическое вмешательство заключается в «выключении» аневризмы из кровотока. В ходе операции нейрохирург закрепляет маленькие зажимы (клипсы) на основании аневризмы, для того чтобы кровь не попадала в нее. Это предотвратит или остановит кровотечение из аневризмы, или предупредит возможное развитие инсульта в будущем.
Эндоваскулярная эмболизация – данная процедура представляет собой искусственное закупоривание аневризмы. Во время данной процедуры хирург под контролем рентгена вводит специальный катетер через бедренную артерию, продвигает катетер до аневризмы, затем вводит катетер в полость аневризмы, а затем вводит в полость специальное вещество которое застывая образует своего рода тромб закрывающий доступ крови в аневризму и следственно предотвращающий разрыв, и развитие инсульта.
Удаление артериовенозных мальформаций – артериовенозная мальформация (АВМ) представляет собой клубочек, состоящий из маленьких патологических артерий и вен, образовавшийся в процессе внутриутробного развития. АВМ может послужить причиной развития геморрагического инсульта, поэтому необходимо их удалять.
Существует 3 способа удаления:
- Хирургическое удаление АВМ
- Эмболизация сосудов АВМ
- Радиационное облучение сосудов АВМ
Что такое инфаркт головного мозга
Инфаркт головного мозга имеет еще одно название – ишемический инсульт (по мбк-10 код 163). Эта болезнь возникает из-за ухудшения или нарушения кровяного оттока в головной мозг. Отклонения от нормы происходят в том случае, когда к одному из отделов мозга кровь начинает поступать в недостаточных количествах.
Состояние человека в такой момент весьма критично, ведь множество пораженных областей мозга провоцируют резкое ухудшение работы различных функций в организме. Их уже нельзя вернуть в обычное состояние, поскольку мозговые соединения навсегда отмирают за очень короткий промежуток времени.
При плохих условиях для кровообращения, которые длятся более семи минут, участки коры головного мозга могут быть полностью отключены от функционирования, что в свою очередь приведет к самым серьезным последствиям.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Основные причины по видам
Как правило, инфаркт головного мозга случается у людей, возраст которых близок к пятидесяти, тем не менее, есть случаи, когда он обнаруживается и у молодого поколения.
Основными причинами, приводящими к этой болезни, являются:
- нарушением в кровяной системе;
- гипертонией;
- острым инфарктом.
Порой случается так, что главной причиной может послужить любое из вышеприведенных заболеваний.

Этиопатогенетические подтипы
Ишемический инфаркт имеет пять этиопатогенетических подтипов:
В той зоне, где располагается аторосклеротическая бляшка, сосуд полностью забивается. Подобное состояние также бывает при гипертензии.
Чаще всего этот тип инсульта случается во сне или под утро. При этом мозг может подвергаться поражениям в различных степенях.
Существует два варианта развития событий:
- симптомы возникают очень быстро в виде головокружения;
- состояние человека медленно ухудшается, бездействие в такой ситуации может привести к худшему варианту развития событий – смерти.
Возникать он может в том случае, если человек пребывает в одном со следующих состояний:
- страдает от аритмии;
- имеет искусственный сердечный заменитель клапана;
- постоянно находится в стрессовом состоянии;
- перенапрягается вследствие активной деятельности.
Причинами его возникновения могут быть:
- сахарный диабет второго типа;
- порок сердца.
Эта болезнь длиться не больше месяца и может быть не видной даже при исследовании электрических полей работы сердца путем составления электрокардиограммы.
Обычно такая болезнь случается у пожилых людей, страдающих от болезни под названием атеросклероз сосудистой системы.
В них давление может резко понижаться из-за быстрой смены положения тела (к примеру, если человек резко встанет или садится). Приступы могут быть как быстрыми, так и медленными.
Основными причинами этого заболевания являются:
- патология сосудов;
- недостаточный объем поступающей крови;
- болезни сердца.
- он происходит при нарушении свертываемости крови, что приводит к недостаточности общего кровообращения;
- чаще всего к возникновению и развитию такой болезни приводит неверный прием мочегонных и противозачаточных препаратов, а также частое употребление алкоголя и напитков, содержащих кофеин.
По пораженному сосудистому бассейну
Ишемический инсульт может образовываться в каротидном бассейне.
Существуют три разных зоны его образований:
- как правило, она подвергается поражению атеросклеротическим процессом;
- чаще всего в зоне каротидной бифуркации возникает тромбоз;
- окклюзия может также развиваться и в наружной сонной артерии, но это бывает довольно редко;
- тем не менее, закупорка одной артерии в области шеи не может спровоцировать возникновение инфаркта мозга.
В таком состоянии у человека могут проявляться следующие симптомы:
- понижение чувствительности кожи в отдельных зонах тела;
- головокружение;
- тошнота и рвота;
- дезориентация;
- нарушение слуха и речи;
- понижение функций памяти;
- паралич ног или тела;
- нарушения хватательного рефлекса;
- задержание мочи.
- этот вид наблюдается весьма систематично как у молодых, так и у пожилых людей;
- если происходит окклюзия в этой артерии, то случается инфаркт, провоцирующий впоследствии возникновение гемиплегии;
- если задевается только левосторонняя артерия, то происходит афазия;
- если правосторонняя – то анозогнозия.
Этот вид инсульта также может происходить и в вертебробазиляроном бассейне.
В нем разделяют пять зон:
- при ее острой окклюзии происходит мгновенная потеря сознания и развивается тетрапарез;
- самый плохой исход тогда, когда происходит критичное поражение в отделах ствола артерии;
- у пациентов наиболее сложное время длиться от трех до шести дней.
Основными симптомами инсульта мозжечка являются:
- мышечная гипотония;
- нарушение координации;
- головокружение;
- рвота.
Показательные симптомы таковы:
- потеря двигательных рефлексов и головокружение;
- нарушение функций кратковременной и длительной памяти;
- потеря сил и ориентации, сонливость и повышение артериального давления;
- нарушение психологического состояния, а также пребывание в длительной депрессии.
Классификация по пораженным зонам кровоснабжения
В зависимости от областей кровеносного снабжения, инфаркт мозга разделяется на такие отдельные виды:
Симптомы болезни
Важно сказать, что для инфаркта головного мозга присуще медленное прибавление симптомов, особенно неврологических. Случается, что сначала симптомы стремительно проявляются, а потом постепенно уходят, и наоборот.
Это своеобразная волновая симптоматика болезни. При остром протекании заболевания человек не чувствует болей, поскольку такие рецепторы просто отсутствуют в мозге человека.
О большинстве симптомов уже было указано в описаниях к видам болезни.
Описание обширного инфаркта головного мозга вы найдете далее.
Тем не менее, нужно упомянуть о классических признаках, по которых и определяется такое заболевание:
- Усложнение двигательной активности. При этом человеку сложно делать движения своими конечностями и телом в целом.
- Ухудшение или полная потеря речи. При этом у женщин она не теряется из-за того, что в них оба полушария имеют свой речевой отдел.
- Расширение зрачка в той стороне, которая была поражена.
- Ухудшение слуха.
- Сонливость.
- Бледность.
- Резкие скачки давления.
- Учащение пульса.

Диагностика
Мероприятия по диагностике предусматривают проведение следующих процедур:
Лечение инфаркта головного мозга
Основная задача лечения заключается в восстановлении кровяного оттока по мозговым артериям.
Этого можно добиться такими методами:
- болезни печени;
- уремии;
- язвы, сопровождающейся периодами ее обострения;
- диатеза.
- Имеет название каротидная эндартерэктомия. Это операция, при которой врач удаляет пораженную тромбом внутреннюю стенку сонной артерии.
- Также есть еще одна операция – стентирование. Она производится в тех случаях, когда могут возникнуть осложнения после проведения первой операции.
Кроме того, важно своевременно обращаться к доктору при возникновении первых симптомов болезни и не заниматься самолечением, поскольку это может только усугубить состояние человека. Своевременная медицинская помощь – это уже половина успеха на пути излечения больного.
Реабилитация
Главной задачей в реабилитации людей, которые перенесли ишемический инсульт головного мозга на больничном этапе и уже после выписки, является восстановление всех нарушенных функций, а также профилактика и лечение возникших осложнений, к которым можно отнести:
- потерю речи;
- частичную утрату слуха;
- ухудшение рефлексов;
- образование пролежней;
- ухудшение функционирования опорно-двигательной системы (появление сложностей в процессе ходьбы);
- пневмонию;
- тромбоэмболии вен;
- потерю навыков самообслуживания.
К обязательным действиям, которые входят в реабилитационный лист, относятся:
- Диета после инфаркта головного мозга. Она включает в себя полный отказ от жирной, жареной и соленой пищи. Минимизирует потребление мучного и сладкого. Основу рациона должны составлять злаковые и белковые продукты (яйца, творог, кефир), а также овощи, зелень и фрукты.
- Психологическая приспособленность.
- Профилактика возникновения повторных инфарктов мозга, которая выражается в соблюдении здорового образа жизни, минимизации стрессов и физических нагрузок, а также приеме прописанных препаратов.
Общий процесс реабилитации после инсультов головного мозга производиться сугубо индивидуально, по расписанным для каждого пациента программам. Каждая из них зависит от возраста пациента, наличия у него осложнений, характера болезни и периода ее протекания, а также наличия сопутствующих заболеваний.
Все периоды, которые входят в реабилитацию после этой болезни, можно условно разделить на четыре отдельных этапа:
Источники: http://xn--80ahc0abogjs.com/terapiya-anesteziologiya-intensivnaya/tromboticheskiy-ishemicheskiy-insult-59117.html, http://www.polismed.com/articles-insul-t-01.html, http://serdce.hvatit-bolet.ru/infarkt-golovnogo-mozga.html