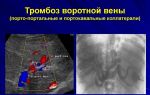
История болезни илеофеморальный венозный тромбоз
Острый илеофеморальный тромбоз
… судьба больного с острым венозным тромбозом во многом зависит от своевременной и объективной диагностики, грамотных лечебных и профилактических мероприятий.
Пусковым момента илеофеморального тромбоза могут служить следующие факторы: травма, бактериальная инфекция, длительный постельный режим, послеродовый период, противозачаточные средства, ДВС-синдром. Причинами тромбоза глубоких вен нижних конечностей могут быть доброкачественные и злокачественные образования, преимущественно, малого таза, а также аневризмы брюшной аорты, подвздошных и бедренных артерий, подколенные кисты, беременная матка. Среди злокачественных опухолей преобладают рак сигмовидной кишки, яичника, почки и надпочечника, поджелудочной железы, шейки матки или забрюшинная саркома. К другим причинам относят ретроперитонеальный фиброз и ятрогенные повреждения вен.
В клиническом течении острого илеофеморального тромбоза различают продромальную стадию и стадию выраженных клинических проявлений. При периферических путях развития в отличие от центрального продромальная стадия как таковая отсутствует.
Продромальная стадия проявляется повышением температуры и болями различной локализации. Боли могут возникать в пояснично-крестцовой области, нижних отделах живота и в нижней конечности на стороне поражения. Чаще боли той или иной локализации начинаются исподволь и носят тупой, ноющий характер.
Стадия выраженных клинических проявлений характеризуется классической триадой: боль, отек и изменение окраски. Бои становятся интенсивными, диффузными, охватывая паховую область, переднемедиальную поверхность бедра и икроножной мышцы. Отек имеет распространенный характер, захватывая всю нижнюю конечность от стопы до паховой складки, иногда переходит на ягодицу и сопровождается чувством распирания, тяжести в конечности. Сдавление отечными тканями артериальных сосудов и их спазм являются причиной острой ишемии конечности, выражающейся в резких болях в дистальных ее отделах, нарушении чувствительности в области стопы и нижней трети голени, отсутствии пульсации артерии, начиная с подколенного, а иногда и бедренного уровня.
Изменение окраски кожи может варьировать от бледной (белая болевая флегмазия, phlegmasia alba dolens) до цианотичной (синяя болевая флегмазия, phlegmasia coerulea dolens). Белая болевая флегмазия возникает вследствие спазма сопутствующих артерий и сопровождается болями. Синяя болевая флегмазия вторична по отношению к белой флегмазии. Она наступает при почти полном нарушении оттока крови по бедренной и подвздошной венам вследствие их окклюзии. Усиление «рисунка» подкожных вен на бедре, и особенно в паховой области является очень информативным и важным симптомом.
Общее состояние сильно не страдает. Поэтому, если развитию острого илеофеморального тромбоза сопутствует резкое ухудшение общего состояния, то оно чаще всего связано с каким-либо осложнением – начинающейся венозной гангреной, тромбозом нижней полой вены, эмболии легочной артерии.
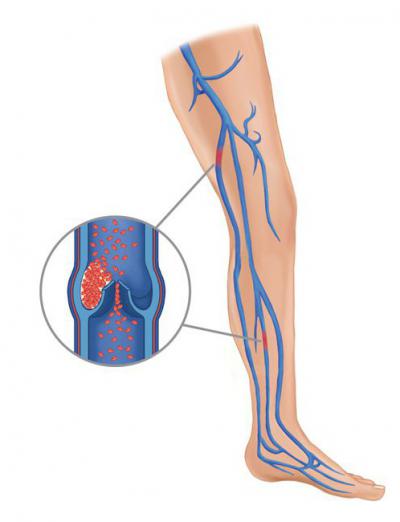
Диагноз острого флеботромбоза глубоких вен нижних конечностей, в том числе и илеофеморального тромбоза можно подтвердить следующими основными методами специальной диагностики: дуплексное (триплексное) сканирование; рентгеноконтрастная нисходящая или восходящая флебография; радионуклидная флебография Тс99m в случае непереносимости рентгеноконтрастных веществ, сканирование с фибриногеном, меченым I 131 .
Дифференциальный диагноз следует проводить с окклюзионными заболеваниями артерий, рожистым воспалением. Характерный для глубокого венозного тромбоза отек конечности возможен при хроническом лимфостазе (слоновости), целлюлите, контузии икроножный мышцы или разрыве сухожилий стопы. Контузия икроножной мышцы или разрыв сухожилий стопы могут дать отек, боли и болезненность в этой области. Острое начало симптомов, возникших во время выполнения упражнений и экхимозы в области икры подтверждают мышечное происхождение этих симптомов.
В некоторых случаях требуется выполнение флебографии для установления правильного диагноза, чтобы избежать ненужной антикоагулянтной терапии и госпитализации. Двусторонний отек нижних конечностей обычно обусловлен сердечной или почечной недостаточностью или гипоальбуминемией. Кроме того, боли могут быть вызваны периферическим невритом, пояснично-крестцовым радикулитом, артритом и бурситом. При нарушении проходимости артерий нижних конечностей также возникают боли, но без отека и расширения поверхностных вен.
Принципы терапии. Всем больным показано лечение в условиях хирургического (ангиохирургического) стационара. Транспортировка больного в стационар должна осуществляться в положении лежа, до обследования необходим постельный режим. В тех случаях, когда отсутствуют условия для полноценного обследования больных (ультразвуковое сканирование, флебография), им следует назначить антикоагулянты в условиях соблюдения больным постельного режима в течение 7-10 дней. Для лечения острых венозных тромбозов используют три основные группы препаратов: антикоагулянты; фибринолитики и тромболитики; дезагреганты.
Для антикоагулянтной терапии применяются низкомолекулярные гепарины, нефракционированный гепарин и пентасахарид фондапаринукс. При тромболизисе (стрептокиназой или урокиназой) имеется одна проблема — повышается частота кровотечений и смертность. Кроме того реканализация наступает только в 1/3 случаев. Поэтому тромболизис применяется лишь в исключительных случаях — например у молодых людей (менее 50 лет) со свежим (менее 7 дней) распространённым тромбозом.
Тромболитическая терапия при илеофеморальном тромбозе поводится только после установки кава-фильтра, так как она способствует миграции тромбов в легочную артерию с развитием ее тромбоэмболии. Кава-фильтр имеет форму зонтика с отверстиями для прохождения крови. Фильтр устанавливали в инфраренальном сегменте нижней полой вены путем чрескожного введения специального устройства, в котором кава-фильтр находится в свернутом состоянии. Проводник вместе с кава-фильтром может быть введен через яремную вену или бедренную вену контралатеральной стороны. В последнее время актуальным становится местный тромболизис.
Хирургические вмешательства при тромбозах глубоких вен, в том числе и илеофеморального, производятся лишь по жизненным показаниям и напрямую зависит от их эмбологенности (опасность тромбоэмболии легочной артерии). Оперативно лечат эмбологенные тромбозы (флотирующая головка тромба), также хирургическое лечение применяют при угрозе венозной гангрены и распространения тромботического процесса на нижнюю полую вену.
Вид операции зависит от локализации тромбоза. При этом выполнение операции возможно лишь на венах среднего и крупного диаметра (подколенная, бедренная, подвздошная, нижняя полая вена). Могут применяться операции удаления тромба, наложения артериовенозного шунта, установка кава-фильтра и др. Часть операций помимо профилактики распространения тромбоза вверх преследует целью и удаление тромботических масс. Однако радикальная тромбэктомия осуществима только в ранних стадиях заболевания, когда тромботические массы фиксированы к интиме сосуда непрочно.
Ретроградное удаление тромба из левых подвздошных вен через флеботомическое отверстие в бедренной вене не всегда осуществимо из-за сдавления ее правой подвздошной артерией, наличия внутрисосудистых перегородок и спаечного процесса в просвете общей подвздошной вены. Тромбэктомия из правых подвздошных вен сопряжена с опасностью тромбоэмболии легочной артерии.
Шунтирующие операции не получили распространения в связи со сложностью техники и частыми тромбозами. При тромбэктомии из подвздошной вены необходимо тщательное соблюдение мер по предупреждению тромбоэмболий легочной артерии — введение второго баллона-обтуратора со здоровой стороны в нижнюю полую вену при закрытом способе операции или наложение на полую вену провизорного турникета при открытом способе.
История болезни: Острый тромбофлебит глубоких вен правой голени
Российский ГосударственныйМедицинский Университет
Кафедра общей хирургиипедиатрического факультета
Преподаватель Любский А.С.
Дата поступления: 18.04.03
Куратор: ст.3 курса 334 группы
Сарычев Евгений Евгеньевич
2 Возраст: 56 лет
4 Место работы: пенсионер
5 Домашний адрес: г. Москва, …
6 Дата поступления: 18.04.03
7 Клинический диагноз: Острый тромбофлебит глубокихвен правой голени.
8 Дата выписки: 28.04.03
Жалобы больного:Боли правой голени, усиливающиеся при ходьбе, отек и покраснение кожи,общая температура тела повышена до 37,6.
Анамнез настоящего заболевания
Со слов пациентки 17.04.03 почувствовала усиливающиесяболи правой голени, так же отмечалось покраснение и отек кожи, общая слабость,тошнота, головокружения, головная боль. В связи с нарастающими болямиобратилась в поликлинику по месту жительства, откуда была направлена нагоспитализацию врачом районной поликлиники.
Родилась в12.12.1947 году, единственным ребенком всемье. В школу пошла в 7 лет, вумственном и физическом развитии от сверстников не отставала. Занималасьспортом
Наследственность не отягощена.
Профессиональныйанамнез: Работала на швейной фабрике. Рабочий день был всегда нормирован, работа была связана с физической нагрузкой. Профессиональных вредностей неотмечает. С 1989 года не работает.
Бытовой анамнезудовлетворительный. Питается 3 раза в день горячей пищей в достаточномколичестве, дома.
Эпидемиологическийанамнез: инфекционный гепатит, брюшной и сыпной тифы, кишечные инфекциизаболевания отрицает. Туберкулез, сифилис, и венерические заболевания отрицает.
Аллергологическийанамнез: непереносимость лекарственныхсредств (пенициллин), шоколад.
Беременностей 6.Родов 3. Протекали тяжело: 3 аборта.
ОРВИ, Ветряная оспа.
Состояние больного средней тяжести. Положениеактивное. Телосложение гиперстеническое,деформаций скелета нет. Рост 176 см, вес 83 кг. Подкожно-жировая клетчаткавыражена (толщина подкожно-жировойскладки над пупком 4 см). Кожные покровыбледно-розовые.
Тургор кожисохранен, кожа суховата, эластичность не снижена. Видимые слизистые бледно-розового цвета.Лимфатические узлы не увеличены (затылочные, передние и задние шейные,подчелюстные, подмышечные, локтевые,паховые, подколенные, не пальпируются.)
2.Костно-мышечная система. Общее развитие мышечной системы хорошее.Болезненность при пальпации мышц правой голени. Деформаций костей нет,отмечается болезненность в области правого голеностопного сустава. Суставыобычной конфигурации. Форма грудной клетки цилиндрическая. Костный скелетпропорционально и симметрично развит.
3.Эндокриннаясистема.Щитовидная железа неувеличена, мягко эластической консистенции. Симптомы тиреотоксикозаотсутствуют.
4.Сердечно-сосудистаясистема. Пульс 80 ударов вминуту, ритмичный, ненапряжен, удовлетворительного наполнения, симметричный.
Пальпация сосудовконечностей и шеи: пульс на магистральных артериях верхних конечностей, а такжена шее (наружная сонная артерия) и головы (височная артерия) не ослаблен. АД140/90 мм. рт. ст.
Пальпация областисердца: верхушечный толчок на 3 см кнаружи от среднеключичной линии в пятоммежреберье, разлитой, не усиленный, не приподнимающий.
Сердечный толчок неопределяется. Эпигастральная пульсация ослабевает на высоте вдоха.
Перкуссия сердца:границы относительной сердечной тупости
на 2 см кнаружи от правого края грудины в 4 межреберье
в 3-м межреберье по l.parasternalis
на 3 см кнаружи от среднеключичной линии в 5 межреберье
Границы абсолютной сердечной тупости
правая левый край грудины в 4 межреберье
верхняя на 4 ребре
левая на 2см кнутри от среднеключичной линии в 5
Аускультациясердца:тоны сердца приглушены, соотношение тонов сохранено во всех точкахаускультации, ослаблены на верхушке, ритмичные. Систолический шум, хорошо прослушиваемый на верхушке и точкеБоткина. На сосуды шеи и в подмышечную область шум не проводится.
При аускультациикрупных артерий шумов не выявлено. Пульспальпируется на крупных артериях верхних конечностей, а также в проекциях височных и сонных артерий.
5.Системаорганов дыхания. Форма груднойклетки цилиндрическая, обе половины равномерно участвуют в акте дыхания.Дыхание ритмичное. Частота дыхания 20 в минуту.
Пальпация груднойклетки:грудная клеткабезболезненная, эластичная, голосовое дрожание ослаблено над всей поверхностьюлегких.
Перкуссия легких:при сравнительной перкуссии легких над всей поверхностьюлегочных полей определяется ясный легочный звук.
Топографическая перкуссия легких:
на уровне остистого отростка
11 грудного позвонка
на уровне остистого отростка
11 грудного позвонка
Высота стояния верхушек легких:
на уровне остистого отростка 7 шейного позвонка
на уровне остистого отростка 7 шейного позвонка
Аускультациялегких: дыхание везикулярное, ослабленное в нижних отделах легких.
При бронхофонии выявлено ослабление проведенияголоса в нижних отделах легочных полей.
Осмотр ротовойполости:губы сухие, красная каймагуб бледная, сухая, переход в слизистую часть губы выражен, язык влажный,обложен сероватым налетом. Десны розовые, не кровоточат, без воспалительных явлений. Миндалины за небные дужки не выступают. Слизистаяглотки влажная, розовая, чистая.
ЖИВОТ.Осмотр живота: живот увеличен в объеме за счетвыраженного подкожно-жирового слоя, симметричный с обеих сторон, брюшная стенкав акте дыхания не участвует. При поверхностнойпальпации брюшная стенка мягкая, безболезненная, ненапряженная.
При глубокой пальпации в левой подвздошнойобласти определяется безболезненная, ровная, плотноэластической консистенциисигмовидная кишка. Слепая и поперечно-ободочная кишка не пальпируются. Приориентировочной перкуссии свободный газ и жидкость в брюшной полости неопределяются. Аускультация: перистальтика кишечника обычная.
Желудок: границы не определяются, отмечаетсяшум плеска, видимой перистальтики не отмечается. Кишечник: ощупывание по ходуободочной кишки безболезненно, шум плеска не определяется.
Печень и желчныйпузырь. Нижний край печени из подреберной дуги не выходит. Границы печени поКурлову:9,8,7. Желчный пузырь не пальпируется. Симптомы Мюсси,Мерфи, Ортнера отрицательные.Френикус симптом отрицательный. При пальпации точек проекции поджелудочнойжелезы болезненности не наблюдается.
Селезенка не пальпируется, перкуторные границыселезенки: верхняя в 9 и нижняя в 11 межреберье по средней подмышечной линии.
7.Мочевыделительнаясистема. При осмотре видимыхотеков нет, кожа в поясничной области без особенностей. Почки и областьпроекции мочеточников не пальпируются, поколачивание по поясничной области безболезненно.
8.Нервно-психическийстатус. Сознание ясное, речьвнятная. Больной ориентирован в месте, пространстве и времени. Сон и память сохранены. Зрение снижено, слух иобоняние не нарушены. Со стороны двигательной системы патологии не выявлено.Сухожильные рефлексы без патологии.
Statuslocalis: Патологический процесс захватывает правую голень: навнутренней поверхности правой голени отмечается гиперемия, болезненность иотечность кожи, усиление подкожного венозного рисунка, пульс на магистральнойартерии правой нижней конечности (бедренной, подколенной, тыльной артериистопы) ослаблен.
Регионарныелимфатические узлы размером до 1 см, эластичные подвижные, безболезненные. Припальпации в области патологического процесса отмечается умереннаяболезненность.
План обследования больного.
клинический анализ крови
клинический анализ мочи
биохимический анализ крови: АЛТ, АСТ, КФК, ЛДГ5,холестерин, липопротеиды, креатинин, билирубин, натрий, хлор, калий.
Данные лабораторных исследований:
гемоглобин 100 гл
эритроциты 4.5 х 10 в 12 степени на литр
количестволейкоцитов 9.5 х 10 в 9 степени на литр
удельный вес 1012
лейкоциты 1-2 в полезрения
эритроциты свежие0-2 в поле зрения
эпителий плоский 1-3в поле зрения
Время, свертываякрови 7 мин 10 сек
Протромбин время 83%
Ретракциякровяного сгустка 50%
Клинический диагноз:Острый тромбофлебит глубоких вен правой голени.
Илеофеморальный тромбоз: причины, симптомы, лечение
Какому заболеванию может быть подвержена венозная система человека? Почему такая проблема возникает, и как ее лечить? На эти и прочие вопросы мы ответим в представленной статье.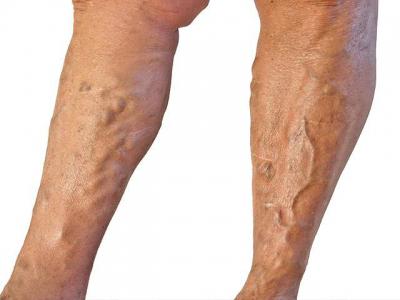
Общие сведения
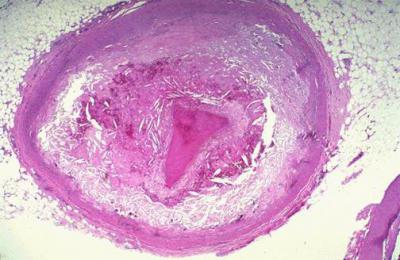
Илеофеморальный тромбоз – это тромбоз, поражающий глубокие бедренные и подвздошные вены. Такое заболевание выделено в отдельную форму, поскольку для него характерно довольно тяжелое течение и повышенный риск развития тяжелой тромбоэмболии артерии легочной.
Особенности заболевания
Илеофеморальный тромбоз может развиться не только во взрослом, но и в детском возрасте. В этом случае такое заболевание протекает благоприятно, а лечение проходит довольно успешно. Среди большинства детей развитие тромбоэмболии легочной артерии или же ретромбоза отмечено не было.
Что касается взрослых пациентов, то для них эта болезнь несет с собой довольно тяжелые осложнения. Поэтому очень важно ее вовремя выявить.
Основные симптомы
Тромбоз, развившийся в бедренной или подвздошной венах, сопровождается такими симптомами, как:
- коричневые точки небольших размеров, выступающие на ногах и не исчезающие при надавливании;
- повышенная температура тела;
- сильный отек, который может наблюдаться на обеих нижних конечностях или же на одной из них;
- багрово-красный или синюшный цвет кожи;
- постепенно усиливающиеся болевые ощущения в одной конечности или в обоих ногах, а также в паху (иногда).
Признаки острого тромбоза. Стадии
Острый илеофеморальный тромбоз имеет несколько стадий развития. В зависимости от них симптомы болезни могут иметь свои особенности. Рассмотрим их более подробно:
- Продромальная стадия. На этом этапе заболевания у пациента наблюдаются боли различной локализации. Они могут ощущаться в пояснично-крестцовой области, нижних частях живота, а также в области поражения в нижней конечности. Болевой синдром имеет ноющий и тупой характер. Также у пациента наблюдается повышение температуры тела.
- Стадия выраженных клинических симптомов. Она характеризуется проявлением классической триады. Другими словами, у пациента наблюдается сильный отек, изменение окраски кожи и болевой синдром. Кстати, последний ощущается в икроножной мышце, паховой области и переднемедиальной поверхности бедра. Характер боли интенсивный и диффузный. Что касается отека, то он захватывает всю область и распространяется от паха до стопы. Иногда отечность наблюдается на ягодичной мышце и сочетается с чувством распирания и чувством тяжести в нижней конечности.
Ввиду того что отечные ткани оказывают сильное давление на сосуды, происходит нарушение кровотока, спазм и развивается острая ишемия ног, выражающаяся в резких болях, отсутствии чувствительности и пульсации артерии.
Как было сказано выше, одним из симптомов рассматриваемой болезни является изменение окраски кожных покровов. Они могут иметь бледный или цианотичный цвет. Белая окраска возникает вследствие спазма сопутствующих артерий. Подобное состояние сопровождается сильными болевыми синдромами. Синий цвет или цианотичный окрас наблюдается в том случае, когда подвздошная или бедренная артерия не выполняет свои прямые функции, то есть отток крови по ним практически полностью нарушен. При этом очень важным симптомом является то, что на бедре пациента виден выраженный рисунок подкожных вен.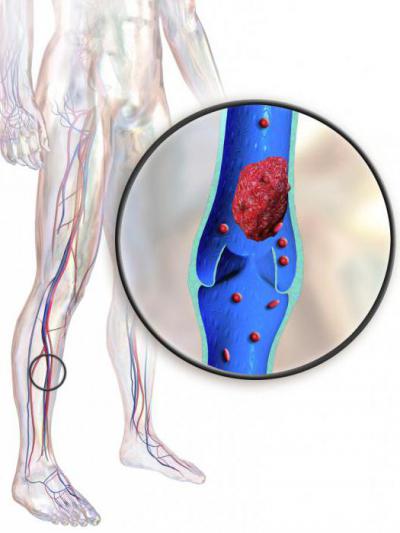
В целом илеофеморальный тромбоз характеризуется удовлетворительным общим состоянием пациента. Однако при развитии острой болезни оно может значительно ухудшаться. Это свидетельствует о начале какого-либо серьезного осложнения.
Причины развития
Венозная система человека может подвергаться различным изменениям. Нередко у пациентов наблюдается тромбоз глубоких вен. Такое заболевание возникает из-за медленного тока крови и нарушения ее свертываемости, а также повреждения венозных стенок.
Развитие илеофеморального тромбоза может происходить и при наличии одного фактора, и при наличии нескольких. Специалисты говорят о следующих пусковых моментах, которые способствуют возникновению этого заболевания:
- получение травмы;
- продолжительный постельный режим;
- ДВС-синдром;
- инфекции, имеющие бактериальное происхождение;
- период после родов;
- прием противозачаточных средств;
- беременность;
- злокачественные и доброкачественные образования в малом тазу;
- аневризмы подвздошных и бедренных артерий, а также брюшной аорты;
- кисты подколенные;
- фиброз ретроперитонеальный;
- ятрогенные повреждения глубоких вен.
Самые частые причины
Чаще всего илеофеморальный тромбоз нижних конечностей, характеризующийся застоем крови в венах, развивается во время беременности. Также это заболевание может возникнуть из-за длительной иммобилизации и недостаточности венозных клапанов.
Еще одним важным фактором в развитии рассматриваемой болезни является патология гемокоагуляции, в том числе врожденные или приобретенные тромбофилические состояния.
Диагностика
Как диагностируется тромбоз нижних конечностей? Симптомы этого заболевания выражены довольно ярко. Но кроме внешнего осмотра пациента врачи нередко прибегают и к другим диагностическим методам исследования, которые представлены в виде:
- сканирования с фибриногеном;
- дуплексного сканирования;
- радионуклидной флебографии, которая проводится в том случае, если у больного наблюдается непереносимость рентгеноконтрастных веществ;
- нисходящей или восходящей рентгеноконтрастной флебографией.
Илеофеморальный тромбоз следует лечить в точности так же, как и другие формы тромбозов. Чаще всего терапию этого заболевания проводят в условиях стационара. Она основана на приеме следующих лекарственных препаратов:
- противовоспалительных средств;
- антиагрегантов;
- антикоагулянтов.
Если подвздошная или бедренная артерия поражены не сильно, и заболевание находится на начальных стадиях развития, то для его лечения могут использоваться методики, которые способствуют растворению тромба.
Если имеется угроза развития тромбоэмболии, то проводится ее профилактика. Такая процедура осуществляется при помощи перевязки бедренной вены, установки кава-фильтра или же пликации нижней полой вены.
Если у пациента наблюдается острый илеофеморальный тромбоз, то осуществляют его транспортировку в стационар. При этом больной должен находиться в положении лежа. До обследования ему назначается постельный режим, после чего делают ультразвуковое сканирование и флебографию.
В том случае, если условия для обследования пациента отсутствуют, то под наблюдением специалистов ему назначают антикоагулянты, которые следует принимать на протяжении десяти дней.
Согласно сообщениям специалистов, острые венозные тромбозы необходимо лечить комплексно, используя три группы препаратов:
- тромболитики или фибринолитики;
- антикоагулянты;
- дезагреганты.
При этом следует отметить, что антикоагулянтное лечение основывается на применении следующих средств:
При развитии тромболизиса, который требует использования стрептокиназа или урокиназа, значительно повышается смертность пациентов из-за увеличения частоты кровотечений. В связи с этим такой метод применяется лишь в крайних случаях, например, если распространенный тромбоз развился совсем недавно, то есть не более недели назад.
Тромболитическое лечение при тромбозе илеофеморального вида осуществляется после того, как будет установлен кава-фильтр. Это связано с тем, что такая терапия способствует переходу тромба в легочную артерию, что может привести к развитию тромбоэмболии.
Хирургическое вмешательство
При илеофеморальном тромбозе возможен вариант оперативного вмешательства. Оно проводится по жизненным показателям и зависит от опасности развития тромбоэмболии легочной артерии.
Также следует отметить, что операцию нередко проводят при наличии угрозы венозной гангрены и при распространении патологического процесса на нижнюю полую вену.
Также можно удалить образовавшийся в левой подвздошной вене тромб ретроградно. Такую процедуру осуществляют через флеботомическое отверстие, которое делают в бедренной вене. При этом необходимо отметить, что такой вариант возможен не всегда, так как правая подвздошная вена может оказывать значительное давление.
Согласно утверждениям специалистов, операцию по удалению тромбов ни в коем случае нельзя проводить при спаечном процессе, происходящем в просвете вены, а также при наличии внутрисосудистых перегородок.
Осложнения
При несвоевременном обращении к врачу, а также при неправильном лечении илеофеморального тромбоза у пациента может развиться довольно опасное осложнение в виде тромбоэмболии легочных артерий. Поэтому очень важно понимать, что при наблюдении любого симптома, а также при подозрениях на тромбоз, необходимо сразу же обратиться к опытному доктору.
Профилактика заболевания
Во избежание последствий рассматриваемой болезни требуется постоянно проводить профилактические меры, которые направлены на укрепление общего состояния пациента и его сосудов в частности.
Также залогом долгой и здоровой жизни является умеренная активность и правильное питание.
Чтобы полностью избежать развития тромбоза, пациенту необходимо тщательно следить за своим образом жизни. Следует исключить все вредные привычки и регулярно наблюдаться у доктора.
В том случае, если заболевание венозной системы уже начало развиваться, необходимо соблюдать все меры профилактики, которые направлены на предотвращение возможных осложнений. В этот процесс включается полное устранение всех факторов риска, умеренный режим активности, а также правильно подобранная антикоагулянтная и дезагрегантная терапия.
Согласно мнению специалистов, тромбоз илеофеморальной формы – это довольно серьезное заболевание, которое способно нанести существенный урон здоровью человека. Однако следует отметить, что эта болезнь поддается лечению, в том числе если оно было начато вовремя. Главное — не отчаиваться и не опускать руки, а следовать всем рекомендациям опытного доктора.
Источники: http://doctorspb.ru/articles.php?article_id=1356, http://www.ronl.ru/istorii-bolezni/medicina/25981/, http://fb.ru/article/254054/ileofemoralnyiy-tromboz-prichinyi-simptomyi-lechenie