История болезни тромбоз геморроидального узла
История болезни тромбоз геморроидального узла
Геморрой. История болезни
Частым осложнением наружного геморроя является тромбоз, такой узел будет увеличенным, очень болезненным, покрытым напряженной, истонченной кожей. Болезненные ощущения длятся несколько дней, а затем узел сморщивается под влиянием воспаления и подвергается соединительно-тканному перерождению. Так образуются плотные, безболезненные узелки около заднего прохода — анальные выпячивания (фиброзный или слепой геморрой), которые остаются постоянными свидетелями перенесенных тромбозом. Обычно они не беспокоят, но если они слишком большие и многочисленные, то они поддерживают влажность и нечистоту между ягодицами и могут явиться причиной анальной экземы и зуда. Это и является единственным поводом для лечения путем оперативного устранения.
Представляет собой застой в сплетениях v. Rectales craniales et caudales; располагаются под слизистой шейки ампулы и покрыты слизистой прямой кишки. При обычно осмотре он заметен только при атонии анальных сфинктеров или при выпадении. Пальцем не прощупывается (если не является фиброзным), и, следовательно, может быть констатирована только путем эндоскопического исследования: введенный в прямую кишку тубус постепенно извлекается и придавливается обратно; в просвете появляются овальные или полипоидные узлы, локализующиеся главным образом на 1, 5, 9 часах.
Спокойный внутренний геморрой — это просто варикозные расширения, клинически латентные. Как заболевание он проявляется лишь тогда, когда появляются какие-нибудь осложнения: чаще всего это кровотечение.
1. Кровотечение. Возникает при истончении слизистой и гиперемии узла. Кровь изливается из многочисленных эрозий или диффузно. Кровь свежая, жидкая. Кровотечение появляется на туалетной бумаге или капает после дефекации из заднего прохода. Такое кровотечение бывает периодически, преимущественно наблюдается при запоре или при поносе. Этим оно отличается от энтероррагии при карциноме прямой кишки или при язвенном колите, при которых кровь наблюдается при каждой дефекации при тенезмах и бывает свернувшейся. Повторные, даже небольшие геморроидальные кровотечения могут привести к анемии.
2. Воспаление. При воспалении внутренние геморроидальные узлы красные, увеличенные, болезненные, кровоточащие с поверхностных эрозий. Возникают рефлекторные спазмы заднего прохода и пальцевое обследование бывает болезненным.
3. Тромбоз внутренних геморроидальных узлов возникает внезапно: один из узлов становится значительно увеличенным, фиолетовым, очень болезненным при дотрагивании, при дефекации, при ходьбе. Здесь также имеется болезненный спазм сфинктера и рефлекторный запор. Это острое состояние длится 3-5 дней, после чего узле подвергается соединительно-тканному изменению. После этого он при исследовании per rectum прощупывается в виде твердого узелка. Слизистая узла при воспалении или при тромбозе может некротизироваться и образуется изъязвление.
4. Выпадение геморроидальных узлов. Если внутренние геморроидальные узлы достигают больших размеров, то они выходят за аноректальную линию в заднепроходный канал и появляются перед анусом или только при натуживании (опускающийся геморрой) или постоянно (выпадающий геморрой). Вместе с ним часто выпадает и окружающая слизистая прямой кишки (prolapsus recti). Если воспаление и задний проход спастически смыкается, выпавший узел ущемляется, и если своевременно не произвести вправления, он может омертветь.
Межуточные геморроидальные узлы (varicesexterno—interni). Образуются путем варикозного изменения наружного и внутреннего венозного сплетения в совокупности. Такой узел является вытянутым, располагается по всей длине заднепроходного канала и, следовательно, на внутренней части покрыт слизистой прямой кишки, а на наружной части — кожей области заднего прохода.
1. Наружный осмотр;
2. Пальцевое исследование;
3. Осмотр в зеркалах;
4. Ректороманоскопия для исключения сопутствующих заболеваний, в том числе проявляющихся кровотечениями.
5. При тромбозе и воспалении геморроидальных узлов все виды внутренних осмотров выполняют после ликвидации острого процесса.
Дифференциальный диагноз геморроя проводится, прежде всего, с выпадением прямой кишки, при котором выпячивание из ануса носит всегда циркулярный характер, в то время, как при геморрое выпячивается или выпадает только один или несколько участков слизистой прямой кишки. В острой фазе заболевания дифференциальный диагноз следует проводить с анальными трещинами, парапроктитом и раком прямой кишки, имея в виду, что прямокишечные кровотечения при раке никогда не бывают Светлой, алой кровью. Следует также помнить о возможности сочетания нескольких заболеваний, когда на фоне длительно существующего геморроя начинает развиваться другое конкурирующее заболевание (например, рак).
Консервативная терапия направлена на ликвидацию воспалительных изменений и регуляцию стула.
1. Щадящая диета.
2. Сидячие ванночки со слабым раствором перманганата калия.
3. Новокаиновые параректальные блокады по А.В. Вишневскому с наложением масляно-бальзамических повязок- компрессов.
4. Свечи и мазь с гепарином и протелитическими ферментами.
5. Микроклизмы с облепиховым маслом, маслом шиповника и мазью Вишневского.
6. Физиотерапия — УВЧ, ультрафиолетовое облучение кварцевой лампой.
7. При отсутствии эффекта от описанного лечения, при частых повторных обострениях выполняют оперативное лечение. Лучше выполнять его после проведения противовоспалительной терапии в стационаре в течение 5-6 дней.
1. упорные кровотечения, не поддающиеся консервативному лечению
2. наличие больших узлов, нарушающих дефекацию, осложненных кровотечением, воспалением, ущемлением
1. гипертоническая болезнь
2. портальная гипертензия
1. Склерозирующие инъекции. При хроническом геморрое, проявляющемся только кровотечением, без выраженного увеличения и выпадения внутренних узлов возможно применение инъекций склерозирующих веществ. Инъекция склерозирующих препаратов в ткань геморроидального узла приводит к замещению сосудистых элементов узла соединительной тканью.
2. Лигирование. Если общее состояние больного не позволяет выполнить хирургическое вмешательство, а воспалительные явления не дают возможности провести склерозирующую терапию, а также при выпадении внутренних узлов у соматически ослабленных больных производят лигирование отдельных узлов латексными кольцами с помощью специального аппарата. Данный способ, как правило, не дает радикального излечения.
3. При хроническом геморрое, осложненном выпадением узлов или кровотечениями, не поддающимися консервативному лечению, показано оперативное вмешательство. В основе наиболее часто применяемых методов лежит операция Миллигана-Моргана: удаление снаружи внутрь трех основных коллекторов кавернозной ткани и перевязкой сосудистых ножек. Длительность заживления неушитых ран стенок анального канал, достигающая 2 мес., обусловила появление ряда модификаций этой операции:
Тромбоз геморроидальных узлов
Для цитирования: Жуков Б.Н., Исаев В.Р., Сухобоков А.А. Тромбоз геморроидальных узлов // РМЖ. 2002. №8. С. 410
Самарский государственный медицинский университет Научно-исследовательский институт «Неионизирующие излучения в медицине», Самара

Г еморрой относится к распространенным заболеваниям, им страдает 10–15% взрослого населения, а удельный вес в структуре колопроктологических заболеваний колеблется от 34% до 41%. К осложнениям заболевания относится кровотечение из геморроидальных узлов, их воспаление, тромбоз и некроз. Тромбоз геморроидальных узлов может быть следствием обострения хронического заболевания (82,3%) или развиваться остро (17,7%). Это осложнение встречается в среднем у 38–41% пациентов с острым геморроем. В колопроктологическое отделение клиник СамГМУ за год госпитализируются 1000–1200 больных, из них у 150–230 пациентов диагносцируется геморрой (из них острый геморрой у 37–49% пациентов, у 17–21% больных определяют острый тромбоз геморроидальных узлов). Топографически разделяют тромбоз наружных, внутренних или тех и других узлов. Различают три степени тяжести острого геморроя. При первой степени геморроидальные узлы имеют небольшую величину, тугоэластическую консистенцию, болезненны при пальпации, располагаются ниже зубчатой линии анального канала. При второй степени наблюдается более выраженный отек большей части перианальной области, гиперемия, спазм сфинктера заднего прохода, резкая болезненность при ректальном исследовании пальцем. При третьей степени отечна и гиперемирована вся окружность заднего прохода. При осмотре видны багровые или синюшно–багровые внутренние геморроидальные узлы, выступающие из ануса. Ректальное исследование невозможно из–за резкой болезненности и выраженного спазма сфинктера заднего прохода. В некоторых случаях на узлах имеется налет фибрина, визуально могут отмечаться участки черного цвета – изъязвления стенки узла с некрозом.
К этиологическим факторам развития острого геморроя относятся резкое повышение внутрибрюшного давления (длительный запор, тяжелая физическая нагрузка, беременность), травма перианальной области, переохлаждение.
Патогенез тромбоза геморроидальных узлов заключается в травматизации внутренний стенки геморроидального узла и застоя крови в кавернозных тельцах прямой кишки. В месте травмы происходит лейкоцитарная инфильтрация с агрегацией тромбоцитов и выпадением фибрина, с последующим образованием тромба, заполняющего просвет узла. В дальнейшем происходит некроз геморроидального узла с его отторжением или организация и рассасывание тромба.
При тромбозе геморроидальных узлов больные жалуются на боли в анальном канале, усиливающиеся после дефекации, ходьбе и сидении, чувство дискомфорта и инородного тела в прямой кишке, жжение, зуд и отек в области заднего прохода. Впоследствии появляются слизисто–фибринозные выделения из прямой кишки и кровотечения. Значительно реже заболевание протекает бессимптомно.
Диагноз тромбоза геморроидальных узлов устанавливается на основании наружного осмотра, исследования прямой кишки пальцем и ректоскопии. При наружном осмотре перианальной области больных острым геморроем, осложненном тромбозом, определяются плотные, увеличенные, болезненные геморроидальные узлы, не спадающиеся при надавливании, багрового или багрово–синюшного цвета, нередко покрытые фибрином или с участками некроза черного цвета. Окружающие ткани часто бывают гиперемированы. В случаях тромбоза наружных геморроидальных узлов они определяются в виде округлых болезненных образований ниже гребешковой линии. При тромбозе внутренних геморроидальных узлов с их выпадением имеется небольшая бороздка между узлом и отечной перианальной кожей. Исследование прямой кишки пальцем у больных острым геморроем резко болезненно, тонус анальных сфинктеров повышен, нередко после исследования на перчатке остается кровь. Внутренние тромбированные геморроидальные узлы пальпируются в виде плотных болезненных образований округлой формы, не спадающихся при надавливании. Пальпируемое уплотнение нередко распространяется на область анального канала. При выпадении тромбированных внутренних геморроидальных узлов исследование прямой кишки пальцем без предварительного обезболивания провести невозможно – из–за рефлекторного спазма анальных сфинктеров и резко выраженного болевого синдрома.
Для уточнения диагноза больным необходимо провести осмотр прямой кишки ректальным зеркалом или ректоскопию. Данное исследование дает возможность исключить другую патологию прямой кишки с выраженным болевым синдромом (рак прямой кишки, анальная трещина, острый парапроктит, выпавший и ущемленный полип прямой кишки). При осмотре внутренних геморроидальных узлов они имеют округлую или овальную форму, багровую или багрово–синюшную окраску, часто покрыты фибрином, иногда имеются изъязвления и участки некроза черного цвета. Из изъязвлений и участков некроза возможны кровотечения. Эти кровотечения обычно весьма обильны, кровь алого цвета выделяется шипящей струей, образуя «кровяную лужу» на поверхности каловых масс, возможно развитие тяжелой вторичной гипохромной, постгеморрагической анемии.
Исследование системы гемостаза при тромбозе геморроидальных узлов производится посредством электрокоагулографии и развернутой гемостазиограммы. Коагулометрия позволяет за несколько минут определить основные ключевые показатели гемостаза: протромбиновое время, тромбиновое время, активированное частичное тромбопластиновое время, содержание фибриногена.
Для сравнения на рисунке 1 представлена электрокоагулограмма здорового человека.
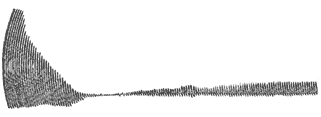
Рис. 1. Электрокоагулограмма здорового человека. Время свертывания — 7 мин. 50 сек. Время ретракции — 9 мин. 01 сек. Плотность сгустка — 0,1. Гематокрит — 3,8. Фибринолитическая активность — 13,15%
Коагулограмма больных с острым тромбозом геморроидальных узлов характеризуется наличием гиперкоагуляции со значительным угнетением фибринолитической активности и ретракции кровяного сгустка (рис. 2). Характерно значительное снижение активированного парциального тромбопластинового времени, возрастание протромбинового индекса и времени XII–фактора зависимого фибринолиза, снижение тромбинового и протромбинового времени, повышение уровня фибриногена.
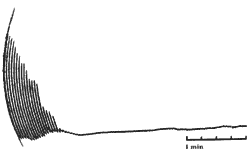
Рис. 2. Электрокоагулограмма больного с острым тромбозом геморроидальных узлов. Отмечается угнетение фибринолитической активности
У больных с тромбозом геморроидальных узлов при некрозе стенки и возникновении кровотечения в коагулограмме отмечается гипокоагуляция с ускоренной фибринолитической активностью, с ранним наступлением ретракции кровяного сгустка (рис. 3).

Рис. 3. Электрокоагулограмма у больного с прямокишечным кровотечением, возникшим на фоне острого тромбоза геморроидальных узлов
Типично увеличение активированного парциального тромбопластинового времени, снижение протромбинового индекса, увеличение тромбинового и протромбинового времени, значительное увеличение концентрации растворимых фибрин–мономерных комплексов, положительные этаноловый тест и тест на фибриноген В. Характерные гемостазиологические изменения при тромбозе геморроидальных узлов представлены в таблице 1.
Лечение тромбоза геморроидальных узлов зависит от степени тяжести заболевания и локализации поражения. При первой и второй степени тяжести заболевания больным рекомендуют медикаментозное лечение с целью снятия воспаления. Оно включает местное применение таких мазей, как гепариновая, проктоседил, ультрапрокт, ауробин, и др.; использование ректальных свечей: постеризан, релиф, проктоседил, свечей с анестезином. В состав суппозиторий Нигепан входит анестезин и гепарин, что обеспечивает выраженный противовоспалительный, обезболивающий, антиспастический и антиромботический эффекты. Нами отмечен хороший эффект при применении новокаин–спиртовых блокад по А.М. Аминеву. После блокады отмечается уменьшение (вплоть до его полного купирования) болевого синдрома, снижается отек окружающих тканей, улучшается общее самочувствие больных. Для блокады используют раствор 1% новокаина, в объеме 6 мл и 70% этиловый спирт, в объеме 1 мл. Место блокады обрабатывается спиртовым раствором хлоргексидина. Под основание тромбированного геморроидального узла на глубину 0,5–1 см вводится 3–4 мл новокаина, затем, не вынимая иглы (предварительно отсоединив шприц с новокаином и присоединив шприц с раствором этилового спирта), последовательно вводят 1 мл раствора этилового спирта, после чего в иглу вводятся оставшиеся 2–3 мл раствора новокаина. Блокада выполняется не чаще, чем один раз в три–четыре дня (3–4 блокады на курс лечения). Применение блокад необходимо сочетать с местным использованием мазей с гипокоагуляционными свойствами, о которых говорилось выше. Возможно сочетать новокаин–спиртовые блокады с местным применением мазей Левосин или левомеколь в виде повязок на область тромбированных узлов.
В комплексном лечении острого геморроя неплохой эффект оказывает местное воздействие низкоинтенсивным лазерным излучением. Для этих целей используется низкоинтенсивное лазерное излучение гелий–неонового лазера (длина волны 0,63 мкм, мощность 25 мВт ) и низкоинтенсивного полупроводникового лазера на арсениде галлия (длина волны 0,83–0,89 мкм, мощность 25 мВт) типа «Семикон», «Узор», «Мустанг«, «Мулат». Лазерное излучение по волноводу подводится к области заднего прохода или в анальный канал (ректальной насадкой). Проводится пять–семь сеансов облучения с экспозицией 5–7 минут. На втором–третьем сеансе отмечаются явления стихания воспалительной реакции близлежащих тканей, уменьшения отека перианальной области. Тромбированные узлы становятся менее болезненными, более мягкими на ощупь. Снижается интенсивность болевого синдрома.
При лечении тромбоза геморроидальных узлов необходимо применять препараты группы венотоников, таких как аэсцин, аскорутин, венорутон, троксевазин, цикло–форте–3. Так, Аэсцин обладает выраженной капилляропротекторной активностью, оказывает антиэкссудативное и противовоспалительное действие. Выраженная эффективность препарата при тромбозе геморроидальных узлов также связана с увеличением венозного тонуса, уменьшением экссудации и улучшением циркуляции лимфы. Механизм действия препарата связан с ингибированием активности гиалуронидазы и уменьшением размеров пор в стенке сосудов. Повышение тонуса венозных сосудов обусловлено образованием простагландина F2 a и высвобождением норадреналина в синапсах нервных окончаний, иннервирующих венозные сосуды. Кроме того, действие метаболитов Аэсцина также способствует повышению тонуса мышечных клеток вен. Дополнительные эффекты применения препарата: антиоксидантное действие (торможение пероксидации липидов), уменьшение миграции лейкоцитов, а также усиление выведения воды и электролитов из организма. Препарат является особенно эффективным при курсовом лечении геморроя. Препарат применяют внутрь по две таблетки (40 мг) три раза в сутки.
С 1999 года в нашей клинике используется препарат диосмин. Прием диосмина у больных с тромбозом геморроидальных узлов способствует улучшению микроциркуляции в геморроидальных узлах, повышению венозного тонуса и уменьшению отека. Наилучший эффект отмечен при сочетанном применении диосмина с местным использованием гепатромбина Г.
При третьей степени тяжести заболевания лишь при выраженном перифокальном воспалении оперативное вмешательство может быть отложено на несколько суток для купирования воспалительного процесса. Наличие кровотечения из тромбированных геморроидальных узлов у больных является показанием к оперативному вмешательству в экстренном порядке. Наиболее распространенным методом оперативного лечения тромбоза геморроидальных узлов является геморройдэктомия по методу Миллигана – Моргана. Операция выполняется под внутривенным наркозом или под перидуральной анестезией. Последний вид обезболивания представляет, на наш взгляд, наибольший интерес, так как имеет больший период анальгезии в послеоперационном периоде, что, конечно же, способствует купированию болевого синдрома у пациента, а во время оперативного вмешательства максимально расслабляет сфинктер прямой кишки и дает возможность максимальной ревизии и радикальности при выполнении оперативного вмешательства. Использование препаратов для местной анестезии типа лидокаина, ропивакаина и маркаина при перидуральной анестезии способствует аккумулированию блокады болевого импульса на 6–8 часов от момента введения препарата, что значительно снижает потребность больного в наркотических анальгетиках в раннем послеоперационном периоде.
После выполнения обезболивания тромбированные геморроидальные узлы поочередно берутся на окончатые зажимы Люэра и острым путем от перианальной кожи выделяется сосудистая ножка. Ножку узла прошивают и перевязывают лигатурой из нерассасывающегося материала с целью профилактики кровотечения в послеоперационном периоде. Образовавшиеся дефекты слизистой оболочки и кожи ушивают в радиальном направлении, слизистая оболочка ушивается рассасывающимся материалом, кожа может ушиваться как рассасывающимся, так и нерассасывающимся материалом. В отделении хирургии неотложной проктологии ГНЦ МЗ РФ при радикальном хирургическом лечении больных острым тромбозом геморроидальных узлов геморройдэктомия завершается ушиванием послеоперационных ран наглухо с помощью непрерывного подслизистого шва. Операция заканчивается введением в кишку газоотводной трубки с гемостатическим тампоном, который удаляется на 2–3 сутки после оперативного вмешательства.
Некоторые хирурги за рубежом предпочитают выполнять операцию Уайтхеда, которая заключается в циркулярном иссечении слизистой оболочки с тромбированными геморроидальными узлами до подслизистого слоя, на высоте от 2 до 5 сантиметров от ануса, с последующим сшиванием дефекта в продольном направлении. В зону иссечения попадают не только тромбированные геморроидальные узлы, но и кавернозные тельца прямой кишки, что является профилактикой рецидива заболевания. Но в связи с резко выраженным болевым синдромом в послеоперационном периоде и достаточно частыми осложнениями в виде послеоперационных стриктур прямой кишки и недержания кишечного содержимого данная методика не получила значительного распространения и практически не применяется в нашей стране.
1. Аминев А.М. Руководство по проктологии, Куйбышев,1971, т. 2;
2. Диденко В.В., Петров и др. Особенности течения и лечения осложненных форм геморроя у лиц пожилого возраста // Актуальные вопросы колопроктологии. Материалы V всероссийской конференции с международным участием , Редакционная коллегия: Г.И. Воробьев и др. – Ростов–на–Дону 2001;
3. Жуков Б.Н., Шабаев В.Н., Исаев В.Р., Лысов Н.А. Колопроктология. – Самара, 1999.
4. Жуков Б.Н., Лысов Н.А., Анисимов В.И. Лазерные технологии в медицине, – Самара 2001.
5. Заремба А.А. Клиническая проктология. Рига, 1987.
6. Канделис Б.Л. Неотложная проктология (руководство для врачей)– Л.: Медицина, 1980;
7. Кондратенко П.Г., Элин Ф.Э., Смирнов Н.Л. и др. Оперативное лечение острого геморроя // Актуальные вопросы колопроктологии. Материалы V всероссийской конференции с международным участием// Редакционная коллегия: Г.И. Воробьев и др. – Ростов–на–Дону, 2001;
8. Муравьев А.В., Лаврешин П.М., Мудров Н.М. и др. Применение Детралекса в комплексном лечении острого геморроя // Актуальные вопросы колопроктологии. Материалы V всероссийской конференции с международным участием/ Редакционная коллегия: Г.И. Воробьев и др. – Ростов–на–Дону, 2001;
9. Ненахов В.А., Ветелкина В.Е., Моисеева А.Е. Опыт лечения геморроя // Актуальные вопросы колопроктологии. Материалы V всероссийской конференции с международным участием/ Редакционная коллегия: Г.И. Воробьев и др. – Ростов–на–Дону, 2001.
10. Ривкин В.Л. и Капуллер Л.Л. Геморрой, – М., 1984.
11. Федоров В.Д. и Дульцев Ю.В. Проктология. – М., 1984.
12. Abramowitz L., Godeberge P. et al. Recommendations for the treatment of hemorrhoidal disease in clinical practice // Gynecol Obstet Fertil., 2001, 29(12):942–951.
13. Pigot F. Treatment of hemorrhoids. Consequences of clinical practice guidelines //
Presse Med., 2001, 8;30(37):1812–1813.
14. Sohn N, Aronoff JS, Cohen FS, Weinstein MA. Transanal hemorrhoidal dearterialization is an alternative to operative hemorrhoidectomy.//Am J Surg., 2001,182(5):515–519.
15. Ikeda K, Konishi Y, Nakamura T, Nabeshima M, Yamamoto S, Migihashi R, Chiba T. Rectal varices successfully treated by endoscopic injection sclerotherapy after careful hemodynamic evaluation: a case report.// Gastrointest Endosc., 2001,54(6):788–791.
16. Carapeti EA. Prospective randomized multicentre trial comparing stapled with open haemorrhoidectomy //Br J Surg 2001, 88: 669–674, Br J Surg., 2001,88(11):1547–1548.
История болезни
Комбинированный геморрой II- III стадии с выпадением узлов
Общие сведения о больном.
1. Фамилия, имя, отчество: 2. Возраст:, 42 года.
4. Место жительства:
5. Семейное положение: женат
6. Социальное положение: рабочий.
7. Дата поступления в клинику: 16.03.06.
а) Направившего лечебного учреждения: комбинированный геморрой.
б) При поступлении: комбинированный геморрой с выпадением узлов.
Основное заболевание: комбинированный геморрой II-III стадии с выпадением узлов.
9. Операции: геморроидэктомия с восстановлением слизистой оболочки анального канала,17.03.06 с 10:20 до 10:45.
10. Обезболивание: общий наркоз, в/в.
11. Группа крови-II, резус-принадлежность (+).
12. Исход болезни: выздоровление, улучшение.
Больной Н, 42 лет, поступил в плановом порядке, с жалобами на боли, выпадение геморроидальных узлов, временами появлении крови в кале при акте дефекации.
Больным себя считает в течении 2-3 лет, когда начал испытывать неприятные ощущения при акте дефекации. Периодически отмечал обострения, сопровождающиеся резкими болями при акте дефекации с появлением кровавых сгустков в кале. В последнее отмечает ухудшение состояния. После консультации колопроктолога был направлен на стационарное лечение в ГКБ №21. Осмотрен колопроктологом, рекомендовано оперативное лечение в плановом порядке.
Родился в 1963 году в благополучной семье. Рос и развивался соответственно возрасту. Работает на станочном предприятии. Жилищно-бытовые условия удовлетворительные. Питание регулярное. Вредные привычки- курит (с 20лет). Перенесенные заболевания: ГЛПС(1985г.), ОРВИ, хронический бронхит, вегетососудистую дистонию. Оперативные вмешательства: ЧМТ удаление эпидуральной гематомы (1986г.). Туберкулез, венерические заболевания, гемотрансфузии отрицает. Аллергические реакции не отмечает. Наследственность не отягощена.
Общее состояние относительно удовлетворительное. Правильного телосложения. Положение активное. Сознание ясное. Выражение лица обычное.
Кожа и видимые слизистые оболочки нормальной эластичности и окраски. Подкожно-жировая клетчатка умеренно развита, безболезненна. Отеков не наблюдается. Регионарные лимфатические узлы не пальпируются. Мышцы умеренной степени развития, при пальпации безболезненные. Тонус сохранен. Кости правильной формы, без деформаций, при ощупывании безболезненные. Суставы правильной конфигурации, безболезненные, движения в суставах в полном объеме.
Осмотр. Дыхание через нос свободное. Голос не изменен, соответствует возрасту и полу. Грудная клетка правильной формы, симметричная. Над- и подключичные ямки умеренно выражены, одинаковы с обеих сторон, межреберные промежутки не расширены. Тип дыхания грудной, дыхательные движения ритмичные, средней глубины, обе половины грудной клетки одинаково участвуют в акте дыхания. ЧД – 18 в минуту. Соотношение продолжительности фаз вдоха и выдоха не нарушено. Дыхание совершается бесшумно, без участия вспомогательной мускулатуры.
Пальпация. При пальпации грудная клетка упругая, податливая, безболезненная. Голосовое дрожание выражено умеренно, одинаково на симметричных участках грудной клетки.
Перкуссия легких. Сравнительная перкуссия: над всей грудной клеткой в проекции легких определяется ясный легочный звук.
Аускультация. Над всей поверхностью грудной клетки в проекции легких определяется везикулярное дыхание. Побочные дыхательные шумы отсутствуют. Бронхофония отрицательна с обеих сторон.
Осмотр. Видимых атипичных пульсаций в области сердца не обнаруживается. Набухание шейных вен, расширение подкожных вен туловища и конечностей, а также видимая пульсация сонных и периферических артерий отсутствуют.
Пальпация. При пальпации лучевых артерий пульс удовлетворительного наполнения, одинаковый на обеих руках, синхронный, равномерный, ритмичный, частотой 74 в минуту, нормального напряжения, сосудистая стенка вне пульсовой волны не прощупывается. Верхушечный толчок определяется в пятом межреберье по срединно-ключичной линии и совпадает по времени с пульсом на лучевой артерии. Невысокий, умеренной силы, шириной 2 см. Сердечный толчок, феномены диастолического и систолического дрожания в прекардиальной области, ретростернальная и эпигастральная пульсации пальпаторно не определяются. Зоны гиперестезии и зоны пальпаторной болезненности не выявлено.
Пульсация височных артерий и дистальных артерий нижних конечностей сохранена, одинакова с обеих сторон.
Аускультация. При аускультации число сердечных сокращений соответствует пульсу. Ритм правильный. ЧСС = 78 в мин. Тоны сердца приглушены, не расщеплены, чистые во всех точках выслушивания. Соотношение громкости тонов не изменено: над верхушкой сердца и у основания мечевидного отростка первый тон громче второго, над аортой и легочной артерией второй тон громче первого. На периферических артериях и луковицах яремных вен шумы не определяются.
Артериальное давление на момент осмотра 120/80 мм рт ст.
Осмотр. Полость рта влажная, слизистая розового цвета, блестящая, без изменений. Губы не изменены. Зубы устойчивы к расшатыванию, кариозно измененных и разрушенных зубов нет. Десны крепкие, без наложений, не кровоточат, плотно прилегают к шейкам зубов. Язык чистый, влажный, вкусовые сосочки его хорошо выражены. Миндалины не выступают из-за небных дужек, однородные, с чистой поверхностью, лакуны неглубокие, без отделяемого. Акт глотания не нарушен.
При осмотре живот обычных размеров, правильной формы, симметричный, равномерно участвует в акте дыхания. Окружность живота на уровне пупка 87 см. Видимая перистальтика, грыжевые выпячивания и расширение подкожных вен живота не определяется.
Пальпация. При поверхностной пальпации живот мягкий, безболезненный, брюшной пресс хорошо развит, расхождение прямых мышц живота отсутствует, пупочное кольцо не расширено. Симптомы Менделя и Щеткина-Блюмберга отрицательные. Кожных зон гиперестезии не обнаружено.
При глубокой скользящей пальпации по методу Образцова в левой подвздошной области на протяжении 15 см пальпируется сигмовидная кишка в виде гладкого, умеренно плотного тяжа диаметром с большой палец руки; она безболезненна, легко смещается, не урчит, вяло и редко перистальтирует. В правой подвздошной области пальпируется слепая кишка в форме гладкого, мягкоэластического, несколько расширенного книзу цилиндра диаметром в два пальца; она безболезненна, умеренно подвижна, урчит при надавливании. Восходящий и нисходящий отделы толстой кишки пальпируются соответственно в правом и левом фланках живота. В виде подвижных, умеренно плотных, безболезненных цилиндров диаметром около 2 см. Поперечная ободочная кишка определяется в пупочной области в виде поперечно лежащего, дугообразно изогнутого книзу, умеренно плотного цилиндра диаметром около 2,5 см; она безболезненна, легко смещается вниз и вверх. На 2-4 см выше пупка прощупывается большая кривизна желудка в виде гладкого, мягкого, малоподвижного, безболезненного валика, идущего поперечно по позвоночнику в обе стороны от него. На 3 см вправо от пупка пальпируется пилорический жом желудка. Тонкая кишка, мезентериальные лимфатические узлы и поджелудочная железа не прощупываются. Пальпация в зоне Шоффара безболезненна.
При пальпации печени ее край не выступает за пределы реберной дуги; край острый, ровный, мягкой консистенции, безболезненный. Желчный пузырь не пальпируется. Селезенка в положениях на спине и на боку не пальпируется. Симптом Рагозы отрицательный.
Дополнительные патологические образования в брюшной полости не пальпируются.
Перкуссия печени по Курлову:
по правой серединно-ключичной линии – 9 см.
по передней серединной линии – 8 см.
по краю левой реберной дуги – 6 см.
ширина притупления 5 см.
длина притупления 7 см.
Признаки скопления свободной жидкости методами перкуссии и зыбления не определяются.
Аускультация. При аускультации живота выявляются шумы перистальтики кишечника в виде периодического урчания и переливания жидкости. Шум трения брюшины, а также систолический шум над аортой и мезентериальными артериями отсутствуют.
Область заднего прохода
Перианальная область развита правильно, тонус сфинктера повышен. В области ануса на 3, 7, 11 часах определяются увеличенные геморроидальные узлы, пальпация безболезненная, при натуживании выпадение узлов.
Осмотр. При осмотре поясничной области видимых патологий в виде припухлости, болезненности, покраснения не выявлено. Наличие выбуханий в надлобковой области не обнаружено.
Перкуссия. Симптом болезненности при пальпации области почек отрицательный с обеих сторон. Мочевой пузырь перкуторно не выявляется. Симптом поколачивания в области XII ребра отрицательный с двух сторон.
Пальпация. Почки в положении лежа на спине не пальпируются. Пальпация мочеточниковых точек (верхних и нижних) с обеих сторон безболезненна. Мочевой пузырь не пальпируется.
Аускультация. При аускультации шумы над почечными артериями отсутствуют.
Реакция зрачков на свет и чувствительность кожи в норме. Боль при давлении по ходу периферических нервов отсутствует. Физиологические рефлексы оживленные, патологические не наблюдаются. Походка нормальная. Речь не нарушена.
Основное заболевание: комбинированный геморрой II- III стадии с выпадением узлов.
Данный диагноз можно выставить на основании:
1.Жалоб больного: на боли и выпадение геморроидальных узлов при дефекации, временами кровь в кале.
2.Данных анамнеза болезни (Больным себя считает в течении 2-3 лет, когда начал испытывать неприятные ощущения при акте дефекации. Периодически отмечал обострения, сопровождающиеся резкими болями при акте дефекации с появлением кровавых сгустков в кале. В последнее отмечает ухудшение состояния. После консультации колопроктолога был направлен на стационарное лечение в ГКБ №21. Осмотрен колопроктологом, рекомендовано оперативное лечение в плановом порядке.).
3.Данных объективного обследования: Перианальная область развита правильно, тонус сфинктера повышен. В области ануса на 3, 7, 11 часах определяются увеличенные геморроидальные узлы, пальпация безболезненная, при натуживании выпадение узлов.
ЛАБОРОТОРНЫЕ И ДРУГИЕ ДОПОЛНИТЕЛЬНЫЕ ИССЛЕДОВАНИЯ
РЕЗУЛЬТАТЫ ЛАБОРОТОРНЫХ И ДРУГИХ ДОПОЛНИТЕЛЬНЫХ МЕТОДОВ ИССЛЕДОВАНИЯ
Эритроциты 10 12 /л
Лейкоциты 10 9 /л
3. Группа крови Аб (II).
Микрореакция с кардиолипидовым а/г отрицательна
Основное заболевание: комбинированный геморрой II- III стадии с выпадением узлов.
Данный диагноз можно выставить на основании:
1.Жалоб больного: боли и выпадение геморроидальных узлов при дефекации, временами кровь в кале.
2.Данных анамнеза болезни (Больным себя считает в течении 2-3 лет, когда начал испытывать неприятные ощущения при акте дефекации. Периодически отмечал обострения, сопровождающиеся резкими болями при акте дефекации с появлением кровавых сгустков в кале. В последнее отмечает ухудшение состояния. После консультации колопроктолога был направлен на стационарное лечение в ГКБ №21. Осмотрен колопроктологом, рекомендовано оперативное лечение в плановом порядке.).
3.Данных объективного обследования: Перианальная область развита правильно, тонус сфинктера повышен. В области ануса на 3, 7, 11 часах определяются увеличенные геморроидальные узлы, пальпация безболезненная, при натуживании выпадение узлов.
4.Лабораторного обследования: ОАК, ОАМ, гр. крови, Rh-фактор, микрореакция с кардиолипидовым а/г
Лечение тромбоза геморроидальных узлов зависит от степени тяжести заболевания и локализации поражения. При первой и второй степени тяжести заболевания больным рекомендуют медикаментозное лечение с целью снятия воспаления. Оно включает местное применение таких мазей, как гепариновая, проктоседил, ультрапрокт, ауробин, и др.; использование ректальных свечей: постеризан, релиф, проктоседил, свечей с анестезином. В состав суппозиторий Нигепан входит анестезин и гепарин, что обеспечивает выраженный противовоспалительный, обезболивающий, антиспастический и антиромботический эффекты. Нами отмечен хороший эффект при применении новокаин–спиртовых блокад по А.М. Аминеву. После блокады отмечается уменьшение (вплоть до его полного купирования) болевого синдрома, снижается отек окружающих тканей, улучшается общее самочувствие больных. Для блокады используют раствор 1% новокаина, в объеме 6 мл и 70% этиловый спирт, в объеме 1 мл. Место блокады обрабатывается спиртовым раствором хлоргексидина. Под основание тромбированного геморроидального узла на глубину 0,5–1 см вводится 3–4 мл новокаина, затем, не вынимая иглы (предварительно отсоединив шприц с новокаином и присоединив шприц с раствором этилового спирта), последовательно вводят 1 мл раствора этилового спирта, после чего в иглу вводятся оставшиеся 2–3 мл раствора новокаина. Блокада выполняется не чаще, чем один раз в три–четыре дня (3–4 блокады на курс лечения). Применение блокад необходимо сочетать с местным использованием мазей с гипокоагуляционными свойствами, о которых говорилось выше. Возможно сочетать новокаин–спиртовые блокады с местным применением мазей Левосин или левомеколь в виде повязок на область тромбированных узлов.
В комплексном лечении острого геморроя неплохой эффект оказывает местное воздействие низкоинтенсивным лазерным излучением. Для этих целей используется низкоинтенсивное лазерное излучение гелий–неонового лазера (длина волны 0,63 мкм, мощность 25 мВт ) и низкоинтенсивного полупроводникового лазера на арсениде галлия (длина волны 0,83–0,89 мкм, мощность 25 мВт) типа «Семикон», «Узор», «Мустанг«, «Мулат». Лазерное излучение по волноводу подводится к области заднего прохода или в анальный канал (ректальной насадкой). Проводится пять–семь сеансов облучения с экспозицией 5–7 минут. На втором–третьем сеансе отмечаются явления стихания воспалительной реакции близлежащих тканей, уменьшения отека перианальной области. Тромбированные узлы становятся менее болезненными, более мягкими на ощупь. Снижается интенсивность болевого синдрома.
При лечении тромбоза геморроидальных узлов необходимо применять препараты группы венотоников, таких как аэсцин, аскорутин, венорутон, троксевазин, цикло–форте–3. Так, Аэсцинобладает выраженной капилляропротекторной активностью, оказывает антиэкссудативное и противовоспалительное действие. Выраженная эффективность препарата при тромбозе геморроидальных узлов также связана с увеличением венозного тонуса, уменьшением экссудации и улучшением циркуляции лимфы. Механизм действия препарата связан с ингибированием активности гиалуронидазы и уменьшением размеров пор в стенке сосудов. Повышение тонуса венозных сосудов обусловлено образованием простагландина F2 и высвобождением норадреналина в синапсах нервных окончаний, иннервирующих венозные сосуды. Кроме того, действие метаболитов Аэсцина также способствует повышению тонуса мышечных клеток вен. Дополнительные эффекты применения препарата: антиоксидантное действие (торможение пероксидации липидов), уменьшение миграции лейкоцитов, а также усиление выведения воды и электролитов из организма. Препарат является особенно эффективным при курсовом лечении геморроя. Препарат применяют внутрь по две таблетки (40 мг) три раза в сутки.
С 1999 года в нашей клинике используется препарат диосмин. Прием диосмина у больных с тромбозом геморроидальных узлов способствует улучшению микроциркуляции в геморроидальных узлах, повышению венозного тонуса и уменьшению отека. Наилучший эффект отмечен при сочетанном применении диосмина с местным использованием гепатромбина Г.
При третьей степени тяжести заболевания лишь при выраженном перифокальном воспалении оперативное вмешательство может быть отложено на несколько суток для купирования воспалительного процесса. Наличие кровотечения из тромбированных геморроидальных узлов у больных является показанием к оперативному вмешательству в экстренном порядке. Наиболее распространенным методом оперативного лечения тромбоза геморроидальных узлов является геморройдэктомия по методу Миллигана – Моргана. Операция выполняется под внутривенным наркозом или под перидуральной анестезией. Последний вид обезболивания представляет, на наш взгляд, наибольший интерес, так как имеет больший период анальгезии в послеоперационном периоде, что, конечно же, способствует купированию болевого синдрома у пациента, а во время оперативного вмешательства максимально расслабляет сфинктер прямой кишки и дает возможность максимальной ревизии и радикальности при выполнении оперативного вмешательства. Использование препаратов для местной анестезии типа лидокаина, ропивакаина и маркаина при перидуральной анестезии способствует аккумулированию блокады болевого импульса на 6–8 часов от момента введения препарата, что значительно снижает потребность больного в наркотических анальгетиках в раннем послеоперационном периоде.
После выполнения обезболивания тромбированные геморроидальные узлы поочередно берутся на окончатые зажимы Люэра и острым путем от перианальной кожи выделяется сосудистая ножка. Ножку узла прошивают и перевязывают лигатурой из нерассасывающегося материала с целью профилактики кровотечения в послеоперационном периоде. Образовавшиеся дефекты слизистой оболочки и кожи ушивают в радиальном направлении, слизистая оболочка ушивается рассасывающимся материалом, кожа может ушиваться как рассасывающимся, так и нерассасывающимся материалом. В отделении хирургии неотложной проктологии ГНЦ МЗ РФ при радикальном хирургическом лечении больных острым тромбозом геморроидальных узлов геморройдэктомия завершается ушиванием послеоперационных ран наглухо с помощью непрерывного подслизистого шва. Операция заканчивается введением в кишку газоотводной трубки с гемостатическим тампоном, который удаляется на 2–3 сутки после оперативного вмешательства.
Некоторые хирурги за рубежом предпочитают выполнять операцию Уайтхеда, которая заключается в циркулярном иссечении слизистой оболочки с тромбированными геморроидальными узлами до подслизистого слоя, на высоте от 2 до 5 сантиметров от ануса, с последующим сшиванием дефекта в продольном направлении. В зону иссечения попадают не только тромбированные геморроидальные узлы, но и кавернозные тельца прямой кишки, что является профилактикой рецидива заболевания. Но в связи с резко выраженным болевым синдромом в послеоперационном периоде и достаточно частыми осложнениями в виде послеоперационных стриктур прямой кишки и недержания кишечного содержимого данная методика не получила значительного распространения и практически не применяется в нашей стране.
Осмотр:больной Н., 42 лет, поступил в плановом порядке, с жалобами на боли и выпадение геморроидальных узлов при дефекации, временами кровь в кале.
Status pr. communis: Общее состояние больного относительно удовлетворительное. Сознание ясное, положение активное. Правильного телосложения, удовлетворительного питания. Кожа и видимые слизистые оболочки нормальной эластичности и окраски. Подкожно-жировая клетчатка умеренно развита, безболезненна. Отеков не наблюдается. Регионарные лимфатические узлы не пальпируются. Мышцы умеренной степени развития, при пальпации безболезненные. Тонус сохранен. Кости правильной формы, без деформаций, при ощупывании безболезненные. Суставы правильной конфигурации, безболезненные, движения в суставах в полном объеме. В легких везикулярное дыхание, Ч/Д-18/мин, При аускультации, тоны сердца приглушены, ритм правильный, АД-120/80 мм. рт. ст., ЧСС 78/мин. Язык влажный, корень чистый. Живот не вздут, симметричный, участвует в акте дыхания. При пальпации живот мягкий, безболезненный. Печень по краю реберной дуги, инфильтраты не пальпируются. Перитонеальных знаков нет. Область почек безболезненная при пальпации, диурез адекватный.
Status localis: Перианальная область развита правильно, тонус сфинктера повышен. В области ануса на 3, 7, 11 часах определяются увеличенные геморроидальные узлы, пальпация безболезненная, при натуживании выпадение узлов.
Диагноз: комбинированный геморрой II- III стадии с выпадением узлов.
Показано оперативное лечение в плановом порядке – гемороидэктомия с восстановлением слизистой анального канала. Согласие больного на оперативное лечение получено.
ФИО: геморрой II- III стадии с выпадением узлов.
Операция: геморроидэктомия с восстановлением слизистой оболочки анального канала.
Дата, время: 17.03.06 10:20 – 10:45
Ход операции: После обработки операционного поля раствором хлоргексидина троекратно и прямой кишки раствором фурациллина под внутривенной анестезией, анальный канал раскрыт в зеркалах на 3, 7 и 11 часах увеличенные в размерах геморроидальные узлы с истончённой слизистой оболочкой, выпадающей за пределы анального канала. Выполнена поэтапная геморроидэктомия узлов с прошиванием культи кетгутом №5 и восстановление слизистой прямой кишки. Контроль на гемостаз — сухо. В анальный канал установлена газоотводная трубка. Асептическая повязка.
Иссечены геморроидальные узлы, рубцовые ткани направлены на гистологическое исследование.
У больного выраженный болевой синдром, не купирующийся ненаркотическими анальгетиками. С целью обезболивания назначено Promidoli.
Состояние больного соответствует срокам послеоперационного периода. Жалобы на усиление боли в области раны, повышение температуры. Смена повязки.
Состояние больного без изменений, соответствует срокам послеоперационного периода. Жалобы на боли в области раны. Интенсивность болей снизилась.
ПРОГНОЗ И ИСХОД ЗАБОЛЕВАНИЯ
Прогноз, как правило, благоприятный. При лечении в ранних стадиях процесс может стабилизироваться и даже прекратиться. После хирургического лечения большинство больных выздоравливают. Через 1-1,5 мес после операции трудоспособность полностью восстанавливается,
с диагнозом: комбинированный геморрой с жалобами на боли и выпадение геморроидальных узлов при дефекации, временами кровь в кале. После проведенного обследования был выставлен диагноз:
Основное заболевание: комбинированный геморрой II- III стадии с выпадением узлов..
Данный диагноз можно выставить на основании:
1.Жалоб больного: боли и выпадение геморроидальных узлов при дефекации, временами кровь в кале.
2.Данных анамнеза болезни Больным себя считает в течении 2-3 лет, когда начал испытывать неприятные ощущения при акте дефекации. Периодически отмечал обострения, сопровождающиеся резкими болями при акте дефекации с появлением кровавых сгустков в кале. В последнее отмечает ухудшение состояния. После консультации колопроктолога был направлен на стационарное лечение в ГКБ №. Осмотрен колопроктологом, рекомендовано оперативное лечение в плановом порядке.
3.Данных объективного обследования: Перианальная область развита правильно, тонус сфинктера повышен. В области ануса на 3, 7, 11 часах определяются увеличенные геморроидальные узлы, пальпация безболезненная, при натуживании выпадение узлов.
4.Лабораторного обследования: ОАК, ОАМ, гр. крови, Rh-фактор, микрореакция с кардиолипидовым а/г
В результате проведенного оперативного лечения отмечается положительная динамика.
1. Аминев А.М. Руководство по проктологии, Куйбышев,1971, т. 2;
2. Диденко В.В., Петров и др. Особенности течения и лечения осложненных форм геморроя у лиц пожилого возраста // Актуальные вопросы колопроктологии. Материалы V всероссийской конференции с международным участием, Редакционная коллегия: Г.И. Воробьев и др. – Ростов–на–Дону 2001;
3. Жуков Б.Н., Шабаев В.Н., Исаев В.Р., Лысов Н.А. Колопроктология. – Самара, 1999.
4. Жуков Б.Н., Лысов Н.А., Анисимов В.И. Лазерные технологии в медицине, – Самара 2001.
5. Заремба А.А. Клиническая проктология. Рига, 1987.
6. Канделис Б.Л. Неотложная проктология (руководство для врачей)– Л.: Медицина, 1980;
7. Кондратенко П.Г., Элин Ф.Э., Смирнов Н.Л. и др. Оперативное лечение острого геморроя // Актуальные вопросы колопроктологии. Материалы V всероссийской конференции с международным участием// Редакционная коллегия: Г.И. Воробьев и др. – Ростов–на–Дону, 2001;
8. Муравьев А.В., Лаврешин П.М., Мудров Н.М. и др. Применение Детралекса в комплексном лечении острого геморроя // Актуальные вопросы колопроктологии. Материалы V всероссийской конференции с международным участием/ Редакционная коллегия: Г.И. Воробьев и др. – Ростов–на–Дону, 2001;
9. Ненахов В.А., Ветелкина В.Е., Моисеева А.Е. Опыт лечения геморроя // Актуальные вопросы колопроктологии. Материалы V всероссийской конференции с международным участием/ Редакционная коллегия: Г.И. Воробьев и др. – Ростов–на–Дону, 2001.
10. Ривкин В.Л. и Капуллер Л.Л. Геморрой, – М., 1994.
11. Федоров В.Д. и Дульцев Ю.В. Проктология. – М., 1984.
Источники: http://www.newreferat.com/ref-8266-4.html, http://www.rmj.ru/articles/khirurgiya/Tromboz_gemorroidalynyh_uzlov/, http://studentmedic.ru/history.php?view=157