Карта вызова острый тромбофлебит
Острый тромбоз глубоких вен нижних конечностей: лечение, симптомы
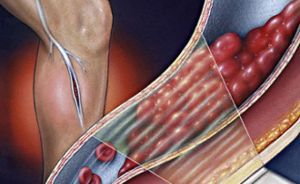
Острый тромбоз глубоких вен нижних конечностей.
Наиболее часто встречается у следующих категорий пациентов (группа риска):
- пожилые люди с малоподвижным образом жизни;
- онкологические больные;
- пациенты, у которых работа связана с длительным вынужденным положением ног;
- женщины, принимающие гормональные контрацептивы.
Симптомы и признаки острого тромбоза глубоких вен нижних конечностей
Жалобы. На первом месте стоит, обычно, отечный синдром. Больные жалуются на отечность (увеличение в объеме) одной ноги (хотя бывают случаи одновременного тромбоза вен обеих нижних конечностей), появившуюся в течение нескольких дней. Степень и уровень отечности могут быть различными. Отек может несколько уменьшаться после ночного сна.
Часть больных может жаловаться на боль в мышцах голени. Боль, в большинстве случаев не выражена и больные акцентируют внимание именно на выраженном отеке конечности (голени и стопы). Может быть чувство тяжести в пораженной конечности.
При осмотре: при одностороннем поражении глубоких вен нетрудно заметить асимметричный отек (увеличение в объеме) голени и стопы. При надавливании на область голени в течение нескольких секунд остается ямка, часто достаточно глубокая.
При пальпации икроножной мышцы может определяться болезненность, обычно умеренная. Но, как показывает опыт, диагностическая ценность этого симптома меньше, чем отека. Болезненность при пальпации икроножной мышцы нередко отмечают многие больные с варикозной болезнью и другими заболеваниями без тромбоза. Резких самостоятельных болей в икроножной мышце и резких болей при пальпации икроножной мышцы и напряжении мышц голени можно увидеть редко.
Очень важным признаком является диффузное уплотнение мягких тканей голени. В норме, при пальпации мягкие ткани (мышцы и подкожная жировая клетчатка) голени, обычно мягкоэластической консистенции (это еще зависит от развитости мышц и подкожной клетчатки). При тромбозе ткани становятся более упругими, плотными, малоподвижными. Особенно это заметно при сравнении с другой, здоровой конечностью. Часто при надавливании «ямка» остается не только на переднемедиальной поверхности голени (над большеберцовой костью), но и на задней поверхности. При этом важно отличить острый тромбоз от посттромботической болезни, от лимфостаза после перенесенного рожистого воспаления и посттравматического отека голени.
- длительный анамнез: отечность в течение нескольких месяцев или нескольких лет;
- кожа часто гиперпигментирована;
- имеются трофические нарушения;
- часто: в анамнезе переломы костей голени на стороне поражения, металлоостеосинтез
- анамнез короткий: отек появился несколько дней или несколько (2-3) недель назад;
- нет трофических нарушений кожи (если нет сопутствующей сосудистой патологии);
- анамнез: несколько недель или несколько месяцев назад перенесенное рожистое воспаление;
- кожа обычно гиперпигментирована, может быть повышенное шелушение кожи
- анамнез: травма несколько дней назад;
- кровоподтеки, гематомы на голени или выше
В любом случае необходимо выполнение УЗДГ глубоких вен нижних конечностей. При УЗДГ выявляются тромбы в глубоких венах, эхогенность тромбов может быть различной, в зависимости от давности заболевания.
Дифференциальная диагностика и диагноз острого тромбоза глубоких вен нижних конечностей
Требуется дифференциальная диагностика с еще одним заболеванием. Это киста Бейкера. При больших размерах кисты, учитывая анатомическое расположение вблизи подколенной вены, возможно сдавление глубоких вен с развитием отека голени. При этом дистальный конец кисты может быть расположен в верхней трети голени. Диагноз легко устанавливается при УЗИ. Если при этом (после выполнения УЗДГ) диагноз тромбоза исключается, лечение должно быть направлено на коленный сустав, так как киста Бейкера часто сопутствует деформирующему гонартрозу. Часто больные сами провоцируют отек голени ношением наколенника.
Лечение острого тромбоза глубоких вен нижних конечностей
При подозрении на тромбоз глубоких вен больной должен быть госпитализирован. При отказе больного от госпитализации и при подтверждении диагноза ультразвуковым исследованием, можно назначить фраксипарин (подкожно, при отсутствии противопоказаний), в течение около недели под контролем MHO. В дальнейшем больных переводят на Варфарин, так же под контролем MHO.
Надо иметь ввиду, что компенсаторные механизмы организма, даже при достаточно распространенном тромбозе, могут позволить сохранять какую-то двигательную активность. Самочувствие больных при этом может быть нарушено незначительно. Я наблюдал больного, у которого при УЗДГ обнаружен тромбоз обеих суральных вен, задних большеберцовых вен, подколенной вены, тромбоз распространялся до нижней трети поверхностной бедренной вены. При этом самочувствие больного было относительно удовлетворительным, отек конечности умеренным. Поэтому даже при небольшом подозрении на тромбоз глубоких вен нижних конечностей необходимо убедить больного госпитализироваться.
Тромбозы глубоких вен нижних конечностей нередко случаются у онкологических больных. При таких тромбозах клиника может быть выражена нечетко и диагностика при физикальном осмотре может быть затруднена. Но если мы знаем, что у больного онкологическое заболевание, тем более, если он получал химиотерапию, если даже нет четких признаков тромбоза, мы обязательно должны направить больного на УЗДГ вен нижних конечностей.
Случай из практики
Больной, 46 лет, перенес несколько недель назад операцию по поводу злокачественной опухоли головного мозга, выписан из стационара. Амбулаторно получал внутривенные капельные инфузии с маннитолом (для снятия отека мозга?). Так же получал дексаметазон в составе химиотерапии. Обратился с болями в правой ноге. Боли начались около 10 дней назад, невыраженные, решил обследоваться по настоянию медсестры, которая проводила внутривенные инфузии. При осмотре: незначительная, почти незаметная отечность правой голени в н3 и в ср3. Пальпация правой икроножной мышцы несколько болезненна. Одышки нет, пульс нормальный, самочувствие не нарушено. При УЗДГ выявлено: окклюзивный тромбоз глубоких вен правой голени (задние большеберцовые, малоберцовые, суральные вены, подколенная вена); передние болыпеберцовые вены проходимы. Верхняя граница тромбоза — средняя треть ПБВ (поверхностной бедренной вены). При этом поверхностная венозная сеть не расширена. В венах левой нижней конечности тромбов не обнаружено. Больной экстренно госпитализирован по «03».
10.1. Тромбофлебит
Тромбофлебит – воспаление вены с ее тромбозом. Может возникнуть в глубокой (межмышечной или внутримышечной) или поверхностной (подкожной) вене. Воспаление глубокой вены затрагивает маленькие вены (венозные пазухи) и большие вены (бедренные, подвздошные, подключичные), вызывая венозную недостаточность.
Патофизиология
• Формирование тромбов быстрее происходит в областях, где кровоток замедлен из-за большого скопления тромбина.
• Увеличение тромбов приводит к воспалительному процессу и фиброзу.
• Тромбофлебит глубоких вен, как правило, возникает из-за повреждения эпителия, ускоренного свертывания крови, уменьшенного кровотока.
• К группе риска относятся люди, долгое время соблюдающие постельный режим, пациенты после травмы, хирургических операций, родов, после использования гормональной контрацепции.
• Прогрессирование тромбофлебита глубоких вен может привести к легочной эмболии и смерти.
• Среди причин тромбофлебита поверхностных вен следует отметить травму, инфекционные заболевания, частое использование внутривенного катетера, раздражение от частого проведения диагностических венопункций.
• Тромбофлебит поверхностных вен ограничивает больного в движении, но редко приводит к легочной эмболии.
Первичный осмотр
• Проверьте жизненно важные параметры, включая температуру, отметьте наличие или отсутствие лихорадки.
• Осмотрите больное место – цвет кожи, температуру.
У некоторых пациентов отсутствуют симптомы тромбофлебита. При подозрении на воспаление глубоких вен необходимо определить наличие следующих признаков заболевания:
• Опухоль и цианоз больной руки или ноги.
• Признак Гоманса (J. Homans, 1877–1954) – болезненность икроножных мышц при пальпации.
При подозрении на воспаление поверхностных вен проверьте наличие следующих симптомов заболевания:
• Опухоль в поврежденном месте.
• Уплотнение тканей вдоль вены.
Первая помощь
• Уложите пациента в кровать, предупредите, что необходимо соблюдать постельный режим.
• Приподнимите больную руку или ногу.
• Приложите теплые примочки на место воспаления.
• Примените анальгетики, противовоспалительные средства (если это тромбофлебит поверхностных вен), гепарин, тромболитики (для острого, обширного, глубокого тромбоза вен).
Последующие действия
• При подозрении на тромбофлебит глубокой вены подготовьте пациента к допплерографии, плетизмографии, флебографии.
• Если тромбофлебит глубоких вен вызван полной венозной окклюзией, подготовьте пациента к операции (лигатура, пликация вен или клиппирование).
• Подготовьте пациента к эмболэктомии и введению в вену полого зонда или фильтра.
• Внимательно следите за изменениями, происходящими на поврежденном участке руки или ноги.
• Следите за появлением признаков легочной эмболии.
• После того как острый период заболевания пройдет, используйте антиэмболические повязки, благодаря которым пациент сможет снова передвигаться самостоятельно.
• Контролируйте терапию антикоагулянтами, используйте гепарин, протромбин.
• Следите за появлением симптомов кровотечения.
Превентивные меры
• После некоторых хирургических операций (особенно брюшных и тазовых) профилактические дозы антикоагулянтов могут уменьшить риск возникновения тромбофлебита и легочной эмболии.
• Чтобы предотвратить тромбофлебит у пациентов из группы риска, необходимо выполнять с больным, находящимся на постельном режиме, несложные упражнения, делать массаж, применять антиэмболические повязки.
195. Обследование больного с подозрением на тромбофлебит глубоких вен голени.
Тромбофлебит глубоких вен – это острое заболевание вен, характеризующееся формированием одного или нескольких тромбов в пределах глубоких вен нижних конечностей или таза с воспалением сосудистой стенки и реактивным спазмом. Большинство флебологов для обозначения острого поражения глубоких вен (trombophlebitis profundum) пользуются термином «флеботромбоз».
Задачи исследования больного с флеботромбозом: подтвердить или отвергнуть диагноз венозного тромбоза, определить локализацию тромбоза и его протяженность, установить характер проксимальной части тромба, опасность ТЭЛА; обнаружить бессимптомно протекающий венозный тромбоз в других сосудистых бассейнах, выявить причину венозного тромбоза.
Обследование больного с тромбофлебитом глубоких вен голени включает в себя несколько этапов:
1. Физикальное обследование.
Окклюзия 2-3 вен голени при сохраненной проходимости остальных берцовых вен не вызывает значительных нарушений венозного оттока из конечности. Клиника скудна: умеренная боль в икроножных мышцах, усиливающаяся при ходьбе и движениях в голеностопном суставе.
а) симптом Хоманса — возникновение неприятных ощущений, резкой болезненности в икроножных мышцах при тыльном сгибании стопы в голеностопном суставе в положении больного лежа на спине в первые 2-4 суток от начала заболевания.
б) Симптом Мейера (боль при сдавлении икроножных мышц ладонью с придавливанием их к костям голени).
в) Симптом Пайра (появление иррадиирующих болей в икроножных мышцах при надавливании ниже внутренней лодыжки, в проекции большеберцовой вены.
г) Симптом Лувельлубри (при покашливании в результате сокращения мышц брюшного пресса толчок давления крови передается до уровня очага тромбофлебита, вызывая боль).
д) Симптом Мозеса — болезненность при сдавлении голени в переднезаднем направлении и отсутствии неприятных ощущений при сдавлении голени с боков.
е) Симптом Ловенберга (острая боль в икроножной мышце при нагнетании воздуха в манжету сфигмоманометра, наложенную на среднюю треть голени, до давления 7,9- 19,9 кПа (60-150 мм рт. ст.)
ж) Разновидностью предыдущего диагностического приема служит симптом Опитца-Раминетца, для определения которого манжету сфигмоманометра накладывают, в отличие от пробы Ловенберга, на нижнюю треть бедра.
Диагноз упрощается, когда тромбируются все глубокие вены голени (передние и задние большеберцовые, малоберцовые), что бывает редко. При этом, как и при тромбозе подколенной вены, существенно нарушается венозный отток из голени. Она становится отечной, напряженной, периметр ее в средней трети увеличивается на 4 см и более. Появляется выраженный болевой синдром, возникают чувство распирания, тяжести, напряжения в конечности, небольшой цианоз кожи, заметно увеличивающийся в вертикальном положении пациента и после ходьбы. На голени образуется сеть расширенных подкожных вен через 2-3 дня от начала заболевания по мере уменьшения отека, появляется положительный симптом Пратта (глянцевая кожа и выступающий рисунок подкожных вен).
При переходе тромбоза на подколенную вену болезненность начинает определяться в подколенной ямке, и иногда из-за усиления болей полное разгибание конечности в коленном суставе становится невозможным.
В случае присоединения инфекции клиника флеботромбоза дополняется лихорадкой, ознобами, увеличением паховых лимфатических узлов.
2. Лабораторное обследование.
Наиболее информативными показателями выявления флеботромбоза следует считать экспресс-тесты, позволяющие определять появление фибрин-мономера, продуктов деградации фибрина (фибриногена), уровня Д-димера в плазме; при подозрении на наследственную тромбофилию целесообразно провести молекулярно-генетические исследования.
3. Инструментальное обследование.
а) ультразвуковое дуплексное сканирование: визуализируют просвет нижней полой, подвздошных, бедренных, подколенных вен и вен голени,
уточняют степень сужения просвета вены, его тип (окклюзивный, неокклюзивный), определяют протяженность тромба и его подвижность (флотирующий тромб). Тромбированная вена становится ригидной, несжимаемой, диаметр ее увеличен, в просвете можно визуализировать внутрисосудистые включения (тромботические массы). При окклюзивном тромбозе кровоток в просвете вены отсутствует, при неокклюзивном тромбозе можно наблюдать, как контрастное вещество обтекает тромб по узким, сохранившимся участкам просвета вены. При флотирующем тромбе отмечается неполная фиксация тромба к стенке вены, заметны движения верхушки тромба в такт дыханию.
б) рентгенконтрастная флебография: этому методу принадлежит решающее значение в диагностике флотирующих (неокклюзивных) тромбов, в особенности в случаях, когда при дуплексном сканировании не удается отчетливо визуализировать верхушку тромба. Основными рентгенологическими признаками острого тромбоза являются отсутствие контрастирования или «ампутация» магистральных вен, наличие дефектов наполнения в просвете сосуда. Последний признак свидетельствует о неокклюзирующем тромбозе. Видимые тонкие слои контрастного вещества, обтекающие тромб и видимые вокруг него полоски, называют симптомом «железнодорожных рельсов». Выступающая верхушка тромба может плавать над поверхностью окклюзированного сегмента или распространяться в просвет неокклюзированной вены. Расширение глубоких вен голени, подколенной и бедренной вен, длительную задержку в них контрастного вещества, выявляемыми при дистальной флебографии, считают косвенными признаками непроходимости подвздошных вен. Характер патологического процесса, препятствующего венозному оттоку из вен голени и бедра, определяют с помощью проксимальной (тазовой) флебографии.
в) магнитно-резонансная флебография: может быть использована для дифференциальной диагностики в сложных случаях. Тромботические массы при неокклюзивном тромбозе на MP-флебограммах выглядят как дефекты наполнения на фоне яркого сигнала от движущейся крови. При тромбе, окклюзирующем просвет вены, MP-сигнал от венозного сегмента, выключенного из кровообращения, отсутствует.
Источники: http://www.sweli.ru/zdorove/meditsina/kardiologiya/ostryj-tromboz-glubokikh-ven-nizhnikh-konechnostej-lechenie-simptomy.html, http://info.wikireading.ru/72890, http://studfiles.net/preview/4081721/page:142/



