Окклюзионный тромбоз без признаков реканализации
Реканализация вен
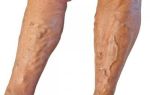
Ежегодно регистрируется 60-150 случаев венозного тромбоза на 100 тысяч человек. У каждого восьмого пациента подобное состояние осложняется тромбоэмболией легочной артерии, которая в половине случаев приводит к летальному исходу. Для спасения жизни важно своевременное лечение. Важным мероприятием по предотвращению тяжелых и опасных последствий тромбоза является реканализация вен.
Реканализация вен. Что это? Классификация.
Реканализация – процесс восстановления проходимости сосуда, просвет которого закрыт тромбом. Реканализация вены происходит одним из трех путей:
- естественная;
- медикаментозная;
- хирургическая.
Естественная реканализация – физиологический процесс. Она происходит под воздействием асептического фибринолиза. Сгусток устраняется самостоятельно практически в половине случаев. Помимо разрушения тромба возможна его реваскуляризация: он прорастает микрососудами, коллагеновыми структурами. Происходит восстановление проходимости сосуда и ускорение разрушения сгустка. Самостоятельное устранение закупорки возможно на этапе «рыхлого» тромба. При обрастании его соединительной таканью фибринолиз затруднен.
У здоровых людей реканализация происходит под воздействием белка плазмина спустя несколько дней после формирования закупорки – на начальной стадии развития.
Однако иногда организм не справляется с растворением тромба: сгущение крови, увеличение активности свертывания, генетическая предрасположенность, нарушение венозного кровообращения затрудняют этот процесс. Образовавшийся сгусток перекрывает просвет сосуда, может вызывать эмболию – опасное для жизни состояние. В этих случаях показана медицинская реканализация.
Диагностика сосудов

Необходимость проведения медицинской реканализации определяется с помощью инструментальных методов исследования. Состояние сосудов и степень нарушения кровотока оцениваются следующими методами:
- дуплексного сканирования – определения скорости кровотока по исследуемому сосуду и анатомические дефекты вен и артерий;
- ангиографии — рентгенологического метода, с помощью которого путем введения контраста обнаруживаются препятствия на пути кровотока: тромбы, сужения;
- компьютерной и магнитно-резонансной томографии — высокоточных методов диагностики, позволяющих обнаружить патологические процессы во всех органах и тканях, в том числе в кровеносных сосудах.
Медикаментозная реканализация
Консервативная, или медикаментозная, реканализация проводится при отсутствии угрозы жизни пациента. В ее основе лежит использование лекарственных средств, способствующих процессу восстановления сосудистого русла и разрушения тромба. Медикаментозная реканализация проводится в течение первых 3 суток с момента образования сгустка, а наибольшая эффективность достигается при проведении терапии в первые 6 часов. Применяются следующие виды препаратов:
- антикоагулянты;
- антиагреганты;
- тромболитические средства;
- ангиопротекторы.
Тромболитическая терапия
Тромболитические препараты (фибринолитики) запускают процесс рассасывания тромбов. В основе их действия лежит трансформация плазминогена в плазмин. Это белок в свою очередь расщепляет фибрин – основу тромба. Применение фибринолитиков имеет ряд противопоказаний, несоблюдение которых может спровоцировать опасные для жизни состояния, поэтому их прием должен проводиться только по назначению врача.
Применяются фибринолитики 3 групп:
- 1 поколения (Стрептокиназа, Урокиназа);
- 2 поколения (Альтеплаза, Проурокиназа, Актилаза);
- 3 поколения (Ретаплаза, Тенектеплаза).
Препараты 1 поколения – эффективные средства, однако они часто вызывают аллергию, также для них характерно действие на фибриноген и протромбин, факторы свертывания крови. Это создает опасность кровотечения. Недостатки первых лекарственных средств сглажены в препаратах 2 и 3 поколения. Они имеют избирательное действие и оказывают влияние на тромб. Эффекты разжижения крови не настолько выражены, как при использовании Стрептокиназы и Урокиназы.
Использование антикоагулянтов
Для ограничения роста закупорки сосуда применяются антикоагулянты. Использование их целесообразно именно для остановки увеличения диаметра и длины сгустка, влияние на рассасывание не так выраженно, как у тромболитиков. По механизму действия антикоагулянты классифицируются на средства прямого и непрямого действия.

Непрямые препараты снижают синтез витамина K в печени, вследствие этого тормозится образование тромбина. К ним относятся: дикумарины, монокумарины и индандионы. Прямые антикоагулянты влияют на факторы свертывания. Среди них: гепарин, гирудин, гидроцитрат натрия, данапароид.
Выбор группы препарата зависит от тяжести состояния больного, сопутствующих заболеваний и состояния свертывания. Для оценки последнего существует анализ – коагулограмма, она отображает активность системы крови в ходе лечения антикоагулянтами.
Антиагрегантная и ангиопротекторная терапия
Антиагрегантные средства блокируют агрегацию тромбоцитов. Для этих целей применяется ацетилсалициловая кислота (аспирин). Этот один из недорогих и распространенных препаратов используется для профилактики образования новых сгустков и остановки роста существующих.
Ангиопротекторы (Пентоксифиллин, Пармидин) повышают венозный тонус и снижают проницаемость капилляров. Вследствие этого уменьшается застой крови и увеличивается ее возврат к сердцу, уменьшается отечность капилляров, повышается их устойчивость, нормализуется микроциркуляция в пораженных тканях, снижается тромбообразование и улучшаются реологические свойств крови.
Хирургическая реканализация

В случае вероятности отрыва тромба, при закупорке вены жизненно важного органа, когда ожидание эффекта от приема медикаментозных средств недопустимо, проводится реканализация вен хирургическим путем. Также операция назначается при неэффективности лекарственной терапии. В таком случае предварительно отменяются антикоагулянты, так как их прием может спровоцировать кровотечение.
Проводятся следующие типы хирургической реканализации:
- Удаление тромба проводится малоинвазивно, используются методы эндоваскулярной терапии. Под местной анестезией выполняется разрез, в поврежденный сосуд вводится катетер и под контролем оперирующего врача подводится к месту локализации тромба. Далее сгусток захватывается и извлекается из вены.
- Шунтирование используется при невозможности удаления сгустка. Формируется обходной путь кровотока. Материалом служат собственные сосуды – вены, взятые для пластики, либо синтетические аналоги.
- Перевязка предполагает наложение лигатуры выше и ниже места сгустка, кровоток перераспределяется по мелким артериям и венам.
- Стентирование – вставка баллончика, расширяющего сосуд. Улучшается кровообращение и снижается агрегация тромбоцитов на пораженной стенке, но такая операция целесообразна лишь при постепенном тромбообразовании.
Не всегда операция проводится для восстановления кровотока. Реканализация пупочной вены выполняется для обеспечения доступа к печени и желчному пузырю при их патологии. Через катетер вводятся инфузионные растворы, при гнойном поражении органов к очагу доставляются антибактериальные средства.
Тромбоз вен нижних конечностей встречается у 10-20% населения. Это заболевание проявляется недостаточностью кровообращения и трофическими нарушениями. Для более полной реканализации глубоких вен необходимо проведение комплексной терапии: прием медикаментов, соблюдение режима, использование компрессионного трикотажа, при необходимости хирургическое лечение.
Реканализация тромба – зачастую длительный процесс, требующий внимания не только врачей, но и пациентов. Для достижения лучшего результата, а также для профилактики дальнейшего тромбообразования, пациент должен пересмотреть образ жизни, соблюдать диету и своевременно обращаться к врачу при первых симптомах болезни. Достижения современной медицины позволяют значительно увеличить вероятность полного выздоровления.
Видео: реканализация и стентирование ПБА
Эффективное лечение окклюзивного тромбоза вен нижних конечностей
Окклюзивный тромбоз венозных сосудов на ногах выражается в патологии, которая имеет очень острое течение. Начинают формироваться тромбы, которые полностью блокируют просвет венозных сосудов. В нашей статье мы рассмотрим заболевание со всех сторон. Выявим причины и симптомы. Поговорим о методах диагностики и лечения.

Почему появляется заболевание?
Первопричинами появления тромбоза ног могут являться как внешние, так и внутренние факторы. Внутренние факторы представляют собой генные мутации и предающуюся по наследству предрасположенность к недугу. Все эти факторы группируются в «триаду Вихрова». Поясним, что это такое:
Повышается вязкость крови, она становится более густой по консистенции. Начинаются проблемы с обменом веществ, поражаются почки, возникает риск развития онкологических заболеваний. Все эти критерии являются основными причинами недуга.
Медленный поток крови. Это нарушение нормального кровотока приводит к тому, что сосуды сдавливаются, возникает варикоз, появляются застои в нижней части конечностей.
Третья первопричина заключается в изменении структуры стенок венозных сосудов, что может случиться после травмирования или хирургических вмешательств.
Кроме того, причиной могут считаться инфекции или иммуноаллергические течения в организме человека, использование лучевой или химической методики лечения, использование тех или иных медикаментов.
Кроме того, существуют причины вторичного типа, которые являются вялотекущими и относят людей с такими проблемами в группу риска:
- Наличие лишнего веса.
- Проведение операций.
- Переломы.
- Табакокурение.
- Частые авиаперелеты.
- Болезни эндокринной системы.
- Период беременности.
Помимо этого, в группу риска попадают люди, которые ведут малоактивный образ жизни. Лица, которые по воле судьбы обязаны быть обездвиженными. Персоны, чья профессия предполагает длительное нахождение в вертикальном или сидячем положении.

Люди, которые часто используют авиаперелеты или пользуются услугами железнодорожных структур, также попадают в группу риска.
Все эти причины, сопровождающиеся окклюзией тромбообразовании, являются немаловажными.
Они приводят к медленной циркуляции крови, она не притекает в область сердца – провоцируется окклюзирующий тромбоз.
Симптоматика
Окклюзивный тромбоз ног не каждый раз можно определить на начальных стадиях, в этом его коварность. Возникновение сгустка крови может протекать без каких-либо ярких признаков. Не будут появляться неприятные ощущения.
Но с течением времен, недуг напомнит о себе не раз. Симптоматика будет базироваться, и видоизменяться из-за разнообразных факторов – стадии недуга, размеров тромба и области поражения.
На первой стадии заболевания при касании к болезненной зоне появляется неприятное ощущение. Резкость этого симптома может изменяться в зависимости от конкретного течения болезни.
Второй этап развития болезни характеризуется усилением отечности, область поражения может стать синей.
Кроме того, появляются такие симптомы, как:
- Судороги в голенях по ночам.
- Тяжесть в нижних конечностях.
- Повышение температуры и краснота в очаге заболевания.
- Усиление чувствительности.
- Больно наступать.
Если окклюзивная разновидность тромбоза ног находится в большой подкожной вене или в глубоком сосуде, то симптоматика будет не такой яркой. Однако отсутствие ярко выраженных признаков является основной опасность. Особенно стоит насторожиться тем, кто имеет такие симптомы как боль в грудной клетке.
Это обусловлено тем, что начинает свое развитие тромбоэмболия артерии легкого. Такое заболевание является одним из самых опасных, так как в 97 процентах случаев приводит к смерти пациента. Симптоматика заболевания характерна для неокклюзивных проблем с нижними конечностями.

Диагностика
Во время диагностирования заболевания, в первую очередь, необходимо определить место возникновения кровавого сгустка, его габариты и уровень распространения по венозному сосуду.
Если заболевание будет найдено своевременно, то терапия будет успешной и не приведет к неблагоприятным последствиям.
Чтобы четко определить наличие процесса патологии, используется такая диагностика тромбоза, как:
- Проведение общего лабораторного анализа крови, который определит наличие воспалительного процесса.
- Использование коагулограммы, для определения параметров разрастания процесса свертываемости крови.
- Анализ состава крови на онкомаркеры.
- Двойное сканирование.
- Контрастное исследование вен.
- Ультразвуковое исследование нижних конечностей.
- Рентгенография легких.
- Электрокардиограмма.

Окклюзионный тромбоз в венозных сосудах ног говорит о том, что появляется необходимость в лечении систематического характера. Основным критерием для направления терапии этого заболевания является ориентир на ликвидацию всех ярких симптомов болезни.
Кроме того, важно облегчить состояние пациента в целом и сделать все, чтобы максимально улучшить качество его жизни. Также необходимо следить за тем, чтобы недуг не прогрессировал.
Стоит исключить риск появления сопровождающих осложнений, которые несут явную угрозу не только для здоровья, но и для жизни пациента.
В целом заболевание позволяет лечиться в условиях амбулатории, что подразумевает применение консервативных методик лечения. В большинстве случаев обладателям заболевания прописывают лекарства, которые фиксируют сгусток крови.
Это дает возможность приведения в норму процессов кровообращения. Использование медикаментов подразумевает включение таких средства, как флеботоники и препараты обезболивания.
Стоит отметить, что назначение препаратов и установку четкой дозировки может проводить только лечащий врач. Это происходит в индивидуальном порядке.
Если пациент имеет тромбоз глубоких вен нижних конечностей и тромбофлебит вен под кожей, который классифицируется, как острый, да и к тому же подкрепляется осложнения, то назначаются особые методы лечения. Эти процедуры проводятся только в условиях стационара. Медикаменты вводят при помощи шприца либо через катетер.

В особо сложных ситуациях, когда происходит поражение сосудистой системы, которая находится под глубоким покровом кожи, можно применить лишь один метод лечения – операция вен нижних конечностей.
Главные показания, которые подразумевают проведение операции, сопровождаются такой симптоматикой, как:
- Сдавливание тромбов опухолями или лимфоузлами.
- Слишком высокий риск обрыва сгустка крови.
- Развитие острого течения воспалительного процесса.
Чтобы лечение заболевания было наиболее эффективным и оперативным, больной должен соблюдать ряд правил:
- Насколько это возможно сократить количество физических нагрузок, чтобы доставить поврежденной конечности максимальный комфорт и покой.
- Употреблять обильное количество чистой питьевой воды. Объем – не меньше двух с половиной литров в день. Это необходимо для того, чтобы уменьшить плотность и вязкость крови, сделать ее жиже. Такие меры снижают риск появления кровавого сгустка.
- Необходимо следовать принципам правильного питания, стоит избегать употребления алкоголя, жирной еды, жареных блюд и пищи, богатой холестерином.
Окклюзивный тромбоз, который располагается в районе нижних конечностей — сложное заболевание, которое может привести не только к крайне степени инвалидности, но и к смерти пациента. Поэтому необходимо преждевременно ее лечить и осуществлять меры профилактики.

Прогноз недуга
Все четко взаимосвязано с тем, где располагается сгусток крови и каковы его размеры. Сам по себе окклюзивный тромбоз не несет особой опасности. Все потому, что обтурирующий тромб очень четко прикрепляется к стенке венозного сосуда и целиком перекрывает отток крови.
Тромб, который располагается возле стенки, тоже не сильно опасный, так как он не может начать дальнейший рост и перерасти во флотирующийся. Однако вероятность отрыва тромба, который стал флотирующимся очень высокая.
Если заболевания классифицируется в качестве следствия влияния факторов короткого воздействия, которые сопровождаются необходимостью в ограничении движений. Если факторы, которые провоцируют развитие недуга, не прекратят свое дальнейшее развитие, то сгустки крови смогут появляться вновь, даже после успешного итога терапии.
Меры профилактики
Чтобы лечение окклюзивного тромбоза классифицировалось как наиболее эффективное, необходимо следовать мерам профилактики:
- Следует уменьшить уровень нагрузок физического типа, чтобы обеспечить проблемной зоне состояние покоя.
- Стоит использовать эластичные бинты и компрессионное белье, чтобы максимально привести в норму состояние кровотока.
- Необходимо следовать принципам правильного питания, соблюдать баланс полезных микроэлементов. Употребление жиров, солей и алкоголя стоит минимизировать.
Кроме того, стоит как можно чаще менять статические позы, иногда разминаться. Попробуйте сидеть или стоять так, чтобы как можно меньше сдавливать сосуды. Например, не кладите одну ногу на другую. Стоит приобретать удобную одежду, не пользоваться ремнями.
Теперь вы знаете о таком заболевании, как окклюзивный тромбоз. Важно вовремя распознать недуг, для этого стоит внимательно относиться к своему здоровью, особенно если вы попадаете в группу риска. Если у вас диагностировали эту неприятную болезнь, то важно безукоризненно следовать предписаниям лечащего врача.
Стоит тщательно учитывать все дозировки и правила приема медикаментов. Если потребуется лечение в стационаре, то нельзя от него отказываться, так как это может привести к риску появления осложнений. Мы желаем вам крепкого здоровья.
Что нужно знать про окклюзивный тромбоз глубоких и поверхностных вен
 Окклюзивный тромбоз – это такой вид закупорки сосудов, при котором просвет вены полностью перекрыт. Начало заболевания характеризуется закупоркой вен в области голени с дальнейшим распространением процесса на область большой подкожной вены, в случае отсутствия лечения.
Окклюзивный тромбоз – это такой вид закупорки сосудов, при котором просвет вены полностью перекрыт. Начало заболевания характеризуется закупоркой вен в области голени с дальнейшим распространением процесса на область большой подкожной вены, в случае отсутствия лечения.
На данном этапе симптоматика не проявляется, так как венозный отток не нарушается.
Факторы риска
Основные факторы риска развития тромбоза условно можно разделить на две группы:
- вызванные внешними причинами;
- причиной которых есть генетические мутации, наследственная предрасположенность.
Причин окклюзивного тромбоза (как и любого другого вида) всего три. Они имеют своё название «триада Вирохова» и состоит она из следующих факторов:
- Замедленный кровоток. Данная причина приводит к застойным процессам в сосудах и наиболее часто связана с варикозом, сдавливанием сосудов.
- Повышенная свертываемость крови. Наиболее часто проявляется при онкологических заболеваниях, проблемах с печенью, нарушениях обмена веществ.
- Измененная структура стенок вен. Проявляется после травм, инъекций, операций. Также причиной может стать иммуноаллергический либо инфекционный процессы.

Кроме этого причиной возникновения тромбоза может быть химическое или лучевое лечение опухолей, прием препаратов, влияющих на свертываемость крови
Появление тромбов чаще бывает у людей, которые ведут малоактивный образ жизни, часто путешествуют различным транспортом: машиной, самолётом, поездом (синдром путешественника), а также работают за компьютером.

Характерные симптомы
Симптомы заболевания зависят от множества факторов: степени распространения по сосудам, стадии, типа, величины поражённого участка.
Начальная стадия отличается тем, что болевые ощущения начинают возникать после касания к поражённому участку. Интенсивность ощущений может варьироваться в зависимости от конкретного случая.
Далее возникает внезапный отек, который очень быстро увеличивается. Если развивается окклюзивный тромбоз большой подкожной вены, может наблюдаться цианоз кожного покрова нижней конечности.
Если окклюзивный тромбоз присутствует в глубоких венах нижних конечностей, симптоматика может проявляться незначительно, а в некоторых случаях заболевание вообще бессимптомно.
Иные симптомы, которые зачастую присутствуют у пациента:
- ночные судороги;
- покраснение;
- отечность;
- тяжесть в ногах;
- жар в пораженной зоне;
- повышение чувствительности в месте локализации тромбоза, боль при ходьбе, прикосновении.
Окклюзивный тромбоз локализуется чаще всего в венах, расположенных в голени с постепенным распространением. Различается тромбоз глубоких и поверхностных вен ног. Крайне редко поражаются вены таза.
Диагностические методы и анализы

Главная задача диагностики – определить место расположения тромба и степень его распространения.
Вовремя обнаруженная проблема гарантирует начало своевременного лечения, что даст возможность вылечиться и избежать тяжелых последствий.
Если пациент выявил у себя хотя бы один из вышеперечисленных симптомов, следует сразу же обратиться к врачу, который назначит необходимые анализы и исследования:
- общий анализ крови: он позволит выявить наличие воспалительных процессов (повышенный СОЭ), повышение концентрации пептидов С-реактивных, лейкоз, фибриногены;
- коагулограмма покажет тенденцию роста свертываемости крови;
- исследование Д-Димера;
- берется кровь на онкомаркеры;
- дуплексное сканирование – самый распространённый метод исследования, при котором на экран выводится цветное двухмерное изображение (даёт представление о состоянии стенок сосудов, работе клапанов, движении крови);
- для того чтобы определить местонахождение тромба в вену вводится контрастное вещество, после этого на рентгене видны поражённые участки;
- делается УЗИ конечностей;
- исследование легких при помощи рентгена;
- ЭКГ.
Комплекс терапевтических мер
Лечение окклюзивного тромбоза производится консервативно. На 3-5 дней рекомендуется соблюдение постельного режима. Обязательно должны быть назначены противовоспалительные препараты и антикоагулянты, которые будут бороться с повышенной свёртываемостью крови:
- антикоагулянты: Гепарин, Клопидогрель, Фраксипарин, Варфарин, Клексан, Тиклопидин;

- противовоспалительные нестероидные препараты: Олфен, Диклоберл, Мелбек;
- реологические препараты: Трентал, Реосорбилакт, Тивортин, Пентоксифилин;
- простагландиновые препараты: Алпростан, Вазапростан, Ипомедин;
- глюкокортикоиды: Метиллпреднезолон.
В комплексе с приемом лекарственных препаратов необходимо носить компрессионное белье, которое значительно улучшит кровоток.
Проводится тромболизис – при помощи катетера в вену вводится специальное вещество, которое растворяет сгустки крови. При тяжёлых формах необходимо хирургическое вмешательство по удалению тромбов. Назначаются физиопроцедуры.
В результате своевременного лечения нормальная проходимость вен восстанавливается через 6 месяцев. Если же пустить все на самотек и запустить заболевание, это чревато ампутацией конечностей в результате гангрены.
Другой исход событий также не радужный, так как до 70% пациентов уже через три года могут получить инвалидность ввиду хронической венозной недостаточности.
Профилактические мероприятия
Профилактика направлена на предотвращение образования тромбов, нормализацию кровотока, устранение гиперкоагуляции. Для этого применяются следующие методы:
- бинтование эластичными бинтами;
- ведение активного образа жизни и регулярные тренировки;
- волновая пневматическая компрессия голеней и бедер.
Источники: http://bloodvessel.ru/prochee/rekanalizatsiya-ven, http://vylechivarikoz.ru/sosudy/okklyuzivnyj-tromboz.html, http://stopvarikoz.net/tromb/okklyuzivnyj-tromboz.html