Опухолевый тромбоз правых почечных вен
Оперативное лечение больных раком почки с инвазией в нижнюю полую вену
Опухолевая инвазия нижней полой вены, являясь грозным осложнением, встречается в 3,5 — 9% случаев рака почки, прогноз при этом неутешительный.
Инвазия нижней полой вены опухолью в 50% случаев ничем не проявляется [Walsh, 1977; Esho, 1978]. Наличие первичной опухоли в почке еще не означает ее распространения в нижнюю полую вену. Однако имеются некоторые клинические проявления, которые могут дать повод подозревать это осложнение. К ним относятся:
- наличие варикоцеле, не исчезающего в положении лежа; если оно слева, то можно думать об инвазии как левой почечной, так и супраренальной части нижней полой вены, а если справа или с обеих сторон — то об обструкции последней;
- отеки нижних конечностей без венозной недостаточности в анамнезе (эти отеки вместе с протеинурией и гематурией дают все основания подозревать наличие опухолевой обструкции средней части нижней полой вены или тотального поражения последней);
- наличие расширенных вен передней брюшной стенки типа „головы медузы»;
- наличие синдрома Бадда-Киари, который развивается из-за прорастания опухоли в печеночные вены либо вторичного опухолевого тромбоза последних и выражается в боли в области печени, болезненной гепатомегалии, асците, желтухе и снижении функции печени;
- В редких случаях венокавальной обструкции, достигающей правого предсердия, может выслушиваться грубый систолический шум в третьем — четвертом межреберье слева и определяться признаки перегрузки правого предсердия на ЭКГ.
Диагностика. Поскольку клинические данные инвазии нижней полой вены опухолью недостаточны, ангиография остается единственным достоверным способом оценки состояния нижней полой вены. После уточнения диагноза опухоли почки при помощи артериографии, независимо от размеров опухолевого узла, обязательным является выполнение венокавографии. Опухолевая инвазия нижней полой вены венографически проявляется следующими признаками: 1) смещение нижней полой вены в противоположную от опухоли сторону; 2) краевое вдавление нижней полой вены; 3) сужение просвета нижней полой вены; 4) нечеткость контуров нижней полой вены; 5) наличие дефекта наполнения нижней полой вены с неровными зазубренными контурами; 6) окклюзия нижней полой вены; 7) наличие венозного рефлюкса по окольным венам.
Флотирующий опухолевый тромб может омываться контрастным веществом со всех сторон, и в таких случаях на венокавограммах он выявляется только ампулообразным расширением нижней полой вены выше места впадения почечной вены. Однако при этом на контуре нижней полой вены должна быть краевая „зарубка», соответствующая месту впадения тромба в просвет вены.
Прорастание опухолевого тромба в нижнюю полую вену вдоль почечной вены при относительно сохранном ее просвете распознается по характерной картине на венокавограммах — краевому дефекту наполнения стенки нижней полой вены в месте впадения в нее почечной вены при наличии венограммы этой почки.
Между размерами опухоли в почке и опухолевым тромбозом почечной и нижней полой вен не существует параллелизма, поэтому почечная флебография и венокавография должны обязательно выполняться при раке почки.
Таким образом, венографически можно определить верхнюю и нижнюю границу опухолевого тромба, выделить следующие виды его инвазии в нижней полой вене и соотношение последней с опухолью: 1) сдавление опухолью нижней полой вены или с интимным спаянйем с ее стенкой; 2) распространение опухоли вдоль почечной ножки с прорастанием стенки нижней полой вены; 3) инвазия в виде флотирующего опухолевого тромба; 4) смещенная опухолевая инвазия.
Каждый из этих видов опухолевой инвазии требует соответствующего оперативного пособия.
При раке правой почки со сдавлением опухолью нижней полой вены без или с интимным спаянйем с ее стенкой операция не представляет особой трудности. В связи с опасностью разрыва стенки нижней полой вены и кровотечения необходимо выделение вены вверх и вниз от места спаяния с опухолью. В случае повреждения вены разрыв ее зашивают непрерывным шелковым швом. В крайнем случае возможна перевязка нижней полой вены.
При распространении опухоли вдоль правой почечной ножки с прорастанием устья почечной вены и стенки нижней полой вены и при смещенной опухолевой инвазии выполняется краевая резекция нижней полой вены с последующим ее ушиванием.
Более распространенная опухолевая инвазия нижней полой вены по окружности или в проксимальном направлении не является препятствием к удалению опухоли, если в патологический процесс не вовлечено устье левой (противоположной) почечной вены или если последнее остается проходимым после ушивания проксимального конца нижней полой вены. В этом случае производится сегментарная резекция нижней полой вены.
Значительные трудности возникают в тех случаях, когда опухоль, прорастая вниз, достигает левой почечной вены так, что при ушивании культи нижней полой вены нарушается венозный отток из левой почки. В таком случае в зависимости от развития венозных коллатералей имеются два выхода из создавшегося положения: 1) при достаточном коллатеральном венозном оттоке, что устанавливается на операционном столе на основании сохраненной экскреторной функции при пережатии почечной вены, перевязывают левую почечную вену и производят резекцию нижней полой вены в требуемых масштабах; 2) при отсутствии или недостаточности коллатерального венозного оттока допустимые границы резекции нижней полой вены теоретически могут быть расширены благодаря использованию венозного аутотрансплантата, взятого из нижней полой вены ниже тромба; 3) при инвазии нижней полой вены в виде флотирующего тромба вначале выполняется временное прерывание кровотока в нижней полой вене для предупреждения миграции фрагментов опухолевого тромба, затем вскрывается нижняя полая вена и удаляется тромб, после чего ушивается дефект нижней полой вены.
Для прекращения венозного кровотока выше тромба нижняя полая вена выделяется по всей окружности (при необходимости перевязывается поясничная вена), пережимается выше и ниже впадения в нее почечных вен за пределами распространения тромба. Пережимаются также артериями вена левой почки. Необходимо отметить, что одно пережатие нижней полой вены не является достаточным. Следует перекрывать артерию почки, пораженной опухолью, специальным баллоном-катетером. При этом обескровливание почки и уменьшение ее размеров позволяют свободнее манипулировать на почечной и нижней полой венах и, таким образом, снизить риск фрагментации опухолевого тромба в этих сосудах.
При подобной тактике проблема удаления опухолевого тромба решается следующим образом: если опухолевый тромб заполняет почечную вену и лишь своим концом проникает в нижнюю полую вену, то для его удаления и ушивания венозной стенки достаточно применить зажим Сатинского.
Если опухолевый тромб внедрился в нижнюю полую вену и конец его находится выше впадения почечной вены, то накладывают турникеты на нижнюю полую вену выше левой и ниже правой почечных вен. Затем накладывают турнике ты на артерию и вену левой почки и «вскрывают нижнюю полую вену по ходу правой почечной вены, устье которой иссекают. Одним блоком удаляется почка, пораженная опухолью, почечная вена и опухолевый тромб из нижней полой вены. Дефект последней закрывается непрерывным шелковым или этиконовым швом.
Если опухолевый тромб распространяется до печеночных вен и выше, то лучше пользоваться торакоабдоминальным доступом в восьмом межреберье справа. При этой ситуации, чтобы достичь супраренальной части нижней полой вены, приходится пересечь правые треугольную и коронарную связки печени и пожертвовать соответствующими поясничными и нижними печеночными венами [McCullough, Git-tes, 1974]. Такая операция весьма травматична и нередко выходит за пределы компенсаторных возможностей организма больного.
При раке левой почки оперативное лечение больных с инвазией опухолевого тромба в нижнюю полую вену представляет весьма сложную проблему. В этом случае необходимо мобилизовать аорту, чтобы подойти и удалить необходимый участок нижней полой вены.
Для облегчения этого этапа операции предлагают пользоваться торакофренолюмбальным или торакоабдоминальным доступом. Эти операции травматичны, сопровождаются высокой летальностью (15%) и поэтому пока выполняются редко. При выполнении подобных операций следует избегать извлечения опухолевого тромба кюреткой, а Также наложения турникета на затромбированную вену с целью достижения прикавального сегмента почечной вены, чтобы максимально дальше ее перевязать. Эти приемы приводят к мобилизации, фрагментации и миграции опухолевого тромба.
Единственно правильной тактикой следует считать широкое выделение нижней полой вены в области впадения в нее почечных вен. Если опухолевый тромб входит в нижнюю полую вену, то необходимо наложить турникет на последнюю выше и ниже тромба, а при необходимости также на артерию и вену противоположной (правой) почки. Для предупреждения ретроградного тока крови по левой почечной вене и облегчения нефрэктомии целесообразно до операции окклюзировать или эмолизировать левую артерию. Остальной ход операции аналогичен операции на правой почке.
Хирург, выполняющий оперативное вмешательство на нижней полой вене, должен иметь в виду, что на долю ее инфраренальной части приходится 25 — 33% от сердечного венозного притока, на долю почечных вен — 25 % и печеночных вен также 25%. Поэтому при пережатии нижней полой вены на уровне правого предсердия резко снижается минутный объем сердца, что не происходит или мало меняется при пережатии нижней полой вены ниже печеночных вен.
После удаления опухолевой массы из нижней полой вены преднамеренно вызывают кровотечение из нее, которое способствует смыванию неудаленных фрагментов опухолевого тромба. Такой прием выполняется ну тем снятия турникета, наложенного на нижнюю полую вену ниже тромба при неснятом турникете выше тромба.
«Оперативная урология» — под редакцией академика АМН СССР Н. А. ЛОПАТКИНА и профессора И. П. ШЕВЦОВА
Возможности и роль предоперационной ультразвуковой диагностики опухолевого тромбоза нижней полой вены при раке почки

Легкость и удобство в новом объеме.
У постели пациента, в операционной или на спортивной площадке — всегда готов к использованию.
Известной особенностью рака почки является относительно частое, по сравнению с другими опухолями, его распространение по венозным коллекторам как по пути наименьшего сопротивления инвазивному росту. Термином «венозная инвазия» обозначают распространение опухоли по просвету сосуда без обязательного прорастания сосудистой стенки.
Этот факт нашел отражение в классификации TNM рака почки, согласно которой распространение опухолевого тромбоза на почечную вену и нижнюю полую вену (НПВ) ниже диафрагмы соответствует стадии Т3б, а выше — стадии Т3с (при отсутствии более глубокой инвазии окружающих тканей, соответствующей стадии Т4). В зависимости от протяженности и отношения к печеночным венам выделяют четыре уровня тромбоза НПВ: периренальный, подпеченочный, внутрипеченочный (относятся к стадии Т3в) и надпеченочный (внутриперикардиальный или внутрипредсердный) (относится к стадии Т3с).
По данным, приведенным в литературе, венозная инвазия НПВ при раке почки отмечается в 4-10% случаев и чаще встречается при поражении правой почки, что, вероятно, связано с меньшей длиной правой почечной вены. Примерно в 60% случаев тромбоз распространяется выше почечной ножки. Опухолевый тромбоз может распространяться не только по почечным венам и НПВ, но и по печеночным, надпочениковым и гонадным венам. В ряде случаев возможно ретроградное распространение тромбоза НПВ. Как правило, эта часть тромба имеет не опухолевое происхождение, а представлена кровяными сгустками [2, 3].
Клинические проявления опухолевого тромбоза НПВ обусловлены нарушением венозного оттока. Опухолевой тромбоз НПВ можно заподозрить у больных с отеками нижних конечностей, остро развившимся варикоцеле или расширением подкожных вен передней брюшной стенки, протеинурией и клиникой эмболии ветвей легочной артерии. При постепенном нарастании окклюзии и развитии коллатералей клинические проявления заболевания могут быть невыраженными или вообще отсутствовать [2].
Венозная инвазия относится к факторам неблагоприятного прогноза. Однако при многофакторном регрессионном анализе (Сох) единственным достоверным прогностическим признаком, влияющим на выживаемость, оказалась радикальность выполненного хирургического вмешательства. Тенденция к достоверности отмечена лишь при оценке влияния протяженности тромбоза. Пятилетняя выживаемость радикально прооперированных пациентов с опухолевым тромбозом (при отсутствии других неблагоприятных факторов прогноза) мало отличается от выживаемости больных со стадией Т3а рака почки. По данным М.И. Давыдова и В.Б. Матвеева [1] она составляет 62,3%, а 10-летняя — 52% (!). Общая выживаемость составила 48,9 и 26%, а скорректированная — 55 и 39,6% соответственно. Полученные результаты говорят о том, что хирургический фактор играет большую роль, и необходимо максимально радикально выполнять нефрэктомию с тромбэктомией [2, 3, 7].
Эти обстоятельства налагают особую ответственность на врача ультразвуковой диагностики в предоперационной (при необходимости и интраоперационной) оценке распространенности опухолевого тромбоза для определения анатомического доступа и выработки рациональной тактики хирургического вмешательства, а также для обеспечения адекватного анестезиологического пособия.
Ультразвуковой метод является высокоинформативным, малоинвазивным и относительно дешевым в диагностике венозной инвазии рака почки. В ряде случаев требуется дополнить обследование магнитно-резонансной томографией или ангиографией, как правило, у тучных больных и/или при наличии выраженного метеоризма. Относительным недостатком УЗИ является зависимость результатов от квалификации врача и класса используемой аппаратуры [4-6].
Материалы и методы
Обследование больных мы проводили на ультразвуковом аппарате экспертного класса с применением конвексного датчика с частотой сканирования 2-5 МГц и линейного датчика с частотой сканирования 4-9 МГц для детализации изображения. При этом использовали режимы тканевой гармоники и допплерографии, в отдельных случаях — псевдотрехмерную реконструкцию изображения. Во время исследования пациенты лежали на спине и/или на левом боку.
Результаты
При исследовании в В-режиме в просвете НПВ определялись изоэхогенные или смешанной эхогенности массы (рис. 1), распространявшиеся из синусных структур почки по почечной вене, окклюзивного или неокклюзивного характера, с наличием псевдофлотирующего (т.е. с единственной точкой фиксации) компонента или без него. У больных астенического и нормостенического телосложения можно было выполнить компрессионную пробу с полным или частичным отсутствием сдавления просвета НПВ. В ряде случаев определялось расширение просвета НПВ в проекции тромба. При использовании цветового допплеровского картирования (ЦДК) отмечался дефект заполнения на картограмме при неокклюзивных тромбозах (рис. 2) и отсутствие прокрашивания просвета вены при окклюзивном поражении (рис. 3, 4). В редких случаях при использовании режима ЦДК была возможна визуализация мелких кровеносных сосудов в тромботических массах (рис. 5). Однако чаще всего зафиксировать этот феномен не удается, вероятно, в результате аномального характера ангиогенеза в опухолевой ткани.
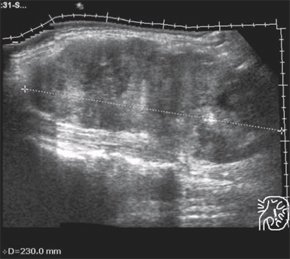
Рис. 1. Тотальный тромбоз нижней полой вены. Просвет вены расширен, заполнен тромботическими массами смешанной эхогенности.
Причины развития и способы лечения тромбоза почечных вен
Тромбоз почечных вен характеризуется их закупоркой и является заболеванием преимущественно вторичного характера. Патология имеет выраженную симптоматику и способна стремительно развиваться, что чревато появлением осложнений. Чтобы предупредить и не допустить последствия тромбоза, необходимо своевременно пройти диагностику и приступить к терапевтическим мероприятиям.
Что такое тромбоз почечных вен?
Тромбоз почечных вен (ТПВ) характеризуется резким повышением артериального давления, провоцирующего воспалительные процессы с болезненной симптоматикой.
Заболевание представляет собой закупорку кровяным сгустком вен, отвечающих за кровоснабжение и работоспособность почек. Возникают тромбы из-за изменения состава крови и сопровождаются истончением сосудистой стенки.
Патогенез тромбоза заключается в застое сгустков, блокирующих обеспечение почечного отдела необходимыми веществами, вследствие чего возникают нарушения в работе внутреннего органа. Патологический процесс тромбообразования может развиваться как в области одной из почек, так и охватывать оба органа сразу.
Согласно МКБ, болезнь проявляется в одной из двух форм:
- острой, активно поддающейся лечебному процессу;
- хронической, требующей обязательного хирургического вмешательства.
ВАЖНО! Стремительное прогрессирование каждой из форм почечного тромбоза вен и артерий приводит к нарушениям работы системы кровоснабжения почечного отдела с дальнейшим развитием хронических и острых заболеваний, в частности, почечной недостаточности.
Причины патологии
Причинами развития ТПВ чаще всего являются первичные заболевания и патологии. К их перечню относятся:
- гиперкоагуляция как последствие нефротического синдрома;
- липоидный нефроз;
- гломерулонефрит;
- варикоз в острой форме;
- почечный васкулит;
- эритремия;
- сердечная недостаточность;
- мигрирующий тромбофлебит;
- нефропатия;
- системная красная волчанка;
- нарушения белкового обмена в организме (амилоидоз);
- возникновение и развитие злокачественных новообразований и опухолей;
- сосудистые аномалии;
- заболевания и патологические процессы в органах забрюшинного пространства;
- аневризма аорты.
Также на развитие тромбообразования в области почек могут повлиять внешние факторы, в числе которых:
- период беременности у женщин;
- применение курса гормональных препаратов, включая пероральные средства контрацепции и эстрогены;
- сильное обезвоживание организма;
- употребление наркотических препаратов, в частности, кокаина.
СПРАВКА! Наиболее часто ТПВ охватывает одну почку, которая уже подвержена распространению заболевания. Первичный же тромбоз наблюдается в большинстве случаев у детей.
Симптоматика ТПВ
При медленном течении тромбоза выраженные симптомы могут отсутствовать. Возникновение тромбообразования в почечном отделе со стремительным развитием патологии является острой стадией ТПВ. Проявления болезни данной формы включают следующие признаки острого тромбоза почечных вен:
- тошнота и рвота;
- болезненные ощущения в поясничном отделе;
- кровянистые выделения при мочеиспускании;
- повышение температуры тела;
- отечность конечностей;
- бледность кожного покрова;
- снижение количества выделенной мочи.
СПРАВКА! Одностороннее поражение почечного отдела может сопровождаться болезненностью только с одной стороны поясничного отдела. Чаще этот признак возникает при опухолевом новообразовании, вызвавшем тромбоз правой почечной вены, когда характерные для него боли в пояснице сильнее ощутимы с правой стороны.

Кроме того, могут присутствовать и другие симптомы заболевания, совпадающие с признаками болезней, вызвавших ТПВ. Так, при тромбозе глубоких вен часто проявляется симптоматика венозной тромбоэмболии, при наличии опухолей тромбообразование сопровождается внешними признаками рака — резким снижением веса, слабостью, потерей аппетита.
Хронический тромбоз почечных вен является следующей после острой формы стадией патологии и сопровождается дополнительными симптомами:
- переменный характер болезненных ощущений в поясничном отделе (ноющий, тупой);
- чрезмерное выделение белка при мочеиспускании (протеинурия);
- артериальная гипертензия.
Также при медленном развитии почечного тромбоза возможна адаптация организма к изменениям в работе кровеносной системы и особенностям кровоснабжения, вследствие чего явная симптоматика заболевания на хронической стадии исчезает.
Диагностика патологии
Чтобы своевременно обнаружить ТПВ, необходимо пройти аппаратную и инструментальную диагностику (в зависимости от возможностей и условий клиники) для обследования сосудов почечного отдела, а также диагностические мероприятия, направленные на исключение заболеваний с похожими симптомами.
Установить диагноз ТПВ помогут такие исследования:
- Венография, при помощи которой в полной мере можно определить характер и тяжесть поражения почечных вен.
- КТ-ангиография, результаты которой позволяют оценить состояние сосудов.
- Анализ крови для исследования ее состава, изменяющегося при тромбозе.
- Анализ мочи, позволяющий определить наличие в жидкости кровяных и белковых примесей вследствие развития патологии.
- Изучение лечащим врачом анамнеза больного для определения причины возникновения ТПВ.
- Опрашивание пациента, во время которого врач должен быть уведомлен больным о приеме им препаратов и наличии у него заболеваний.
- Пальпация и осмотр для определения внешних признаков патологии (отечности и опухания почек).
- Урография для установления размеров почек и их работоспособности.
- Коагулограмма, необходимая для оценки свертываемости крови и стадии тромбообразования.
- Рентген почечных артерий, который нужен для подтверждения диагноза.
Для исследований во время прохождения дифференциальной диагностики назначают следующие процедуры:
- Визуализация сосудов печени, необходимая для исключения заболеваний печеночного отдела с похожей симптоматикой.
- Цистоскопия, которая дает возможность исключить заболевания мочеполовой системы, в частности, гломерулонефрит.
- Радиоизотопная ренография и динамическая нефросцинтиграфия, позволяющие определить уровень симметричности патологии почек, и при его отклонении — исключить из возможных диагнозов нефропатию.
- Биопсия почек, которая позволяет точно определить или исключить заболевания амилоидозом и гломерулонефритом.
- УЗИ почек и допплерография, в ходе которых есть возможность изучить и оценить структуру почек и их магистральных сосудов и исключить почечную колику.
Комплексная диагностика позволяет точно установить тяжесть развития патологии, а также ее причину, на основе которой выбирается лечение.
Лечение тромбоза почечных вен
Лечение ТПВ включает медикаментозную терапию, а также при тяжелых стадиях развития патологии — хирургическое вмешательство.
ВНИМАНИЕ! Самостоятельно назначать препараты, а также отменять их прием больному запрещается, так как это может привести к осложнениям!
Медикаментозная терапия
Проходить лечение ТПВ требуется исключительно в больничных условиях с соблюдением постельного режима. Применение медикаментов является обязательной частью лечебных мер при почечном тромбозе. Больному, по назначению врача, необходимо принимать препараты из группы антикоагулянтов. Их действие направлено на разжижение крови в организме, предупреждение тромбообразования и устранение уже имеющихся тромбов. Наиболее часто из таких медикаментов применяют:
- Гепарин натрия в виде раствора для инъекций.
- Варфарин в таблетках — в случаях, когда нет необходимости проведения операции.
Антикоагулянтная терапия должна быть начата сразу после установления точного диагноза и может продолжаться от 6 до 12 месяцев. В отдельных ситуациях у пациентов с нарушениями свертываемости крови есть потребность в применении таких препаратов до конца жизни.
ВАЖНО! При наличии выраженной гематурии применение антикоагулянтов является недопустимым. Таким пациентам необходима гемостатическая терапия с применением этамзилата в виде инъекций.

Хирургическое вмешательство
Хроническую форму и тяжелые случаи острого ТПВ следует устранять с применением хирургии. В зависимости от характера и степени поражения почек проводят операции одного из данных видов:
- Тромбэктомия, применимая для людей, которым не подходит антикоагулянтная терапия или ее использование не дает положительных результатов. Показаниями к проведению являются двусторонний хронический тромбоз и серьезные повреждения почек.
- Нефрэктомия, производимая в редких случаях — при наличии инфаркта, охватывающего всю почечную область, и при необратимых патологических изменениях одной из почек.
- Тромболизис, направленный на удаление тромба для восстановления кровоснабжения в почечном отделе.
- Удаление почки, проводимое в исключительных случаях, когда вся ткань одной из почек поражена инфарктом, и другому лечению патология не подлежит. Данная операция противопоказана при двустороннем ТПВ.
В большинстве случаев хирургические вмешательства проходят удачно, а также не требуют длительной реабилитации, за исключением операции по удалению почки.
Прогноз и профилактика ТПВ
При своевременной диагностике и соблюдении всех правил лечения прогноз при тромбозе почечных вен благоприятен: кровообращение в ходе терапии восстановится, и работоспособность почек со временем нормализуется. В редких случаях патология способна привести к летальному исходу. Происходит это вследствие обострения болезни, ставшей причиной развития ТПВ, или на фоне возникновения сопутствующих осложнений.
СПРАВКА! Особенно высоки шансы на выздоровление тех пациентов, у которых тромбоз прогрессирует медленно и постепенно, так как медикаментозная терапия способна остановить развитие болезни. Также минимальны риски осложнений при проведении операции в течение первых суток после образования тромба.
Предотвратить развитие болезни возможно. Для этого необходимо:
- своевременно лечить все заболевания и не откладывать походы к врачу;
- следить за состоянием крови, регулярно сдавать анализы для исследования;
- вести здоровый образ жизни.
Важно контролировать показатели здоровья, чтобы заболевания не становились хроническими и не провоцировали возникновения ТПВ.
Заключение
Тромбоз почечных вен и артерий является тяжелой патологией с нарастающей симптоматикой, но своевременные определение и лечение болезни способны остановить ее развитие. Необходимо следить за самочувствием и не откладывать диагностических мероприятий при первых симптомах заболевания. А также важно соблюдать все требования врачей касательно терапии, чтобы сохранить здоровье.
Источники: http://www.urolog-site.ru/oper/oper/invaz-rak-pochki.html, http://www.medison.ru/si/art260.htm, http://ritmserdca.ru/bolezni-sosudov/tromboz-pochechnyh-ven.html