Острый артериальный тромбоз стадии
Острая артериальная недостаточность
Внезапное нарушение кровотока по магистральным артериям с угрозой жизнеспособности питаемых ими тканей возникает в результате тромбоза, эмболии или повреждения.
Эмболия
Основными источниками эмболии периферических артерий в настоящее время принято считать заболевания сердца (95% всех случаев). При этом более половины из них приходится на атеросклеротические кардиопатии: инфаркт миокарда, постинфарктный кардиосклероз, аневризмы сердца. Приобретенный порок сердца составляет 40-43% и врожденные пороки 1-2%. При атеросклеротических кардиопатиях тромб обычно локализуется в левом желудочке, а при пороках сердца в левом предсердии или его ушке.
Из внесердечных источников эмболий первое место занимает аневризма аорты (34%), затем аневризма подключичной артерии, тромбоз вен большого круга крообращения (при дефектах сердечных перегородок), пневмония, опухоли легких.
Примерно у 8% больных с эмболией источник ее остается не известным.
У большинства больных с эмболиями отмечается различные нарушения ритма сердца, чаще в виде мерцательной аритмии, которые способствуют внутрисердечному тромбообразованию.
В большинстве случаев эмболы локализуются в области бифуркации артерий. На основании патологоанатомических и клинических исследований было установлено, что чаще других поражаются висцеральные ветви брюшной аорты (до 40% всех эмболий), затем артерии головного мозга (от 35 до 60 % по данным разных авторов) и только после них аорта и артерии нижних конечностей ( 25%).
Частота эмболии различных сегментов артерий н/конечностей следующая: бифуркация аорты 10%, бифуркация подвздошных артерий 15%, бифуркация бедренных артерий 43%, подколенной 15%.
Примерно у 1/4 больных наблюдаются повторные эмболии, не редко встречаются множественные эмболии, когда эмбол закупоривает одну из магистральных артерий конечности и висцеральную артерию. Этот тип (его называют «сочетанный») эмболии представляет диагностические трудности (эмболия в/брюшных сосудов может быть пропущена или диагностирована поздно). Наконец, следует упомянуть об «этажных» эмболиях, при которых эмболы располагаются на разных уровнях в магистральной артерии: например в бедренной и подколенной.
Вслед за эмболией артерий развивается острая ишемия конечности или органа, кровоснабжаемых этим сосудистым бассейном. Ее тяжесть будет зависеть от ряда факторов:
- выраженности окольного кровообращения,
- продолженного тромбоза,
- артериального спазма,
- состояния центральной гемодинамики.
Недостаток кислорода ведет к нарушению тканевого обмена. Скопление недоокисленных продуктов обмена (лактат, пируват) приводит к местному ацидозу. Нарушается проницаемость клеточных мембран, гибнут мышечные клетки, в результате страдает электронный обмен, выражающийся в повышенном транспорте йонов К+ во внеклеточное пространство и затем повышенной концентрации его в плазме крови; скопление миоглобина, который фильтруется почками и может накапливаться в канальцах, блокируя их.
Падение внурисосудистого давления до стагнационного уровня приводит к агрегации тромбоцитов и образованию тромбов в системе микроциркуляции. Наступают, как следствие, необратимые изменения в тканях. Позже развивается тромбоз и в более крупных артериях. Разные ткани различаются по толерантности к ишемии. Так в тканях конечностей необратимые изменения при полной ишемии наступают через 6-8 часов, в кишечнике через 2 часа, почках 40-50 минут, в головном мозге через несколько минут.
Клиническое течение и симптоматика эмболии периферических артерий
Основным симптомом артериальной эмболии является боль в пораженной конечности. Она возникает внезапно и носит сильнейший характер. Иногда больные падают, не выдерживая этой сильной боли. Наряду с болью, больные часто отмечают чувство онемения конечности.
При осмотре бросается в глаза изменение цвета кожных покровов конечности: от выраженной бледности до «мраморной» окраски. В поздней стадии ишемии, когда происходит тромбоз венозного русла, окраска кожи становится цианотичной.
При сравнительной пальпации заметна разница в кожной температуре, особенно в дистальных отделах конечности. Имеется также расстройство всех видов чувствительности (болевой, тактильной, глубокой). Граница расстройства чувствительности не совпадает с уровнем окклюзии артерии, а находится ниже, что не должно вводить диагноста в заблуждение.
Не менее характерным симптомом является нарушение активных движений в суставах конечности, которые различаются по степени от ограничения до полной плегии. В поздней стадии тяжелой ишемии могут отсутсвовать и пассивные движения, обусловленные регидностью мышц и суставов. Контрактура суставов является неблагоприятным признаком, указывающим на нежизнеспособность конечности.
Отсутствие пульса на артериях, расположенных дистальнее от уровня закупорки также один из важных симптомов эмболии. При выраженном отеке конечности иногда возникают затруднения в определении пульса. Замедленное заполнение подкожных вен или симптом «канавки», также указывают на нарушение кровообращения. Иногда отмечается усиленная пульсация на артериях расположенных проксимальнее от окклюзии, определяемая при сравнительной пальпации.
В запущенных случаях наблюдается резкая болезненность мышц при пальпации, ригидность и субфасциальный отек.
Для оценки тяжести ишемии конечности были предложены различные классификации. Наиболее полно отвечает практическим целям классификация, предложенная В.С.Савельевым с соавторами в 1978 году.
Классификация острой артериальной недостаточности (В. С. Савельев)
- I стадия ишемии — стадия функциональных нарушений (чувствительность и движения конечности сохранены, острые боли в конечности, бледность и похолодание кожи, отсутствие пульса на периферических артериях).
- I А стадия — чувство похолодания, онемения, парестезии.
- I Б стадия — присоединяется боль в дистальных отделах конечности.
- II стадия ишемии — стадия органических изменений. Ее продолжительность 12—24 ч. Болевая и тактильная чувствительность отсутствует, активные и пассивные движения в суставах ограничены, развивается мышечная контрактура, кожа синюшная.
- II А стадия — расстройства чувствительности и движений — парез.
- II Б стадия — расстройства чувствительности и движений — плегия.
- II В стадия — субфасциальный отек.
- III стадия ишемии — некротическая. Продолжительность стадии 24-48 часов. Утрачены все виды чувствительности и движений. В исходе развивается гангрена конечности.
- III А стадия — парциальная мышечная контрактура.
- III Б стадия — тотальная мышечная контрактура.
Диагноз эмболии магистральных артерий обычно ставится на основании данных физикальных методов. Из дополнительных методов исследования можно указать на ультразвуковые, радиоизотопную и рентгенконтрастную ангиографию. При этом основная цель их применения состоит в том, чтобы установить проходимость артерий, расположенных дистальнее окклюзии. Следует отметить, что из-за спазма как магистральных, так и коллатеральных сосудов, информативность этих методов резко снижается.

Тромбоз артерии
Дифференциальный диагноз: может потребоваться у больных с тромбозом артерий, о чем подробнее будет сказано в разделе тромбозов. При неполном ишемическом синдроме (1ст. ишемии) эмболию нужно дифференцировать от заболеваний позвоночника грыжа межпозвонкового диска, острого ишиорадикулита (люмбаго), заболеваний мягких тканей (миозит, тендинит). При всех перечисленных заболеваниях на артериях стопы сохраняется и это является основным отличительным признаком. Дифференциально диагностические трудности могут возникнуть между эмболией с тяжелой степенью ишемии и синей флегмозией (болезнь Грегуара). Синюю флегмозию отличают следующие признаки: тромбофлебит ванамнезе (часто не бывает), резкий, быстро нарастающий по часам отек всей конечности, иногда распространяющийся на нижнюю часть живота, иногда геморрагические эпидермальные пузыри, выраженный эндотоксикоз.
Лечение на догоспитальном этапе
Участковые или врачи скорой помощи должны знать, что успех сохранения конечности и жизни больных с эмболией магистральных артерий прямо зависит от сроков доставки в стационар и восстановления кровообращения. Консервативное лечение в амбулаторных условиях с надеждой на рассасывания эмбола недопустимо, но оно должно начинаться сразу после установления диагноза. Исключить всякие местные согревающие или охлаждающие средства (компрессы, лед и т.д.). Создается покой конечности, при транспортировке необходимо шинирование с мягкой подкладкой. Снятие болей достигается введением наркотиков или анальгетиков. Важным моментом является введение антикоагулянтов (10 тыс. ед. гепарина) для предотвращения продолженного тромбоза.При необходимости назначаются кардиотонические средства. Вопрос о назначении вазодилятаторов решается неоднозначно, поскольку они действуют не только на коллатерали, но и на постокклюзионный сегмент артерии, замедляя в нем и без того замедленный кровоток. При определенных условиях это может привести к ухудшению микроциркуляции и более быстрому прогрессировании ишемии.
Основным методом лечения эмболии аорты и периферических артерий должен быть хирургический, направленный на восстановление кровотока у всех больных, у которых нет абсолютных противопоказаний к операции. К последним относятся:
1. агональное состояние больного,
2. гангрена конечности.
Относительными противопоказаниями являются:
1. ишемия напряжения или 1 степени у больных пожилого возраста (70-80 лет) с тяжелыми сопутствующими заболеваниями,
2. при эмболии концевых отделов верхней или нижней конечности,
3. при эмболии верхней конечности с относительной компенсацией кровообращения и тяжелым общим состоянием.
Хирургическое лечение
Операцией выбора является эмболэктомия. Наилучшие результаты получаются в ранние сроки (6-8 часов) после развития эмболии. Это объясняется сроками толерантности тканей к ишемии, которая для конечностей находится в этих пределах. При более поздних сроках возможно развитие необратимых тканевых изменений. Однако сами по себе сроки не определяют показания к операции. Надежным ориентиром служит тяжесть ишемии конечности, которая зависит от нескольких факторов:
1. уровня окклюзии,
2. размеров продолженного тромба,
3. состояния предсформированных коллатералей,
4. центральной гемодинамики.
Таким образом, эмболэктомия может быть успешно выполнена даже через несколько несколько суток, если конечность остается еще жизнеспособной. В тактическом отношении требуется неотложная операция (в течение 12 часов с момента поступления больного) при ишемии 2-3 степени. При эмболии протекающей с ишемией 1 степени операция может быть отсрочена на 1 или несколько суток.
В большинстве случаев операция может быть произведена подместным обезболиванием, однако с обязательным присутствием врачаанестезиолога. В процессе операции он поддерживает центральную гемодинамику, кислотнощелочное состояние, дыхательную функцию и др.
Методика операций
Она значительно упростилась после введения в практику балонных катетеров Фогарти (1962 г).
Эмболэктомия из аорты и подвздошных артерий
Эмболэктомия из бедренной артерии
Эмболэктомия из подколенной артерии
Эмболэктомия из артерий верхней конечности
Постишемический синдром
Лечение
Лечение эндогенной интоксикации должно быть комплексным и включать регионарную перфузию конечности, гемосорбцию. Для проведения регионарной перфузии на нижнюю конечность наклады вают жгут до полного прекращения артериального кровотока. Через артериотомию в дистальном направлении канюлируется бедренная артерия, а бедренная вена через устье отсеченной большой подкожной вены. В аппарат искусственного кровообращения заливается перфузат, состоящий из 600 мл. 0.85% NaCl, 10 мл. 2%
папаверина, 200 мл. 0.25% новокаина, 60000 ед. фибринолизина, 120000 МЕ стрептазы и 10 тыс. ед. гепарина. После 3040 минут ной перфузии из АИКа удаляется перфузат с кровью больного до побледнения конечности. Затем аппарат заполняют донорской кровью, бикарбонатом натрия, гепарином, новокаином и повторя ется перфузия конечности в течение 10 минут для оксигенации тканей. После чего жгуты снимают, артериотомии ушивают и включают кровоток.
Сеанс гемосорбции проводится с различными сорбентами (СКН) со скоростью 8-120 мл/мин и продолжительностью от 30 до 120 минут.
Проводят инфузионную терапию, антигипоксанты (токоферол), антиагреганты, гипербарическую оксигенацию.
Острый тромбоз артерий
Острый артериальный тромбоз крайне редко развивается в здоровых артериях. Более чем в 90% случаев он возникает у больных с хроническими облитерирующими заболеваниями артерий атеросклеротического (в основном) или эндангиитического генеза. Более редкими причинами тромбоза являются две другие составляющие триады Вирхова это нарушение свертывающей системы крови и замедление кровотока. В той или иной степени они присутствуют у больных с хроническими облитерирующими пора жениями артерий.
Болеют чаще мужчины, чем женщины. Пик заболеваемости приходится на 5-6 декады жизни. Симптомы заболевания те же, что и при эмболии артерий и зависят от степени тяжести ишемии и быстроты ее развития. В общем считается, что развитие ишемии при тромбозе более медленное и не такое яркое, как при эмболии. Однако на этих признаках нельзя строить дифференциальный диагноз. Опорным признаком может служить предшествующее хроническое заболевание сосудов и отсутствие эмбологенных источников (заболевание сердца, аневризма и др.). Из дополнительных методов обследования нужно, прежде всего, указать на анегиографию, которая позволяет установить локализацию и протяженность тромбированного сегмента, а главное, состояние артерий,
расположенных дистальнее тромбоза. На ангиограммах видны характерные признаки хронического облитерирующего поражения артерий: сегментарные стенозы, изъеденность (неровность) контуров артерии, сформированные коллатерали. При эмболии, напротив, граница окклюзии имеет характерную вогнутую поверхность и резко обрывается, вышележащие сосуды имеют гладкие стенки, коллатерали слабо выражены.
Лечение
Тактика лечения острой артериальной недостаточностиСтепень ишемии Заболевание
эмболия острый тромбоз / эмболия? острый тромбоз?
1 экстренная или отсроченная до 24 часов эмболэктомия (для обследования и стабилизации общего состояния) антикоагулянтная или тромболитическая терапия, обследование (ангиография, уздс, уздг). в зависимости от динамики заболевания и данных обследования проводить консервативную терапию, тромболизис, реваскуляризирующую операцию*
2а экстренная операция антикоагулянтная или тромболитическая терапия, обследование (ангиография, уздс, уздг), тромболизис, РОТ, реваскуляризирую1дая операция в первые 24 часа*
2б экстренное оперативное лечение
2в экстренная реваскуляризация + фасциотомия + отсроченная ампутация
3а экстренная реваскуляризация, некрэктомия, отсроченная ампутация
3б первичная ампутация
* — Отрицательная динамика в первые часы консервативного лечения при 1-й и 2-й степени ишемии служит покаэанием к экстренной операции.
При остром тромбозе срочная операция показана только в тех случаях, которые сопровождаются тяжелой ишемией, угрожающей жизнеспособности конечности. Но и в этих случаях все усилия должны быть напрвлены на предварительное уточнение местной операбельности (допплерография, ангиография).
У тех больных, у которых после тромбоза ишемия конечности не носит тяжелой степени, восстановление кровообращения лучше производить в отсроченном периоде. В этот период проводится консервативная терапия и всестороннее обследование больного.
Многие авторы выдвигают следующие аргументы в пользу отсроченной операции: 1) уточнение местной операбельности (состояние артерий), 2) развитие коллатерального кровообращения, 3) улучшение состояния мягких тканей, 4) плановая операция всегда предпочтительнее экстренной (подготовленная бригада хирургов, пластический материал, и др.).
Консервативное лечение
1) гепаринотерапия с первых часов поступления из расчета 30000-40000 ед. в сутки через каждые 4 часа под контролем коагулограммы,
2) Реополиглюкин 400-800 мл. в/в капельно,
3) трентал по 5.0 мл. х 2 раза в/в,
4) аспирин по 100 мг. в сутки через 2 дня,
5) препараты никотиновой кислоты в/в и в таблетках (никошпан, ксантинол никотионат, галидор и др.).
В некоторых случаях прибегают к фибринолитической терапии. При этом в ранние сроки возможен лизис тромба путем эндоваскулярного подведения тромболитических препаратов к тромби рованному сегменту или в/системного введения тромболитиков. Из тромболитических препаратов назначают стрепто или урокиназу, фибринолизин и др. Все они отличаются серьезными побочными действиями, поэтому программа такого лечения должна быть четко определена, а больные должны наблюдаться в реанимационном отделении. Перед началом лечения определяют основные параметры свертывающей системы крови. Их нормальные показатели следующие:
- время рекальцификации от 80 до 180 сек
- протромбиновый комплекс от 70 до 100%
- фибриноген от 200 до 600 мг%
- эуглобулинфибринолиз: больше 3 часов
После пункции и канюлирования подкожной вены больному вводится от 50 до 100 мг. преднизолона, после чего вводится врачом начальная доза 250.000 МЕ стрептазы в 20 мл. физ. Раствора в течение 15 минут. Затем через 4 часа дополнительно 750.000 МЕ стрептокиназы в 250 мл. физиологического раствора (65 мл. в час), затем через каждые 8 часов вводят дважды стрептокиназу в той же дозе, после чего вводится препарат ежедневно на дольше 6 дней (на курс 3.5 милл. МЕ). В течение 3 суток вводится дополнительно гепарин по 30.000 ед. в сутки. Проводится постоянный лабораторный контроль тромбинового времени, которое должно в 23 раза превышать исходное.
Противопоказания: больные моложе 60 лет, свежая травма, язва желудочнокишечного тракта, опухоли, гипертензия, инфекция (особенно стрептококковая), повышенная чувствительность к стрептокиназе, поллинозы.
Хирургическое лечение: при тромбозе не может ограничиваться тромбэктомией. Необходимы реконструктивные операции типа шунтирования, тромбэндартерэктомии и др. В п/о периоде проводится консервативная терапия, как указано выше.
Профилактика эмболии: Если остается эмбологенный очаг, то рецидив эмболии весьма вероятен. Основная задача состоит в выявлении источников эмболии и их устранения (при пороках сердца коррекция клапанной недостаточности, при аневризмах аорты, подключичной артерии резекция аневризмы).
Тромбозы и эмболии мезентериальных сосудов
Тромбозы и эмболии мезентериальных сосудов одно из наиболее грозных заболеваний в ургентной хирургии, дающее весьма высокую летальность (до 80%).
Встречаются тромбозы и эмболии мезентериальных сосудов сравнительно редко – 1 больной на 1500-2000 больных, поступивших в больницу по срочным показаниям. Тромбоз мезентериальных сосудов встречается в 5 раз чаще, чем эмболия, причем тромбоз может быть в форме тромбоза артерий или вен, а также сочетанного тромбоза артерий и вен. Это заболевание протекает довольно тяжело. Важно иметь ввиду, что среди заболеваний, на фоне которых возникает тромбоэмболия мезентериальных сосудов, по частоте на первом месте находится атеросклероз, на втором – рак и на третьем – пороки сердца, инфаркт миокарда, тромбоваскулярные поражения печени и портальной системы. Эмболии и тромбозы брыжеечных сосудов не являются печальной привилегией пожилого возраста, часто заболевают люди среднего возраста. Многообразие различных видов нарушения кровообращения кишечника предопределяет и многообразие клинических форм тромбоэмболий мезентериальных сосудов, поэтому диагностика тромбоэмболии мезентериальных сосудов приобретает особое значение.
Жалобы больного и анамнез
На боли в животе, рвоту, понос, отрыжку. В анамнезе этих больных удается установить перенесенные заболевания сердца и сосудов, связанные с атеросклерозом (76,6%), тромбозы магистральных сосудов нижних конечностей (12%), пороки сердца (11%), гипертоническую болезнь (8%).
Характер и локализация болей
Боли при тромбозе мезентериальных сосудов, по выражению французских авторов, называют «Началом в два темпа». При тромбозе и эмболиях тонких ветвей вслед за закупоркой сосуда появляются острые боли, которые стихают. При разрастании тромбоза или попадании в другой сосуд нового эмбола боли вновь повторяются, но уже более интенсивные и более распространенные. Боли у этих больных локализуются по всему животу (50%), у остальных больных локализация самая неопределенная.
У ряда больных до заболевания возникали кратковременные боли в животе со вздутием живота, бесследно проходившие (брюшная жаба), которые быстро снимаются приемом нитроглицерина. Важно, что аналогичные кратковременные боли в животе повторялись и спустя некоторое время проходили, чтобы вновь через определенный промежуток времени повториться. В зависимости от локализации окклюзии, локализация болей изменяется. Боли в подложечной области возникают при локализации непроходимости сосуда в верхней брыжеечной артерии, в правой подвздошной области – при поражении a . ileocolica , в нижнем квадрате живота – при поражении нижней брыжеечной артерии. Иногда боли носят схваткообразный характер.
Диспепсические расстройства
Рвота наблюдается почти постоянно. В начале рвотные массы состоят из остатков пищи, затем они приобретают характер калоподобный и реже (10%) бывают окрашенными кровью. Вначале может быть понос, причем у 20% больных сравнительно рано определяется стул с примесью крови. С развитием перитонита удается выявить клиническую картину острого перитонита. Большинство авторов различают две формы, протекающие с явлениями диареи или явлениями непроходимости, хотя известны другие формы (симулирующие острый аппендицит, перфорации язв кишечника). Язык обычно сухой, потрескавшийся, покрытый налетом.
Температура и пульс
Вначале нормальная, по мере развития деструктивных изменений в кишках и прогрессирования перитонита температура приобретает характер как при гнойном перитоните. Пульс слабый, частый, редко замедленный, на частоту пульса оказывает влияние характер основного сердечно-сосудистого заболевания и воспалительных изменений в брюшной полости.
Изменения со стороны крови
Как правило, уже в начальных стадиях заболевания лейкоцитоз высокий, до 30000 и выше со сдвигом формулы влево, у отдельных больных гипохлоремия. В свертывающей системе – гиперкоагуляция.
Изменения в моче
При закупорке верхней брыжеечной артерии – глюкозурия. В дальнейшем по мере прогрессирования воспалительных изменений со стороны брюшины в моче появляются изменения, характерные для интоксикации.
Объективные данные

Состояние тяжелое. Выражен гипостаз, особенно в области живота. В начальной стадии заболевания живот обычно запавший, болезненный при пальпации, но ригидности мышц брюшной стенки нет. При ощупывании живота определяется тестообразной консистенции припухлость за счет инфильтрированной или пропитанной кровью петли кишки. В этих случаях создается впечатление о наличии внутрибрюшного инфильтрата. Перкуторно соответственно этому «инфильтрату» определяется притупление, а в остальных отделах – тимпанит. Перистальтика не определяется. может быть вздутие живота, особенно при венозном тромбозе.
Рентгенологическое исследование
Обзорные снимки брюшной полости или рентгеноскопические данные дают картину непроходимости (чаши Клойбера). Эмболии и тромбозы брыжеечных сосудов по своему течению напоминают кишечную непроходимость, панкреонекроз, инфаркт миокарда.
С целью дифференциальной диагностики может быть применен лапароцентез с шарящим катетером», показана экстренная лапароскопия. Следует сделать ЭКГ, исследовать мочу на диастазу.
Лечение больных тромбоэмболией брыжеечных сосудов
Если состояние больного позволяет, показана срочная лапаротомия под эндотрахеальным наркозом. Объем вмешательства зависит от тяжести поражения. При ограниченном некрозе или субтотальном поражении, что характерно для артериальной окклюзии, показана резекция кишок в пределах здоровых тканей, при тотальном – пробная лапаротомия.
При венозном тромбозе с массивным поражением кишок показано введение антикоагулянтов и фибринолизирующих средств (гепарин, фибринолизин, стрептаза и пр.) непосредственно в брыжеечные вены, путем катетеризации одной из вен с предварительной (по возможности) тромбоэктомией. В крайнем случае, катетер может быть введен в корень брыжейки куда и осуществляется введение антикоагулянтных средств.
Назначается и парентеральная (в периферические вены) антикоагулянтная и фибринолизирующая терапия. В ранних стадиях заболевания до развития тотального флеботромбоза это дает положительный эффект.
Антикоагулянтная терапия должна проводиться и при сегментарных поражениях, вследствие артериальных или венозных тромбоэмболий, после резекции нежизнеспособных кишок.
В брыжейку вводят катетер и через него гепарин по 10-15-20 тыс. ед. (2-4мл) на 0,25% растворе новокаина 100-150 мл х 2 раза одновременно с антибиотиками. При этом достигается не только эффект новокаиновой блокады брыжеечного нервного сплетения, но и более длительное и более эффективное воздействие гепарина, попадающего, благодаря своей лимфотропности, в лимфатическую систему. Подобная тактика, как показывает наш опыт, наиболее эффективна при венозном тромбозе, может быть применена и после резекции кишечника при любой локализации тромбоокклюзий, т.к. способствует восстановлению микроциркуляции в мезентериальном бассейне, в зоне операции. Одновременное лимфотропное введение антибиотиков предупреждает развитие или прогрессирование перитонеальной инфекции. Внутривенно, наряду с гепарином, назначают препараты дезагрегантного действия (трентал, реополиглюкин, гемодез и пр.). Гепаринотерапия под контролем состояния свертывающей системы крови (свертывание крови по Ли Уайту и протромбиновый индекс). При передозировке гепарина и возникновении кровотечения вводится его ингибитор – протаминсульфат.
Задачи врача общей практики:
• Медикаментозная профилактика у больных групп риска.
• При возникновении болей в животе пациента направить в хирургический стационар.
• Предупредить родственников пациента о возможности подобных осложнений и необходимости срочного вызова врача в этих случаях.
Острый артериальный тромбоз стадии

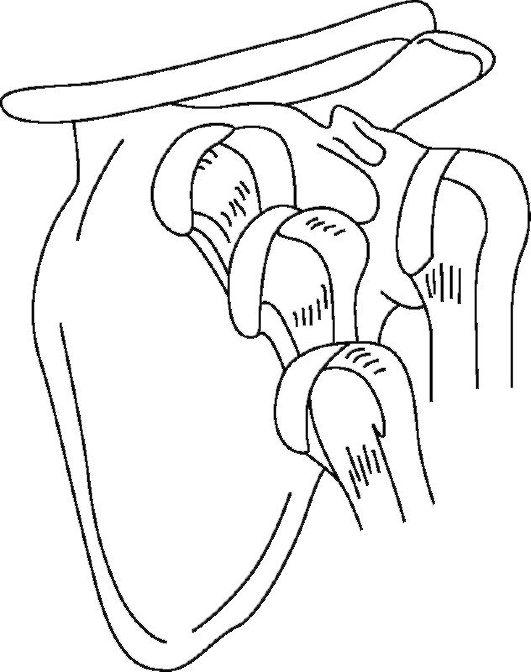 Рис. 15-5. Передние вывихи плечевой кости
Рис. 15-5. Передние вывихи плечевой кости
Первая врачебная помощь
Догоспитальная помощь заключается во введении обезболивающих средств (промедол 2% -1,0 мл в/м, п/к, в/в); транспортная иммобилизация осуществляется шиной Крамера, накладываемой от противоположного надплечья до пальцев кисти, рука при этом находится в положении приведения со сгибанием в локтевом суставе под углом 90 ° (рис. 15-6, 15-7, 15-8).
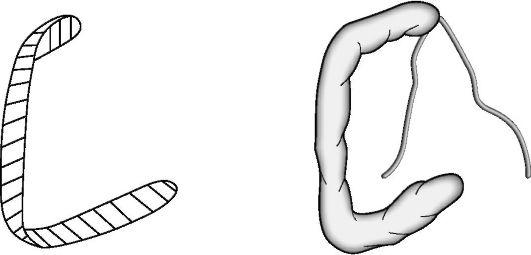 Рис. 15-6. Наложение лестничной шины при вывихах плечевой кости — подготовка шины
Рис. 15-6. Наложение лестничной шины при вывихах плечевой кости — подготовка шины
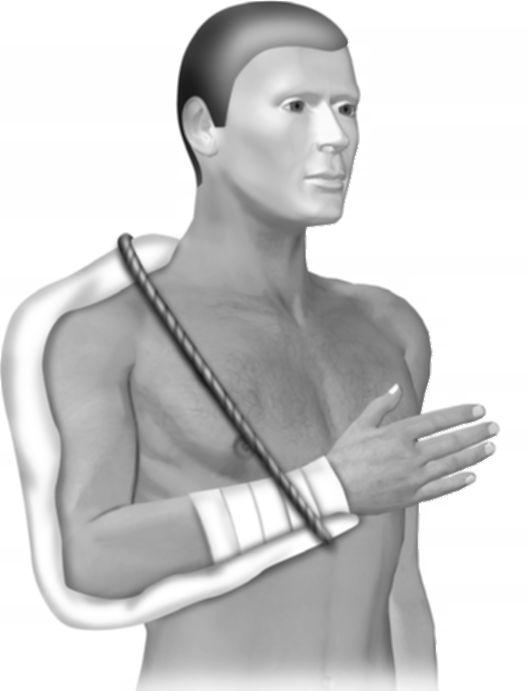 Рис. 15-7. Наложение лестничной шины при вывихах плечевой кости — наложение
Рис. 15-7. Наложение лестничной шины при вывихах плечевой кости — наложение
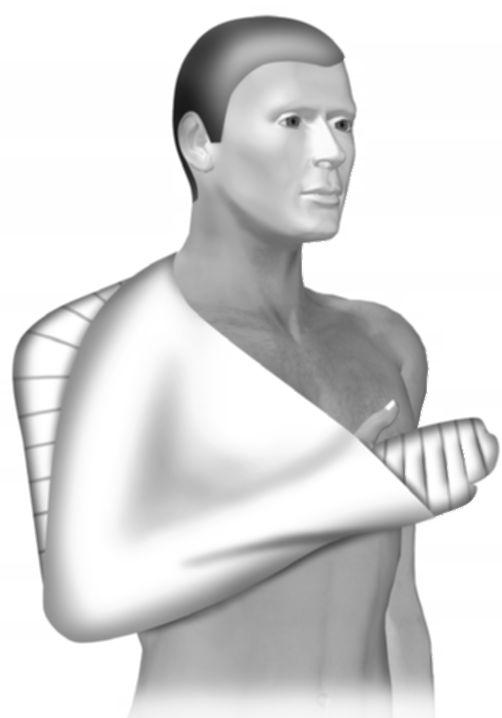 Рис. 15-8. Наложение лестничной шины при вывихах плечевой кости -под- вешивание руки на косынке
Рис. 15-8. Наложение лестничной шины при вывихах плечевой кости -под- вешивание руки на косынке
Анестезия. Внутривенный наркоз, местная анестезия введением в полость сустава 20-40 мл 1% раствора новокаина.
Способ Ю.С. Джанелидзе считается наиболее физиологичным и атравматичным. Он основан на расслаблении мышц вытяжением силой тяжести пострадавшей конечности. Больного укладывают на перевязочный стол на бок с расчетом, чтобы вывихнутая рука свисала через край стола, а под голову ставят высокий столик или тумбочку (рис. 15-9 а, б).
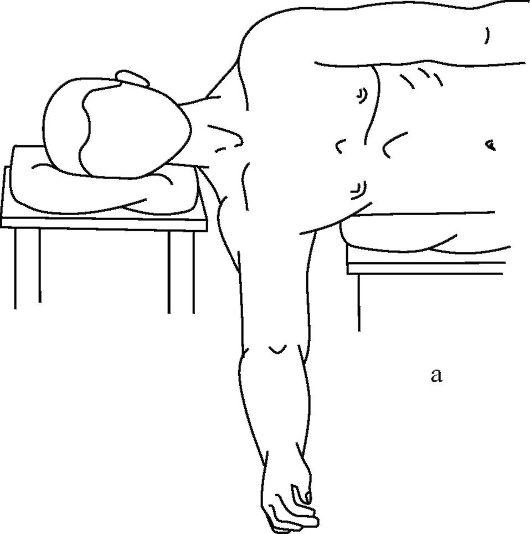
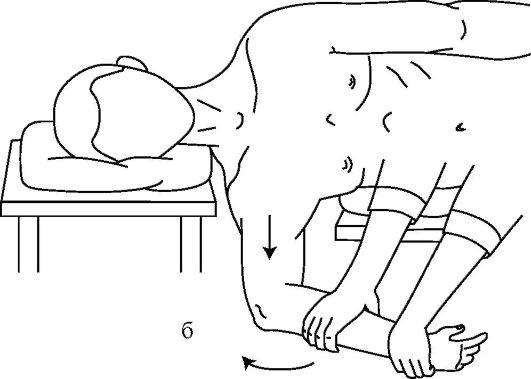 Рис. 15-9. Этапы вправления плеча по способу Джанелидзе
Рис. 15-9. Этапы вправления плеча по способу Джанелидзе
Туловище фиксируют валиками особенно в области лопаток и оставляют на 20-30 мин. Наступает расслабление мышц. Хирург, захватив согнутое предплечье больного, выполняет тракцию вниз по ходу руки (кнаружи) с последующей ротацией кнаружи и кнутри. Вправление плеча можно определить по характерному щелчку и восстановлению движений в суставе.
Способ Кохера. Наиболее известный, но наиболее травматичный способ. Больной сидит на стуле (рис. 15-10 а-г). Полотенцем в виде 8-образной петли охватывают поврежденный плечевой сустав, создавая противотягу. Врач свою руку, одноименную с вывихнутой рукой, накладывает сверху на локтевой сгиб и охватывает его. Второй рукой удерживает лучезапястный сустав, сгибая конечность в локтевом суставе под прямым углом. Далее действия врача складываются из четырех плавно последовательных этапов.
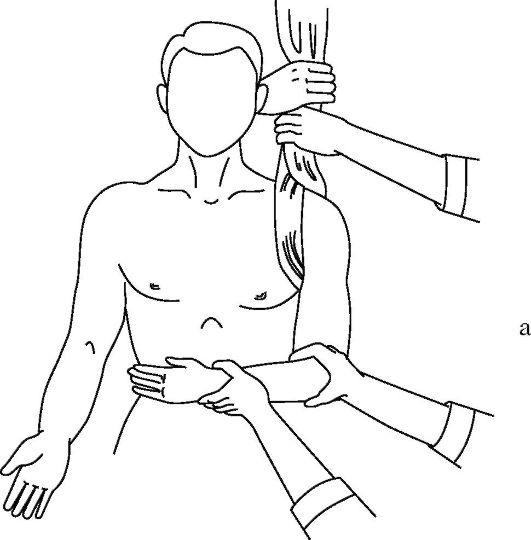
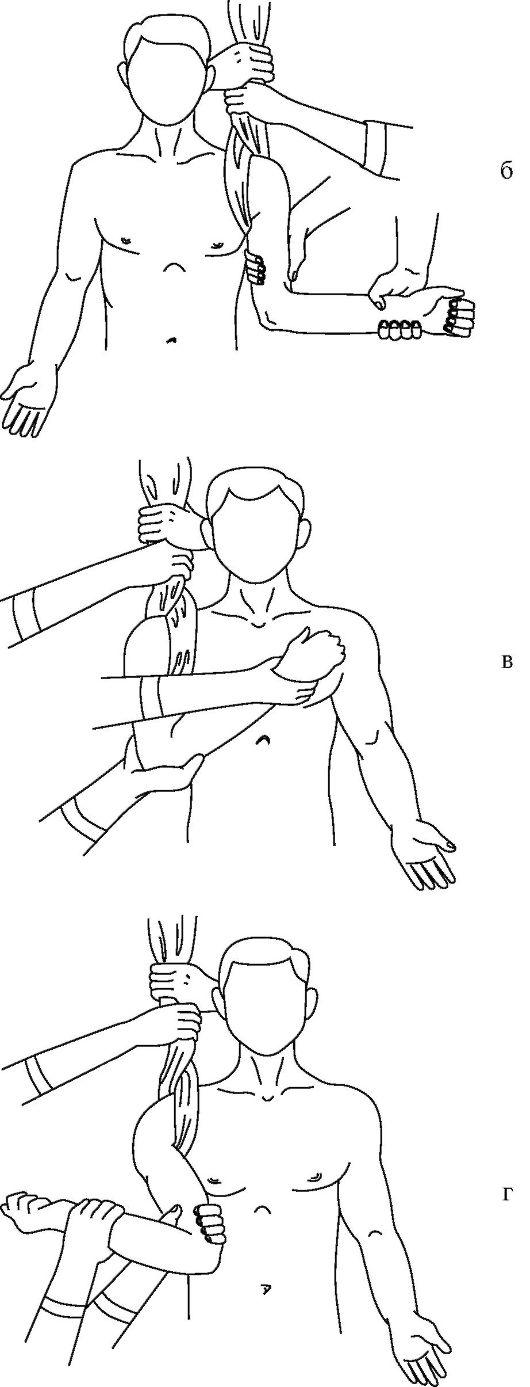 Рис. 15-10. Этапы вправления вывиха плеча по Кохеру (а-г)
Рис. 15-10. Этапы вправления вывиха плеча по Кохеру (а-г)
• Вытяжение по оси конечности и приведение плеча к туловищу.
• Продолжая движения первого этапа, ротируют плечо кнаружи отклонением предплечья в ту же сторону.
• Не меняя достигнутого положения и тяги, перемещают локтевой сустав кпереди и кнутри, приближая его к средней линии тела.
• Выполняют внутреннюю ротацию плеча за предплечье, перемещая его кисть на здоровое надплечье.
Способ Мешкова также относится к категории атравматичных, он удобен при устранении передних и особенно нижних вывихов.
Больного укладывают на стол на спину. Помощник отводит вывихнутую конечность вверх и кпереди под углом 125-130 ° и удерживает ее в этом положении, не производя никаких действий в течение 10-15 мин с целью утомления и расслабления мышц. Хирург одной рукой создает противоупор путем давления на акромион, а второй выталкивает головку плеча из подмышечной впадины кверху и кзади при передних вывихах и только кверху при нижних.
Способ Гиппократа. Больной лежит на кушетке на спине (рис. 15-11). Врач помещает пятку своей разутой ноги, одноименной с вывихнутой рукой пациента, в подмышечную область больного. Захватив кисть пострадавшего, производят тракцию по длинной оси руки с одновременным постепенным приведением и давлением пяткой на головку плечевой кости кнаружи и кверху. При подталкивании головки происходит ее вправление.
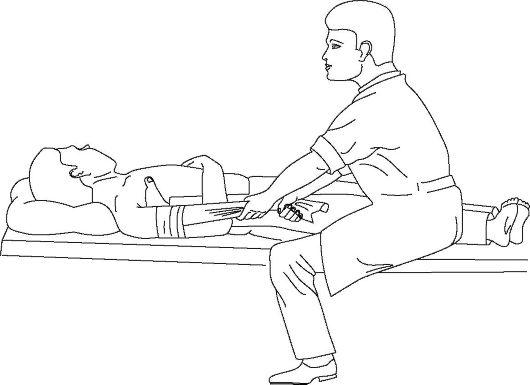 Рис. 15-11. Вправление плеча по способу Гиппократа
Рис. 15-11. Вправление плеча по способу Гиппократа
Накладывают задний гипсовый лангет от подмышечной впадины до кончиков пальцев кисти со сгибанием конечности под углом 90 °. С целью иммобилизации применяют бинтовую повязку Дезо с реклинатором в подмышечной области
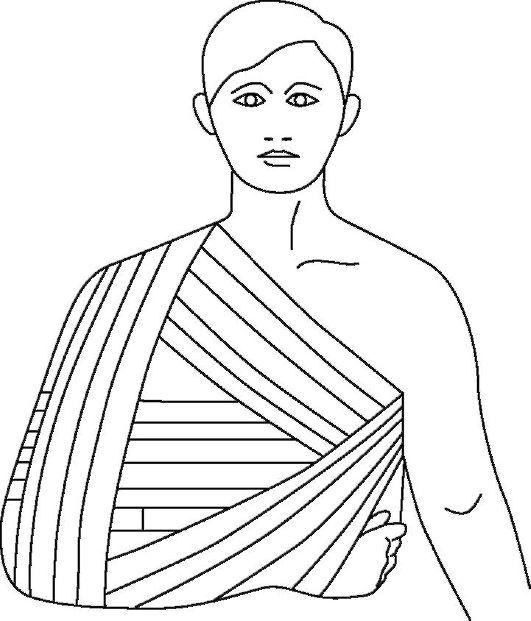 Рис. 15-12. Бинтовая повязка с реклинатором в подмышечной области для иммобилизации плечевого пояса после устранения вывиха плеча
Рис. 15-12. Бинтовая повязка с реклинатором в подмышечной области для иммобилизации плечевого пояса после устранения вывиха плеча
Причины развития артериального тромбоза
Артериальный тромбоз острого типа — болезнь, при которой сосуды полностью или фрагментарно заблокированы сгустком крови. Сначала сгусток образуется на стенках артериального сосуда, затем растет в размерах. Активный рост заканчивается обострением тромбоза, сосуд перекрывается полностью. Тромбы появляются из-за проблем с циркуляцией потока крови.

Тромбоз артерий ног
При артериальном тромбозе закрывается просвет артерий сгустком крови. Чаще всего тромб появляется на травмированных стенках сосудов. Появляется проблема кровообращения, начинается развитие ишемии. Это приводит к некрозу, иногда ампутируют конечность. Болезнь поражает людей любых возрастов, чаще женщин.
Развитие острого артериального тромбоза, протекает поэтапно. Болезнь на самом начале ее развития распознать очень трудно.
Главный симптом в самом начале — болезненные ощущения при усилении нагрузок на конечности, физических усилиях. Далее, при распространении проблемы в организме усиливается ощущение боли, начинается проблема функционирования, некрозы, гангрены.
Самым тяжелым видом заболевания является тромбоз бедренной артерии.
Типичные места образования сгустков крови и эмбол — разветвление сосудистой сети в области сужения диаметра. Уровень сложности зависит от того, существует ли возможность обхода кровотока. Последствия сгустка в бедре и артерии считаются более опасными.

Тромбообразование — длительный и сложный процесс, который состоит из нескольких этапов: деформирование стенки сосудов, стазы крови, смена реологического свойства.
Гиперкоагуляция — проявления заболеваний наследственного характера. Химическая терапия, лечение радиацией, гормонами — увеличивают скорость свертывания крови.
При повреждении системы сосудов травмами или операциями, болезнями инфекционного типа, аллергиями. Деформируется венозный сосуд во время беременности, при родах, в период после родов.
Классификация болезней, которые провоцируют развитие тромбоза:
- Онкологические болезни.
- Фибрилляция в области предсердий.
- Диабет.
- Атеросклероз.
- Васкулит.
- Избыточный вес.
- Проблемы с почками.
- Проблемы с балансом гормонов.
Сосудистый тромбоз появляется в основном у людей старше шестидесяти лет, у людей, страдающих ожирением, беременных женщин и неподвижных больных. Внезапная перемена уровня активности, долгое использование ряда медикаментов, обезвоживание, напряжение физическое — способствуют распространению болезни.

Причины артериального тромбоза многообразны. Застои беспокоят людей, которые малоподвижны. Случаются после длительных перелетов и долговременных поездок.
Симптоматика
Тромбоз в артериях мозга головы приводит к возникновению инсульта, что отражается на работе функций. Инсульт тромботического типа начинает развитие при блокировке сосудов больших размеров — сонная артерия, мелкие ветви, виллизиев круг.
В ночное время суток случается гемипарез. Утром обездвиживается нижняя и верхняя конечности с одной стороны. В сложных ситуациях при ухудшении состояния появляются симптомы неврологии: пробелы речи, сознания, выпадение зрительных полей, перекос лицевого нерва.
Тромбоз коронарной артерии сердца случается при изменении размера просвета в сосудах, которые питают мышцы сердца. Болезнь может привести к инфаркту миокарда, если не начать лечение. Инфаркт может привести к гибели пациента.
Если развитие патологии проходит неспешно, то появляются хронические сердечные проблемы — стенокардия. Синдром характеризуется резкой болью внезапного характера в районе сердца, недостаточным количеством воздуха, побледнением кожи. Заболевание характеризуется плохими прогнозами, высока смертность от обострения.
Тромбоз в печеночной артерии. Появляется внезапно и быстро. За одни сутки может довести больного до смерти. Эта болезнь является осложнением проблем сердца и сосудов — инфарктов, сердечных пороков.
Инфаркт печени характеризуется сильными болями с правой стороны под ребром, лихорадкой, пожелтением. Клинические проявления схожи с болезнями желчнокаменного характера.
Тромбоз кишечника случается при блокировке просвета брыжейки. Нарушается процесс питания кишечника, начинается ишемия и некроз. Чаще всего встречается у людей пожилого пенсионного возраста, проявляется у тех, кто страдает от проблем с сердцем и сосудистых недугов.
Тромбоз в артерии бедра появляется при наличии холестериновых бляшек. Возле них скапливаются тромбы, которые компонуются в большой сгусток. Он перекрывает просвет. Появляется сильная боль в ногах, она ярче проявляет себя при пеших прогулках.

Диагностика
Врач может лишь осмотреть пораженную конечность и спросить пациента о его ощущениях, чтобы сделать выводы об окончательном диагнозе. Во многих ситуациях возникает сложность с его уточнением. Поэтому используют дополнительные методы диагностирования:
- Глубокий опрос пациента. Доктор должен определить и узнать, есть ли в анамнезе болезни, которые являются первопричинами распространения эмболии или тромбоза. Если таких патологий нет, то причина может крыться в аневризме артериального типа — брюшная, подвздошная. Нельзя исключать факт наличия добавочного ребра.
- Исследование, которое исключит наличие опухолей в области легкого и пневмонии. Для этого назначают компьютерную томографию.
- Установление местоположения закупоренного просвета. Осуществляется при пальпации, прощупывании пульса, производится тест чувствительности разных областей.
- Определение уровня ишемии.
Если есть возможность в рамках времени, то проводят ДУЗИ — ультразвуковое сканирование допплеровское. Ангиография или ангиосканирование.
Стоит отметить, что во время эмболии отсчет времени измеряется минутами, поэтому решение вмешательство определяется при результатах прочих обследований.

Пациентам с острой формой тромбоза необходимо переместиться в стационар и соблюдать меры постельного режима с приподнятым расположением ног. На нижние конечности необходимо поместить эластичный бинт. Эффект компрессии поможет снизить симптоматику болезни и избежать ряда осложнений.
Для профилактики застоев кровотока и ускорения оттока крови рекомендуют сгибать и разгибать стопу, осуществлять умеренное количество пеших прогулок. Процедуры с использованием тепла, нагрева запрещены.
Консервативная терапия включает в себя соблюдение строгой диеты, важно исключить жирную пищу, чтобы снизить уровень холестерина в крови.
Это обезопасит пациента от появления тромбов. Рацион обогащается растительной пищей, фруктами. Не стоит забывать про витамины.
Медикаменты
При неострой форме болезни, прописывают лекарства, которые быстро разжижают кровь:
- В рамках стационарного лечения вводится гепариновый препарат. Этот компонент имеет натуральное происхождение, позволяет остановить рост сгустка крови и делает кровь жиже.
- Тромболитики и фибринолитки позволяют тромбам растворяться.
- Дезагреганты оказывают блокирующее воздействие на реакции биохимии, которые оканчиваются тромбообразованием. Осуществляют профилактику инсульта, инфаркта.
- Для снятия симптоматики назначают спазмолитики и анестетики.
Препараты, которые растворяют тромбы, помещают в организм пациента перорально, парентерально и при использовании катетера, помещенного в очаг поражения. Данная процедура называется тромболизисом.

Ее используют в сложных ситуациях, когда простые медикаменты не помогают.
Хирургическое вмешательство
Старые сгустки крови сложно устранить при помощи медикаментов, поэтому необходимо принимать меры. Сложные формы тромбоза нуждаются в оперативном лечении. Хирург по сосудам принимает решение о целесобразности операции и способе ее проведения.
Методы проведения операции:
- Удаление сгустка крови методом тромбэктомии.
- Перевязка вен.
- Прошивание сосудов.
- Накладывание шунта.
- Стентирование проблемного сегмента.
Установление кава-фильтра над сгустками дает возможность устранить тромб, прекратить его движение по потоку крови.

Данный фильтр дает возможность обеспечения защиты больного от подвижных частей сгустка крови. Фильтры ставят на длительные сроки, иногда на постоянной основе.
Профилактика
Главная профилактическая мера по предотвращению тромбоза артериального типа — соблюдение правильного и здорового образа жизни.
Факторы риска, которые влияют на вероятность появления заболевания: лишняя масса тела, курение табака, алкоголизм, повышенный холестерин, гиподинамия. Профилактика должна быть ориентирована на устранение перечисленных угроз.
Медики дают совет: не сидеть на одном месте, избегать обезвоживания, заниматься тренингом мышц на ногах. Если вы вынуждены работать в сидячем положении, то важно делать регулярные разминки.
В домашних условиях сидят в ковбойской позе, откидываются на стуле, ноги кладут на стол. Конечности должны располагаться выше сердца. Под столом, чтобы никто не видел, можно разминать стопу и пальцы на ногах.

При наличии генетической предрасположенности необходимо использовать антикоагулянты, особенно при стрессовых ситуациях. Необходимо ввести в рацион обильное количество витамина C. Можно использовать витамины.
Артериальные тромбозы и эмболия несут острую угрозу для здоровья и жизни человека. Их необходимо незамедлительно лечить, заниматься самолечением нельзя, все манипуляции должны проводиться в стационаре.
Как только появляются первые проявления симптоматики, следует обратиться за помощью врачей. Следование правилам профилактики обеспечивает защиту от критических необратимых обострений и осложнений болезни.
Источники: http://www.hospsurg.ru/content/view/75/, http://studfiles.net/preview/4643522/page:5/, http://vylechivarikoz.ru/sosudy/arterialnyj-tromboz.html