Острый поверхностный тромбофлебит левой голени
Острый тромбофлебит поверхностных вен
Сущность процесса состоит в воспалении стенки вены и образовании в ее просвете тромба. При остром тромбофлебите образующийся тромб обычно плотно фиксирован к стенке воспаленной вены, и нередко воспалительный процесс распространяется на пери- и паравазальную клетчатку (пери- и парафлебит).
Развитие острого тромбофлебита
Острый тромбофлебит развивается внезапно и, как правило, является следствием инфекционных заболеваний, варикозного расширения вен, ожогов или переохлаждения, травматических повреждений. Нередко острый тромбофлебит провоцируют т.н. травмирующие пункции или длительная катетеризация вен, то есть, долгое пребывание в вене иглы, либо неаккуратное введение его в вену. Может острый тромбофлебит оказаться и реакцией на ввод тех или иных антибиотиков либо гидролитических растворов.
При остром тромбофлебите всегда существует угроза распространения тромбоза, причем часто это происходит быстро — в течение суток тромбообразование может затронуть уже глубокие вены!
Развитие острого тромбофлебита сопровождается болью в конечностях, особенно при ходьбе или стоянии, вены набухают и выступают из кожи, болят при прикосновении к ним. Отеки на ногах и резкая боль могут свидетельствовать о том, что острый тромбофлебит уже затронул глубокие вены.
По мере развития заболевания повышается и температура тела.
Признаки острого тромбофлебита
При остром тромбофлебите вен голени, подкожной и бедренной вен появляются боли в области икроножных мышц, которые усиливаются, как правило, при ходьбе. Затем присоединяются чувство распирания в конечности, отек, часто распространяющийся в проксимальном направлении, локальная гипертермия и повышение температуры тела. Кожа голени приобретает синюшную окраску, определяются расширенные подкожные вены.
При пальпации в области икроножных мышц отмечается болезненность, которая усиливается при движениях в голеностопном суставе. Наиболее частое осложнение острого тромбофлебита вен нижних конечностей – посттромбофлебитический синдром. Он развивается при декомпенсации коллатерального венозного оттока магистральных вен конечности и в результате полной тромботической окклюзии просвета вен или вследствие реканализации с разрушением клапанов вен и развитием патологического венозного рефлюкса.
Характерны распирающие боли и чувство тяжести в конечностях, отеки, вторичное расширение поверхностных вен, кожа постепенно пигментируется и уплотняется. После малейшей травмы или даже без видимых причин возникают трофические язвы, которые, несмотря на лечение, часто рецидивируют и расширяются.
Лечение острого ограниченного тромбофлебита поверхностных вен можно проводить амбулаторно, лечение тромбофлебитов глубоких вен проводится в стационаре.
Как лечится острый тромбофлебит
Консервативное лечение возможно в амбулаторных условиях в случаях, когда проксимальная граница тромба не выходит за пределы голени. В комплекс лекарственной терапии включают препараты, улучшающие реологические свойства крови, оказывающие ингибиторное влияние на адгезивноагрегационную функцию тромбоцитов (ацетилсалициловая кислота, трентал, курантил, троксевазин), препараты, обладающие неспецифическим противовоспалительным действием (реопирин, бутадион, ибупрофен, ортофен), и препараты, дающие гипосенсибилизирующий эффект (тавегил, димедрол, супрастин). По показаниям назначают антибиотики. Целесообразно местно применять гепариновую мазь и мази, содержащие специфические нестероидные противовоспалительные препараты (индометацин, бутадион, ортофен и др.). На ноги необходимо наложить эластичные бинты. Больным можно рекомендовать дозированную ходьбу.

В тяжелых случаях в условиях стационара указанное лечение дополняют назначением антикоагулянтов (гепарин), антибиотиков (при наличии инфекции). По мере стихания острых воспалительных явлений применяют физиотерапевтические процедуры: коротковолновую диатермию, электрофорез трипсина (химопсина), йодида калия, гепарина и др.
Хирургическое лечение показано при заметном распространении тромбофлебита на большую подкожную вену до границы нижней и средней трети бедра (восходящий тромбофлебит). Для предупреждения тромбоза бедренной вены показана срочная перевязка большой подкожной вены по Троянову-Тренделенбургу. Если позволяет состояние больного, при давности тромбоза менее 5-7 дней и незначительных воспалительных изменениях кожи целесообразно удалить тромбированную вену.
Тромбофлебит после операции
Любые оперативные вмешательства (в том числе пункции вен, постановки катетера, периодические инъекции и т.д.) могут привести к повреждениям венозных стенок и нарушению кровотока из-за длительного обездвиживания конечностей. Такие повреждения несут риск возникновения тромбофлебита, который значительно возрастает в случае наличия варикозного расширения вен нижних конечностей.
Для предотвращения возможного возникновения тромбофлебита в постоперационный период, рекомендуется проконсультироваться с врачом-флебологом. Профилактические мероприятия могут включать:
- Прием специальных препаратов – антикоагулянтов, обеспечивающих устранение застойных явлений в сосудах
- Компрессионная терапия, проводимая при помощи специального эластичного белья или бинтов
- Соблюдение оптимального режима потребления воды
- Контроль и, при необходимости, лечение дыхательной недостаточности
Своевременная диагностика и проведение точно рассчитанных профилактических мероприятий сводят к минимуму риск послеоперационного тромбофлебита.
Если уже был диагностирован тромбофлебит, операция любого характера должна проводиться максимально щадящими малоинвазивными методами.
Признаки и лечение тромбофлебита глубоких вен голени
Венозные сосуды в организме человека, как часть общей системы кровообращения, выполняют уникальную функцию по доставке крови, обогащенной углекислым газом, от органов обратно к сердцу. Они являются своеобразным резервуаром для создания депо крови в организме (в печени, селезенке и др.) Вены значительно многочисленнее артерий, их стенки менее эластичные и имеют клапанный аппарат.
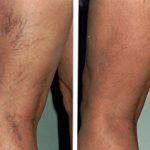
Различают поверхностные и глубокие вены, они легко могут создавать обходные пути (анастомозы) и иметь разветвленную сеть. Все это обеспечивает высокую эффективность работы венозной системы. Однако в силу разных причин венозная стенка может воспалиться, структура ее меняется, если на данном участке замедляется кровоток и у пациента повышена свертываемость крови, то происходит образование тромба. Такое патологическое состояние называется тромбофлебит. Обычно так называют заболевание поверхностных сосудов, в случае глубоких вен используется термин флеботромбоз.
Для этого необходимо сочетание как минимум трех факторов – триада Вирхова:
- Воспаление внутренней стенки сосуда, возникающее после травмирования иглой, катетером, в результате других механических повреждений, при лучевой терапии, химиотерапии и др.;
- Замедление кровотока на определенном участке, например, при варикозном расширении вен, при беременности, ожирении, гиподинамии, вынужденном лежачем положении при переломах, инсультах, при сдавливании вен опухолями, длительных авиаперелетах, при сердечно-сосудистой недостаточности;
- Повышенная свертываемость крови – возникает при любом оперативном вмешательстве, при беременности и в родах, в результате обезвоживания при инфекционных и других заболеваниях с потерей жидкости, при приеме контрацептивных средств, при избытке жирной пищи в питании, а также наследственная предрасположенность.
Примером сочетания этих факторов является перелом костей голени. В результате травмы повреждается сосудистая стенка, из-за кровопотери повышается свертываемость и замедляется кровоток из-за вынужденной иммобилизации конечности.
Чаще тромбофлебиту подвержены вены на ногах (особенно голенях), так как здесь больше застойных явлений из-за ожирения, варикоза, сердечных отеков и т.д. В основном это односторонний процесс, причем с правой стороны встречается реже.
Заболевание может затрагивать поверхностные и глубокие вены ног. В последнем случае состояние считается очень опасным из-за риска отрыва тромба и поступления его с кровью в легочную артерию с последующей эмболией и летальным исходом. Может протекать как острый, подострый и хронический варианты течения. Клиническая картина более выражена при острой форме. Тромбофлебит поверхностных вен проявляется обычно при варикозе как болезненное шнуровидное уплотнение по ходу сосуда с покраснением кожи и небольшим отеком окружающих тканей. Общее самочувствие обычно страдает мало. Если лечение адекватное, то проходимость сосудов через несколько недель после стихания воспаления восстанавливается.
Тромбофлебит глубоких сосудов ноги проявляется следующими симптомами:
- сильные боли в мышцах больной ноги;
- гиперемия кожи в месте воспаления и повышение локальной температуры;
- болезненные уплотнения по ходу вены, отек тканей вокруг;
- нарушение общего самочувствия, повышение температуры до высоких цифр.
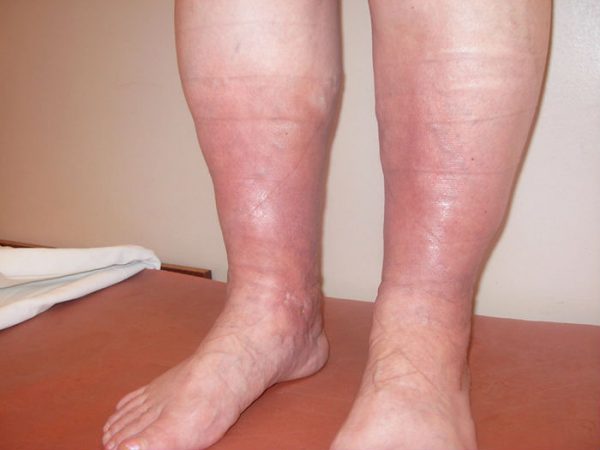 Тромбоз вен: причины, симптомы
Тромбоз вен: причины, симптомы
Клиническая картина при локализации патологического процесса в области глубоких вен голени характеризуется внезапными режущими болями в икроножных мышцах, с этого начинается симптоматика. Больные жалуются на чувство распирания в ноге, кожа синеет, голень отекает. Боль усиливается при опускании ноги вниз и уменьшается при поднятии вверх. Через несколько дней нога покрывается сеткой вздутых вен, становится невозможным согнуть стопу.
Для тромбофлебита глубоких сосудов голени типичен симптом Мозеса – появление резкой боли при надавливании на эту часть ноги спереди и сзади, а если сдавить справа и слева, то боли не будет. Проведены исследования, которые выявили, что с левой стороны чаще встречается поражение глубоких вен голени по сравнению с правой. Связано это с особенностями расположения подвздошной вены между общей одноименной артерией и тазовыми костями. Затруднение оттока крови вероятнее всего произойдет с левой стороны, чем с правой.
Диагностика и лечение
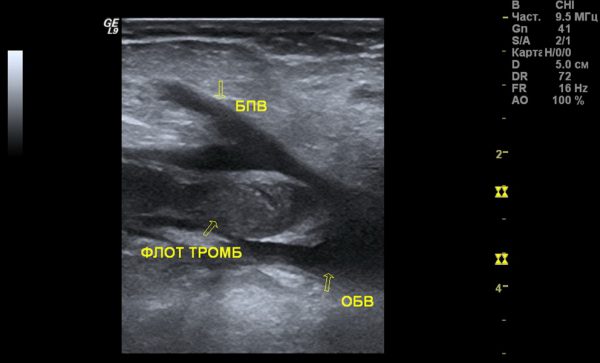
При подозрении на острый тромбоз глубоких венозных сосудов необходима госпитализация на машине скорой помощи в хирургическое отделение стационара. Прежде чем назначить лечение доктор проведет необходимое в таких случаях обследование:
- УЗИ сосудов с допплерографией или дуплексным сканированием вен (это самое важное исследование), причем проводится как с левой, так и с правой стороны для сравнения сосудов здоровой и больной ноги;
- КТ или МРТ сосудов применяется в тех случаях, когда нужно получить больше информации о заболевании;
- Венография – применяется редко при отсутствии возможности провести предыдущие исследования;
- Анализы крови (общий, коагулограмма). При необходимости организуются консультации других специалистов при наличии у больного сопутствующих заболеваний.
Лечение тромбофлебита глубоких вен проводится по основным принципам:
- Постельный режим – в стационаре или дома (при нетяжелом течении) не менее десяти дней с приподнятым положением больной конечности;
- Гепаринотерапия внутривенно или подкожно под контролем анализов крови на свертываемость или аналоговыми препаратами – фраксипарин, клексан. В последующем доктор назначит длительный прием таблеток другого антикоагулянта – варфарина, который следует принимать строго по инструкции не менее полугода для профилактики рецидивов болезни;
- Препараты из группы НПВС (ибупрофен, диклофенак и другие) для уменьшения воспаления и болевых страданий;
- Спазмолитики — также для купирования болей;
- Венотонизирующие препараты (детралекс, троксевазин и другие) назначаются курсами 2 или 3 раза в год для последующей профилактики обострений;
- Компрессионное воздействие методом эластичного бинтования или с помощью специального белья (чулки, гольфы);
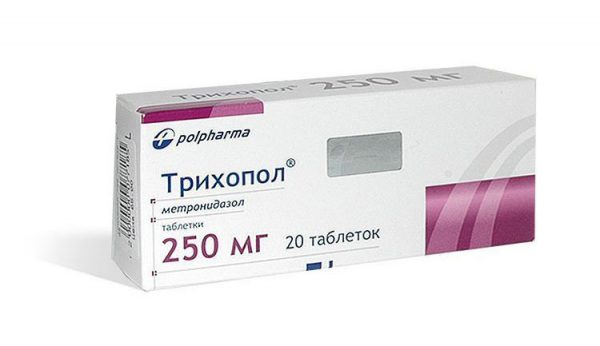
- Антибиотики и противопротозойные средства (Трихопол) при подозрении на наличие инфекционного очага воспаления;
- На ранних сроках патологического процесса в глубоких венах эффективным является тромболизис – введение препаратов, растворяющих тромботические массы (Урокиназа, Актилизе и др.);
- Хирургическое лечение – показания определяются врачами. Насколько правой оказывается их точка зрения по поводу эффективности операции судить специалистам. Выполняется тромбэктомия в случаях невозможности растворения тромба и опасности отрыва его. При продолжительной закупорке вен возможно шунтирование или стентирование больного участка магистрального сосуда. Кроме того, есть методы венозной ангиопластики, комбинированной флебэктомии и перевязки сосудов. Объем и способ хирургического лечения определяет лечащий врач;
- Популярным методом является гирудотерапия – лечение пиявками для понижения вязкости крови, снятия спазмов и уменьшения болей. Противопоказаниями является беременность, анемия и снижение свертывания крови;
- Физиотерапевтическое лечение – соллюкс, ультрафиолетовое облучение или воздействие инфракрасными лучами проводится в фазе стихания воспаления, запрещаются любые втирания, массаж в острой стадии патологического процесса;
- Диета при тромбофлебите глубоких сосудов нижних конечностей имеет немаловажное значение. Из рациона необходимо исключить: жирное мясо или рыбу, бобовые, зеленые овощи, смородину, бананы, консервы. Желательно питание несколько раз в день небольшими порциями. Включить в рацион помидоры, болгарский и стручковый перец, лук, чеснок, имбирь, приправы, нежирное мясо, овсяные хлопья, молочные продукты, арбузы и дыни;
- Соблюдение питьевого режима — не менее 2 л в сутки воды;
- Изменение привычного жизненного уклада – ношение удобной ортопедической обуви или стелек для правой и левой ноги, избегать тяжелых физических нагрузок (силовые виды спорта, поднятие тяжестей). Не рекомендуется посещение бань и парилок для предотвращения перегревания и обезвоживания организма. Необходимо исключить продолжительные статические нагрузки (долгая поза «сидя нога на ногу» или «стоя»), придавать приподнятое положение ногам во время сна или отдыха, совершать пешие или велосипедные прогулки, рекомендуются занятия плаванием;
- Народные методы лечения тромбофлебита голени имеют право на существование в качестве дополнительных в общем комплексе лечебных мероприятий после консультации лечащего доктора. Описаны рецепты различных компрессов – капустный, медовый на пораженную конечность на сутки и более. Кроме того, широко применяют отвары лекарственных трав и растений – шишек хмеля, ивовой коры, морковной ботвы; настои вербены, цветков и плодов каштана конского и другие.
Прогноз при тромбофлебите глубоких вен голени, независимо на правой или левой ноге, достаточно благоприятный при условии своевременного и адекватного лечения и соблюдения дальнейших рекомендаций врача. В качестве профилактики рекомендуется оперативное лечение варикозного расширения вен. До операции необходимо ношение компрессионного белья и прием венотоников, хотя бы дважды в год в весенний и осенний периоды.
Тромбоз вен голени: признаки, диагностика, лечение
Тромбофлебит голени представляет собой образование сгустков крови – тромбов в поверхностных или глубоких венах икроножной области, которое сопровождается воспалительным процессом венозных стенок, а иногда и прилегающих мягких тканей.

Опасность болезни состоит в прогнозе тяжелых нарушений трофики мягких тканей, появлении трофических язв, гангрены и ампутации, а также тромбоэмболии артерий сердца или легкого, что может повлечь смерть пациента.
Факторы возникновения
Тромбофлебит голени обычно развивается из-за трех основных причин:
- Повышенная густота и ускоренная свертываемость крови.
- Нарушение здорового тока крови, нормальный ход которого осуществляется в двух направлениях.
- Повреждение венозного эндотелия в силу варикоза, после инъекционного вмешательства, на фоне травм.
К социальным факторам возникновения тромбозов относятся:
- Варикозное расширение вен на поздних стадиях развития.
- Излишняя масса тела.
- Долгая гормонотерапия, прием контрацептивов.
- Пожилой возраст.
- Операции на сосудах и тканях ног, инъекции, травматические повреждения.
- Тяжелые инфекционные недуги в анамнезе пациента: тиф, туберкулез.
- Онкологические заболевания.
- Длительная гиподинамия.
- Химиотерапия, лучевая терапия.
- Нездоровое питание, предпочтение продуктов, повышающих вязкость крови.
- Привычка к употреблению алкоголя, табачных изделий.
Виды недуга
По характеру локализации сосудов, в которых произошло тромбообразование, различаются:
- Поверхностный тромбофлебит голени, то есть появление тромбов и воспалений в подкожных венах.
- Тромбоз глубоких венозных сосудов. Главная опасность этого недуга состоит в том, первые его симптомы сложно поддаются диагностике и лечение часто носит запоздалый, экстренный характер.
Как правило, болезнь поражает одну из конечностей. Чаще диагностируется тромбофлебит левой голени, такое явление связано с особенностями строения сосудистой системы организма, близости большой полой вены, открывающей правое предсердие и переносящей кровь от венозных сосудов нижних конечностей.
Тромбофлебит правой голени возникает намного реже. Обычно возникает из-за механических повреждений сосудов и мягких тканей: травм, операций, неудачных уколов.
По характеру течения болезни различают острый и хронический тромбофлебит икроножных мышц.
Симптоматика
К общим признакам заболевания относятся:
- Чувство тяжести в икрах ног.
- Болезненные ощущения.
- Снижение чувствительности голеней, онемение.
- Изменение цвета кожного покрова от красноватого до бледно-синего.
- Кожа приобретает нездоровый глянцевый, натянутый вид.
- Изменение температуры пациента в сторону возрастания.
При тромбофлебите голени симптомы могут различаться в зависимости от локализации пораженных сосудов.
Закупорка подкожных сосудов обычно развивается при варикозной болезни вен, сопровождается покраснением поверхности кожи, умеренными болевыми ощущениями, отеком, воспалительным процессом, повышением температуры тела до 37,5-38 градусов.
Если лечить поверхностный тромбофлебит правильно, то воспалительный процесс проходит быстро, кровоток восстанавливается по прошествии 2-3 недель, состояние пациента нормализуется.
Острый тромбофлебит глубоких вен голени протекает существенно тяжелее, признаки выглядят так:
- Возникает острая боль в мышце, где расположен тромбированный сосуд.
- Повышается локальная температура в месте воспаления.
- Общая температура тела пациента достигает значений 38-39 градусов.
- Наблюдается повышенное заполнение кровью подкожных сосудов из-за сбоя кровотока.
- Больной жалуется на сильную слабость, недомогание, упадок сил.
Острый глубокий тромбофлебит левой голени представляет повышенную опасность для жизни пациента в виде тромбоэмболии сердечной артерии.

Меры диагностики
При любых признаках тромбофлебита необходимо немедленно обратиться к ангиохирургу или флебологу.
После первичного осмотра врач назначит комплекс диагностических мер для установления точного диагноза, места локализации тромба, наличия флотации.
- Общий анализ крови, позволяющий диагностировать наличие воспалительного процесса.
- Коагулограмма – показывает скорость свертывания крови.
- УЗДГ – помогает установить область тромбообразования, степень нарушения тока крови, состояние венозных стенок.
- Рентгеноконтрастный метод. При таком исследовании в полость сосуда вводится контрастное вещество, контакт которого с лучами рентгена позволяет выявить состояние стенки сосуда, место крепления тромба, степень нарушения кровотока.
Методы терапии
Диагноз тромбофлебит голени лечение предполагает амбулаторное. Терапия в домашних условиях разрешается при нетяжелом статусе недуга, при условии постоянного наблюдения врача.
Совокупность консервативных лечебных мер при тромбофлебите голени обычно такая:
- Строгое соблюдение постельного режима длительностью от 10 суток. Пораженная конечность пациента должна находиться под углом 40-50 градусов по отношению к туловищу.
- Введение антикоагулянтов инъекционным или капельным путем. В первые дни пациентам обычно назначают препараты гепариновой группы или аналоги, такие как Клексан или Фраксипарин. По прошествии острого периода больным рекомендуется прием таблетированных препаратов для разжижения крови: Прадакса, Ксарелто или более дешевого – Варфарин.
- Для купирования воспаления в стенках мышц и мягких тканях назначают нестероидные антивоспалительные средства: Ибупрофен, Диклофенак.
- В целях восстановления тонуса поврежденных сосудов рекомендуется прием флеботоников – средств, нормализующих состояние венозной стенки, улучшающих трофику тканей, устраняющих застои крови. К таким препаратам относятся: Флебодиа 600, Троксевазин, Флебофа, Флебавен, Детралекс.
- Чтобы облегчить болевой синдром, пациентам рекомендуются спазмолитики: Аспирин, Папаверин, Спазмол.
- Если наблюдается развитие гнойного процесса, назначаются антибиотики: Амоксициллин, Тетрациклин, Амоксиклав.
Компрессионное белье
Чтобы предотвратить дальнейшее растяжение сосудов, восстановить непрерывность кровотока, пациентам следует постоянно носить компрессионный трикотаж.
Эта продукция продается по рецепту лечащего врача, который предоставит рекомендации по выбору нужной модели белья, степени сжатия (компрессии), регулярности использования изделия.
Если высока вероятность отрыва тромба и его флотации по сосудистому руслу, консервативных мер может быть недостаточно и тогда рекомендуется радикальное вмешательство.
Флебэктомия
Удаление пораженного тромбозом сосуда полностью или частично. Чаще всего назначается при тромбофлебите глубоких венозных сосудов слева, когда медикаментозная терапия не приносит устойчивого положительного эффекта.
Обязательным условием такого лечения является глубокий наркоз, так как операция имеет болезненный и травматичный характер. После вмешательства пациенту необходимо постоянно носить компрессионное белье, а период нахождения на больничном может составлять до 4 недель.
Тромбэктомия
Такой метод хирургического вмешательства предполагает установку кава-фильтра – приспособления, по форме напоминающего небольшой зонтик, для «поимки» блуждающего тромба.
После того как сгусток окажется в ловушке, инородное тело подлежит удалению из организма. Операция проводится под местным обезболиванием и рекомендуется людям, которым в силу состояния здоровья нельзя принимать антикоагулянты.
Постоперационный период
При диагнозе тромбофлебит пациентам следует постоянно контролировать скорость свертываемости и густоту крови путем сдачи анализов: коагулограммы, контроля протромбинового времени.
После снятия обострения недуга рекомендуется прием антикоагулянтов в течении нескольких месяцев, а иногда и на протяжении всей жизни, а также курсы венотонизирующих препаратов для наружного и внутреннего применения.
Источники: http://bolitsosud.ru/tromboflebit/ostryj-poverhnostnyh-ven.html, http://cardio-life.ru/tromboz/tromboflebit-goleni.html, http://medicinanog.ru/sosudistye-zabolevaniya/tromboz-goleni.html