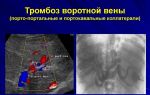
Острый тромбофлебит или тромбоэмболия
Тромбоз и тромбоэмболия
Что такое острый тромбоз и чем он отличается от тромбоэмболии
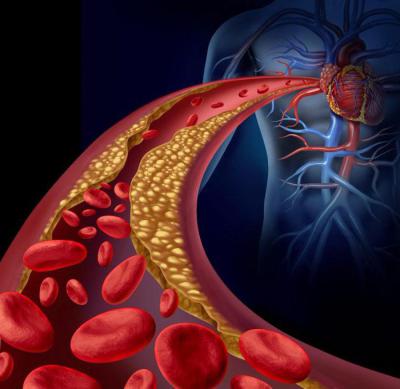
Тромбоз от тромбоэмболии отличается тем, что первый — процесс, а вторая — уже свершившийся факт. Тромбоз это процесс образования тромба (как правило, он запускается при повреждении стенки сосуда — механическом, химическом или бактериальном), а тромбоэмболия — закупорка уже сформировавшимся тромбом просвета сосуда.
Тромбоз бывает обычный и острый. Последний, как несложно догадаться, называется острым потому, что развивается очень быстро — порой даже слишком быстро для того, чтобы врачи успели принять адекватные меры.
Причины возникновения тромбоза
Самая частая причина развития острого тромбоза — крупноочаговый инфаркт миокарда. При инфаркте многие клетки сердца погибают, разрушаются и впоследствии замещаются соединительной тканью, которая просто закрывает дефект ткани, но совершенно неэластична, и тем более не участвует в сокращении сердечной мышцы. Около замещённых соединительной тканью мест кровоток замедляется, и создаются благоприятные условия для формирования тромба.
Вторая по частоте причина формирования острого тромбоза — оперативное вмешательство на сердце и крупных сосудах. Любая операция это риск, и даже если сама операция прошла идеально, её осложнения могут оказаться фатальными.
Кроме того, острый тромбоз может возникнуть и по другим причинам — из-за отравления рядом редких химических веществ, воздействия на организм бактериальной и вирусной инфекции, а также вследствие генетических нарушений, внезапно и без всякой причины переходящих в острую фазу течения.
Обычный тромбоз от острого отличается тем, что возникает чаще всего в варикозно расширенных венах нижних конечностей (где действуют сразу два фактора тромбообразования — повреждение сосудистой стенки и замедление скорости кровотока), и тем, что у врачей и у самого пациента есть время, чтобы узнать о нём и постараться предотвратить.
Подробнее о причинах тромбоза.
Последствия тромбоза и тромбоэмболии
Стоит заметить, что тромбоз опасен не сам по себе (в конце концов, в организме постоянно работают физиологические системы, борющиеся с образованием тромбов), а тем, что сформировавшийся тромб перекрывает (полностью или частично) просвет кровеносного сосуда. Причём закупорить сосуд тромб может не только в месте своего образования, но и, оторвавшись, пропутешествовать по сосудам вместе с током крови и в конце концов перекрыть просвет в каком-нибудь совсем отдалённом органе. Такое состояние, как уже упоминалось выше, называется тромбоэмболией.
Последствия тромбоэмболии могут быть довольно печальными. Тромб может образоваться в артерии, вене, а также в полостях сердца — в его правой половине и в левой половине. В зависимости от места образования тромба различаются и последствия тромбоэмболии:
- тромб, образовавшийся в венах, может «закупорить» просвет сосуда в месте своего образования — в этом случае дело может закончиться серьёзными нарушениями в работе конечности или органа и даже гангреной конечности;
- венозный тромб может оторваться, дойти до сердца, пройти его насквозь и вызвать эмболию лёгочной артерии, что более чем в половине случаев заканчивается смертью; к такому же результату могут привести тромбы, образовавшиеся в правом желудочке и предсердии;
- тромб, образовавшийся в левых отделах сердца (левом предсердии и левом желудочке) может закупорить коронарные артерии (что практически всегда приводит к развитию инфаркта миокарда), артерии головного мозга (что приводит к развитию инфаркта головного мозга), а также артерии, кровоснабжающие любой другой орган или часть тела человека.
Лечение и профилактика
Лечение острого тромбоза преимущественно оперативное, лечение тромбоэмболии — исключительно оперативное. Тромбоз, не говоря уже о тромбоэмболии, это всегда угроза для жизни человека, и устранить её нужно как можно быстрее. При первых же симптомах немедленно вызывайте «скорую», а до её приезда примите меры первой помощи.
В зависимости от локализации тромба операция может быть открытой или эндоскопической, в том числе и с помощью оборудования, вводимого непосредственно в кровеносную систему через специальный катетер.
Подробнее о лечении тромбоза и тромбоэмболии.
К профилактике тромбоза и тромбоэмболии относится, прежде всего, приём лекарственных средств, понижающих свёртываемость крови, и лечение предрасполагающих факторов, таких как варикозно расширенные вены.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Тромбоэмболия нижних конечностей: возможные причины, симптомы и особенности лечения
Кровеносная система человека очень похожа на дерево, где крупные артерии — это легочная артерия и аорта, а в роли ветвей выступают мелкие кровеносные сосуды. В силу особенностей каждого организма и многочисленных факторов густота крови, текущей по венам, у всех разная. Опасность состоит в том, что в сосудах могут образовываться тромбы — сгустки крови — как результат развития тромбоэмболии. Что такое тромбоэмболия нижних конечностей, каковы причины ее возникновения, а также каковы симптомы и особенности лечения этого заболевания, рассмотрим далее.
Что такое тромбоэмболия
Тромбоэмболия — это заболевание, которое не является самостоятельным. Оно возникает как следствие различных патологических процессов в организме, которые и послужили причиной образования тромбов.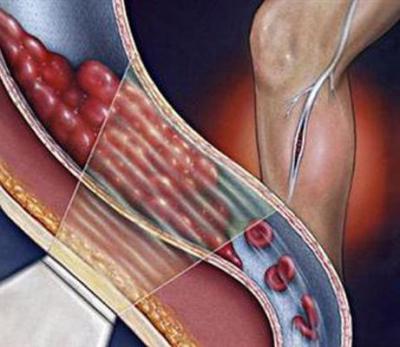
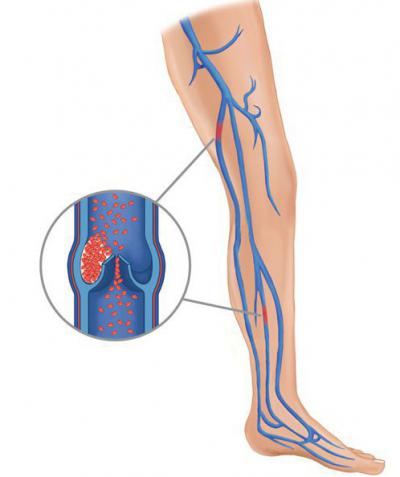
Тромбоэмболия — это закупорка кровеносного сосуда тромбом, оторвавшимся от места, где он образовался и попавшем в циркулирующую кровь. Он представляет собой сгусток крови, который образовался вследствие активации системы свертывания крови, и может быть ответом на повреждение стенки сосуда. Сгусток перекрывает поток крови в сосуде подобно пробке, и как результат — развитие ишемии.
Чаще всего патология развивается в нижних полых венах, а это угроза развития тромбоэмболии легочных артерий, аорты, а также закупорки сосудов в левых отделах сердечной мышцы.
Тромбоэмболия опасна прежде всего тем, что может спровоцировать развитие гангрены конечностей.
Причины развития тромбоэмболии
Нарушение кровотока в артериях нижних конечностей провоцируют прежде всего заболевания сердечно-сосудистой системы, которые повышают риск образования тромбов, они составляют 95 % всех причин. Сюда можно отнести такие патологии:
- Кардиомиопатия.
- Пороки сердца.
- Мерцательная аритмия.
- Нарушение кровообращения в сердечной мышце.
- Ревматизм с поражением клапанов сердца.
- Атеросклероз.
- Аневризмы сосудов сердца.
- Эндокардит инфекционно-септический.
 А также существует и ряд других причин, которые могут способствовать развитию тромбоэмболии нижних конечностей:
А также существует и ряд других причин, которые могут способствовать развитию тромбоэмболии нижних конечностей:
- Травмы ног.
- Различные заболевания крови.
- Системные заболевания.
- Повышенный уровень сахара в крови.
- Высокая свертываемость крови.
- Онкологические заболевания.
- Тяжелая форма варикоза.
- Чрезмерное и неправильное использование лекарственных препаратов.
Как результат этих состояний развивается тромбоэмболия сосудов нижних конечностей. А именно вот что происходит:
- Изменяется состав крови, повышается ее вязкость.
- Замедляется кровоток по сосудам и венам.
- Повреждаются стенки сосудов.
Группы риска
Стоит сказать несколько слов о тех, кто входит в группу риска. Именно у этой категории пациентов тромбоэмболия артерий нижних конечностей имеет большие шансы на развитие. В эту группу можно отнести:
- Работников офисов.
- Людей, страдающих гиподинамией.
- Работающих в одном положении на протяжении всего дня.
- Пациентов, работающих на производстве, где тяжелый физический труд.
А также в зону риска попадают:
- Люди старше 55 лет.
- Беременные.
- Страдающие ожирением.
- Перенесшие патологические роды.
- Перенесшие оперативное вмешательство.
- Принимающие гормональные контрацептивы.

Также хочется особо отметить, что тромбоэмболия вен нижних конечностей очень часто наблюдается у любителей табака. Курение повышает вероятность образования тромбов.
Стадии развития заболевания
- В покое у пациента жалоб нет. При нагрузке на нижние конечности появляется иногда чувство тяжести в ногах и незначительная боль. Восстановление наступает быстро после отдыха.
- Двигательная активность сохраняется. Появляется отечность, сильные боли, потеря чувствительности участков кожи. Ноги бледнеют, становятся холодными.
- Развивается ишемия тканей. До 3 часов обратимые изменения. При этом присутствуют сильные боли, отсутствуют пульс и чувствительность. Через 6 часов присоединится неподвижность суставов.
- Необратимые процессы. Развитие гангрены, появление коричневых пятен.
Все эти процессы очень быстро развиваются, поэтому необходимо знать, каковы симптомы тромбоэмболии нижних конечностей. Рассмотрим их далее.
Симптомы заболевания
Не следует оставлять без внимания следующие состояния:
- Чувство зябкости ног даже в тепле.
- Резкая боль в ногах, которая появляется неожиданно.
- Слабость в ногах, которая не позволяет свободно двигаться.
- Онемение в ногах, покалывания.
- Мышечные боли, судороги в ногах.
- Чувствительность в области голени, стопы или бедер нарушена.
- Кожа бледная и холодная.
- Отсутствует пульсация сосудов.
Такие симптомы должны насторожить. Если же уже есть варикозная недостаточность, то это может способствовать развитию тромбоэмболии.
Главное — не упустить время и своевременно обратиться за помощью, так как ткани быстро отмирают.
Диагностируем заболевание
Какой метод диагностики необходимо использовать, зависит от локализации патологии.
При подозрении на тромбоэмболию используют следующие методы обследования:
- Определение D-димера. Показание в пределах нормы практически исключает эмболию.
- УЗИ вен конечностей с допплерографией. При этом визуализируются тромбы периферических вен.
- Ангиография.
- КТ и МРТ. Позволяют определить образование тромба в любом месте. Широко используют при риске ТЭЛА и тромбоэмболии в тяжелой форме.
- УЗИ и ЭКГ сердца.
- Рентгенография грудной клетки. Используют при подозрении на ТЭЛА.
Для полного обследования пациенту, чтобы исключить другие патологии, назначают общий анализ крови, мочи и прочие анализы.
Срочная помощь при подозрении на тромбоэмболию
Тромбоэмболия нижних конечностей — очень опасное и серьезное заболевание. При подозрении на закупорку сосудов больного необходимо срочно доставить в больницу. При этом действия должны быть следующими:
- Обеспечить больному горизонтальное положение.
- Исключить движение и передвижение.
- Соблюдение постельного режима.
Если состояние тяжелое, при необходимости в лечебном учреждении под наблюдением врача проводят следующие мероприятия:
- Устанавливают катетер в вену.
- Проводят ИВЛ.
- Вводят кислород через носовой катетер.
Используют следующие препараты:
- «Гепарин».
- «Дофамин».
- «Реополиклюкин».
- «Эуфиллин».
- Антибиотики.
- Обезболивающие препараты.
Как лечат тромбоэмболию
Для эффективного лечения необходимо как можно раньше посетить специалиста, если возникло подозрение на такое заболевание, как тромбоэмболия нижних конечностей. Лечение должно быть комплексным.
Прежде всего врач назначит препараты-антикоагулянты, которые способствуют разжижению крови. Также необходимо проводить терапию того заболевания, которое послужило толчком к развитию такой патологии.
Практически всегда применяются обезболивающие препараты, противовоспалительные средства.
Проводится тромболитическая терапия. Используют такие лекарственные средства:

Препараты назначают внутривенно в течение 10 дней. При этом необходим постоянный контроль за свертываемостью крови — каждые пару дней. Также назначают «Варфарин» в таблетках. Это лекарство могут назначить для применения в течение года. Еще показаны антиспастические лекарства против спазмов.
Терапия должна быть направлена на восстановление тканей и улучшение кровотока в нижних конечностях.
Если лечение не дает необходимого эффекта, может потребоваться хирургическое вмешательство. Удаление тромба из сосуда чаще всего происходит при закупорке бедренной и подколенной артерий. Тромбоэктомия может проводиться в экстренных случаях, когда становится ясно, что терапия не будет эффективной.
После операции больной находится под контролем врача, при этом, чтобы исключить застой крови в сосудах, показана на ранних сроках умеренная физическая активность.
Профилактика тромбоэмболии нижних конечностей
Если уже имела место закупорка артерий, необходимо:
- Следовать рекомендациям врача.
- Систематически принимать назначенные лекарственные средства.
- Своевременно лечить болезни, повышающие риск развития тромбоза.
- Регулярно делать УЗИ вен ног и таза.
- Носить компрессионное белье.
- Не находиться продолжительное время в одной позе.
- Заниматься спортом.
- Не поднимать тяжестей.
- Отказаться от курения.
- Придерживаться правильного питания.
- Больше пить жидкости.
 Женщинам не следует слишком долго принимать гормональные контрацептивы и ходить в обуви на высоких каблуках на протяжении целого дня.
Женщинам не следует слишком долго принимать гормональные контрацептивы и ходить в обуви на высоких каблуках на протяжении целого дня.
Только придерживаясь рекомендаций и здорового образа жизни, можно существенно снизить риск развития такого опасного заболевания, как тромбоэмболия глубоких вен нижних конечностей.
Тромбоэмболия — что это такое: симптомы и лечение
Под эмболией понимают не отдельное заболевание, а комплекс симптомов, которые отмечаются при тромбе в сосудах или заносе в них частиц воздуха, крови или лимфы. Такое отклонение является причиной инфарктов, гангрен, инсультов. Тромб может локализоваться в сосудах кишечника, сердца, головного мозга, нижних конечностей или легких. Тромбоэмболия – это острое и возникающее внезапно состояние. Это и является основной причиной высокой смертности и инвалидизации пациентов с таким диагнозом. Для предотвращения последствий врачам важно вовремя оказать пациенту помощь.
Патология тромбоэмболия
Это состояние, при котором тромб отрывается от места своего образования, попадает в кровь и вызывает острую закупорку (эмболию) в области окклюзированного сосуда. В результате в таком месте прекращается кровоток, что ведет к ишемии – местному снижению кровоснабжения. Тромбоэмболии предшествуют замедление кровотока, повышение свертываемости крови, тромбоз. Также она может выступать следствием хирургических вмешательств, осложнений травм и заболеваний, связанных с тромбообразованием. Тромбоэмболия (ТЭ) – опасная патология, угрожающая жизни человека.
Общей причиной развития тромбоэмболии является оторвавшийся тромб. Он представляет собой сгусток крови, скопившийся в сосуде и нарушающий нормальный кровоток в нем. Тромб может оторваться в результате элементарных процессов – при естественном опорожнении кишечника, сильном кашле, во время родов. Развитие тромбоэмболии проходит четыре этапа:
- Образование в результате определенных отклонений в организме тромба или эмбола (пузырька воздуха, сгустка жировой ткани, лимфы разросшихся колоний микроорганизмов).
- Отрыв тромба от стенки сосуда.
- Эмболия (перемещение) его по кровяному руслу.
- Закупорка тромбом того или иного сосуда, что ведет к развитию тромбоза и тромбоэмболии.
Тромб представляет собой своеобразную «пробку», которая перекрывает кровоток. Он выступает основной причиной развития тромбоэмболии. Факторы риска образования и отрыва тромбов следующие:
- гипертония;
- гипертонический криз;
- прием медикаментов, повышающих свертываемость крови;
- инсульт;
- варикозная болезнь;
- ожоги, обморожения, кровотечения;
- сердечная недостаточность;
- обезвоживание;
- наследственная предрасположенность;
- атеросклероз;
- сахарный диабет;
- опухоли;
- инфаркт;
- избыточный вес;
- курение;
- малоподвижный образ жизни;
- беременность, роды;
- прием оральных контрацептивов;
- длительное нахождение в одном положении и дальнейший резкий подъем.

Классификация
Тромб может образоваться и оторваться в любом сосуде. С учетом этого критерия тромбоэмболия классифицируется на несколько видов. Она может поражать сосуды:
- головного мозга;
- легочной артерии;
- коронарные;
- спинного мозга;
- почечной артерии;
- нижних конечностей;
- мезентеральных (брыжеечных) артерий и вен.
Отдельно выделяют эмболию околоплодными водами. Это попадание амниотической жидкости в систему кровообращения матери, что вызывает у нее анафилактоидную реакцию. По другой классификации тромбоэмболии делят на несколько степеней тяжести. Они отличаются объемом отключенного кровотока. Чем сильнее он закрыт тромбом, тем тяжелее и опаснее состояние пациента. Всего выделяют четыре степени закупорки сосудов:
- Первая (немассивная). Поражено менее 25% от общей пропускной способности кровяного русла. Закупориваются преимущественно небольшие сосуды.
- Вторая (субмассивная). На этой стадии блокируется уже около 30-50% всего кровотока. Поражены чаще долевые артерии или сегментарные сосуды. У пациента проявляются симптомы, указывающие на недостаточность правого желудочка.
- Третья (массивная). Блокируется 50% и более от кровяного русла сосуда. Такая степень поражения характерна для закупорки главной артерии и легочного ствола. Симптомы патологии очевидны: шок, гипотензия системного характера.
- Четвертая. Поражено уже более 75% кровяного русла, что ведет к смертельному исходу.
Симптомы тромбоэмболии
Патология вызывает разные симптомы. Все зависит от локализации тромба и места, где он вызвал закупорку сосуда и последующую ишемию тканей. По статистике, чаще диагностируется тромбоэмболия ног. Сначала развивается тромбофлебит, затем – гангрена, а за ней – недееспособность ног и летальный исход. При закупорке сосудов, питающих брюшную полость, ощущается острая боль в животе. В результате развивается ишемия почки, кишечника или других органов пищеварительного тракта. Блокирование сосудов мозга вызывает инсульт. Все эти состояния проявляются разными симптомам.
Сосудов головного мозга
Тромбоэмболический синдром сосудов головного мозга характерен для пожилых людей. Частыми причинами выступают атеросклероз и гипертония. Другие факторы риска:
- прогрессирующая сердечная недостаточность;
- варикозная болезнь;
- инсульты в анамнезе;
- злокачественные новообразования.
Тромб отрывается во время или после сна. Симптоматика выражена слабо, а у некоторых пациентов вовсе отсутствует. Неврологические признаки нарастают в течение нескольких часов или даже суток. У всех пациентов формируется менингеальный синдром, который вызывает плаксивость, неэластичность шейных мышц, нарушения чувствительности, местные параличи, непереносимость звуковых и световых раздражителей. Другие признаки тромбоэмболии сосудов головного мозга:
- оглушенность;
- повышенная сонливость;
- дезориентация;
- головная боль;
- тошнота;
- рвота;
- боль при движении глазных яблок.


Легочной артерии
Тромбоэмболическая болезнь легочной артерии (ТЭЛА) встречается чаще по сравнению с закупоркой других сосудов. Патология бывает вызвана физической активностью, сильным кашлем и другими нагрузками. Тромб может переместиться в легкие из верхней или нижней полой вены, из сердца. Признаки патологии проявляются моментально и развиваются быстро, из-за чего в большинстве клинических случаев наступает смерть. Основные симптомы эмболии легочной артерии:
- гипертензия;
- гипоксия;
- нарушение сознания;
- дыхательная недостаточность;
- учащение пульса;
- бледность кожи;
- кашель с кровью;
- боль по типу стенокардии;
- аритмия;
- повышение температуры;
- холодный пот на лбу.
Менее яркая клиническая картина характерна для тромбоэмболии мелких ветвей легочной артерии. Симптомы нарастают в течение нескольких часов или даже суток. Характерные признаки:
- тахипноэ;
- одышка;
- снижение артериального давления;
- кровохарканье;
- тахикардия.
Если поражен крупный сосуд, то патология развивается очень быстро, что часто вызывает смерть человека. Такой тромбоэмболический синдром развивается в несколько этапов:
- резкое нарушение сознания;
- нарастающая дыхательная недостаточность;
- гипоксия;
- повышение давления;
- летальный исход.
Мезентеральных артерий и вен
Под мезентерием (брыжейкой) понимают складку брюшины, за счет которой органы внутри нее крепятся к стенкам брюшной полости. За кровообращение в этой области, включая и кишечник, отвечают мезентеральные сосуды – артерии и вены. Их тромбоз является очень опасным состоянием. Тромбоэмболия чаще затрагивает верхнюю мезентеральную артерию. Причины – сепсис, мерцательная аритмия или инфаркт миокарда. Характерные признаки патологии:
- вздутие живота;
- учащение пульса;
- сильные боли в животе;
- выделение кровянистой жидкости из кишечника;
- рвота желчью, пищей, иногда с примесью крови;
- посинение губ и перитонит.
Закупорка эмболом мезентеральных вен характерна для пожилых людей. Патология проявляется менее ярко и быстро. Она вызывает инфаркт кишечника. На это указывают симптомы острого живота, но без проявления напряжения передней брюшной стенки. Сам диагноз устанавливается врачом уже на операционном столе после принятия решения и диагностического исследования органов.
Почечной артерии
По частоте эмболии почки занимают второе место после тромбоэмболии легочной артерии. Самые распространенные причины такой патологии:
- системные васкулиты;
- атеросклероз;
- панартериит;
- гиперплазия почечных артерий;
- инфаркт миокарда.
Эмболия почечной артерии вызывает три основных симптомокомплекса (синдрома), которые у каждого пациента проявляются в разной степени. Первый – гипертонический. Этот синдром представляет собой внезапное повышение артериального давления. Выраженность гипертонического синдрома зависит от степени закупорки артерии и наличия нарушений сердца или легких. Другие симптомокомплексы:
- Мочевой. Сопровождается появлением эритроцитов и белка в моче. Спустя 2 дня после закупорки артерии при мочеиспускании может появиться кровь. Иногда наблюдается задержка мочи и стула.
- Болевой. Характеризуется резкой болью в пояснице, напоминающей почечную колику. Часто сопровождается приступами тошноты и рвоты, запором, повышением температуры до 38 градусов. При очень сильных болях возможна утрата сознания.
Сосудов нижних конечностей
Провоцировать развитие тромбоэмболии ног могут застойные явления, которые развиваются при длительном соблюдении постельного режима, сдавливании кровеносных сосудов извне, хронической венозной недостаточности. В качестве причин флебологи называют и следующие патологии:
- тромбангиит;
- распространенный атеросклероз;
- септический эндокардит;
- облитерирующий эндартериит.
Тромбозы в артериях ног находятся на 4 месте после тромбоэмболических болезней сосудов церебральных, легочных и коронарных артерий. Эмболы закупоривают просвет периферических артерий нижних конечностей. Характерным симптомом является отсутствие пульса по всей поверхности ноги или на определенном уровне в зависимости от того, где тромб перекрыл кровоток. Другие симптомы зависят от степени тяжести:
- Относительная компенсация. Сопровождается болями в конечностях. Они быстро устраняются, а функции и чувствительность в пораженной ноге постепенно восстанавливаются.
- Субкомпенсация. Боли становятся сильнее, а нога – бледной и холодной. Ткани остаются жизнеспособными только за счет сильного напряжения кровотока.
- Декомпенсация. Первыми появляются сильные боли в ноге. Кожа становится бледной, но движения конечности сохранены. Если вовремя не приступить к лечению, то начнутся необратимые изменения: цианотичные пятна, «мраморный рисунок» на ноге, нарушение чувствительности, некроз тканей, гангрена.
Околоплодными водами
Этот специфический вид эмболии провоцирует блокирование сосудов околоплодными водами. Патология опасна как для беременной, так и для ребенка. Причины тромбоэмболии такого типа следующие:
- многоплодная беременность;
- аномальное течение родов;
- неправильная стимуляция родового процесса;
- ригидность шейки матки;
- многоводие.
Такое состояние требует срочного оказания медицинской помощи, поскольку амниотическая жидкость попадает в кровоток беременной женщины. Симптомы этого состояния:
- кашель;
- поверхностное дыхание;
- бледность кожного покрова;
- потеря сознания;
- судороги;
- озноб;
- снижение артериального давления;
- синюшность конечностей, губ;
- массивные кровотечения;
- частый, плохо прослушиваемый пульс.
Чем опасна тромбоэмболия
Самый опасный исход этой патологии – внезапная остановка сердца и, как следствие, смерть пациента. Если организм включил компенсаторные механизмы, то состояние больного постепенно ухудшается. Смерть в таком случае наступает не сразу, поэтому при своевременном лечении человек может выжить. Возможные осложнения тромбоэмболии:
- недостаток кислорода;
- воспалительная реакция снаружи легких;
- пневмония инфарктного характера;
- инсульт;
- хроническое повышенное давление в сосудах легких;
- абсцесс легких;
- ишемия кишечника, почки;
- гангрена.


Диагностика
Первым этапом диагностики является осмотр пациента и сбор анамнеза. Врач определяет основные факторы предрасположенности к ТЭ и выявляет характерные симптомы. Чтобы определить локализацию тромба, назначают:
- Ультразвуковое исследование. Сканирование вен помогает определить сосуд, который стал источников тромба.
- Ультразвуковую допплерографию. Такая процедура необходима для оценки состояния и интенсивности кровотока в исследуемой области.
- Флебографию. Это исследование венозного русла пациента с применением рентгеноконтрастного вещества. Оно точно визуализирует аномалии строения венозной сети.
- Компьютерную томографию. Точно определяет местоположение тромба.
- Ангиографию. Это рентгеноконтрастное исследование, которое проводится посредством введения в легкие контрастного вещества. Методика считается стандартом в диагностике ТЭЛА.
- Перфузионную сцинтиграфию легких. Это исследование выявляет участки легкого, куда поступает воздух, но где нарушен приток крови. Методика используется, если пациенту противопоказана компьютерная томография.
Кроме основного комплекса исследований, пациенту назначают процедуры для дифференциации ТЭ с другими патологиями и заболеваниями. Список таких методик:
- Рентгенография. Назначается для исключения очагов воспаления, механических травм костных тканей, новообразований, пневмоторакса, плеврита.
- Определение уровня d-димеров. Их повышение наблюдается у 90% людей с ТЭЛА. Если уровень d-димеров в норме, то врач исключает тромбоэмболию легочных артерий.
- Ультразвуковое исследование сердца (эхокардиографию – ЭКГ). Эта методика выявляет изменения в структуре сердечной мышцы: выбухание межжелудочковой перегородки, расширение правого желудочка, тромбы в полости предсердий. Процедура дифференцирует ТЭ от инфаркта миокарда, перикардита, сердечной недостаточности.
Лечение тромбоэмболии
Терапию проводят строго в условиях стационара под контролем врача, поскольку ТЭ – опасное состояние, которое может привести к смерти больного. Пациента госпитализируют в реанимационное отделение. После диагностики врач сможет назначить адекватную схему лечения. Оно направлено на восстановление нормального кровотока. Этапы терапии:
- Назначение строгого постельного режима.
- Прием препаратов, улучшающих кровоток: антикоагулянтов (разжижают кровь), фибринолитических ферментов (растворяют тромбы), спазмолитиков (устраняют возникающие спазмы).
- Хирургическое лечение. Если консервативная терапия не принесла результатов, то для устранения тромбоза пациенту назначают операцию.
- Назначение препаратов-антикоагулянтов для длительного применения. Их прописывают по окончанию лечения с целью профилактики рецидивов заболевания.
Тактика лечения определяется разновидностью ТЭ и тяжестью ее течения. В начале врачи пытаются справиться с патологией консервативными методами. При необходимости проводят операцию. Важным условием выздоровления является соблюдение диеты. Ее основные функции:
- нормализация массы тела;
- укрепление стенок венозных сосудов;
- нормализация стула, поскольку при натуживании во время дефекации высок риск отрыва тромба;
- снижение вязкости крови.
Дневная калорийность рациона подбирается с учетом возраста, физиологической нормы и нагрузки. Чтобы уменьшить вязкость крови, необходимо ежедневно выпивать не мене 2-2,5 л свободной жидкости. Дополнительно к чистой воде допускается употреблять:
- натуральные соки;
- некрепкий чай;
- минеральную воду;
- травяные чаи;
- отвар шиповника;
- морсы.

Кофе, крепкий чай и газировка должны быть исключены из рациона, поскольку они могут вызывать отеки. Кроме перечисленных полезных напитков, в меню должны входить такие продукты:
- артишок;
- инжир;
- овсяная каша;
- корень имбиря;
- рыба жирных сортов;
- растительные масла холодного отжима;
- бобовые;
- спаржа;
- гречка;
- абрикосы;
- отруби;
- яйца;
- кисломолочные продукты с низкой жирностью;
- морепродукты;
- семена подсолнечника;
- укроп, мята, корица, перец;
- кунжут;
- огурцы.
Избегать нужно тех продуктов, которые замедляют кровоток и способствуют скоплению тромбоцитов и формированию сгустков крови. К таким относится пища, содержащая витамины К, поскольку этот элемент провоцирует повышает риск тромбообразования. Под запрет попадают и следующие продукты:
- свиная, говяжья печень, почки, сердце, легкие;
- алкоголь;
- соленая, жареная пища;
- консервированные продукты;
- копчености;
- все виды орехов;
- колбасы, сосиски, сардельки;
- сладости;
- белый виноград;
- бананы;
- жирные мясные бульоны;
- кисломолочные напитки с высоким процентом жирности.
Медикаментозная терапия
Антибиотики используются только при диагностировании гнойной формы ТЭ и поражении легочной артерии. В остальных случаях первая группа применяемых препаратов – лекарства, уменьшающие свертываемость крови. Если у пациента отсутствуют противопоказания, то ему сразу начинают вводить Гепарин натрия по следующей схеме:
- одномоментно вливают внутривенно 5000-10000 ЕД гепарина;
- затем – капельно вводят по 1000-1500 ЕД в час.
Курс лечения этим антикоагулянтом длится 5-10 дней. Кроме Гепарина могут использоваться другие препараты из той же фармакологической группы:
- Надропарин кальция (фраксипарин). Это низкомолекулярный гепарин, получаемый из слизистой оболочки кишечника свиней. Препарат подавляет процесс свертывания крови, проявляется противовоспалительное и иммуносупрессорное действия. Лекарство вводят по 0,5-0,8 мл подкожно 2 раза в сутки курсом 5-10 дней.
- Варфарин. Это средство подавляет синтез в печени белков, которые необходимы для свертывания крови. Назначается параллельно с Гепарином на 2 день лечения. Дозировка – 10 мг вещества 1 раз за сутки. Далее дозу уменьшают до 5-7,5 мг. Принимать Варфарин необходимо не менее 3-6 месяцев.
Вторая группа используемых препаратов – тромболитики. Их основное действие – растворение тромбов. Примеры тромболитических препаратов:
- Стрептокиназа. Получают из бета-гемолитического стрептококка группы С. Препарат более эффективен в отношении недавно образовавшихся тромбов. Его вводят внутривенно по 1,5 млн МЕ в течение 2 часов. Введение Гепарина на это время прекращают.
- Урокиназа. По сравнению со Стрептокиназой реже вызывает аллергию. Вводится внутривенно по 3 млн МЕ на протяжении 2 ч. Вливание Гепарина на это время тоже прекращают.
Экстренная помощь
Многие пациенты с массивной ТЭ могут погибнуть в ближайшие часы после ее развития. По этой причине важно вовремя оказать человеку экстренную помощь. Близкие родственники должны обеспечить больному полный покой. Пострадавший должен лежать на ровной твердой поверхности. Ему нужно расстегнуть ворот одежды, обеспечить доступ воздуха в комнату. Медики же для оказания первой помощи используют способы интенсивной реанимации:
- При остановке сердца. Проводят сердечно-легочную реанимацию в виде непрямого массажа сердца, дефибрилляции, искусственной вентиляции легких, установке внутривенного катетера.
- При гипоксии. Назначают оксигенотерапию (кислородотерапию) – вдыхание газовой смеси, обогащенной кислородом. Она подается через маску или введенный в нос катетер.
- При выраженном нарушении дыхания и тяжелой гипоксии. Проводят искусственную вентиляцию легких.
- При гипотензии. Внутривенно больному вливают солевые растворы. Дополнительно используют препараты, сужающие просвет сосудов и повышающие давления: Адреналин, Допамин (Дофамин), Добутамин.
Хирургическое вмешательство
Основным показанием к оперативному лечению выступает массивная тромбоэмболия. Хирургическое вмешательство назначают и при неэффективности консервативной терапии. Другие показания к операции:
- ухудшение состояния пациента даже при проводимой консервативной терапии;
- хроническая рецидивирующая ТЭЛА;
- тромбоэмболия самой легочной артерии или ее крупных ветвей;
- резкое снижение артериального давления;
- резкое ограничение притока крови к легким.
При тромбоэмболии врачи могут проводиться разные операции в зависимости от тяжести состояния и локализации тромба. Основные методы хирургического лечения:
- Установка кава-фильтра. Он представляет собой специальную сетку, которая не пропускает оторвавшиеся фрагменты тромбов. Так они не могут достичь легочной артерии и сердца. Кава-фильтр устанавливают в просвете нижней полой вены.
- Эмболэктомия. Представляет собой удаление эмбола из просвета артерии через разрез ее стенки с последующим ушиванием раны сосуда. Операция показана в первые 6-12 часов после эмболии.
- Тромбэндартерэктомия. Во время этой операции удаляют внутреннюю стенку артерии с прикрепленной к ней бляшкой.
Профилактика
Пациентам, которые были вынуждены длительно соблюдать постельный режим, показана более ранняя активизация, вставание с постели и хождение. Дополнительно им рекомендуют ношение компрессионных чулок. Другие меры профилактики:
- прохождение курсов пневмомассажа и ношение компрессионного трикотажа – для людей, имеющих факторы риска развития ТЭ;
- своевременное лечение заболевания сердечно-сосудистой системы;
- правильный режим дня и питания;
- отказ от вредных привычек;
- активный образ жизни, занятия физкультурой.
Источники: http://comp-doctor.ru/sid/thrombosis.php, http://fb.ru/article/321919/tromboemboliya-nijnih-konechnostey-vozmojnyie-prichinyi-simptomyi-i-osobennosti-lecheniya, http://vrachmedik.ru/1495-tromboemboliya-chto-eto-takoe.html