Острый тромбоз плечевой артерии мкб 10
Окклюзии артерий конечностей острые — описание, причины, диагностика, лечение.
Краткое описание
Острые окклюзии артерий — острое нарушение кровообращения дистальнее места окклюзии артерии эмболом или тромбом. Состояние считают неотложным. Проксимальнее и дистальнее участка окклюзии нарушается нормальный ток крови, что приводит к дополнительному тромбообразованию. Процесс может захватывать коллатерали, возможно распространение тромба вплоть до венозной системы. Состояние считают обратимым в течение 4–6 ч от его начала (в англоязычной литературе этот временной промежуток называют «золотым периодом»). По истечении этого времени глубокая ишемия ведёт к необратимым некротическим изменениям.
Статистические данные. Частота госпитализаций — 5–10:10 000 населения. Ведущая причина смерти и потери конечностей в пожилом возрасте. Преобладающий возраст — старше 60 лет. Преобладающий пол — мужской.
Этиология
• Эмболия артерии — обтурация сосуда эмболом, мигрировавшим по току крови. Эмболии классифицируют в зависимости от первичного источника поражения •• Источник — левая половина сердца ••• Пристеночный тромб в результате аритмии, инфаркта, хирургической травмы, стеноза митрального клапана, эндокардита и сердечной слабости любой этиологии ••• Вегетации на клапанах ••• Инородные тела ••• Опухоли •• Источник — аорта ••• Склеротические бляшки ••• Травма с последующим тромбозом ••• Аневризма ••• Инородные тела •• Источник — лёгочные вены ••• Тромбоз ••• Травма с последующим тромбозом ••• Опухоли •• Источник — правое сердце: при дефектах межжелудочковой и межпредсердной перегородок •• Источник — вены большого круга кровообращения: при дефектах межжелудочковой и межпредсердной перегородок.
• Тромбоз артерии. Патогенетическая триада Вирхова: повреждения сосудистой стенки, изменения состава крови, нарушения кровотока (его ламинарного течения) •• Повреждения сосудистой стенки ••• Облитерирующий атеросклероз ••• Артерииты: системные аллергические васкулиты (облитерирующий тромбангиит, неспецифический аортоартериит, узелковый периартериит), инфекционные артерииты ••• Травма ••• Ятрогенные повреждения сосудов ••• Прочие (при отморожении, воздействии электрического тока и т.д.) •• Заболевания крови: истинная полицитемия, лейкозы •• Заболевания внутренних органов (атеросклероз, гипертоническая болезнь, злокачественные опухоли и др.) •• Нарушения кровотока ••• Экстравазальная компрессия ••• Аневризма ••• Спазм ••• Острая недостаточность кровообращения, коллапс ••• Предшествующая операция на артериях.
Классификация острой ишемии конечности
• Ишемия напряжения: отсутствие признаков ишемии в покое и появление их при нагрузке.
• Ишемия I степени. Сохранены чувствительность и движения в поражённой конечности •• Ишемия IA степени характеризуется чувством онемения, похолодания, парестезиями •• При ишемии IБ степени появляются боли в дистальных отделах конечности.
• Ишемия II степени. Характерны расстройства чувствительности, а также активных движений конечности: от пареза (степень IIА) до плегии (IIБ).
• Ишемия III степени характеризуется начинающимися некробиотическими явлениями, что клинически выражается в появлении субфасциального отёка (IIIА), а позднее — мышечной контрактуры: парциальной (IIIБ) или тотальной (IIIВ).
Генетические аспекты. Возможно сочетание с наследственно обусловленным повышением свёртываемости крови и синдромами гиперлипидемий.
Клинические проявления
• Пять основных симптомов — в англоязычной литературе симптомокомплекс «пяти P». (Если присутствует хотя бы один из этих признаков, показано плановое обследование с целью выявления окклюзии. Окклюзия сосудов, расположенных более проксимально, ведёт к более быстрому прогрессированию симптомов. Окклюзия на уровне бифуркации аорты может вызывать симптомы поражения с обеих сторон.) •• Боль (Pain) — локализуется дистальнее места окклюзии, разлитая, постепенно усиливается (иногда при спонтанном разрешении окклюзии исчезает). Чаще всего — первый признак эмболии. Не облегчается при изменении положения конечности •• Отсутствие пульса (Pulselessness) — обязательно для диагноза эмболии или тромбоза. У врачей часто отсутствует навык определения пульса на a. dorsalis pedis, что ведёт к диагностическим ошибкам. При определении пульса необходимо сравнивать его на обеих конечностях •• Бледность (Pallor) — цвет кожи сначала бледный, затем возникает цианоз. Температуру конечности следует проверять последовательно сверху вниз. Возможно наличие признаков хронической ишемии (атрофия кожи [сухость, морщинистость, шелушение], отсутствие волос, утолщение и ломкость ногтей) •• Парестезии (Paresthesia) — онемение, ощущение покалывания, ползания «мурашек» появляются на ранних стадиях тромбоза. Вначале исчезает тактильная чувствительность (ощущение прикосновения). При СД тактильная чувствительность может быть изначально снижена. Исчезновение болевой и глубокой чувствительности указывает на выраженную ишемию •• Паралич (Paralysis) — двигательная функция нарушается на поздних стадиях и указывает на глубокую ишемию.
• Наиболее частая локализация эмболии (по всем основным ветвям аорты) •• Бедренная артерия — 30% •• Подвздошная — 15% •• Подколенная — 10% •• Плечевая — 10% •• Бифуркация аорты — 10% •• Брыжеечные — 5% •• Почечные — 5%.
• Определение уровня окклюзии на артериях •• Отсутствие пульса ниже и его усиление выше уровня окклюзии •• Симптомы обычно появляются на один сустав ниже уровня окклюзии.
• Различия в клинической картине эмболии и тромбоза •• Эмболия ••• Часто предшествуют заболевания сердца: ревматический митральный стеноз, ИМ, миксома левого предсердия ••• Эмболия часто провоцируется нарушением ритма сердца ••• В иных случаях имеются аневризмы крупных артерий ••• Начало заболевания — внезапное с резчайшим болевым синдромом ••• Выше уровня эмболии — усиление пульсации артерии •• Тромбоз ••• В анамнезе — хронические заболевания сосудов (атеросклероз артерий либо эндартериит) ••• Предшествуют трофические нарушения: гипотрихоз конечности при атеросклерозе, гиперкератоз стоп, деформация ногтевых пластинок и т.п. ••• Симптомы появляются постепенно. Чаще первыми возникают парестезии, а затем уже боли ••• Систолический шум при аускультации выше места закупорки и над артериями непоражённой стороны ••• Могут предшествовать травмы либо вмешательства на сосудах.
Диагностика
Лабораторные данные • ПТИ повышается • Время кровотечения уменьшается • Фибриноген — содержание увеличивается • В послеоперационный период необходимо контролировать: •• Суточный диурез •• ОАМ •• КЩР •• Миоглобин сыворотки крови •• Мочевину сыворотки крови •• Электролиты сыворотки крови, в первую очередь калий.
Специальные исследования • Допплерография: наличие или отсутствие кровотока • Предоперационная ангиография. Если начало острое, присутствует источник эмболов в сердце и у больного не было предшествующей перемежающейся хромоты, то необходимости в предоперационной ангиографии нет.
Дифференциальная диагностика • Расслаивающая аневризма брюшной аорты • Острый тромбофлебит глубоких вен конечности (белая болевая флегмазия).
ЛЕЧЕНИЕ
Режим стационарный.
Тактика лечения зависит от степени ишемии • Ишемия напряжения и IА степени — можно ограничиться консервативным лечением. При отсутствии эффекта в течение 24 ч у больного с эмболией сосуда либо в течение 7 сут у больного тромбозом необходима органосохраняющая хирургическая операция • Ишемия IБ–IIБ степеней — экстренная операция, направленная на восстановление кровотока (тромб — или эмболэктомия, реконструктивная операция обходного шунтирования) • Ишемия IIIА–IIIБ степеней — экстренная тромб — или эмболэктомия, обходное шунтирование, обязательно дополненные фасциотомией. В некоторых случаях операцию сопровождают регионарной перфузией конечности • Ишемия IIIВ степени — первичная ампутация поражённой конечности, т.к. восстановление кровотока может привести к аутоинтоксикации и гибели больного.
Консервативная терапия. При неэффективности медикаментозной терапии нельзя медлить с оперативным вмешательством, поскольку пассивная тактика может привести к гибели больного от нарастающей интоксикации.
• Антитромботическая терапия •• Гепарин — сначала 100 ЕД/кг (5000–10 000 ЕД) в/в или 20 000–30 000 ЕД (1000–1500 ЕД/ч) в/в капельно, затем по 60 000–80 000 ЕД/сут (под контролем времени свёртывания крови, ЧТВ или МНО). Дробную гепаринизацию продолжают до 10 сут. За 1–3 дня до отмены гепарина начинают приём непрямых антикоагулянтов. Противопоказания: аллергические реакции, геморрагический диатез, травма (например, ЧМТ), гематурия, кровохарканье, остро развившаяся аневризма аорты •• Антикоагулянты непрямого действия: этил бискумацетат, фениндион. Действие непрямых антикоагулянтов контролируют, определяя ПТИ (удерживают на уровне 50–40% до тех пор, пока существует опасность тромбообразования). При кровотечении отменяют препарат, начинают введение менадиона натрия бисульфита, витамина Р, аскорбиновой кислоты, кальция хлорида, переливание тромбоцитарной массы, свежезамороженной плазмы крови •• Активаторы фибринолиза, например ксантинола никотинат •• Антиагреганты ••• Пентоксифиллин ••• Ацетилсалициловая кислота (нельзя назначать вместе с антикоагулянтами непрямого действия) ••• Дипиридамол.
• Фибринолитические средства (фибринолизин, стрептокиназа, стрептодеказа, алтеплаза [тканевой активатор плазминогена]). Противопоказаны больным с внутрисердечными тромбами в связи с опасностью развития повторных эмболий, а также при недавно перенесённом ИМ, аневризмах, расслаивающей аневризме аорты, инсульте, травмах, выраженной артериальной гипертензии, после недавно перенесённых операций.
• Для улучшения кровообращения в ишемизированной конечности •• достаточно эффективен алпростадил — оказывает сосудорасширяющее, аниагрегантное действие, улучшает микроциркуляцию •• спазмолитические средства (папаверина гидрохлорид, дротаверин) гораздо менее эффективны •• физиотерапевтические процедуры (диадинамические токи, магнитотерапия, регионарная баротерапия) при удовлетворительном состоянии пациента.
• Для улучшения тканевого метаболизма в зоне ишемии — ингибиторы протеаз (апротинин), антиоксиданты.
• Для обеспечения высокого диуреза (предпочтительно 100 мл/ч) — инфузионная терапия.
Хирургическое лечение • Непрямая эмбол — и тромбэктомия. Чаще всего используют баллонный катетер Фогэрти • Эндартерэктомия и обходное шунтирование — при неприменимости метода Фогэрти.
Послеоперационное ведение — антикоагулянтная терапия для предупреждения повторной эмболии и ретромбоза.
Осложнения • Ацидоз, миоглобинурия, гиперкалиемия • Рецидив окклюзии • Стойкая окклюзия вследствие невозможности устранить тромб или эмбол • Реперфузионный синдром — синдром, возникающий при восстановлении кровотока в ишемизированной конечности; по своим проявлениям сходен с позиционной травмой и отчасти синдромом длительного сдавления •• Предрасполагающие факторы: сочетанное поражение артерий, глубокая и длительная ишемия, артериальная гипотензия •• Наблюдают как в верхних, так и в нижних конечностях •• Клинические признаки ••• Выраженные боли в покое ••• Гипестезия областей иннервации поражённых нервов ••• Паралич мышц поражённой конечности дистальнее бывшей окклюзии ••• Болезненный напряжённый отёк ••• Интоксикация (рвота, сильная головная боль, нарушение сознания) ••• Олигурия •• Ранние последствия нераспознанного реперфузионного синдрома: сепсис, миоглобинурия и почечная недостаточность, шок, синдром полиорганной недостаточности •• Поздние последствия нераспознанного реперфузионного синдрома: ишемические контрактуры, инфекции, каузалгии, гангрена.
Течение и прогноз • 90% благоприятных исходов при своевременном лечении • Позднее начало лечения или его отсутствие обусловливают летальный исход или утрату конечности • Госпитальная смертность — 20–30% в зависимости от причинных факторов.
МКБ-10 • I74 Эмболия и тромбоз артерий • I74.2 Эмболия и тромбоз артерий верхних конечностей • I74.3 Эмболия и тромбоз артерий нижних конечностей • I74.9 Эмболия и тромбоз неуточнённых артерий.
Тромбофлебит под коленом: причины, диагностика, лечение и профилактика
Тромбоз вен подколенной области – это болезнь, в результате которой возникает образование тромбов в просвете сосудов под коленом. Происходит замедление и остановка кровотока в месте образовавшегося тромба. Из-за этого циркулирование крови происходит очень медленно, а от её застоя развивается расширение стенок вен, что приводит к их истончению. Вена становится тонкой и в последующем развивается сосудистая деформация.
Тромбоз подколенной вены относится к редким заболеваниям и протекает чаще всего без явных симптомов. Единственным из характерных симптомов является резкая боль по задней поверхности подколенной области. Чаще всего больные не придают значения такой боли и ошибочно диагностируют как заболевание нервной системы.
Тромбоз подколенной артерии имеет следующие коды по МКБ-10 :
- I74 — Эмболия и тромбоз артерий.
- I74.2 — Эмболия и тромбоз артерий верхних конечностей.
- I74.3 — Эмболия и тромбоз артерий нижних конечностей.
Причины тромбоза вен подколенной области
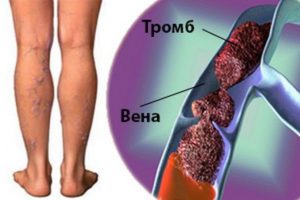
К причинам тромбоза подколенной артерии относятся:
- Повышенный тип питания. Как известно, употребление большого количества углеводов приводит к повышению уровня холестерина в крови. Этот процесс способствует образованию атеросклероз. А развитие атеросклероза приводит к образованию тромбов на атеросклеротической бляшке. Поэтому переедание относится к одним из главных причин образования тромбоза вен подколенной области.
- Вредные привычки. Такие вредные привычки как алкоголь и курение приводят к образованию в крови экзогенных факторов риска. Происходит повреждение стенки вены. В ответ на повреждение происходит развитие на её стенке тромбов как защитных механизм.
- Бактериальные и вирусные инфекции. Механизм образования тромбов при инфекциях различной этиологии характеризуется повреждением и истончением сосудистой стенки. Инфекционные агенты являются первопричиной тромбообразования.
- Длительное и физиологически неправильное положение конечности (например, при путешествиях).
- Переохлаждение.
- Обезвоживание.
- Ишемическая болезнь сердца, аритмии.
- Аутоиммунные заболевания.
- Васкулиты.
- Механическое сдавление конечности.
- Травмы.
- Прием оральных контрацептивов.
- Беременность, роды, послеродовый период.
- Постельный режим длительное время.
- Злокачественные образования. Как известно, опухоли ведут к образованию флеботромбоза.
- Варикозная болезнь нижних конечностей.
- Наличие в анамнезе переломов.
- Оперативные вмешательства в анамнезе. Относятся к риску тромбообразования из-за нарушения целости тканей во время операции. Компенсаторная реакция организма — это продукция тромбов в место травмы.
- Возраст старше 50 лет. Особенно это касается женский пол. В период менопаузы и старше возникает риск развития флеботромбоза из-за гормональных изменений в организме женщины.
Проявления тромбоза
К проявления заболевания относится:
- гиподинамия;
- слабость;
- лейкоцитоз;
- резкая болезненность в подколенной области;
- боль во время физической нагрузки;
- отек конечности;
- расширение поверхностных вен;
- бледные кожные покровы в месте возникновения боли;
- синюшность конечности;
- снижение температуры пораженной конечности в сравнении со здоровой.
Диагностические меры
В диагностике тромбоза вен подколенной области используются функциональные пробы и ультразвуковое исследование. Функциональные пробы — это пробы Рамирезева, Мозера, Хоманса, Ловенберга. Одной из часто используемый проб является проба Ловенберга, при которой на голень ниже места предполагаемого тромба накладывается манжетка.
Нагнетается давление до 100 мм.рт.ст. При этом человек начинает испытывать боль в месте тромбирования. Как правило, на здоровой конечности боль может появляться при нагнетании давления до цифр 160 мм.рт.ст. Также можно использовать пробы надавливания, при которых во время надавливания на различные участки голени при сгибании возникает боль. Такая положительная проба говорит о наличии тромбоза.
Одним из основных и наиболее точных методов диагностики тромбоза является ультразвуковое исследование с цветным контрастированием, а также доплерография. Такие методы позволяют узнать точную локализацию тромба.
Профилактические мероприятия

К профилактическим мероприятиям тромбоза подколенной вены относится исключение всех факторов риска развития заболевания. Необходимо вести здоровый образ жизни, следить за питанием, отказаться от вредных привычек, больше двигаться, правильно использовать гормональные препараты.
Послеоперационный тромбоз можно предотвратить использованием белья с компрессионной функцией, повысить свой уровень двигательной активности.
На данный момент, существует множество вариантов компрессионного белья: чулки, колготки, гольфы. Это наиболее эффективная профилактика после операционных вмешательств. Однако, если нет возможности купить компрессионное бельё, можно обойтись эластичными бинтами. Бинтовать необходимо утром, до подъема с постели.
Необходимо помнить, что при всех возникших вопросах в плане диагностики и лечения следует советоваться со специалистом. Ни в коем случае нельзя заниматься самолечением, так как при тромбозе вен подколенной области возникают угрожающие жизни осложнение.
Неправильное лечение или вовсе его отсутствие могут привести к тяжелым последствиям вплоть до смертельного исхода.
Осложнения тромбоза вен подколенной области
По последним данным, от 5 до 20% больных тромбозом вен подколенной области погибают от тромбоэмболии легочной артерии. Это осложнение характеризуется закупоркой легочной артерии оторвавшимся от стенки вены тромбом. Происходит остановка кровотока в легких. Если закупорка небольшая, то симптомов не будет, однако ухудшится перфузия легких. Вследствие этого наступает гипоксия, а в последующем и отмирание части легкого. Также в таком случае может развится пневмония.
Вторым грозным осложнением тромбоза вен подколенной области является синяя или белая флегмазия. Так называется блокировка тромбом вен, в результате чего ниже места его расположение развивается переполнение кровью сосуда. Этот процесс может привести к быстрому развитию гангрены, а также может быть причиной сердечной недостаточности.
Все осложнения тромбоза относятся к угрожающим для жизни, поэтому своевременная диагностика и лечение — это сохранение жизни и трудоспособности больного.
Методы лечения тромбоза
Лечение тромбоза подколенной области проводится в условиях хирургического стационара под наблюдением опытных специалистов. Опасность заболевания является возможность развития тромбоэмболии легочной артерии. Поэтому первоначально оценивают возможность развития этого осложнения, так как оно относится к жизнеугрожающим. Определяют фиксированность тромба в подколенной вене, возможность его отрыва.
При фиксировании тромба и отсутствия угрозы развития тромбоэмболии назначают постельный режим на протяжении недели. Если тромб небезопасный и есть риск развития тромбоэмболии выполняется экстренное хирургическое вмешательство по удалению тромба из вены. Такое вмешательство называется эндоваскулярная баллонная тромбоэктомия.
Данный вид операции направлен на полное удаление тромба под коленом. Тем самым восстанавливается нормальный кровоток. Операци следует проводить как можно раньше. От этого зависит жизнь больного. Перед операцией и после неё необходимо туго перебинтовать пораженную конечность эластичными бинтами.
Консервативная терапия заключается в применении флеботоников, ангиопротекторов и антикоагулянтов. К флеботоникам относится наиболее используемый препарат Троксевазин. К ангиопротекторам относится Эскузан, Аскорбиновая кислота. К антикоагулянтам относится Варфарин, Гепарин, Аспирин. При бактериальных инфекциях в дополнении к основным препаратам добавляются антибиотики.
Тромбоз вен подколенной области — это угрожающее жизни заболевание сосудов, причинами которого являются ряд факторов. Проявления болезни характеризуются наличием острой боли в конечности, побледнение кожных покровов, изменение температуры конечности.
Диагностика заболевания проводится с помощью нагрузочных тестов и ультразвуковой диагностики. Основное лечение тромбофлебита под коленом — хирургическое. Прогноз для жизни при своевременном лечении — благоприятный.
Тромбоз плечевой артерии мкб 10
МКБ 10 — тромбоз глубоких вен нижних конечностей

- Международный код
- Причины
- Признаки
- Виды
- Диагностика
- Лечение
Тромбоз вен – довольно опасное заболевание, которое может закончиться летально в случае отрыва сгустка крови и попадания его в артерии легкого или сердца. Как проявляется заболевание, и по каким признакам его диагностировать?
Международный код
МКБ 10 – международная классификация болезней, краткий адаптированный вариант 10-го пересмотра, принятый на 43-й Всемирной Ассамблее Здравоохранения. Варикозное расширение вен по коду мкб 10 состоит из трех томов с кодировками, расшифровками и алфавитным указателем заболеваний. Тромбоз глубоких вен имеет определенный код в классификации МКБ-10 – I80. Он характеризуется, как болезнь с воспалением стенок вен, сбоем в нормальном кровообращении и формированием сгустков крови в венозных просветах. Подобный острый воспалительный процесс нижних конечностей опасен для жизни человека, и его игнорирование может привести к летальному исходу.
 Тромбоз глубоких вен МКБ 10
Тромбоз глубоких вен МКБ 10
Основными факторами, которые способны спровоцировать тромбофлебит глубоких вен, являются:
- Инфекционные возбудители;
- Травмы и повреждения тканей и костей;
- Нарушение питания тканей и развитие асептического воспаления;
- Введение химического раздражителя внутрь сосудов нижних конечностей;
- Длительный прием гормональных препаратов или период беременности;
- Повышенная свертываемость крови.
При таких заболеваниях, как васкулит, периартрит или болезнь Брюгера, риск того, что проявится тромбоз вен нижних конечностей, увеличивается приблизительно на 40%. Спровоцировать болезнь сосудов способно пристрастие к курению и алкогольным напиткам, проблемы с сердечно-сосудистой системой, а также лишний вес, который приводит к ожирению.
 Причины развития тромбоза вен
Причины развития тромбоза вен
На начальных этапах развития болезнь сосудов и глубоких вен нижних конечностей может проходить без проявления каких-либо симптомов. Но вскоре появляются следующие признаки:
- возникает отек нижних конечностей. Причем чем выше расположена область воспаления, тем более выраженным является отечный процесс;
- болевые ощущения тянущего и распирающего характера;
- кожа становится очень чувствительной и реагирует на любые надавливания. В месте, где образовался тромбоз сосудов, она становится теплее и приобретает красноватый оттенок. Нередко поверхность нижних конечностей приобретает характерную для болезни синюшность;
- зуд и жжение;
- венозная система становится более выразительной, меняет свою структуру.
Иногда к воспалительному процессу присоединяется инфекция, которая может привести к абсцессу и гнойным выделениям.
 Симптомы проявления тромбоза вен
Симптомы проявления тромбоза вен
Заболевание имеет несколько форм:
- острый тромбофлебит;
- хронический тромбофлебит.
При остром проявлении воспаления глубоких вен и сосудов нижних конечностей без каких-либо причин появляется сильный отек и нестерпимая боль. Полностью от заболевания избавиться довольно сложно, и чаще всего это является причиной появления хронической венозной недостаточности. Хроническое воспаление очень часто сопровождается образованием гнойничков и нарывов.
Отдельно выделяют мезентериальный и илеофеморальный тромбофлебит:
- мезентериальный тромбоз сосудов характеризуется острым нарушением кровотока брыжеечных сосудов, которое образуется на фоне эмболии. Причиной мезентериальных тромбообразований являются болезни сердца, например, инфаркт миокарда, кардиосклероз, нарушение ритма;
- илеофеморальный тромбофлебит – довольно сложное заболевание, которое появляется на фоне перекрытия тромботическими сгустками бедренных и подвздошных сосудов. Острый воспалительный процесс проходит довольно быстро в результате сдавливания артерий нижних конечностей и может привести к образованию гангрены. Наиболее опасным осложнением может стать отрыв эмболы и перенос его в сосуды легкого и отделы сердца.
Диагностика
Для того чтобы диагностировать тромбоз глубоких вен, который занесен в классификатор МКБ-10, врач должен провести внешний осмотр, а также провести ряд лабораторных исследований. Учитывается цвет кожи, наличие отечностей и сосудистых узлов. Обычно применяют следующие методы исследования:
- Анализ крови;
- Коагулограмма;
- Тромбоэластограмма;
- Определение протромбинового индекса, а также С-реактивный белок.
Проводят исследование глубоких вен с помощью ультразвука, чтобы определить характер образовавшегося кровяного сгустка.
 УЗИ глубоких вен нижних конечностей
УЗИ глубоких вен нижних конечностей
Тромбофлебит нижних конечностей, указанных в МКБ-10 под кодом I80, рекомендуют лечить с учетом сложности заболевания. Так, например, острый тромбоз глубоких вен, который может завершиться отрывом сгустка крови, требует постельного режима в течение 10 дней. За этот промежуток времени тромб способен зафиксироваться на стенках сосудов. При этом специалисты проводят мероприятия по улучшению кровообращения, уменьшению отечности и болей. После чего рекомендовано приступать к физическим упражнениям в виде сгибания и разгибания пальцев, а также специальной гимнастике, выполняемой в положении лежа.
Важно носить специальное компрессионное белье, которое поможет поддерживать расширенные сосуды во время всех процедур.
 Компрессионные гольфы при тромбозе нижних конечностей
Компрессионные гольфы при тромбозе нижних конечностей
Хороший эффект дают специальные тромботические средства, способствующие улучшению кровотока и рассасыванию образовавшихся сгустков. При воспалительных процессах подобные мази и гели не имеют такой эффективности, но как дополнительный способ ухода за пораженными ногами возможен. Для решения сложных процессов рекомендовано употребление лекарственных средств в виде таблеток и инъекций.
Существуют наиболее эффективные и действенные физиопроцедуры, рекомендованные при появлении проблем с ногами:
- Электрофорез (способствуют проникновению лекарств через кожу путем воздействия электрического тока);
- УВЧ (действие высокочастотных электрополей способствует оттоку лимфы, регенерации);
- Магнитотерапия (благодаря магнитному полю улучшается состав крови);
- Парафиновые аппликации (делают в качестве профилактики трофических язв).
 Магнитотерапия при тромбозе глубоких вен
Магнитотерапия при тромбозе глубоких вен
При невозможности вылечить проблему подобными способами может быть рекомендовано хирургическое вмешательство. В ходе операции делается небольшой разрез, через который хирург может установить специальный кава-фильтр, улавливающий крупные кровяные сгустки. При использовании другой методики – тромбоэктомии – вены очищаются от сгустков с помощью специального гибкого катетера. Не менее популярным является метод прошивания пораженного сосуда.
Причины и симптомы тромбоза: стадии, лечение и профилактика в домашних условиях
Тромбоз глубоких вен нижних конечностей, симптомы, фото последствий заболевания у мужчин, у женщин. Какая нужна гимнастика, в том числе для беременных. Правильное питание и диета, отзывы врачей и пользователей. Форум, препараты, мази и крема. Серьезное заболевание, к которому так же нужно отнестись серьезно.
Диагностика тромбоза голени
Тромбоз представляет собой серьезное заболевание, этиология разнообразна. Даже при онкологии может возникнуть тромбофлебит.
Глубокий выражается тем, что в венах, расположенных под мышцами образуются сгустки крови, которые называются тромбами. Необходимо своевременно распознать заболевание и начать соответствующее лечение. Для этого существуют различные методы диагностики.


Во время осмотра врач проводит различные манипуляции, которые с применением специализированной аппаратуры позволяют поставить диагноз. Довольно популярными являются следующие пробы:
- маршевая проба – для проведения ногу полностью заматывают эластичным бинтом и просят походить несколько минут. В случае заболевания начнется боль в голенях и проявятся подкожные вены;
- проба Хоманса – лежа на спине необходимо согнуть ноги в коленях и согнуть стопу. Резкая боль в области икроножной мышцы укажут на тромбоз;
- проба Мэйо-Пратта – под больную ногу врач подкладывает валик. Опустошает при помощи массажа поверхностные вены и накладывает жгут, с которым необходимо ходить около получаса. Если у пациента началось обострение, то проявится боль в голени и почувствуется, как вены начнут увеличиваться и становить больше.

Одним из самых достоверных способов диагностики является допплерография. По результатам ультразвукового исследования можно узнать о состоянии, как глубоких, так и поверхностных вен. В случае тромбоза врач заметит следующие признаки:
- Различная скорость движения крови в ногах.
- Замедление кровотока в определенных областях.
- Не наблюдается ускорения кровотока после освобождения вен.
- Нет изменений во время вдоха, которые должны происходить в области бедренной артерии.
Более точную картину дает флебография. Она проводится при помощи введения контрастного вещества. В результате этого вена становится хорошо просматриваемой и проявляются следующие признаки:
- значительное уменьшение просвета;
- контрастное вещество встречается с тромбом и не идет дальше;
- тромбы, прикрепленные к стенке, проявляются в виде круглых не прокрашенных веществом образований.
Признаки и симптомы
Во многих случаях глубокий тромбофлебит никак не проявляется. В этом и заключается опасность состояния. Есть определенные признаки, по которым удается распознать состояние:
- регулярные распирающие боли, которые становятся выраженными при ходьбе;
- отеки в области ног;
- синеватый цвет в области образования.

Если встречается какой-либо признак болезни, необходимо сразу обратиться к врачу. Флеболог проведет осмотр, по результатам которого будет назначено необходимое лечение.
Тромбоз глубоких вен нижних конечностей представляет собой достаточно серьезное состояние. Для того, чтобы лечение оказалось действенным, нужно соблюдать постельный режим. Помимо этого врачом подбирается оптимальный план для нормализации состояния.
Если здоровье пациента является стабильным, и нет риска того, что тромб оторвется, назначается медикаментозное лечение.
Улучшает кровообращение регулярное применение эластичного бинта. Можно надевать компрессионное белье. Хорошо помогает массаж глубоких вен, но проводить его может только специалист.
В запущенных случаях, представляющих опасность для жизни, врачи назначают операцию. Она имеет несколько разновидностей и напрямую зависит от результатов диагностики.
Причин тромбоза достаточно много. Исходя из происхождения болезни, врачом назначается подходящее лечение.
Видео про тромбоз глубоких вен нижних конечностей, обязательно стоит ознакомиться. Елена Малышева и передача Жить Здорово.
Лечение народными средствами с домашних условиях
Помимо медикаментозного лечения, существуют действенные рецепты народной медицины. Приступать к их применению можно только после консультации с лечащим врачом.
Народное лечение! Хорошо разжижает кровь настойка на основе белой акации. Для приготовления необходимо настоять сухие цветки на водке. Уже через неделю напиток будет готов, принимать 3 раза в день по 5 капель. Курс лечения должен длиться не более месяца.
Ива (верба) помогает избавиться от существующих тромбов. Для приготовления полезного напитка нужно залить сухие цветы кипятком, настоять и принимать в течение 3 месяцев по 2 столовые ложки 3 раза в день перед едой.
Смесь из стакана меда и сока репчатого лука препятствует образованию тромбов. Средство следует настаивать в течение 3 дней и принимать 3 раза в день по столовой ложке курсом в 5 дней.
Действенной при тромбозе является гирудотерапия. Используют специальные пиявки, которые должен ставить только обученный человек. Облегчение наступает уже после нескольких процедур.
Для лечения глубокого тромбоза применяются следующие лекарства:
- прямые антикоагулянты – лекарства, способствующие разжижению крови. Выпускаются в виде инъекций под названиями Фрагмин, Клексан, Фраксипарин;
- непрямые антикоагулянты – не дают образовываться протромбину и разжижают кровь, к таким препаратам относятся Кумадин и Варфарин;
- гемореологически активные лекарственные средства – ускоряют циркуляцию крови, разжижая ее. Такими средствами являются Реополиглюкин и Рефортан;
- тромболитики – средства, растворяющие тромбы, вводятся по назначению врача внутривенно.
Поможет облегчить болезненные ощущения такой препарат, как Диклофенак.
Согласно Википедии, МКБ-10 представляет собой международную классификацию болезней десятого пересмотра. Исходя из этого документа, заболеванию присвоен код 180.3. Глубокий флеботромбоз при беременности имеет код по МКБ-10 022.3.
Тромбоз глубоких вен нижних конечностей у беременных: как лечить
Лечение у беременных происходит только в условиях стационара. В качестве медикаментов назначают гепарин внутривенно и изменяют дозировку по результатам анализов. Беременным назначают прием аспирина. Противопоказаны в это период антикоагулянты. Рекомендуют, чтоб в организм больше поступал белок.
Если существует риск того, что тромб оторвется, женщинам в обязательном порядке назначают хирургическое лечение. Может заключаться в установке ква-фильтра, также допустимы и другие операции.
Важно в этот период не заниматься самолечением. Только опытный врач сможет подобрать подходящее лечение, которое даст положительный результат. На проявление заболевания может повлиять генетика.
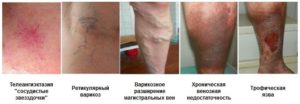
Что такое венозная недостаточность
Венозная недостаточность одинаково часто встречается среди мужчин и женщин. Сущность заболевания заключается в неспособности клапанов полностью смыкаться. Это возникает из-за расширения венозной стенки, что не дает крови двигаться вверх. Венозная недостаточность разделяется на 3 стадии развития:
- Начальная стадия — клапанная недостаточность перфорантных вен.
- Хроническая венозная недостаточность — развивается в подкожных венах.
- Острая недостаточность — поражает глубокие магистральные сосуды.
Важно начинать своевременное лечение, в противном случае болезнь может привести к инвалидности.
Характерными для состояния первые симптомы. Отеки, тяжесть в ногах, судороги, сухость кожи. По мере усугубления ситуации появляются трофические язвы, обмороки, повышенная температура тела. Головокружения и люди с большим трудом переносят физические нагрузки.
Для лечения венозной недостаточности нужно проходить полноценный курс. Действенными являются мази и крема. Гинкор, Венитан, Лиотон. Необходимо регулярное ношение компрессионного белья. Небольшое количество пациентов нуждаются в хирургическом вмешательстве. Как правило, это малоинвазивная минифлебэктомия. Хирургия эффективный способ лечения.
Гимнастика при тромбозе представляет собой набор достаточно простых упражнений лфк. Основными из них являются:
- велосипед;
- разгрузка ног – для этого нужно лечь и подложить под ноги подушки. Находиться в таком положении следует несколько минут;
- сгибание и разгибание стоп поднятых ног;
- круговые движения стопами;
- ходьба на месте;
- вертикальные ножницы;
- отлично будет бросить курить, чтоб прошла одышка.
Профилактика
Тромбофлебит возникает из-за различных проблем с венами. Именно поэтому нужно своевременно лечить инфекции и стараться избегать серьезных травм. Для того, чтобы свести к минимуму вероятность возникновения тромбоза на ногах, следует отказаться от вредных привычек, начать правильно питаться, регулярно принимать контрастный душ и делать легкую зарядку.
Кроме этого, людям из группы риска рекомендуется регулярно носить компрессионное белье или применять эластичные бинты.
Правильное питание и диета
Для того чтобы улучшить состояние при тромбофлебите необходимо придерживаться следующих правил питания:
- Выпивать около 2 литров воды ежедневно.
- Употреблять продукты, богатые медью. К ним относятся различные морепродукты.
- Включить в рацион продукты, содержащие витамины E и C.
- Употреблять достаточное количество клетчатки, которая содержится в фруктах и овощах.
- Включить в меню продукты, содержащие флавоноиды. К ним относятся клубника, шпинат, грецкие орехи, салат, помидоры и шиповник.
Также следует правильно питаться. Грамотная диета способствует нормализации состояния здоровья и является хорошей профилактикой тромбофлебита.
Источники: http://gipocrat.ru/boleznid_id35074.phtml, http://nogostop.ru/koleno/tromboz-ven-podkolennoj-oblasti.html, http://varikoza-med.ru/narodnye-sredstva/tromboz-plechevoj-arterii-mkb-10/