Рекомендации тромбоз глубоких вен голени
Варикотромбофлебит
Термином «варикотромбофлебит» обозначают тромботическое поражение варикозно-трансформированных поверхностных вен. В большинстве случаев он является осложнением ВБ, реже возникает при ПТБ.
Тромботический процесс в поверхностных венах мо- жет сопровождаться поражением глубоких вен. Это возможно вследствие распространения тромбоза через сафенофеморальное или сафенопоплитеальное соустье, через перфорантные вены, а также за счет симультанного формирования тромба в любом венозном сегменте как больной, так и визуально здоровой конечности.
Клинические варианты
Тип I. Тромбоз дистальных отделов БПВ или МПВ или их притоков. Тромботический процесс локализуется дистальнее коленного сустава при поражении БПВ и ниже сафенопоплитеального соустья при поражении МПВ. Угроза эмболии легочных артерий отсутствует. В дальнейшем тромбофлебит стихает или переходит в один из следующих типов.
Тип II. Тромбоз распространяется до сафенофеморального или сафенопоплитеального соустья, не переходя на бедренную/подколенную вену. Непосредственной угрозы эмболизации легочного артериального русла еще нет, но она становится реальной в ближайшее время при проксимальном распространении тромбоза.
Тип III. Тромбоз через устье поверхностной вены переходит на глубокую венозную систему. Верхушка такого тромба, как правило, первоначально носит неокклюзивный характер и свободно располагается в кровотоке бедренной или подколенной вены. Тромб фиксирован к венозной стенке лишь в проксимальном отделе подкожной вены. Угроза легочной эмболии, в том числе и фатальной, очень велика. В дальнейшем подобный тромб превращается в эмбол или становится пристеночным или окклюзивным тромбом магистральной глубокой вены. Дальнейшее распространение тромбоза по глубокой ве- нозной системе в проксимальном и дистальном направле- ниях ведет к развитию протяженной окклюзии бедренно- подвздошного сегмента.
Тип IV. Тромбоз не распространяется на приустьевые отделы, но через несостоятельные перфорантные вены голени или бедра переходит на глубокую венозную систему. Наличие или отсутствие угрозы легочной эмболии зависит прежде всего от характера тромба (флотирующий, пристеночный или окклюзивный) в глубокой венозной магистрали.
Тип V. Любой из перечисленных вариантов тромбофлебита сочетается с изолированным симультанным тромбозом глубоких вен как пораженной, так и контралатеральной конечности.
Клиническая диагностика
— боль по ходу тромбированных вен, ограничивающая движения конечности;
— полоса гиперемии в проекции пораженной вены;
— при пальпации – шнуровидный, плотный, болезненный тяж;
— местное повышение температуры, гиперестезия кожных покровов;
— в ряде случаев отмечаются гипертермия до 38,0 о С, недомогание, озноб.
Обследуя больного с подозрением на тромбофлебит, следует обязательно осмотреть обе нижние конечности, так как возможно двустороннее сочетанное поражение как поверхностных, так и глубоких вен в разных комбинациях. Помимо выявления симптомов тромбофлебита, необходимо целенаправленно выявлять симптомы, указывающие на тромбоэмболию артерий малого круга крово- обращения.
Ценность физикального исследования для точного установления протяженности тромбоза поверхностных вен невелика в связи с тем, что истинная его распространенность в проксимальном направлении часто на 15— 20 см превышает клинические определяемые признаки тромбофлебита. У значительной части пациентов переход тромботического процесса на глубокие венозные маги- страли протекает бессимптомно.
Инструментальная диагностика
Основным методом диагностики служит ультразвуковое дуплексное ангиосканирование. Метод позволяет оценить состояние стенок и просвета вен, наличие в них тромботических масс, характер тромба (окклюзивный, пристеночный, флотирующий), его дистальную и проксимальную границы, проходимость глубоких и перфорантных вен и ориентировочно судить о давности процесса.
В стандартный объем ультразвукового ангиосканирования обязательно должно входить исследование поверхностных и глубоких вен как пораженной тромбофлебитом, так и контралатеральной конечности для исключения симультанного тромбоза, часто протекающего бессимптомно. Глубокое венозное русло осматривают на всем протяжении, начиная от дистальных отделов голени до уровня паховой связки, а если не препятствует кишечный газ, то исследуют сосуды илиокавального сегмента.
Рентгеноконтрастная ретроградная флебография целесообразна в редких случаях, при распространении тромбоза выше проекции паховой связки, когда невозможна визуализация верхушки тромба с помощью ультразвукового ангиосканирования.
Лабораторная диагностика
Роль лабораторной диагностики при варикотромбофлебите невелика. Маркеры тромбообразования (D-димер, растворимые фибрин-мономерные комплексы, тромбин-антитромбиновый комплекс, фибринопептид А) не позволяют определить уровень тромбофлебита и оценить вероятность легочной эмболии.
Показания к госпитализации
Показаниями к госпитализации являются:
— первичная локализация тромбофлебита на бедре при поражении БПВ;
— первичная локализация тромбофлебита в верхней трети голени при поражении МПВ;
— распространение тромбоза из дистальных отделов в указанные сегменты, несмотря на проводимую терапию (восходящий тромбофлебит);
— симптомы тромбоза глубоких вен;
— симптомы тромбоэмболии легочных артерий.
Пациентов с варикотромбофлебитом следует госпитализировать в отделения сосудистой хирургии. Если это невозможно, допустима госпитализация в общехирургический стационар, располагающий хирургами, прошедшими усовершенствование по флебологии или сосудистой хирургии, и оборудованием для выполнения ультразвукового ангиосканирования.
Лечебная тактика
В большинстве случаев при тромбозе поверхностных вен на фоне ВБ целесообразна более активная хирургическая тактика.
Консервативное лечение
Консервативное лечение должно включать следующие основные компоненты:
1) активный режим;
2) эластичную компрессию нижних конечностей:
— эластичное бинтование, медицинский трикотаж в течение 7—10 сут круглосуточно,
затем — медицинский трикотаж (чулки или колготы) II компрессионного класса в дневное время;
3) системную фармакотерапию:
— неспецифические противовоспалительные средства — кетопрофен, диклофенак и другие (назначают в первые 3 дня парентерально 1—2 раза в сутки, затем переходят на ректальные свечи; продолжительность терапии: 7—10 сут);
— флеботоники (производные рутозида или троксерутина, микронизированная очищенная флавоноидная фракция);
4) местное лечебное воздействие на пораженную конечность:
— локальная гипотермия 5—6 раз в сутки по 25— 30 мин в течение 3 дней;
— гели, содержащие гепарин и нестероидные противовоспалительные средства (чередовать) 4 раза в день.
В тех случаях, когда применение антикоагулянтов может быть адекватно контролируемо, они должны быть использованы вне зависимости от того, подвергается пациент оперативному лечению или нет. Парентеральные антикоагулянты (при отсутствии противопоказаний к гепарину) в лечебных дозах абсолютно показаны при симультанном тромбозе глубоких вен, варикотромбофлебите на фоне ПТБ, при восходящих формах варикотромбофлебита.
Возможны следующие варианты антикоагулянтной терапии:
— совместное лечение низкомолекулярным (далтепарин, фраксипарин, эноксапарин) или нефракционированным гепарином в лечебной дозировке и антивитамином К (варфарин) не менее 5 сут, затем по достижении терапевтических значений Международного нормализованного отношения (2,0—3,0) — продолжение терапии антивитамином К не менее 4 нед;
— лечение низкомолекулярным гепарином в лечеб- ной дозе в течение 10—14 сут, затем в промежуточной дозе (75% от лечебной) не менее 4 нед;
— после выполнения пациенту кроссэктомии или флебэктомии по поводу восходящего варикотромбофлебита назначают низкомолекулярный или нефракционированный гепарин в профилактических дозировках для высокого риска на срок не менее 7 сут.
В амбулаторных условиях при наличии диагностической базы можно использовать низкомолекулярные гепарины у комплаентных больных без тяжелой соматической патологии.
Во время лечения антикоагулянтами не следует использовать пероральные нестероидные противовоспалительные препараты, поскольку их одновременное назначение повышает риск кровотечения.
Оперативное лечение
Флебэктомия предполагает не только ликвидацию угрозы развития глубокого венозного тромбоза и легочной эмболии, но и удаление всех варикозно-расширенных (тромбированных и нетромбированных) вен с перевязкой несостоятельных перфорантов. Может быть выполнена у соматически не отягощенных пациентов в первые 2 нед заболевания. В более поздние сроки плотный воспалительный инфильтрат в зоне варикотромбофлебита препятствует малотравматичному удалению пораженных вен.
Стволовую флебэктомию на бедре (ограниченная флебэктомия) целесообразно выполнять при длительном (более 2 нед) течении тромбофлебита на голени, который в дальнейшем принял восходящий характер и распространился на бедро. В таких условиях следует воздержаться от травматичного вмешательства на венах голени.
Кроссэктомия (операция Троянова—Тренделенбурга) — высокая перевязка БПВ (или МПВ) с обязательным лигированием всех приустьевых притоков и иссечением ствола поверхностной магистрали в пределах операционной раны. Это минимально необходимое вмешательство при остром варикотромбофлебите. Операция выполняется больным любой категории. Обычно ее проводят под местной анестезией.
Тромбэктомию из глубокой вены выполняют при распространении тромбоза за пределы сафенофеморального/ сафенопоплитеального соустья. Выбор доступа и метода тромбэктомии определяется уровнем расположения проксимальной части тромба.
Тромбэктомию из перфорантной вены выполняют при тромбозе перфоранта. Показанием для перевязки поверхностной бедренной вены является симультанный эмболоопасный тромбоз бед ренно-подколенного сегмента.
Имплантация кавафильтра — пликация нижней полой вены. Показанием для данного вмешательств служит эмболоопасный (симультанный или развившийся в результате прогрессирования восходящего варикотромбофлебита) илиокавальный тромбоз.
Признаки и лечение тромбофлебита глубоких вен голени
Венозные сосуды в организме человека, как часть общей системы кровообращения, выполняют уникальную функцию по доставке крови, обогащенной углекислым газом, от органов обратно к сердцу. Они являются своеобразным резервуаром для создания депо крови в организме (в печени, селезенке и др.) Вены значительно многочисленнее артерий, их стенки менее эластичные и имеют клапанный аппарат.
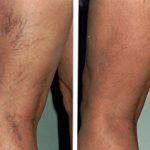
Различают поверхностные и глубокие вены, они легко могут создавать обходные пути (анастомозы) и иметь разветвленную сеть. Все это обеспечивает высокую эффективность работы венозной системы. Однако в силу разных причин венозная стенка может воспалиться, структура ее меняется, если на данном участке замедляется кровоток и у пациента повышена свертываемость крови, то происходит образование тромба. Такое патологическое состояние называется тромбофлебит. Обычно так называют заболевание поверхностных сосудов, в случае глубоких вен используется термин флеботромбоз.
Для этого необходимо сочетание как минимум трех факторов – триада Вирхова:
- Воспаление внутренней стенки сосуда, возникающее после травмирования иглой, катетером, в результате других механических повреждений, при лучевой терапии, химиотерапии и др.;
- Замедление кровотока на определенном участке, например, при варикозном расширении вен, при беременности, ожирении, гиподинамии, вынужденном лежачем положении при переломах, инсультах, при сдавливании вен опухолями, длительных авиаперелетах, при сердечно-сосудистой недостаточности;
- Повышенная свертываемость крови – возникает при любом оперативном вмешательстве, при беременности и в родах, в результате обезвоживания при инфекционных и других заболеваниях с потерей жидкости, при приеме контрацептивных средств, при избытке жирной пищи в питании, а также наследственная предрасположенность.
Примером сочетания этих факторов является перелом костей голени. В результате травмы повреждается сосудистая стенка, из-за кровопотери повышается свертываемость и замедляется кровоток из-за вынужденной иммобилизации конечности.
Чаще тромбофлебиту подвержены вены на ногах (особенно голенях), так как здесь больше застойных явлений из-за ожирения, варикоза, сердечных отеков и т.д. В основном это односторонний процесс, причем с правой стороны встречается реже.
Заболевание может затрагивать поверхностные и глубокие вены ног. В последнем случае состояние считается очень опасным из-за риска отрыва тромба и поступления его с кровью в легочную артерию с последующей эмболией и летальным исходом. Может протекать как острый, подострый и хронический варианты течения. Клиническая картина более выражена при острой форме. Тромбофлебит поверхностных вен проявляется обычно при варикозе как болезненное шнуровидное уплотнение по ходу сосуда с покраснением кожи и небольшим отеком окружающих тканей. Общее самочувствие обычно страдает мало. Если лечение адекватное, то проходимость сосудов через несколько недель после стихания воспаления восстанавливается.
Тромбофлебит глубоких сосудов ноги проявляется следующими симптомами:
- сильные боли в мышцах больной ноги;
- гиперемия кожи в месте воспаления и повышение локальной температуры;
- болезненные уплотнения по ходу вены, отек тканей вокруг;
- нарушение общего самочувствия, повышение температуры до высоких цифр.
 Тромбоз вен: причины, симптомы
Тромбоз вен: причины, симптомы
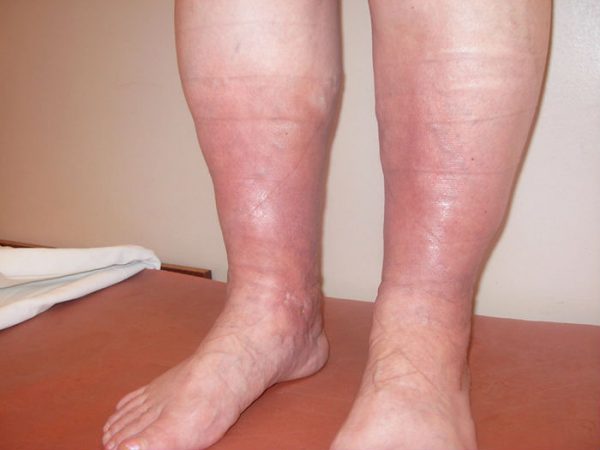
Клиническая картина при локализации патологического процесса в области глубоких вен голени характеризуется внезапными режущими болями в икроножных мышцах, с этого начинается симптоматика. Больные жалуются на чувство распирания в ноге, кожа синеет, голень отекает. Боль усиливается при опускании ноги вниз и уменьшается при поднятии вверх. Через несколько дней нога покрывается сеткой вздутых вен, становится невозможным согнуть стопу.
Для тромбофлебита глубоких сосудов голени типичен симптом Мозеса – появление резкой боли при надавливании на эту часть ноги спереди и сзади, а если сдавить справа и слева, то боли не будет. Проведены исследования, которые выявили, что с левой стороны чаще встречается поражение глубоких вен голени по сравнению с правой. Связано это с особенностями расположения подвздошной вены между общей одноименной артерией и тазовыми костями. Затруднение оттока крови вероятнее всего произойдет с левой стороны, чем с правой.
Диагностика и лечение
При подозрении на острый тромбоз глубоких венозных сосудов необходима госпитализация на машине скорой помощи в хирургическое отделение стационара. Прежде чем назначить лечение доктор проведет необходимое в таких случаях обследование:
- УЗИ сосудов с допплерографией или дуплексным сканированием вен (это самое важное исследование), причем проводится как с левой, так и с правой стороны для сравнения сосудов здоровой и больной ноги;
- КТ или МРТ сосудов применяется в тех случаях, когда нужно получить больше информации о заболевании;
- Венография – применяется редко при отсутствии возможности провести предыдущие исследования;
- Анализы крови (общий, коагулограмма). При необходимости организуются консультации других специалистов при наличии у больного сопутствующих заболеваний.
Лечение тромбофлебита глубоких вен проводится по основным принципам:
- Постельный режим – в стационаре или дома (при нетяжелом течении) не менее десяти дней с приподнятым положением больной конечности;
- Гепаринотерапия внутривенно или подкожно под контролем анализов крови на свертываемость или аналоговыми препаратами – фраксипарин, клексан. В последующем доктор назначит длительный прием таблеток другого антикоагулянта – варфарина, который следует принимать строго по инструкции не менее полугода для профилактики рецидивов болезни;
- Препараты из группы НПВС (ибупрофен, диклофенак и другие) для уменьшения воспаления и болевых страданий;
- Спазмолитики — также для купирования болей;
- Венотонизирующие препараты (детралекс, троксевазин и другие) назначаются курсами 2 или 3 раза в год для последующей профилактики обострений;
- Компрессионное воздействие методом эластичного бинтования или с помощью специального белья (чулки, гольфы);
- Антибиотики и противопротозойные средства (Трихопол) при подозрении на наличие инфекционного очага воспаления;
- На ранних сроках патологического процесса в глубоких венах эффективным является тромболизис – введение препаратов, растворяющих тромботические массы (Урокиназа, Актилизе и др.);
- Хирургическое лечение – показания определяются врачами. Насколько правой оказывается их точка зрения по поводу эффективности операции судить специалистам. Выполняется тромбэктомия в случаях невозможности растворения тромба и опасности отрыва его. При продолжительной закупорке вен возможно шунтирование или стентирование больного участка магистрального сосуда. Кроме того, есть методы венозной ангиопластики, комбинированной флебэктомии и перевязки сосудов. Объем и способ хирургического лечения определяет лечащий врач;
- Популярным методом является гирудотерапия – лечение пиявками для понижения вязкости крови, снятия спазмов и уменьшения болей. Противопоказаниями является беременность, анемия и снижение свертывания крови;
- Физиотерапевтическое лечение – соллюкс, ультрафиолетовое облучение или воздействие инфракрасными лучами проводится в фазе стихания воспаления, запрещаются любые втирания, массаж в острой стадии патологического процесса;
- Диета при тромбофлебите глубоких сосудов нижних конечностей имеет немаловажное значение. Из рациона необходимо исключить: жирное мясо или рыбу, бобовые, зеленые овощи, смородину, бананы, консервы. Желательно питание несколько раз в день небольшими порциями. Включить в рацион помидоры, болгарский и стручковый перец, лук, чеснок, имбирь, приправы, нежирное мясо, овсяные хлопья, молочные продукты, арбузы и дыни;
- Соблюдение питьевого режима — не менее 2 л в сутки воды;
- Изменение привычного жизненного уклада – ношение удобной ортопедической обуви или стелек для правой и левой ноги, избегать тяжелых физических нагрузок (силовые виды спорта, поднятие тяжестей). Не рекомендуется посещение бань и парилок для предотвращения перегревания и обезвоживания организма. Необходимо исключить продолжительные статические нагрузки (долгая поза «сидя нога на ногу» или «стоя»), придавать приподнятое положение ногам во время сна или отдыха, совершать пешие или велосипедные прогулки, рекомендуются занятия плаванием;
- Народные методы лечения тромбофлебита голени имеют право на существование в качестве дополнительных в общем комплексе лечебных мероприятий после консультации лечащего доктора. Описаны рецепты различных компрессов – капустный, медовый на пораженную конечность на сутки и более. Кроме того, широко применяют отвары лекарственных трав и растений – шишек хмеля, ивовой коры, морковной ботвы; настои вербены, цветков и плодов каштана конского и другие.
Прогноз при тромбофлебите глубоких вен голени, независимо на правой или левой ноге, достаточно благоприятный при условии своевременного и адекватного лечения и соблюдения дальнейших рекомендаций врача. В качестве профилактики рекомендуется оперативное лечение варикозного расширения вен. До операции необходимо ношение компрессионного белья и прием венотоников, хотя бы дважды в год в весенний и осенний периоды.
Тромбоз глубоких вен нижних конечностей Текст научной статьи по специальности «Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Лебедев А.К., Кузнецова О.Ю.
В клинических рекомендациях представлены классификация, эпидемиология, факторы и группы риска тромбоза глубоких вен нижних конечностей . Описаны основные принципы клинической и инструментальной диагностики в амбулаторных условиях, диагностические критерии, принципы дифференциальной диагностики. Представлены рекомендации по медикаментозному и немедикаментозному лечению в условиях общей врачебной практики , показания к хирургическому лечению тромбоза глубоких вен нижних конечностей . Клинические рекомендации утверждены на заседании профильной комиссии Минздрава России по ОВП 13.10.2015.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Лебедев А.К., Кузнецова О.Ю.,
DEEP VENOUS TROMBOSIS OF LOWER EXTREMITIES
The guidelines present the classification, epidemiology, risk factors and risk groups of deep venous thrombosis of lower extremities . Basic principles of clinical and instrumental diagnostics in general practice , diagnostic criteria, and principles of differential diagnosis are presented. The guidelines also present recommendations for pharmacological and nonpharmacological treatment in general practice and indications for surgical treatment of deep venous thrombosis of lower extremities . Clinical guidelines were approved at the meeting of the profile committee on general practice of the Ministry of Health of Russia on 13.10.2015.
Текст научной работы на тему «Тромбоз глубоких вен нижних конечностей»
ТРОМБОЗ ГЛУБОКИХ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ
А. К. Лебедев, О. Ю. Кузнецова
ГБОУ ВПО «Северо-Западный государственный медицинский университет имени И. И. Мечникова»
Минздрава России, Санкт-Петербург, Россия
DEEP VENOUS TROMBOSIS OF LOWER EXTREMITIES
A. K. Lebedev, O. Yu. Kuznetsova North-Western State Medical University named after I. I. Mechnikov, St.Petersburg, Russia
© А. К. Лебедев, О. Ю. Кузнецова, 2015 г.
В клинических рекомендациях представлены классификация, эпидемиология, факторы и группы риска тромбоза глубоких вен нижних конечностей. Описаны основные принципы клинической и инструментальной диагностики в амбулаторных условиях, диагностические критерии, принципы дифференциальной диагностики. Представлены рекомендации по медикаментозному и немедикаментозному лечению в условиях общей врачебной практики, показания к хирургическому лечению тромбоза глубоких вен нижних конечностей.
Клинические рекомендации утверждены на заседании профильной комиссии Минздрава России по ОВП 13.10.2015.
Ключевые слова: тромбоз глубоких вен нижних конечностей, общая врачебная практика. The guidelines present the classification, epidemiology, risk factors and risk groups of deep venous thrombosis of lower extremities. Basic principles of clinical and instrumental diagnostics in general practice, diagnostic criteria, and principles of differential diagnosis are presented. The guidelines also present recommendations for pharmacological and non- pharmacological treatment in general practice and indications for surgical treatment of deep venous thrombosis of lower extremities.
Clinical guidelines were approved at the meeting of the profile committee on general practice of the Ministry of Health of Russia on 13.10.2015.
Keywords: deep venous thrombosis of lower extremities, general practice.
Настоящие рекомендации включают следующие уровни доказательности (табл. 1).
American College of Chest Physicians (АССР) для научно-доказательных клинических рекомендаций разделил доказательства на сильные (класс 1) и слабые (класс 2) рекомендации, ос-
нованные на высоком качестве исследовании (класс A), на исследованиях умеренного качества (В класс) и доказательствах низкого качества (класс С). В результате были сформированы следующие классы рекомендаций (табл. 2).
Описание уровней доказательности
Категория доказательности Источники Определение
А Рандомизированные контролируемые исследования (РКИ). Большое количество данных Доказательность основана на результатах хорошо спланированных РКИ, которые предоставляют данные, соответствующие данным в популяции, для которой представлены рекомендации. Категория А требует проведения значительного количества исследований с участием большого количества пациентов
В Рандомизированные контролируемые исследования (РКИ). Ограниченное количество данных Доказательность основана на результатах исследований, включающих вмешательства в ход заболевания (интервенционные исследования), с ограниченным числом участников; на post hoc анализе; анализе подгрупп РКИ или метаана-лизе РКИ. В целом к категории В относятся данные небольшого количества рандомизированных исследований, небольших по размеру, проведенных с участием популяции, отличающейся от популяции, для которой даются рекомендации, или если результаты указанных исследований в некоторой степени противоречивы
C Нерандомизированные исследования. Наблюдательные исследования Доказательность основана на исходах неконтролируемых или нерандомизированных исследований или наблюдательных исследованиях
Окончание табл. 1
Категория доказательности Источники Определение
D Заключения экспертов Данная категория применяется только в тех случаях, когда предлагаемые рекомендации представляются обоснованными, но клинической литературы по данному вопросу недостаточно для того, чтобы поместить утверждение в одну из вышеизложенных категорий. Заключение экспертов основано на клиническом опыте или знаниях, которые не соответствуют вышеперечисленным критериям
1А — Сильная рекомендация, высокое качество доказательств Преимущества явно перевешивают риски или наоборот Доказательства получены на основе рандомизированных контролируемых испытаний без значимых ограничений или исключительно убедительные доказательства на основе обсервационных исследований Рекомендация может применяться к большинству пациентов в большинстве случаев. Дальнейшие исследования вряд ли изменят уверенность в оценке эффекта
1В — Сильная рекомендация, среднее качество доказательств Преимущества явно перевешивают риски или наоборот Данные из рандомизированных контролируемых испытаний со значительными ограничениями (противоречивые результаты, методологические недостатки, неточности) или очень убедительные доказательства из обсервационных исследований Рекомендация может применяться к большинству пациентов в большинстве случаев. Высококачественные исследования могут изменить оценку
1С — Сильная рекомендация с низким или очень низким качеством доказательств Преимущества явно перевешивают риск или наоборот Доказательства получены на основе по крайней мере одного обсервационного исследования, серии случаев или рандомизированных контролируемых испытаний с серьезными недостатками или на основе косвенных доказательств Рекомендация может применяться к большинству пациентов во многих случаях. Высококачественные исследования, скорее всего, повлияют на уверенность в оценке эффекта и могут изменить оценку
2А — Слабая рекомендация, высокое качество доказательств Преимущества тесно сбалансированы с рисками и недостатками Доказательства получены на основе рандомизированных контролируемых испытаний без значимых ограничений или исключительно убедительные доказательства из обсервационных исследований Рекомендации могут зависеть от обстоятельств, пациента или социальных ценностей. Дальнейшие исследования вряд ли изменят уверенность в оценке
2В — Слабая рекомендация, среднее качество доказательств Преимущества тесно сбалансированы с рисками и недостатками Доказательства рандомизированных контролируемых испытаний с важными ограничениями (противоречивые результаты, методологические недостатки, косвенные или неточных) или очень убедительные доказательства из наблюдательных исследований Рекомендации могут зависеть от обстоятельств, пациента или социальных ценностей. Высококачественные исследования могут оказать влияние на уверенность в оценке эффекта и могут изменить ее
2С — Слабая рекомендация с низким или очень низким качеством доказательств Неопределенность в оценках выгод, рисков и бремени; преимущества, риск и бремя могут быть тесно сбалансированы Доказательства получены по крайней мере на основе одного критического исхода из обсервационных исследований, серии случаев или рандомизированных контролируемых испытаний с серьезными недостатками или на основе косвенных доказательств Другие варианты могут быть в равной степени разумными. Исследования высокого качества, скорее всего, будут иметь сильное влияние на оценку эффекта и могут изменить оценку
Тромбоз глубоких вен нижних конечностей — формирование одного или нескольких тромбов в пределах глубоких вен нижних конечностей.
Исторически в нашей стране по патогенетическому механизму принято выделять флебо-тромбоз и тромбофлебит. Флеботромбоз — первичный тромбоз вен нижних конечностей с непрочной фиксацией тромба к стенке вены. Тромбофлебит — вторичный тромбоз, обуслов-
ленный воспалением внутренней оболочки вены с прочной фиксацией тромба к стенке сосуда. Тромбофлебит реже вызывает осложнения, однако клиника, диагностика, лечение и профилактика этих состояний сходны. В МКБ-10 понятие «флеботромбоз» отсутствует, однако в нашей стране этот термин часто используют для обозначения поражения глубоких вен, в то время как под тромбофлебитом подразумевают локализацию тромботического процесса в подкожных венах.
2. Коды по МКБ-10
180 — Флебит и тромбофлебит.
180.1 — Флебит и тромбофлебит бедренной вены.
180.2 — Флебит и тромбофлебит других глубоких сосудов нижних конечностей.
180.2 — Флебит и тромбофлебит нижних конечностей неуточненный.
Частота тромбоза глубоких вен нижних конечностей (ТГВ) в общей популяции ежегодно составляет порядка 1 — 1,5 случая на 1000 взрослого населения с частотой тромбоэмболии легочной артерии (ТЭЛА) до 60 случаев на 100 000 населения. В пожилом и старческом возрасте частота ТГВ увеличивается до 200 случаев на 1000 населения в год. Легочную эмболию регистрируют ежегодно с частотой 35-40 на 100 000 человек. Более 25 % случаев ТГВ и ТЭЛА происходит непосредственно при различных оперативных вмешательствах. ТГВ является одной из главных причин послеоперационной летальности (5 % после общехирургических и 24 % — после ортопедических вмешательств). В Великобритании от потенциально предотвратимых эмболий ежегодно погибает около 25 тыс. человек. 71 % пациентов с умеренным и высоким риском ТГВ не получают ни механической, ни фармакологической профилактики ТГВ [1-3].
4. Факторы и группы риска [1, 4-6]
Еще в 1865 г. R. Virchow описал сочетание патологических факторов, являющихся основным пусковым механизмом внутрисосудистого образования тромбов и известных как триада Вирхова. Она включает в себя изменение свойств крови (состояние гиперкоагуляции), травму стенки сосуда (повреждение эндотелия) и замедление тока крови (стаз).
Стаз и повреждение эндотелия: катетеризации и иные внутривенные манипуляции, операции (особенно ортопедические и на тазовых органах), значительные травмы и переломы, иммобилизация конечности или другое вынужденное обездвиживание тела, например при длительных переездах, перелетах, параличах, наркозе (более 60 мин) с использованием миорелаксантов.
Тромбофилии: наследственные или приобретенные нарушения свертываемости крови со склонностью к тромбозам, такие как резистентность к активированному протеину С, генетическая аномалия коагуляционного фактора V (Лейден), мутация 020210А протромбинового гена, гипергомоцистеинемия, антикардиолипи-новые антитела, антифосфолипидный синдром, наличие волчаночного антикоагулянта, повышенный уровень фактора VII, недостаточность
протеина С, дефицит протеина S, дисфибрино-генемия, диспластиногенемия, антитромбиновая недостаточность.
Медицинские состояния: новообразования (солидные опухоли и миелопролиферативные заболевания или другие злокачественные новообразования в активной фазе и нехирургические методы лечения рака, например, гормональная терапия), беременность и послеродовый период, острый инфаркт миокарда, сердечная недостаточность, инсульт, ожирение, воспалительные заболевания толстой кишки, нефроти-ческий синдром, тромбоэмболии в анамнезе, гепарин-индуцированная тромбоцитопения, па-роксизмальная гемоглобинурия.
Лекарственные препараты: использование оральных контрацептивов, гормональная заместительная терапия, химиотерапия (в том числе тамоксифеном).
Прочие факторы: возраст старше 40 лет, курение, дегидратация организма, перенесенный ТГВ в анамнезе, ТГВ у родственников.
Скрининг ТГВ не следует проводить у пациентов высокого риска (А). У таких больных профилактика ТГВ более эффективна, чем скрининг (А) [7].
У пациентов, уже получающих низкомолекулярный гепарин или варфарин, профилактику следует продолжить.
Для выявления ТГВ у пациентов высокого риска, которым противопоказаны антикоагулянты из-за опасности кровотечения, проводят УЗИ вен нижних конечностей.
По локализации ТГВ подразделяют на:
— проксимальный (поражение бедренных, подвздошных и нижней полой вен);
— дистальный (вены голени, подколенная вена).
По степени фиксации проксимальной части
тромба к венозной стенке выделяют:
— эмболоопасный (флотирующий тромб);
— неэмболоопасный (пристеночный и окклю-зивный тромбы).
Пример формулировки диагноза
Рак поджелудочной железы (Т4ШМ0). Правосторонний илеофеморальный флеботромбоз. Тромбоэмболия легочной артерии.
Тромбоз глубоких вен левой голени. Ожирение 2 ст. Медицинский аборт от 25.08.2009 (срок 12-14 нед.)
7. Принципы диагностики заболевания
Анамнез и физикальное исследование
При подозрении на ТГВ необходимо собрать детальный анамнез заболевания, оценить факторы риска и семейный анамнез, провести осмотр.
Собирая анамнез, важно выяснить жалобы, указывающие на возможный ТГВ:
— отек голени или всей нижней конечности;
— боль или болезненность в покое;
— боль в икроножной мышце при ходьбе;
— сочетание боли или болезненности с отеком существенно повышает вероятность ТГВ (59 %).
Каждый симптом по отдельности обеспечивает вероятность ТГВ 11-22 % (В) [7].
ТГВ часто протекает бессимптомно. Бессимптомное течение наиболее характерно для пациентов, находящихся на постельном режиме. Первым симптомом ТГВ может быть ТЭЛА. У пациентов с переломом бедренной кости ТГВ может локализоваться изолированно в области пораженного бедра.
Необходимо активно выявлять состояния, которые могут оказать влияние на тактику ведения пациента:
— рецидивирующие венозные тромбозы и ТЭЛА (А);
— нарушения свертываемости крови (В);
— нарушения свертываемости крови у родственников первой степени родства (С);
— прием пероральных контрацептивов (В);
— беременность в настоящий момент или в недавнем прошлом (В) [7].
В ходе физикального обследования при ТГВ наиболее часто определяются [8, 9]:
— отек лодыжки или голени; при тромбозе подвздошных вен — отек всей ноги с возможным распространением отека даже на брюшную стенку;
— пальпаторная болезненность в проекции пораженного сосудистого пучка нижней конечности;
— положительные симптомы Хоманса — боль в икроножных мышцах при тыльном сгибании стопы; Мозеса — болезненность при сдавлении голени в переднезаднем направлении; Ло-венберга — боли в мышцах голени при давлении до 150 мм рт. ст., создаваемом манжеткой сфигмоманометра. Применение этих тестов ограничено в связи с их невысокой диагностической значимостью и опасностью развития ТЭЛА;
— цианоз кожи нижних конечностей, заметно увеличивающийся в вертикальном положении пациента и после ходьбы; сеть расширенных подкожных вен на голени;
— повышение температуры кожи пораженной конечности по сравнению со здоровой конечностью.
Важно оценить артериальную пульсацию на всех уровнях, чувствительность, объем активных и пассивных движений в суставах.
Для определения вероятности наличия ТГВ применяют клинические критерии (шкала Велса, табл. 3) (А) [7, 10].
Онкологическое заболевание в активной фазе (пациент проходит курс лечения, заболевание диагностировано в предшествующие 6 мес., или пациент получает паллиативное лечение) + 1
Паралич, парез или гипсовая иммобилизация нижней конечности + 1
В недавнем прошлом строгий постельный режим в течение 3 дней и более или обширное хирургическое вмешательство в последние 4 нед. + 1
Местная болезненность в проекции глубоких вен + 1
Отек голени и бедра + 1
Окружности голеней на уровне, расположенном на 10 см ниже бугристости большеберцовой кости, различаются более чем на 3 см + 1
Отек только на пораженной стороне + 1
Расширение (но не варикозное) коллатеральных вен + 1
Альтернативный диагноз настолько же вероятен, как и ТГВ, или даже более вероятен -2
Оценка претестовой вероятности ТГВ: 0 или менее — низкая, 1-2 — умеренная, 3 или более — высокая [13].
Частота тромбоэмболических осложнений в зависимости от степени риска, определяемой по клиническим критериям (по данным объективных тестов) [8]
Степень риска Тромбоз вен голени Тромбоз проксимальных вен Смертельная легочная эмболия
Высокая 40-80 % 10-30 % 1-5 %
Умеренная 10-40 % 2-10 % 0,1-0,7 %
Свидетельство о регистрации СМИ Эл № ФС77-52970
Источники: http://vascul.ru/patients/clinic/varicothrombophlebitis/, http://cardio-life.ru/tromboz/tromboflebit-goleni.html, http://cyberleninka.ru/article/n/tromboz-glubokih-ven-nizhnih-konechnostey


