Сколько времени проходит тромбофлебит
Интервью с хирургом-флебологом по вопросам острого тромбофлебита
Что такое острый тромбофлебит?
Острый тромбофлебит, варикотромбофлебит, флебит поверхностных вен и восходящий тромбофлебит – все это термины одного, очень опасного и грозного осложнения варикозного расширения вен. Риск развития тромбофлебита у пациентов с варикозной болезнью огромен. Особенно у людей старше 40 лет, ведущих малоподвижный образ жизни, страдающих ожирением или испытывающие длительные статические нагрузки на ноги. У женщин чаще всего тромбофлебит возникает во время беременности и сразу после родов, так как резко меняется гормональный фон.
Как проявляется острый тромбофлебит?
Для тромбофлебита поверхностных вен характерна своя клиническая картина. Это появление покраснения, отечности и болезненности в месте локализации тромба. Если вовремя начать лечение, то боль, отек и краснота постепенно уменьшаются, а тромб в просвете вены начнет рассасываться. Если не начать сразу лечение, то пойдет распространение тромба вверх по вене вплоть до сафено-феморального или сафено-поплитеального соустья. Такое состояние называется восходящим тромбофлебитом.
Чем опасен тромбофлебит?
Помимо прогрессирования тромбофлебита существует реальная угроза распространения тромба на глубокую венозную систему, что может привести к такому серьезному осложнению как тромбоз глубоких вен с исходом в посттромбофлебитическую болезнь с ярко выраженными симптомами хронической венозной недостаточности (постоянный отек конечности и трофические язвы).
Другую опасность таит в себе отрыв тромбов с попаданием их в общий кровоток. Такое состояние называется тромбоэмболией легочной артерии (ТЭЛА) и очень часто заканчивается летальным исходом.
Как тромбофлебит лечили ранее
Что раньше, что сейчас существуют сторонники консервативного лечения острого тромбофлебита. Они считают, что необходимо сначала остановить воспалительный процесс с помощью компрессионной, консервативной и местной терапии, дождаться полного рассасывания тромботических масс, и только потом выполнять радикальное хирургическое лечение варикозных осложнений, то есть стандартную флебэктомию под общим наркозом или спинальной анестезией.
Я считаю, что такой подход в лечении тромбофлебита в современных условиях недопустим. Сколько может потребоваться времени для того, чтобы тромбы полностью рассосались? Месяц, два, полгода, год, а может тромбы и не рассосутся вовсе. Носить ежедневно, в течение длительного времени, а может и летом, компрессионный трикотаж… Даже врагу такого не пожелаешь. К тому же над пациентом будет постоянно висеть риск развития нового острого воспалительного процесса, возможно, с худшим исходом. Так как не ликвидирована главная причина возникновения тромбофлебита – варикозные вены. С другой стороны при длительном консервативном лечении существует опасность перехода тромботических масс в основную, глубокую венозную систему или еще того хуже – отрыв тромба с молниеносным развитием тромбоэмболии легочной артерии (ТЭЛА).
Как я лечу тромбофлебит сейчас
Я являюсь сторонником активной комбинированной тактики лечения острого тромбофлебита. Что это значит?
Я соединил все современные методы лечения тромбофлебита и применяю их сразу и одновременно. Использование новых методик: эндовазальной лазерной коагуляции или радиочастотной облитерации с минифлебэктомией по Варади, вкупе с местной и консервативной терапией помогают пациенту не только полностью предотвратить тромбоэмболические осложнения и переход тромбов на глубокую венозную систему, но и сразу избавиться от варикозной болезни.
Первым этапом я выполняю РЧО Venefit™ или ЭВЛК с минифлебэктомией. Эти новые методики являются абсолютно безболезненными, так как проводятся под местной анестезией (без наркоза и спинальной анестезии). Облитерация (запаивание) пораженного магистрального ствола выше тромботических масс надежно защищает пациента от дальнейшего прогрессирования тромбофлебита и снижает риск развития тромбоэмболии (ТЭЛА).
Миниинвазивность этих процедур: отсутствие хирургической травмы и послеоперационного стресса, позволяет моим пациентам практически сразу вести активный образ жизни. Через 20-30 минут они самостоятельно покидают клинику.
Какие преимущества есть у данного метода лечения тромбофлебита?
Лечение проводится только в амбулаторных условиях. Не требуется госпитализация. У пациентов нет стресса от необходимости ежедневно смотреть на тяжелых стационарных послеоперационных больных.
- Ранняя активизация. Процедура проводится под местной анестезией, поэтому пациент сразу покидает клинику. После вмешательств под общим наркозом или спинальной анестезией пациента необходимо наблюдать в стационаре минимум сутки.
- Быстрое стихание воспалительного процесса. Уменьшение клинических проявлений острого тромбофлебита я наблюдал у пациентов практически на следующий день.
- Безболезненность процедуры. Местная анестезия лидокаином позволяет мне полностью контролировать процедуру, при этом пациент не испытывает никакой боли.
- Снижение риска тромбоза глубоких вен и тромбоэмболии. Полная облитерация (запаивание) магистральной вены выше тромба не дает тромботическим массам отрываться или распространяться дальше.
- Снижение сроков нетрудоспособности. Практически 90% пациентов через день после процедуры выходили на работу.
- Отсутствие рецидива (возврата) тромбофлебита.В отдаленном послеоперационном периоде ни у одного пациента я не наблюдал появления тромбофлебита на пролеченной нижней конечности.
- У этого метода лечения практически нет противопоказаний. Я оперировал пациентов в возрасте 85 лет, с ожирением III стадии, с сахарным диабетом, с имплантированным кардиостимулятором, после перенесенных онкологических операций и во всех случаях достигал положительного результата.
- Безопасность и эффективность метода. Одновременно с ликвидацией острого тромбофлебита пациенты избавлялись и от варикозной болезни, возвратив свое здоровье в самые короткие сроки.
Какие способы профилактики тромбофлебита существуют?
Основным методом профилактики острого тромбофлебита является устранение варикозно расширенных вен нижних конечностей. При появлении первых симптомов хронической венозной недостаточности (тяжесть и усталость в ногах, отечность, ночные судороги и варикозно расширенные вены и узлы) необходимо срочно проконсультироваться у врача-флеболога с ультразвуковым дуплексным сканированием. Получить рекомендации о режиме жизни, методах профилактики и лечения варикозной болезни:
- Ни в коем случае не нужно снижать двигательную активность. Ежедневные пешие прогулки улучшают работу венозной помпы, улучшая кровоток в нижних конечностях.
- Полезны такие виды спорта как плавание, бег, езда на велосипеде. Можно выполнять специальные упражнения для ног.
- Следить за весом, ведь избыточная масса тела и ожирение являются серьезными факторами риска развития тромбофлебита. Ограничить прием жирной, соленой и копченой пищи, поскольку она способствует увеличению отеков.
- Использование профилактического и лечебного компрессионного трикотажа при длительных статических нагрузках.
- И самое главное – при выявлении клапанной недостаточности магистральных стволов сразу проводить соответствующее лечение.
Таким образом, можно с уверенностью сказать, что новые, современные тенденции в лечении острого тромбофлебита позволяют решить сразу несколько задач: предотвратить развитие осложнений (тромбоза глубоких вен и тромбоэмболии), остановить воспалительный процесс и избавить пациента от варикозной болезни, вернув к нормальной жизни за короткий срок.
Вы здоровы
Лечение и профилактика заболеваний. Разговор с врачом. Еда — лекарство.
Свежие комментарии
- анна бойко к записи Травы для поддержки сердца и.
- Борисова Елена к записи Артрит мумие победит
- rezonans к записи ВИТИЛИГО: пятнистый камуфляж
- Ира к записи Высокое артериальное давление
- Шульц А к записи Комплексный подход к остеохондрозу
- Детское здоровье (8)
- Еда-лекарство (215)
- Элемент здоровья (3)
- Есть проблема (153)
- Женское здоровье (39)
- Красота и здоровье (47)
- Лекарственные растения (379)
- Траволечение (122)
- Мужское здоровье (21)
- Полезно знать (233)
- Инструкция по применению (25)
- Искусство жить здоровым (12)
- Люди-События-Факты (11)
- Секреты долголетия (10)
- Учимся на ошибках (28)
- Школа диабета (9)
- Психология (73)
- Зарядка для мозгов (5)
- Разговор с врачом (228)
- Диагноз на календаре (14)
- Заболевания желудка и кишечника (11)
- Заболевания крови и лимфатической системы (2)
- Заболевания нервной системы (1)
- Заболевания печени и поджелудочной железы (8)
- Заболевания почек (6)
- Заболевания сосудов (29)
- Заболевания суставов (25)
- Инфекционные заболевания (19)
- Скорая помощь (16)
- Традиционная медицина (322)
- Моя методика (84)
- С нами Бог (7)
- предотвращение развития легочной эмболии, ишемического инсульта и инфаркт-пневмонии при оторвавшемся эмболе;
- прерывание процесс образования патологических кровяных сгустков;
- снижение показателей свертываемости крови;
- восстановление реканализации и сосудистой проходимости;
- исключение факторов образования тромбов;
- проведение профилактики посттромботического синдрома.
- угрозой отрыва плотного сгустка и быстрым переносом с кровотоком в любой орган;
- возможностью развития легочной тромбоэмболии с последующим летальным исходом.
- пристеночная форма, когда тело тромба плотно прилегает к стенке сосуда;
- окклюзивная, когда тромботические массы перекрывают просвет вены.
- на изменение вязкости крови и плазмы;
- на коррекцию показателей гематокрита (количества красных кровяных клеток в крови, способных переносить кислород);
- на противодействие агрегации (слипанию) эритроцитов.
- Реополиглюкин (капельно, в суточной дозе 400 – 800 мл). Плазмозамещающее средство, которое приводит в норму гемодинамику, улучшает циркуляцию кровотока в сосудах, повышает объем жидкости в кровеносной системе, препятствует слипанию тромбоцитов и эритроцитов.
- Пентоксифиллин – антиагрегантный препарат, который уменьшает вязкость крови, активизирует микроциркуляцию в областях, где нарушено кровоснабжение. Лекарство вводится внутривенно или капельно с применением раствора хлорида натрия (0,9%) и продолжительностью до 180 мин.
- Никотиновая кислота, которая вводится внутримышечно 4 – 6 мл в сутки, и оказывает сосудорасширяющее и слабое антикоагулянтное действие.
- улучшается венозный отток;
- активно развивается сеть обходных сосудов, обеспечивающих отток венозной крови вместо основной перекрытой вены (так называемые коллатерали);
- предотвращается разрушение венозных клапанов;
- увеличивается скорость движения крови по глубоким венам;
- улучшаются функции лимфодренажа.
- при флотирующем тромбе и угрозе жизни пациента;
- при сегментарной форме тромбоза и недавнем сроке образования сгустка при отсутствии у больного тяжелых патологий.
- Перевязка вены.
- Наложение артерио-венозного шунта. В настоящее время используется очень редко по причине проведения процедуры под общей анестезией, невозможностью ее выполнения при выраженных трофических изменениях в тканях и сложностью при повторных доступах из-за развития рубцовой ткани.
- Установка самофиксирующегося «кава-фильтра». Это устройство для задерживания движущихся тромбов (эмболов) на пути к важным органам (легким, сердцу, мозгу). Его имплантируют в просвет вены посредством эндоваскулярного метода (через сосуд). Метод используется только при невозможности применения антикоагулянтов.
- Прошивание или пликация сосуда. Применяется в случае невозможности использования кава-фильтра. При этой процедуре стенка полой вены прошивается металлическими скрепками.
- Растворение тромботических масс, или тромболизис.
Свежие записи
Архивы по месяцам
Чем опасен тромбофлебит
Пробка в сосуде
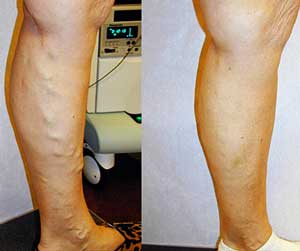
Чем опасен тромбофлебит
Образование тромбов — сложный биохимический процесс. В норме он призван защищать человека от кровопотери. Но иногда случается так, что именно тромб становится причиной гибели пациента. О том, как образуются «пробки» в венах и почему они смертельно опасны, мы узнали у заместителя главного врача по клинико-экспертной работе Специализированной кардиохирургической клинической больницы Нижнего Новгорода Валерия Васильевича КАТЫНОВА .

— Как в вене образуется тромб?
— Формированию тромба способствуют три фактора, так называемая триада Вирхова: нарушение нормальной структуры внутренней оболочки сосуда, изменения свойств крови (в том числе повышенная свертываемость) и замедление тока крови.
Процесс образования тромба довольно сложный. Приблизительно его можно описать так. Сначала на месте повреждения оболочки сосуда скапливаются тромбоциты — красные кровяные тельца. Они имеют способность склеиваться друг с другом, образовывая группы. Далее эти группы пропитываются нитями фибрина (особого белка), вся эта масса уплотняется и превращается в сгусток. Сначала он жидкий, как кисель, но потом становится плотнее и закрывает просвет сосуда так, что кровь больше не может течь по пораженной вене.
— Но ведь в норме тромбы образуются для того, чтобы закрывать повреждения в сосудах?
— Да, это древний механизм защиты организма от кровопотери при ранениях. Но дело в том, что в здоровых сосудах тромб не нарастает, потому что лишние сгустки смываются током крови. Остается только необходимая часть для «залатывания» дыры. Но если течение крови замедлено или она слишком густая (высокий потенциал к свертыванию), тромб остается на месте и продолжает нарастать как снежный ком.
— Почему тромбы образуются тогда, когда у человека нет травм?
— В упрощенном варианте это можно объяснить так. Внутренняя оболочка сосуда состоит из нескольких слоев. Когда при ранении вена травмирована, обнажаются внутренние слои ее оболочки. Тромбоциты это «чувствуют» и начинают активно налипать, чтобы заделать брешь. Но проблема в том, что внутренние слои оболочки могут оголяться даже тогда, когда травм нет. Например, при длительных интоксикациях или переохлаждении стенка сосуда становится более рыхлой — и ее внутренние слои обнажаются. Тромбоциты «видят» внутренний слой стенки вены, расценивают это как рану и начинают образовывать тромб.
— Участвует ли в этом процессе холестерин?
— Нет. В венозной системе холестериновые бляшки отсутствуют. Они есть только в артериальном русле.
— Тромбофлебит может угрожать жизни?
— Конечно, особенно опасны так называемые флотирующие тромбы в системе глубоких вен: они могут легко оторваться и с током крови «улететь» в легочную артерию. Тогда есть опасность развития очень грозного и опасного осложнения — тромбоэмболии легочной артерии. С током крови тромб сначала попадает в правое предсердие, оттуда в правый желудочек сердца, а из него — в легочную артерию. Дальше все зависит от размеров тромба: либо у пациента развивается дыхательная недостаточность, либо наступает смерть.
— Поверхностный тромбофлебит не так опасен?
— Самым страшным поверхностным тромбофлебитом является восходящий тромбофлебит ствола большой подкожной вены. При этом тромб образуется на голени и постепенно растет вверх. Обычно тромбы в венах поверхностной системы разрастаются до первого крупного сосуда и останавливаются. Но бывает, что они проскакивают в эти сосуды (клапаны при этом не работают, так как тромб встает как распорка). Опасность в том, что тромб может дойти до слияния большой подкожной вены с глубокой венозной системой. И если тромб продолжит расти, его часть окажется в просвете глубокой вены. И при резком ускорении кровотока (например, при физической нагрузке) он может просто оторваться.
Существует даже такое понятие, как «синдром эконом-класса». Когда человек летит в самолете, ему приходится долго сидеть в одной позе, при этом кровообращение в ногах ухудшается и может сформироваться тромб. Как только человек встает с кресла, тромб отрывается, попадает с током крови в легочную артерию, закупоривает ее — и человек умирает.
— Как быстро вырастает тромб?
— Тромб нарастает мгновенно. В химии есть понятия «гель» и «золь». Кровь пребывает в состоянии «золь» (не очень густой жидкости). Из этой консистенции она превращается в «гель» за одну секунду. Проще говоря, жидкая кровь вдруг за одно мгновение становится как плотный киселек — это уже фактически тромб. Постепенно он уплотняется и уменьшается в размерах. А затем начинает обрастать соединительной тканью. В некоторых случаях тромб может стать таким же плотным, как мягкий хрящ. Затем при определенных обменных процессах в нем даже могут откладываться соли кальция. Тогда он вообще становится твердым, как камень (это так называемый флеболит). Но такой процесс занимает много времени и происходит очень редко.
— Какие тромбы наиболее опасны?
— Свежие, не успевшие сильно уплотниться тромбы, находящиеся в системе внутренних вен. Дело в том, что они могут легко оторваться, пройти через сердце и «улететь» в легочную артерию.
Поэтому первые несколько часов с момента образования тромба — самые критические. Последующие три дня пациент все еще находится в большой опасности. А затем тромб начинает терять свою подвижность и мягкость. Он постепенно уплотняется и прирастает к стенке сосуда, поэтому вероятность отрыва значительно уменьшается. А через несколько месяцев его уже даже сложно будет оторвать.
— Сколько времени проходит от образования тромба до отрывания?
— По-разному. Зависит от особенностей организма. У одних пациентов он нарастает быстро, у других по каким-то причинам останавливается. Но если он начал расти, то может сформироваться за несколько часов. Поэтому при первых же признаках тромбофлебита нужно срочно обращаться к врачу. А лучше всего вызвать «скорую помощь».
Мигрирующий тромбофлебит
Тромбофлебит может развиться и в венах, которые не пострадали от расширения стенок сосуда и несостоятельности клапанного аппарата. Такой тромбофлебит появляется при рожистом воспалении, остеомиелите, флегмоне. Иногда заболевание возникает при опухолях внутренних органов, болезнях периферических артерий, нарушениях обмена веществ, туберкулезе.
Такой тромбофлебит часто называют мигрирующим, потому что он поражает не один, а несколько сосудов, обычно всю систему поверхностных вен.
Болезнь отличается хроническим течением и дает частые рецидивы — до 3-4 обострений за год. Новые очаги при этом возникают каждые 2-3 недели, затем регрессируют, не оставляя каких-либо следов. Рецидивы могут локализоваться в местах бывших очагов поражения или на новых участках.
Тромбофлебит нерасширенных вен имеет примерно те же симптомы, что и тромбофлебит варикозных сосудов. Однако диагностика его существенно осложнена тем, что выявить уплотненные, тромбированные вены очень трудно.
Для мигрирующего тромбофлебита характерно наличие множества очагов тромбоза в подкожных венах.
Общее состояние больного не ухудшается: температура тела остается нормальной. Умеренные боли в конечности ощущаются лишь при движениях или пальпации. Уплотнения исчезают сами собой через 1-3 недели, не оставляя следов или трофических нарушений.
Спустя некоторое время мигрирующий тромбофлебит проявляется вновь, но уже на других участках конечности. Именно поэтому болезнь и получила такое название.
Вот язва!
Варикозные язвы образуются, как правило, на внутренней поверхности голени. Они долго не заживают, а когда все же закроются, в скором времени возникают вновь. С течением времени они разрастаются, становятся множественными и могут охватить всю голень по окружности. Кожа внизу ноги становится багрово-синей, нога отекает и сильно болит.
Посттромботические язвы отравляют жизнь больного еще больше: они и по размеру достигают значительных масштабов, и внутрь ткани проникают глубже — чуть ли не до кости, и лечатся гораздо хуже, и прогрессируют быстрее.
Ишемические язвы — прерогатива старшего поколения. Возникают они после тромбофлебита, чаще всего на стопе.
Нейрогенные язвы развиваются у больных с повреждениями периферических нервов нижних конечностей. Возникают на пятках, углубляясь в ткани стопы.
ж-л «Твое здоровье» №1, 2015 г.
Детально о лечении тромбоза глубоких вен нижних конечностей
Сегодня вопрос о методике и схемах лечения больных с установленным диагнозом – тромбоз глубоких вен нижних конечностей – ставится с особой остротой. Это связано с частым развитием заболевания в активном работоспособном возрасте.
Особое беспокойство медиков вызывает инвалидность большой части больных после перенесения заболевания и последующего развития посттромботического синдрома, прогрессирования хронической венозной недостаточности, и главное – высокой угрозой гибели больных при возникновении острой легочной эмболии.
Подход к терапии
Главные задачи, которые решает активная терапия при тромбозе глубоких вен, следующие:

Консервативная терапия
Основным методом лечения острого тромботического процесса является консервативная терапия, проводимая в отделении хирургии, куда поступает больной. Пациент с кровяными густыми массами в венозном русле с момента поступления в лечебное учреждение рассматривается как потенциальный больной с риском развития легочной эмболии.
Если диагноз установлен, лечение начинают немедленно. В зависимости от тяжести симптомов, этапа заболевания оно проводится или в стационаре (на I этапе) или амбулаторно (в период стабилизации).
Режим до обследования:
 До проведения ультразвукового обследования и определения формы и локализации тромба, а также до выявления угрозы эмболии в первые 5 суток больным назначается строгий постельный режим.
До проведения ультразвукового обследования и определения формы и локализации тромба, а также до выявления угрозы эмболии в первые 5 суток больным назначается строгий постельный режим.
Одновременно требуется обязательная компрессия пораженной конечности эластическим бинтом. Для нормализации венозного оттока конец кровати приподнимают на 20° или фиксируют ногу в специальном кондукторе для иммобилизации.
Необходимость физического покоя и состояния психологического комфорта для больного в этом период обусловлены:
Режим после обследования:
Больному разрешается вставать и двигаться, если в ходе ультразвукового ангиосканирования диагностируют тромбоз следующих форм:
 Это означает, что флотация (движение) тромба в венозном русле отсутствует. Однако даже при этих условиях, если имеются боли и отечность ноги, показан постельный режим.
Это означает, что флотация (движение) тромба в венозном русле отсутствует. Однако даже при этих условиях, если имеются боли и отечность ноги, показан постельный режим.
По мере уменьшения проявлений этих симптомов пациентам разрешается активность с соблюдением бинтования конечности до паха на период до 10 дней. Этого времени обычно достаточно, чтобы угроза эмболии легочной артерии снизилась, а тромб закрепился на стенке вены. Больным для стимуляции кровотока в венах можно вставать, немного ходить.
Пациенты могут вставать и передвигаться только после проведения активной терапии и полного снятия угрозы для их жизни.
Препараты и схемы лечения
Терапия при тромбозе предусматривает, прежде всего, применение антикоагулянтов прямого действия, и в первую очередь – гепарина, который быстро снижает свертываемость крови, дезактивируя фермент тромбин, и подавляет процесс формирования новых патологических сгустков.
Гепаринотерапия в стационаре
В первую очередь больному внутривенно вводят одноразовую дозу гепарина – 5 тыс. единиц.
 Далее для введения лекарства в час используют капельницы (скорость введения до 1200 ЕД./час). В последующие дни лечения до 6 раз в сутки в область живота подкожно вводят гепарин в дозе 5 тыс. ед. Использование гепарина в чистом виде возможно только в стационаре, по причине возможных осложнений при применении его в нужной дозировке и необходимости постоянного контроля.
Далее для введения лекарства в час используют капельницы (скорость введения до 1200 ЕД./час). В последующие дни лечения до 6 раз в сутки в область живота подкожно вводят гепарин в дозе 5 тыс. ед. Использование гепарина в чистом виде возможно только в стационаре, по причине возможных осложнений при применении его в нужной дозировке и необходимости постоянного контроля.
Результативность гепаринотерапии подтверждается показателем продолжительности свертывания крови, который должен быть в 1,5 – 3 раза больше первичного показателя.
В целом адекватная терапия гепарином предусматривает суточное введение 30000 – 40000 единиц препарата. При таком лечении риск повторного тромбообразования снижается до 2 – 1.5 %.
При положительной динамике на 4 – 7 сутки в данной схеме лечения вместо обычной формы гепарина начинают применять низкомолекулярный фраксипорин в готовых шприцах, который вводят в область живота подкожно только 1– 2 раза в сутки.
Реологическая терапия
Проводится до 15 суток, направлена:
 Предусматривается внутривенное или капельное введение таких препаратов, как:
Предусматривается внутривенное или капельное введение таких препаратов, как:
Антибиотики
Лечение показано при выраженных воспалительных симптомах тромбоза глубоких вен нижних конечностей, продолжительность — 5 – 7 суток. Применяются антибиотики: ципрофлоксацин – в таблетках; цефазолин, линкомицин, цефотаксим – в форме внутримышечных инъекций.
Компрессионное белье и бинты
Эластическая компрессия входит как обязательный элемент терапии при тромбозе. Для этого используются эластические бинты, охватывающие больную конечность от пальцев до складки паха. При этом виде терапии: 
О подборе компрессионного белья можете узнать из этой статьи.
Чем лечить: основные лекарственные средства
Антикоагулянты
Примерно на 6 – 10 сутки после начала гепаринотерапии схема лечения предусматривает переход на таблетированные антикоагулянты непрямого действия и дезагреганты – средства, не допускающие слипание тромбоцитов.
Варфарин относят к антикоагулянтам длительного применения, тормозящих синтез витамина К, который является сильным коагулянтом.
Его принимают 1 раз в сутки в определенное время. При использовании варфарина обязателен контроль показателя МНО, для определения которого анализ крови делают каждые 10 дней. Варфарин имеет достаточно много противопоказаний, поэтому применяется только после подбора врачом конкретной дозы и под строгим лабораторным контролем.
В настоящее время западными фармацевтическими компаниями проводятся исследования препаратов еще более узконаправленного антикоагулянтного действия, которые не требуют постоянной сдачи анализов. Это дает возможность применять низкомолекулярные гепарины для терапии в амбулаторных условиях.
Антиагреганты
 Ацетилсалициловая кислота, принимаемая по 50 мг в сутки, помогает удерживать вязкость крови достаточно низкой, чтобы не происходило повторное образование патологических кровяных сгустков. При проблемах с желудочно-кишечным трактом в зависимости от динамики заболевания желательно течение 4 – 8 недель принимать таблетки, покрытые оболочкой.
Ацетилсалициловая кислота, принимаемая по 50 мг в сутки, помогает удерживать вязкость крови достаточно низкой, чтобы не происходило повторное образование патологических кровяных сгустков. При проблемах с желудочно-кишечным трактом в зависимости от динамики заболевания желательно течение 4 – 8 недель принимать таблетки, покрытые оболочкой.
Рекомендуется прием средств-венотоников, способствующих повышению тонуса вен, укреплению стенок сосудов, улучшению микроциркуляции и нормализации кровотока: эскузан, детралекс, флебодиа.
Флеботоники
Результаты компрессионной терапии, которая продолжается амбулаторно, более выражены, если место воспалительного процесса смазывать специальными флеботропными мазями и гелями: Троксевазин, Венорутон, Венитан, Эскузан, Лиотон-гель, Репарил-гель. Эти средства обладают прекрасным венотонизирующим и противовоспалительным действием.
Оперативное вмешательство
Выбор терапии при тромбозе находится в прямой зависимости от степени его «эмбологенности», то есть от возможности флотирующего тромба оторваться от стенки и с током крови проникнуть в легкие, сердце или мозг, вызывая эмболию.
Оперативное лечение, как правило, показано в двух случаях:
Вид оперативного вмешательства зависит от местонахождения тромба, перекрывающего сосуд. Применяют:
-
Операции по удалению кровяного сгустка или хирургическую тромбэктомию с извлечением плотных кровяных масс из вены через маленький разрез. Процедура используется только при серьезных формах заболевания, когда констатируется вероятность некроза тканей.
Однако, специалисты считают, что тромбэктомия, выполненная после 10 суток образования тромба неэффективна из-за его плотного сращения с сосудистой стенкой и разрушением клапанов.

Тромболизис – это процедура, при которой происходит рассасывание тромбов. Сосудистый хирург вводит в вену, перекрытую плотным сгустком, в который с помощью катетера поступает специальное растворяющее средство-тромболитик.
Стоит ли обращаться к народной медицине?
Лечение заболевания можно дополнить рецептами народной медицины, но только по рекомендации врача-флеболога.

-
Рыбий жир. В состав рыбьего жира входят глицериды и особые жирные кислоты, которые обладают свойствами разрушать фибрин – белок, принимающий участие в формировании тромба. Кроме того, они способствуют разжижению крови.
С целью профилактики рыбий жир пьют по 1 столовой ложке два – три раза в день. Но более рациональный способ – использование рыбьего жира в капсулах, которые не имеют неприятного запаха и гораздо удобнее в применении. Обычная доза 1 – 2 капсулы до 3 раз в день вместе с едой. Противопоказания: аллергические реакции, желчнокаменная и мочекаменная болезнь, патология щитовидной железы.
Что нельзя делать?
Не следует нарушать назначенный режим. Ранний подъем и хождение при наличии флотирующего тромба в вене нижней конечности может привести к его отрыву и стремительному развитию эмболии легких.
Недопустим прием любых лекарственных средств и травяных настоев без консультации с врачом. Прием антикоагулянтов, способность крови быстро сворачиваться и формировать сгустки накладывает на любые процедуры и прием лекарственных средств определенные ограничения.
Например, многие лекарства уменьшают эффект от варфарина или наоборот увеличивают, а значит высока вероятность кровотечений, геморрагических инсультов или наоборот — сгущения крови и повторного образования тромбов. То же самое относится к любым народным средствам лечения. Так, очень полезная крапива содержит много витамина К, и бесконтрольное питье отваров может способствовать сильному сгущению крови.
Профилактика
Необходимо учитывать, что на протяжении продолжительного периода возможны рецидивы тромбоза (от 1 года до 9 лет). По статистике через 3 года 40 – 65% больных при несоблюдении профилактики и предписанного лечения приходят к инвалидности на фоне хронической венозной недостаточности.
 В связи с этим обязательно:
В связи с этим обязательно:
- соблюдение всех медицинских назначений и приема лекарственных препаратов;
- использование компрессионного трикотажа;
- обследование на свертываемость крови на фоне приема оральных контрацептивов (для женщин репродуктивного возраста);
- регулярные лабораторные анализы на свертываемость крови МНО;
- отказ от курения;
- соблюдение правильного режима физической активности, недопустимы: длительное нахождение на ногах, сидячее положение, резкий переход от интенсивных физических нагрузок к длительной фиксации конечностей (например, после спортивных тренировок – долгая поездка в автомобиле, когда ноги практически неподвижны);
- употребление определенных продуктов (лук, яблоки, зеленый чай, апельсины, натуральное красное вино в малых дозах), в которых имеются химические вещества, помогающие предотвратить появление тромботических образований.
Основная задача современной медицины в области лечения и профилактики тромбоза глубоких вен нижних конечностей (голени, бедра или иного другого сосуда) – предотвратить или в короткие сроки приостановить развитие этого опасного заболевания, которое возникает в условиях продолжительного постельного режима у лежачих пожилых людей, у молодых женщин, принимающих контрацептивы, беременных женщин, рожениц и даже в среде учащейся молодежи, злоупотребляющих курением.
Профилактика формирования и роста кровяных сгустков в глубоких венах значительно уменьшает риск возникновения инфаркта, эмболии, инсульта, а значит, – сохраняет жизнь и здоровье.
Полезное видео
Посмотрите видео по теме, как распознать заболевание и что делать, чтобы сохранить жизнь:
Источники: http://phlebolog.com/acute-thrombophlebitis/item/117-ostryiy-tromboflebit-sereznaya-problema-intervyu-s-hirurgom-flebologom-kmn-semenovyim-artemom-yurevichem, http://vy-zdorovy.ru/chem-opasen-tromboflebit/, http://oserdce.com/sosudy/trombozy/lechenie-glubokix-ven.html