Тромбофилия и тромбоз в чем разница
Тромбофилия — что это такое? Тромбофилия: причины, симптомы, диагностика и лечение
Состояние предрасположенности организма к развитию сосудистых тромбозов, которые способны рецидивировать и имеют различную локализацию, называется тромбофилией. Заболевание может быть как генетическим, так и приобретенным. Причиной возникновения патологии чаще всего является повышенная свертываемость крови. Клинически болезнь может проявляться множеством тромбозов разной локализации. Тромбофилия достаточно распространена среди населения и встречается в разных формах. Заболевание требует лечения медикаментозным или хирургическим способами.
Тромбофилия: что это такое?
Патология относится к заболеваниям системы крови, проявляется в склонности к образованию тромбов и нарушении гемостаза. Множественные рецидивирующие тромбозы при тромбофилии могут появиться в результате травм, хирургического вмешательства, физического перенапряжения или во время беременности. Состояние опасно тем, что может повлечь за собой такие осложнения, как тромбоэмболия легочной артерии, инсульт, инфаркт миокарда, тромбозы глубоких вен. Нередко запущенные формы приводят к летальному исходу.
Исследованием, диагностикой и лечением тромбофилий занимаются несколько областей медицины. Гематология изучает нарушения свойств крови, флебология — методы диагностики и лечения тромбозов венозных сосудов, удалением тромбов занимаются сосудистые хирурги. Образование тромба приводит к нарушению нормального кровотока, что сопровождается развитием опасных состояний, которые трудно поддаются лечению. Чтобы вовремя предупредить проблему, нужно периодически сдавать анализ на свертываемость крови. Норма у женщин, например, для венозной крови составляет 5-10 минут.
Причины развития
Факторов, что вызывают развитие патологии, несколько. Почти каждый человек может столкнуться с таким заболеванием, как тромбофилия. Что это такое опасное состояние, многие пациенты иногда даже не подозревают и обращаются за помощью достаточно поздно. Существует перечень причин, которые могут поспособствовать развитию патологии.
Наследственная (или генетическая) тромбофилия возникает в результате генетической предрасположенности к заболеванию. Перенесенные ранее болезни крови (тромбоцитозы, эритремия, антифосфолипидный синдром) также могут быть причиной его развития. К опасным факторам относятся атеросклероз, злокачественные новообразования, мерцательная аритмия, варикозное расширение вен, аутоиммунные заболевания. Вероятность возникновения тромбофилии возрастает после перенесенного инсульта или инфаркта. В зону риска попадают пациенты, которые страдают ожирением, ведут малоподвижный образ жизни, принимают гормональные контрацептивы, неправильно питаются, в прошлом перенесли серьезную травму или хирургическое вмешательство. В раннем возрасте заболевание встречается редко, оно чаще всего развивается у людей старшего возраста. Чтобы предотвратить болезнь или не запустить состояние, рекомендуется время от времени проходить анализ на тромбофилию.
Клиническая картина
Клинические проявления патологии характеризируются плавностью нарастания и длительностью течения, поэтому больные не сразу замечают изменения в состоянии здоровья и не предъявляют никаких жалоб. Лабораторные показатели могут диагностировать тромбофилию, а развернутая клиническая картина в некоторых случаях проявляется только несколько лет спустя. Яркая симптоматика наблюдается, когда тромб уже образовался. Степень обтурации просвета сосуда и локализация тромба влияют на выраженность симптомов.
Артериальный тромбоз, причинами которого являются кровяные сгустки в просвете сосудов артериального русла, сопровождается формированием тромбов в просвете сосудов плаценты, внутриутробной гибелью плода, многократными выкидышами, приступами острой коронарной недостаточности, ишемическим инсультом.
При венозном тромбозе нижних конечностей клинические симптомы проявляются в виде трофических изменений кожных покровов, выраженной отечности нижних конечностей, появлении болей, ощущения тяжести в нижних конечностях.
Мезентеальный тромбоз кишечника возникает при локализации тромба в мезентериальных сосудах и сопровождается такой симптоматикой: послабление стула, рвота, тошнота, кинжальная острая боль.
При тромбировании вен печени развиваются гидроторакс (синдром Бадда-Киари), асцит, отеки передней брюшной стенки и нижних конечностей, неукротимая рвота и интенсивная боль в эпигастральной области.
Тромбофилия гематогенная
Тромбозы влияют на состояние сосудистой стенки, повреждая ее и снижая устойчивость, способствуют замедлению кровотока и развитию других нарушений гемодинамики, которые связаны с изменением вязкости и свертываемости. Тромбофилические состояния во многих случаях связаны с наличием сосудистых заболеваний, таких как атеросклероз, повреждения интимы сосудов, васкулиты токсикогенного, иммунного или инфекционного происхождения. Множественные рецидивирующие тромбоэмболии могут быть обусловлены изменениями свойств самой крови, что дает право говорить о заболевании с названием «гематогенная тромбофилия». Развитие патологии связано со склонностью организма к развитию тромбозов, обусловленных аномалиями в системах свертывания, нарушением гемостатического потенциала крови.

Гематогенная тромбофилия по происхождению может быть врожденной или приобретенной. По основному механизму выделяют заболевания, которые обусловлены: сопряженными тромбогенными сдвигами, дисфункцией тромбоцитов, нарушениями фибринолиза, ингибицией, аномалиями или дефицитом свертывания крови, недостатком основных физиологических антикоагулянтов. Кроме того, еще выделяют развивающиеся в результате лекарственных воздействий или врачебных вмешательств ятрогенные тромбофилии.
Наследственная тромбофилия
Определить врожденный или наследственный характер тромбозов можно, исходя из следующих клинических проявлений: тромбозы в раннем возрасте, случаи тромбоза легочной артерии, брыжейки, нижних конечностей в семейном анамнезе, первый эпизод рецидивирующего венозного тромбоза до 30-тилетнего возраста, тромбозы при беременности на ранних сроках, тромботические осложнения. Наследственная или генетическая тромбофилия определяется после комплексной диагностики пациентов, у которых есть риск развития тромбофилических осложнений.
Врожденная форма заболевания может иметь разную природу. При диагностике заболевания во внимание принимают генетические маркеры тромбофилии. Первый фактор, который способствует развитию патологии – это генетическая предрасположенность. В этом случае болезнь может и не проявиться при отсутствии условий, что запускают механизмы ее развития. Второй – мутация генов в период эмбрионального развития. Заметно увеличивается в последнее время концентрация факторов, подталкивающих к мутации генов. Среди них и те, что вытекают из деятельности человека: радиационное излучение, применение пищевых добавок, лекарственных средств, загрязнение окружающей среды (бытовая химия, различные виды топлива, пестициды), техногенные катастрофы. Нельзя предугадать, при каких условиях ген может поддаться изменениям, поэтому мутагенез считается случайным процессом, который происходит сам по себе и обладает способностью менять наследственные свойства.

Наследственная тромбофилия также может быть обусловлена структурной или геномной мутацией хромосом, передающихся по наследству от предыдущих поколений. Здесь имеет значение состояние гена болезни: рецессивное или доминантное. Во втором случае патология себя проявит при любых условиях.
Приобретенная тромбофилия
Не только наследственное, но и приобретенное происхождение может иметь данное заболевание. Пациенту могут поставить диагноз антифосфолипидный синдром (АФС). Именно так в большинстве случаев проявляет себя приобретенная тромбофилия. Что это такое, каковы механизмы его развития и как с ним бороться?
Антифосфолипидный синдром являет собой комплекс симптомов, который сочетает лабораторные данные и клинические признаки. Болезнь сопровождается неврологическими расстройствами, иммунной тромбоцитопенией, синдромом потери плода, венозными и артериальными тромбозами. Выделяют формы АФС: первичная, вторичная и катастрофическая; серологические варианты: серонегативный и серопозитивный. Синдром возникает на фоне опухолевых, инфекционных, аллергических или аутоиммунных заболеваний или вследствие лекарственной непереносимости.
Развитие АФС может быть связано с такими патологическими состояниями, как: злокачественные новообразования (рак, лимфопролиферативные заболевания, лейкозы), инфекции (микоплазмоз, ВИЧ, сифилис), асимптоматическая циркуляция АФА, хроническая недостаточность почек, заболевания периферийных артерий и клапанов сердца, заболевания печени, заболевания соединительной ткани и аутоиммунные болезни (болезнь Крона, системный васкулит, СКВ).
Тромбофилия при беременности
В период беременности генетическая или наследственная тромбофилия часто проявляет себя впервые. В первую очередь это связано с появлением третьего, плацентарного круга обращения, что оказывает на кровеносную системы дополнительную нагрузку. Образованию тромбов к тому же способствует ряд особенностей плацентарного круга. В плаценте нет капилляров, в нее попадает кровь матери из артерий, потом, протекая сквозь ворсинки хориона, поступает в пуповину.
Для организма беременной женщины характерна повышенная свертываемость крови, что обеспечивает уменьшение кровопотери при родах или в случае возникновения таких осложнений, как выкидыш или отслойка плаценты. Она способствует повышению риска образования тромбов, а ведь это в них кроется опасность. Если они локализируются в сосудах, что ведут к плаценте, в организм плода прекращают поступать питательные вещества, возникает гипоксия. В зависимости от уровня закупорки сосудов и количества тромбов, могут последовать тяжелые осложнения: преждевременные роды, выкидыш, замирание беременности, пороки развития или смерть плода, фетоплацентарная недостаточность, отслойка плаценты. Проявляются они, как правило, после 10-ти недель. На более ранних сроках тромбофилия при беременности встречаются очень редко. Если заболевание развивается после 30-ти недель, то заканчивается это во многих случаях отслойкой плаценты, плацентарной недостаточностью или тяжелыми формами гестоза. При обследовании врач должен обратить внимание на свертываемость крови, норма у женщин «в положении» которой немного отличается от общепринятой.
Диагностика
Клинические проявления тромбозов подтверждают в поликлинике при помощи лабораторных (цитологические, биохимические, генетические, коагулологические) и инструментальных методов. По внешнему виду и состоянию организма можно определить подозрение на венозный тромбоз (отеки). Как венозные, так и артериальные сопровождаются постоянными давящими болями и чувством распирания. Иногда в области локализации повышается кожная температура (венозные). При артериальном тромбозе возле участка тромбообразования наблюдается снижение температуры, цианоз (синюшность), резкая болезненность. Перечисленные симптомы – это первые маркеры тромбофилии, которые являются важнейшей причиной посетить специалиста.
Непосредственно в больнице проводят более тщательные исследования состояния больного. Обязательно нужно взять анализ на тромбофилию, сделать УЗИ сосудов (определяет характер, размер и локализацию тромба), провести контрастные артериографию и венографию, что позволяет локализировать и исследить анатомию тромботических процессов. Кроме того, применяют рентгенологические, радиоизотопные методы, генетический анализ полиморфизмов, определение концентрации гомоцистеина.
Вопрос о преодолении заболевания возникает у тех, кто столкнулся с диагнозом тромбофилия. Что это такое и как с ним бороться, чтобы избежать тяжелых последствий? Лечение патологии должно быть комплексным и проводиться при участии врачей разной специализации: сосудистый хирург, флеболог, гематолог. На первом этапе нужно изучить этиопатогенетические механизмы развития болезни. Положительных результатов от лечения стоит ожидать только после устранения первопричины. Важным элементом терапии является диета, которая состоит в исключении продуктов питания с высоким уровнем холестерина, ограничении жирной и жареной пищи. Рекомендуется включить в рацион сухофрукты, овощи и фрукты, свежую зелень.
Медикаментозное лечение заключается в назначении дезагрегантов, которое дополняется применением антикоагулянтной терапии, лечебным кровопусканием, гемоделюцией. В некоторых случаях нужно проводить переливание свежезамороженной плазмы в сочетании с гепаринизацией. Заместительную терапию назначают при наследственной форме, которая обусловлена дефицитом антитромбина III.
Легкая тромбофилия (анализ крови поможет определить форму) лечится с помощью лиофилизированной плазмы (внутривенно) или сухой донорской плазмы. При тяжелых формах применяют фибринолитические препараты, которые вводятся на уровне закупоренного сосуда с использованием катетера. При диагнозе тромбофилия лечение должно быть индивидуально подобранным и комплексным, что обеспечит быстрое и эффективное выздоровление.
Профилактика
Для того чтобы не столкнуться с этим серьезным заболеванием или его осложнениями, нужно периодически проводить профилактические мероприятия для его предупреждения. Пациентам с тромбофилией рекомендуют проводить переливание плазмы в низких дозах и подкожное введение препарата «Гепарин». Больному для профилактики стоит назначить лекарственные средства, что укрепляют сосудистую стенку («Трентал» внутривенно, «Папаверин» перорально).
Для профилактики и лечения тромбофилии рекомендовано использовать народные средства, например, лекарственные растения. Так, снизить активность тромбоцитов поможет чай из клюквы или виноградный сок. Разредить кровь можно с помощью настойки из семян японской софоры. Кроме того, желательно составить правильный рацион питания, чаще гулять на свежем воздухе и отказаться от вредных привычек.
В чем разница тромбоза и тромбофлебита
Тромбофлебит и флеботромбоз часто считают синонимами, названиями одного и того же заболевания. На самом деле это не так. Несмотря на отчасти схожую этиологию, это разные патологии. Так в чем разница тромбоза и тромбофлебита? Какие факторы влияют на их развитие? Какими симптомами проявляется поражение вен в первом и во втором случае?
Основным отличием тромбоза от тромбофлебита считается место локализации. Тромбофлебит обычно развивается в поверхностных венозных сосудах, в то время как тромбоз чаще поражает глубокие вены. Кроме того, при тромбофлебите тромбы образуются в деформированных сосудах, в то время как тромбоз может возникнуть в неизмененных, нормальных венах.

Причиной патологических изменений вен, как правило, становится варикозное расширение, повреждение внутренних стенок кровеносного сосуда из-за травмы, инфекции (местной, общей) и т.д. В результате повреждений ток крови по вене нарушается, замедляется. В итоге это приводит к воспалению сосуда, образованию в нем плотных кровяных сгустков, ещё больше мешающих прохождению крови по венам, воспалению мягких тканей нижних или верхних конечностей.
Тромбоз считается гораздо более опасным заболеванием. Для него, как и для тромбофлебита, характерно образование в венах тромбов, препятствующих нормальному прохождению крови по сосудам. Однако флеботромбоз глубоких вен, в первую очередь, возникает из-за нарушения коагуляционных свойств самой крови, а не повреждения сосудов.
Тромбоз и тромбофлебит в основном различаются тем, что первый может возникнуть в невоспаленной вене. Этим объясняется частое отсутствие или малая выраженость симптомов патологии.

Что касается тромбофлебита, выявить его намного проще. Заболевание протекает на фоне воспалительного процесса в вене, поэтому практически всегда сопровождается специфическими для воспаления местными и общими явлениями.

Существенных различий в этиологии заболеваний нет. Образованию тромбов в обоих случаях способствуют множественные факторы. Вне зависимости от локализации патологии, и тромбоз, и тромбофлебит возникают на фоне:
- Варикозной болезни.
- Заболевания сосудов.
- Повреждения венозных стенок.
- Патологически измененного состава крови.
- Повышенной свертываемости крови.
- Замедленного кровотока.

В свою очередь причинами развития подобных состояний становятся:
- Эндокринные заболевания.
- Онкологические заболевания.
- Хронические болезни сердечно-сосудистой системы.
- Общие и местные инфекционные заболевания.
- Болезни крови.
- Нейротрофические расстройства.
- Аллергические процессы.
- Внутривенные инъекции, при которых происходит повреждение кровеносного сосуда.
- Катетеризация вен в течение длительного времени.
- Операции, проводившиеся в области тазобедренного сустава, тазового дна, нижней части брюшной полости.
- Местные воспалительные, гнойные процессы.
- Неправильное питание.
- Вредные привычки.
- Нарушение процессов общего метаболизма.
- Сбои гормональной регуляции.
- Аборты.
- Беременность, роды.
Чаще всего тромбофлебит развивается в деформированных венах. Деформация сосудов происходит из-за избыточных нагрузок на тазобедренные суставы, ноги (поднятие тяжестей, длительное нахождение на ногах и др.). Соответственно, в зоне риска находятся люди активные, подвергающиеся чрезмерным физическим нагрузкам.

Но и отсутствие движения также вредно для здоровья. Малоподвижный образ жизни, сидячая работа приводят к формированию явлений застоя крови в венах нижних конечностей. Следствием таких состояний становится нарушение нормального кровотока, расширение, деформация вен, образование в их просветах сгустков крови, тромбов.
Основным признаком флеботромбоза является внезапно вспыхивающая боль в пораженной конечности. Болевые ощущения не постоянны, а усиливаются нагрузках на ноги (ходьба, поднятие тяжестей, длительное стояние).
Далее возникает отечность тканей. Появляется чувство тяжести, распирания ноги. Кожа вокруг тромбированного участка вены цианотична (синюшный оттенок), сильно натянута, блестит. Расширенные напряженные вены становятся заметными через несколько дней с момента образования тромба.
Температура конечности повышается на 1,5-2 градуса. Возможно повышение общей температуры тела. Пульсация артерий больной конечности может быть не нарушена, но чаще всего чувствуется слабо либо отсутствует полностью.
При тромбозе икроножных или только глубоких вен клиническая картина заболевания стерта. В таких случаях единственным симптомом возникшей патологии служит незначительная отечность в области голеностопного сустава и боль в икроножной мышце, возникающая при физическом напряжении.

При остром тромбофлебите поверхностных вен первыми симптомами становятся болевые ощущения тянущего характера. Боль локализуется в области тромбированного участка кровеносного сосуда. Пораженная вена уплотнена, выступает над поверхностью кожи. В отличие от тромбоза пульсация артерий и температура конечности остается нормальной.
Наблюдается отечность больной ноги, двигательные функции затруднены. По ходу тромбированной вены наблюдается припухлость, инфильтрация, гиперемия мягких тканей. Кожа приобретает синюшный оттенок. Варикозно расширенные вены напряжены, при пальпации пораженных участков возникает сильная боль.
Специфические признаки тромбофлебита нередко сопровождаются воспалительной симптоматикой:
- 1. ухудшение самочувствия;
- 2. общая слабость;
- 3. озноб;
- 4. головная боль;
- 5. повышение температуры тела (в тяжелых случаях до 39 градусов).
Тромбофлебит глубоких вен проявляется равномерной отечностью стопы и голени. Боль тупая, резко усиливается при нажатии на икроножную мышцу, при сгибании стопы. Ходить больной может с трудом. Иногда боль так сильна, что человек не может ступить на ногу.
При появлении любых вышеописанных симптомов необходимо обязательно получить консультацию флеболога. Пройти медицинское обследование и в случае выявления тромбофлебита или тромбоза немедленно начать адекватное лечение под руководством врача.
Тромбофилия => Тромбофлебит
Тромбофилия
Тромбофилия — патологическое состояние, характеризующееся значительным повышением свертываемости крови; проявляется признаками тромбоза.
Тромбофлебит
Тромбофлебит — I
острое воспаление стенок вены с образованием тромба в ее просвете.
В развитии Т. имеет значение ряд факторов: замедление тока крови, изменение ее состава, нарушения в свертывающей системе крови, повреждение или заболевание сосудистой стенки, нейротрофические и эндокринные расстройства, инфекция, аллергические реакции Тромбофлебит нередко развивается у больных с варикозным расширением вен (Варикозное расширение вен), гнойными инфекционными заболеваниями, геморроем (Геморрой), опухолями, болезнями крови и сердца, а также после оперативных вмешательств (особенно на органах малого таза), родов, при длительной катетеризации вен, ранениях и травмах, внутривенном введении антибиотиков, концентрированных растворов лекарственных средств. Активизация свертывающей системы крови (Свёртывающая система крови), уменьшение продукции гепарина и активаторов фибринолиза приводят к снижению активности антисвертывающей системы гемостаза с образованием тромбов в просвете вен.
Воспалительный процесс в вене (флебит) может развиваться в 2 направлениях: от интимы (эндофлебит) или от окружающих вену тканей (перифлебит). При поражении всей толщи стенки вены развивается панфлебит, приводящий к Тромбозу соответствующей вены. При первичном образовании тромба в просвете вены возникает флеботромбоз с последующим воспалением стенки. При эндофлебите эндотелиальный слой вены инфильтрирован полиморфно-ядерными лейкоцитами, к нему прилежат тромботические массы, наружная оболочка интактна. При перифлебите поражаются наружная оболочка стенки вены и vasa vasorum, стенки которых подвергаются некрозу; в просвете находятся тромбы. При гнойном Т. в тромботических массах и стенке вены обнаруживаются колонии микробов; развивается гнойный процесс в паравазальной клетчатке. Септический Т. может быть источником генерализации инфекции и образования гнойников в различных органах и тканях (см. Сепсис).
Исходом Т. является склероз венозной стенки тромба и соединительной ткани, окружающей сосудисто-нервный пучок. После организации обтурирующего тромба происходит облитерация просвета вены. Тромбированные вены реканализуются обычно в течение 2—3 мес. После реканализации вены становятся несостоятельными (вследствие гибели клапанного аппарата), замуровываются в окружающей рубцовой клетчатке, стенки их резко утолщаются.
Клиническая картина зависит от локализации тромбоза. Различают тромбофлебит поверхностных (преимущественно варикозно-расширенных) вен и тромбофлебит глубоких вен нижних конечностей. К более редким формам тромбофлебита относят болезнь Педжета — Шреттера (тромбоз подмышечной и подключичной вен), болезнь Мондора (тромбофлебит подкожных вен передней грудной стенки), облитерирующий тромбангиит (мигрирующий тромбофлебит Бюргера), Бадда — Киари болезнь (тромбоз печеночных вен) и др.
Острый тромбофлебит поверхностных вен нижних конечностей имеет характерную клиническую картину и развивается, как правило, в варикозно-измененной вене. Чаще поражается большая подкожная вена. По ходу тромбированной вены возникают острые тянущие боли, повышается температура тела до 37,5—38°. По ходу пораженной вены определяются гиперемия кожи и плотный болезненный тяж (рис.). Как правило, тромботический процесс распространяется выше пальпируемой проксимальной границы Т. и у части больных протекает с переходом Т. в глубокие вены. В ряде случаев развивается восходящий тромбофлебит большой кожной вены с распространением процесса до сафенофеморального соустья и угрозой тромбоэмболии легочных артерий (Тромбоэмболия лёгочных артерий).
Клиническая картина острого Т. глубоких вен голени зависит от протяженности и локализации тромба, числа вовлеченных в процесс вен. Заболевание начинается обычно остро, с болей в икроножных мышцах, появления чувства распирания, повышения температуры тела. В дистальных отделах голени появляется отек, кожа приобретает слегка цианотичный оттенок, а через 2—3 дня появляется сеть расширенных поверхностных вен. При поражении вен быстро развивается диффузный цианоз и, чувство распирания в голени, особенно при опускании ее вниз. При тыльном сгибании стопы появляются резкие боли в икроножных мышцах (симптом Хоманна). Ранними диагностическими признаками глубокого Т. являются: симптом Мозеса — болезненность при сдавливании голени в переднезаднем направлении при отсутствии болей после сдавления с боков; симптом Опица — Раминеса — резкая боль по ходу голени после повышения давления до 40—45 мм рт. ст. в манжетке сфигмоманометра, наложенной выше коленного сустава, после снижения давления боль исчезает, симптом Ловенберга — резкая боль в икроножных мышцах при давлении 60—150 мм рт. ст. в манжетке, наложенной на среднюю треть голени. Развитие Т. в бедренной вене до впадения в нее глубокой вены характеризуется не столь резко выраженными признаками нарушения венозного оттока в связи с хорошо развитым коллатеральным кровообращением. Отмечаются боли в области приводящих мышц бедра. При осмотре обнаруживаются незначительный отек и расширение подкожных вен, при пальпации болезненность в области гунтерова канала. Тромбофлебит общей бедренной вены сопровождается резкой болью в конечности, выраженным ее отеком и цианозом. Повышение температуры тела сопровождается ознобом. В верхней трети бедра, паховой и лонной областях появляются расширенные поверхностные вены. При пальпации в области скарповского треугольника нередко выявляется болезненный инфильтрат.
Наиболее тяжело протекает Т. подвздошно-бедренного сегмента магистральной вены. При начальной окклюзии общей или наружной подвздошной вен с пристеночной локализацией тромба или тромбом, не полностью закрывающим просвет вены, появляются незначительные боли в поясничной и крестцовой областях, в нижних отделах живота на стороне поражения. Больные отмечают недомогание, незначительное повышение температуры тела. При флотирующих тромбах первым и единственным признаком Т. может быть тромбоэмболия легочных артерий. При полной окклюзии подвздошной вены возникают резкие боли в паховой области, развивается распространенный отек всей конечности с переходом на ягодичную и паховую области, половые органы, переднюю брюшную стенку на стороне поражения. Отек вначале мягкий, затем становится плотным. Кожа приобретает мелочно-белый или фиолетовый цвет. Венозный рисунок усилен. Температура тела поднимается до 38—39°, возникают озноб, вялость, адинамия, явления интоксикации.
При остром тромбозе магистральных вен таза и бедра может развиться белая или синяя флегмазия. Белая флегмазия характеризуется быстро нарастающим отеком всей конечности и молочно-белой окраской кожи, что связано с рефлекторным спазмом артерий. Клиническое течение более благоприятное, редко наблюдаются тяжелые осложнения. Синяя флегмазия отличается тяжелым течением и грозными осложнениями, нередко со смертельным исходом. Клинически характеризуется резко выраженным отеком всей конечности с распространением его на промежность и ягодичную область, цианозом кожи, острой болью в конечности, отсутствием артериальной пульсации. На коже возникают петехии, которые постепенно сливаются, образуя багрово-цианотичные пятна. Затем в этих местах происходит отслойка эпидермиса, образуются пузыри с геморрагической жидкостью. При прогрессировании процесса возможно развитие венозной гангрены. Наиболее грозным осложнением Т. глубоких вен нижних конечностей является тромбоэмболия легочных артерий.
Исходом острого Т. глубоких вен у большинства больных является Посттромбофлебитный синдром, который развивается в результате разрушения венозных клапанов и паравазального фиброза. Это приводит к возникновению рефлюкса крови из глубоких вен и вторичному расширению подкожных вен, прогрессированию несостоятельности оставшихся клапанов, развитию лимфостаза, артериовенулярному шунтированию, склерозу и ишемии тканей, образованию трофических язв (Трофические язвы).
Распознавание поверхностного Т. не представляет затруднений, особенно у больных с варикозным расширением вен. Диагностика глубокого Т. трудна, особенно в начальной стадии. Кроме клинических признаков большое значение имеют ультразвуковые (допплерография), радиоизотопные методы исследования (см. Радионуклидная диагностика). Допплерография является ценным методом выявления тромбоза в бедренных, подвздошных и нижней полой вене. Метод достаточно прост и может широко применяться в амбулаторной практике. При подозрении на глубокий Т. используют методы радионуклидной диагностики. В сосудистое русло вводят радиофармацевтические препараты: альбумин человеческой сыворотки, меченной радиоактивным йодом ( 131 I), меченый фибриноген ( 99 Тс), накопление которых фиксируется с помощью гамма-камеры. Информативным неинвазивным методом диагностики Т. является Термография, основанная на регистрации инфракрасного излучения. При поверхностном Т. отмечается повышенное свечение по ходу тромбированной вены, а при глубоком Т. — диффузное повышение свечения ниже уровня поражения. Наиболее точным методом диагностики Т. является флебография (см. Ангиография), которая позволяет выявить уровень и протяженность тромбоза, а также дать оценку состоянию коллатерального кровообращения. При трактовке флебограмм особое внимание обращают на наличие или отсутствие контрастирования магистральных вен, дефектов наполнения в них, «ампутацию» магистральных вен на различных уровнях. Косвенная оценка состояния Гемостаза может быть дана с помощью тромбоэластографии и коагулографии. Среди показателей последней наибольшую ценность имеют определение концентрации фибриногена, толерантности плазмы к гепарину, антиплазминовой активности плазмы, определение времени тромбообразования, агрегационной способности тромбоцитов.
Дифференциальный диагноз при поверхностном Т. проводится с острым Лимфангиитом. Глубокий Т. дифференцируют с тромбоэмболией артерий, рожей (Рожа), Лимфостазом (см. Слоновость), межмышечной гематомой, глубокой флегмоной, миозитом, опухолями, отеками при сердечно-сосудистой недостаточности, пояснично-крестцовым радикулитом, невритом бедренного нерва, узелковым периартериитом и др. Посттромбофлебитический синдром дифференцируют с пороками развития вен, Слоновостью, склеродермией (Склеродермия).
Лечение. Единственным радикальным методом лечения Т. варикозно-расширенных вен является хирургический, т.к. только операция надежно предупреждает дальнейшее распространение тромбоза, осложнения и рецидивы. Тромбофлебиты, возникающие в ранее не измененных венах, чаще подлежат консервативному лечению. Экстренная операция показана при прогрессирующем восходящем Т. большой и малой подкожной вены с целью предупреждения распространения тромбоза на глубокие вены и профилактики тромбоэмболии.
Консервативное лечение в амбулаторных условиях допустимо при ограниченном поверхностном Т. стопы и голени; оно должно быть комплексным, направленным на нормализацию кровообращения, ликвидацию воспаления, нормализацию показателей гемостаза. При поверхностном Т. больные сохраняют активный режим. Пораженной конечности периодически рекомендуется придавать возвышенное положение. Местно применяют холод, повязки с гепариновой мазью, желе троксевазина; назначают противовоспалительные, десенсибилизирующие и уменьшающие застойные явления в венах средства (ацетилсалициловую кислоту, реопирин, эскузан, венорутон, анавенол, троксевазин, электрофорез протеолитических ферментов и др.). При выраженном перифлебите назначают антибиотики и сульфаниламидные препараты. В остром периоде применяют УВЧ-терапию. После ликвидации острых явлений Т. назначают магнитотерапию (Магнитотерапия), диадинамические токи (см. Импульсные токи). Важную роль играет эластичное бинтование конечности.
Лечение больных Т. глубоких вен должно проводиться только в стационаре. В первые дни показан постельный режим с приподнятой на 15—20° конечностью, забинтованной эластичным бинтом. Проводится консервативная терапия, направленная на лизис тромба (введение стрептазы, стрептокиназы, урокиназы) и приостановление тромбообразования (внутривенные вливания гепарина (30—40 тыс. ЕД) под контролем свертываемости крови, реполиглюкина (0,7—1,0 г/кг в сут.), пентоксифиллина (3—5 мг/кг в сут.). никотиновой кислоты (2,0—2,5 мг/кг в сут.). Применение гепарина противопоказано при венозной гангрене. Тромболитическая терапия противопоказана при эмбологенных тромбозах.
Активизация больных при глубоком Т. начинается с 5—10-го дня. Двигательные упражнения (медленное сгибание и разгибание стопы) больные начинают делать лежа, затем сидя в постели со спущенными ногами; постепенно переходят к дозированной ходьбе. Обязательно эластичное бинтование конечности.
Оперативное лечение абсолютно показано при эмбологенных тромбонах. В зависимости от локализации процесса тромбэктомия производится из различных доступов (бедренный, забрюшинный, лапаротомный). При флотирующих тромбах после их удаления возможно полное восстановление венозного кровотока. При распространенных венозных тромбозах велик риск рецидива тромбоза в послеоперационном периоде. При наличии противопоказаний или невозможности провести радикальную операцию осуществляют паллиативные операции: парциальная окклюзия магистральной вены с помощью ее пликации или имплантации интракавального зонтичного фильтра, предупреждающих опасность развития массивной тромбоэмболии легочных артерий. При гнойном Т. производят вскрытие и дренирование гнойника, иссечение пораженной вены. При венозной гангрене с нарастанием признаков тяжелой интоксикации и сепсиса показана ампутация конечности.
После перенесенного острого Т. через 3—4 мес. показано курортное лечение с применением радоновых или сероводородных ванн в санаториях сердечно-сосудистого профиля.
Прогноз. У больных острым поверхностным Т. прогноз, как правило, благоприятный. Через 1—2 мес. больные возобновляют прежнюю трудовую деятельность. После перенесенного острого Т. глубоких вен у 75—90% больных развивается хроническая венозная недостаточность, течение которой нередко осложняется развитием отечно-болевой формы постромбофлебитического синдрома, трофическими язвами, рожистым воспалением, что является причиной стойкой утраты трудоспособности и инвалидизации.
Профилактика. Больных с варикозным расширением вен необходимо своевременно направлять на хирургическое лечение. Эластическая компрессия конечности чулком или бинтом показана беременным во 2-й половине беременности. В послеоперационном периоде рекомендуются занятия ЛФК, ранняя активизация больных, эластическая компрессия нижних конечностей, массаж. При внутривенных вливаниях необходимо строгое соблюдение правил асептики и антисептики. Следует избегать использования вен нижних конечностей для инфузий. При катетеризации вен для внутривенных вливаний в катетер вводят небольшие дозы гепарина. При угрозе развития тромбофлебита (варикозная болезнь нижних конечностей, тромбофлебит в анамнезе, возраст старше 60 лет и др.) в послеоперационном периоде показано назначение гепарина, внутривенное введение декстранов, улучшающих реологическое свойство крови (реополиглюкин).
Библиогр.: Баркаган З.С. Геморрагические заболевания и синдромы, М., 1988; Даудярис И.П. Болезни вен и лимфатической системы конечностей, М., 1984; Клемент А.А. и Веденский А.Н. Хирургическое лечение заболеваний вен конечностей, Л., 1976; Мазаев П.Н., Королюк И.П. и Жуков Б.Н. Хроническая венозная недостаточность нижних конечностей. М., 1987; Ревской А.К. Острый тромбофлебит нижних конечностей, М., 1976, библиогр.
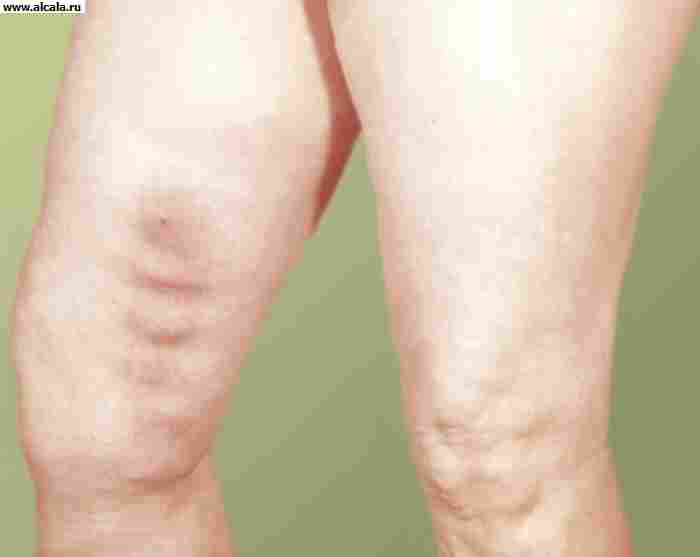
Острый тромбофлебит варикозно-расширенной большой подкожной вены бедра: гиперемия кожи и плотный извитой инфильтрат по ходу пораженной вены.
II
острое воспаление вен, сопровождающееся образованием в их просвете инфицированных сгустков крови (тромбов), воспалением венозной стенки и, нередко, окружающих вену мягких тканей. Различают Т. подкожных (поверхностных) вен и Т. глубоких вен конечностей. Наиболее часто Т. возникает в варикозно-расширенных венах нижних конечностей. Предрасполагающими факторами являются беременность, роды, травмы, хирургические операции, онкологические заболевания.
Тромбофлебит варикозно-расширенных подкожных вен мало нарушает общее состояние больного. По ходу варикозных вен появляются плотные болезненные тяжи. При выраженном воспалении температура тела повышается до 38°, появляются головная боль, потливость, иногда озноб. Пораженный участок конечности отекает, становится очень болезненным, кожа горячей, гиперемированной (покрасневшей). Увеличиваются паховые лимфатические узлы. Через 2—5 нед. явления Т. постепенно стихают, инфильтраты (уплотнения) рассасываются. В местах воспаления остается усиленная пигментация кожи, ее уплотнение.
Тромбофлебит глубоких вен нижних конечностей протекает значительно тяжелее. Появляются сильные распирающие боли в голенях, усиливающиеся при ходьбе, движении стоп, отек в области лодыжек, пастозность голеней. В более тяжелых случаях возможен значительный отек голени, кожа ее бледная и синюшная, напряжена. При распространении тромбоза на вены бедра и таза состояние больного может резко ухудшиться. Боли становятся невыносимыми, температура тела повышается до 39—40°, возникает озноб с проливным потом. Конечность резко отекает, становится холодной, бледной (иногда мраморной окраски), напряженной, блестящей.
При позднем обращении, нерациональном лечении Т. возможны тяжелые осложнения: распространение поверхностного тромбофлебита на глубокие вены, переход в гнойное воспаление с образованием абсцессов и флегмон, распространение процесса на вены таза, отрыв тромба и тромбоэмболия легочных артерий (закупорка легочной артерии тромбом, перенесенным из глубоких вен нижних конечностей и таза). В отдаленные сроки после перенесенного острого Т. глубоких вен нижних конечностей в связи с поражением стенок вен с клапанами развивается прогрессирующая хроническая венозная недостаточность с обширными, длительно не заживающими язвами голеней.
Больные Т. вен нижних конечностей подлежат госпитализации в хирургическое отделение. Лечение в остром периоде чаще консервативное. В течение 4—5 дней (при Т. глубоких вен — 8—12 дней) необходим постельный режим с возвышенным положением пораженной конечности. После стихания острых явлений разрешается ходить при обязательном эластичном бинтовании конечностей. Ограничивают употребление цитрусовых, помидор, капусты и других продуктов, содержащих в большом количестве витамины С и К, которые ускоряют свертываемость крови. Местно применяют мазь «Гепароид», гепариновую мазь, желе троксевазина, противовоспалительные и другие средства. Через несколько месяцев после стихания острых воспалительных явлений необходимо ультразвуковое обследование магистральных вен конечности и может быть показано удаление варикозно-расширенных вен.
III
воспаление вены с ее тромбозом.
Тромбофлебит мигрирующий (t. migrans; син.: политромбофлебит, тромбопатия хроническая, флебит мигрирующий) — хронический рецидивирующий Т. поверхностных вен конечностей, при котором воспалительный процесс неоднократно перемещается с одного участка вены на другой.
Тромбофлебит послеродовой (t. puerperalis) — Т. у родильниц, иногда возникающий при расстройствах кровообращения в малом тазу и нижних конечностях.
Энциклопедический словарь медицинских терминов М. СЭ-1982-84, ПМП : БРЭ-94 г., ММЭ : МЭ.91-96 г.
Читайте также в Медицинской энциклопедии :
Тромбоцит => Тромбоцитоактивирующие факторы Тромбоцит., Тромбоциты., Тромбоцитастения., Тромбоцитемия., Тромбоцитолиз., Тромбоцитоактивирующие факторы., .
Тромбоцитоз I Тромбоцитоз (thrombocytosis; тромбоцит[ы] (Тромбоциты) + -osis) увеличенное содержание тромбоцитов в крови. Различают первичный (идиопатический) и вторичный (симпто.
Источники: http://fb.ru/article/168289/trombofiliya—chto-eto-takoe-trombofiliya-prichinyi-simptomyi-diagnostika-i-lechenie, http://vashflebolog.com/vascular-disease/tromboz-i-tromboflebit-v-chem-raznica.html, http://alcala.ru/medicinskaya/slovar-T/130243.shtml