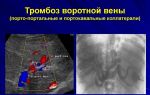
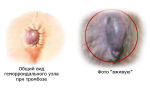
Тромбофлебит это онкологическое заболевание
Рак и тромбоз
Осложнение течения злокачественных новообразований тромботическими процессами замечено давно. Еще в 1865 г. Troussen сообщил о сочетании рака желудка с тромбозами вен. По его мнению, тромбофлебиты и флеботромбозы могут быть первым признаком скрыто протекающей, но не выявленной в организме злокачественной опухоли, а тромбоз сосудов вообще присущ злокачественным новообразованиям. Osier и МсCrae (1900) также наблюдали сочетание венозного тромбоза с метастазирующей карциномой желудка. М. Г. Сердюков и Б. А. Егоров (1934) описали больную, у которой спустя 2 года после операции по поводу рака матки возник тромбофлебит на фоне обширного ракового инфильтрата в малом тазу.
На секционном материале И. П. Васильев (1929) показал, что у 44 больных из 226, погибших от тромбозов и эмболии, обнаружен рак внутренних органов. О сочетании рака различных органов с тромбозом говорила также Sproul (1938). Автор выявила на вскрытиях (4528) тромбы в сердце, артериях и венах у 616 умерших, из них у 551 обнаружены злокачественные новообразования. Наиболее часто сочетание злокачественной опухоли с тромбозом сосудов было обнаружено при раке поджелудочной железы, особенно при поражении тела и хвоста этого органа (56,2%). Характерно, что на 108 больных со злокачественными и доброкачественными опухолями поджелудочной железы ни в одном случае не найдено множественных тромбозов и лишь у 20 имели место единичные тромбы в сосудах. При раке печени тромбоз наблюдался в 27,2%, раке желудка — в 21,8%, раке легких — в 14,8% случаев.
Как показывают сообщения Е. М. Тареева (1951), Е. Д. Семеновой (1955), А. А. Шелагурова (1960), Jennings и Russel (1948), Pryde (1949), Smith и Albrigt (1952), Thompson и Rodgers (1952), Strang и Walton (1953), Smith и Jates (1955) и др., осложнение рака поджелудочной железы тромбозом сосудов наблюдается довольно часто, особенно при поражении ее тела и хвоста.
О значительной частоте тромботических осложнений при злокачественных новообразованиях говорят также данные А. А. Наумовой (1961). Из 89 тромбозов различного происхождения 18 были осложнениями рака. По данным Fowler и Bollinger (1954), около 10% больных с карциномой внутренних органов погибли от тромбоэмболии легочной артерии. Anlyan с сотрудниками (1956) у 44 больных с венозными тромбоэмболиями обнаружил злокачественные новообразования. Б. П. Кушелевский и Е. Д. Шмидт (1958) установили, что около 40% венозных тромбозов приходится на злокачественные новообразования. Последние после сердечно-сосудистых заболеваний наиболее часто осложняются тромбозами и эмболиями. А. И. Струков и Н. Н. Васильева (1958) на 951 вскрытии умерших от опухолей обнаружили 160 (16,8%) тромбозов и эмболий. По их данным, наиболее часто осложняются тромбоэмболиями опухоли, локализующиеся в органах брюшной полости и малого таза (28 из 34 случаев), а из опухолей брюшной полости (17 случаев) чаще всего осложняются тромбоэмболиями опухоли желудка (12 случаев). А. В. Мельников (1960) на 216 умерших от рака желудка у 22 установил тромбоз вен, у 4 отметил сочетание тромбоза вен и артерий и у 12 — тромбозы артерий и эмболии. Из 185 больных, оперированных по поводу рака кардиального отдела желудка и пищевода, у 21 в послеоперационном периоде Ю. Е. Березов с сотрудниками (1960) отметил тромбоэмболии. Д. П. Павловский (1963) на 1600 аутопсий умерших от злокачественных новообразований тромбоз вен нашел у 91 человека, а смертельную эмболию легочной артерии — у 31. Из 83 больных с легочными эмболиями, описанными М. И. Теодори (1963), у 23 были злокачественные новообразования, из них у 9 — рак желудка. Часты тромбозы и эмболии у больных злокачественными новообразованиями также по данным М. П. Беляева (1963); из 117 больных с тромбоэмболиями у 35 были злокачественные новообразования, в том числе у 29 — рак желудка.
Особенно часто возникают тромбозы и эмболии у больных раком желудка после оперативного вмешательства (Г. М. Минц, 1936; И. Н. Ершова, 1958; В. Е. Млынчик, 1959; А. В. Мельников, 1960; А. И. Саенко, 1962; М. Л. Майзель, 1963; М. П. Беляев, 1963).
Я. Д- Бондаренко и Е. Е. Елизарова (1958) считают, что тромбофлебит нередко является маской злокачественного поражения внутренних органов. Оценку этого симптома различные авторы дают по-разному. Если А. Н. Сынчук (1956), И. Г. Туровец (1958), (1961), Т. В Бугословская, Е. С. Ром-Бугословская (1962), Rizzo (1957), Bastaroli с сотрудниками (1960), Lieberman с сотрудниками (1961) и другие видят в тромбофлебите ранний признак скрыто протекающего рака, то В. А. Германов и Е. Д. Зиновьев (1961), С. А. Малхасян (1961), James и Matheson (1935), Edwars (1949), Perlov и Daniels (1956), Anlyan и Hart (1957) и др. относят его к поздним признакам заболевания. В то же время Jennings и Russel (1948), Hubay и Holden (1954) и др. указывают, что тромбофлебит может возникнуть как в ранних, так и в поздних стадиях рака.
Тромбофлебит симптомы и лечение верхних конечностей

тромбофлебит симптомы и лечение фото верхних конечностей
Тромбофлебит верхних конечностей
Среди заболеваний, которые сопровождаются тромбозами, тромбофлебит верхних конечностей занимает особое место.
Это связано с особенностями строения и функции вен этой анатомической области, преобладающими причинными факторами, а также последствиями, к которым может привести это заболевание.
Что такое тромбофлебит?
Тромбофлебит в дословном переводе – это воспаление вены с ее тромбозом. В этом термине отражена вся суть данного заболевания.
При повреждении стенки вены вследствие иммунологических, инфекционных или других причин развивается воспалительный процесс, который неминуемо распространяется на внутреннюю оболочку сосуда – интиму.
В ответ на ее изменение запускается каскад свертывания крови, в результате чего в просвете вены образуются тромбы.
Тромбофлебит нужно отличать от флеботромбоза – простого нахождения тромбов в просвете вены без ее воспаления.
Причины тромбофлебита верхних конечностей
В возникновении тромбофлебита верхних конечностей главными причинами являются инъекции, аутоиммунные и онкологические заболевания, травмы и другие.
Постинъекционный тромбофлебит
Чаще всего тромбофлебит верхних конечностей развивается после внутривенной инъекции. Непосредственно повреждение стенки вены вызывают такие факторы, как:
- Природа вводимого препарата.
- Нарушение техники введения препарата.
- Длительность внутривенных инъекций.
- Наличие постоянного катетера.
Отдельные вещества обладают раздражающим действием на интиму сосуда, вызывая ее повреждение, воспаление и последующее тромбообразование.
Эти препараты требуют особого режима введения, своеобразного растворителя и других условий, чтобы они не привели к развитию тромбофлебита.
Наиболее мощным повреждающим действием на венозную стенку обладают наркотики (например, героин); их внутривенное введение рано или поздно заканчивается серьезным поражением вен верхних конечностей, трофическими нарушениями и даже гангреной.
В принципе любой препарат, вводимый внутривенно, может стать причиной тромбофлебита. Вопрос лишь в том, как часто вводится этот препарат, в какой дозировке и с какой скоростью.
Аутоиммунные процессы
Значимым фактором риска тромбофлебита верхних конечностей являются аутоиммунные заболевания, при которых иммунная система начинает воспринимать собственные ткани как чужеродные и стремится их уничтожить.
Есть большая группа болезней, которые называются артерииты, при которых сосуды являются главной мишенью «взбесившегося» иммунитета: развивается хронический воспалительный процесс в сосудистой стенке, она утолщается, просвет забивается тромбами.
Множественные тромбофлебиты, в том числе и нижних конечностей, могут быть признаком системной красной волчанки.
Это тяжелое аутоиммунное заболевание, протекающее с поражением кожи, сосудов, кроветворных органов, сердца и почек.
Оно требует длительного лечения гормональными препаратами и нередко заканчивается фатально.
Другой частой причиной распространенных тромбофлебитов является антифосфолипидный синдром.
Это заболевание встречается у женщин репродуктивного возраста и проявляется множественными тромбозами и эмболиями различной локализации.
Зачастую беременность является провоцирующим фактором развития этого заболевания.
Онкологические заболевания
Считается, что рак может очень долго никак себя не проявлять.
Однако у некоторых людей организм реагирует на злокачественную опухоль уже на самых ранних стадиях, что проявляется целым букетом различных симптомов.
Комплекс этих симптомов называется паранеопластическим синдромом, и он может включать в себя помимо всего прочего и тромбофлебит верхних конечностей.
Нередко воспаление вен и системные тромбозы развиваются на фоне химиотерапии. В этом случае пациент обязательно должен получать антикоагулянты и продолжать лечение, поскольку справиться с тромбами намного проще, чем победить опухоль.
Посттравматический тромбофлебит верхних конечностей встречается достаточно редко.
Как правило, он возникает как осложнение тяжелых травм, при которых высок риск развития инфекционно-воспалительных процессов, а также требуется длительное внутривенное введение лекарственных препаратов.
Инфекционные заболевания
Наконец, тромбофлебитом могут осложняться локальные гнойно-воспалительные и инфекционные процессы. Так, при флегмоне верхней конечности воспаление может перейти на венозную стенку, что закончится тромбированием сосуда.
Рожа верхней конечности – другая причина тромбофлебита. Это бактериальная инфекционная болезнь, которая вначале проявляется как острое респираторное заболевание.
В первый же день (или немного погодя) на коже появляется очаг ярко-красного цвета, болезненный при прикосновении. Именно на фоне этого очага и может развиться тромбофлебит.
Симптомы тромбофлебита
В подавляющем большинстве случаев тромбофлебит верхних конечностей не является самостоятельным заболеванием, поэтому его признаки накладываются на симптомы заболевания, его вызвавшего. Заподозрить тромбофлебит нужно в том случае, если:
- Появилась боль в руке.
- Рука отекла или неравномерно припухла.
- Вены стали красного или багрового цвета, при прикосновении болят.
- Повысилась температура тела.
Чем более выражен воспалительный процесс и чем больше тромбов в просвете вен, тем ярче эти симптомы.
На поздних стадиях вся рука может менять свою окраску от ярко-розовой до синюшно-красной, кожа становится сухой, нередко появляются высыпания и даже язвы.
Нарушается чувствительность пораженной конечности. Если пациент категорически отказывается обращаться к врачу, то в конечном итоге процесс закончится гангреной руки и смертью.
Диагностика тромбофлебита
При подозрениях на тромбофлебит верхних конечностей нужно срочно обратиться к хирургу, а лучше к флебологу – специалисту по заболеваниям вен.
После опроса и детального осмотра врач назначит комплекс лабораторно-инструментальных исследований, которые позволят подтвердить диагноз, определить степень поражения и решить вопрос терапевтической тактики.
Обычно при тромбофлебите проводятся следующие анализы и исследования:
- Общий анализ крови. Позволяет определить уровень тромбоцитов, а также оценить степень воспалительной реакции (по уровню лейкоцитов и СОЭ).
- Коагулограмма. Это специальный анализ крови, который позволяет оценить свертывающую и противосвертывающую способность крови. При тромбозе и тромбофлебите большой диагностической ценностью обладает повышенный уровень d-димера.
- Биохимический анализ крови. Позволяет исключить многие причины тромбофлебита, а также определить степень выраженности воспалительной реакции.
- Ультразвуковая допплерография (УЗДГ) сосудов верхней конечности. Это наиболее точный метод исследования, который позволяет не только увидеть тромб в просвете вены, но и оценить состояние сосудистой стенки и сохранность кровотока.
Для выявления специфических причин тромбофлебита показаны дополнительные методы исследования.
Так, для исключения системной красной волчанки проводится анализ крови на LE-клетки и антинуклеарные антитела.
При подозрении на злокачественную опухоль проводится развернутый онкопоиск.
Лечение тромбофлебита
Первое правило в лечении тромбофлебита верхних конечностей – исключить повреждающий фактор.
Если заболевание вызвано частыми инъекциями препаратов, в том числе наркотических, то это нужно немедленно прекратить во избежание развития осложнений.
Для разрушения и растворения тромба показана терапия антикоагулянтами и антиагрегантами.
Лечение этими препаратами нужно проводить под строгим наблюдением врача, так как при случайной передозировке возможно появление угрожающих жизни побочных эффектов.
Показан прием корректоров микроциркуляции (пентоксифиллин, троксевазин и другие), которые улучшают кровообращение и способствуют сохранению жизнеспособности тканей.
Для снятия островоспалительных явлений и боли показано использование мазей с нестероидными противовоспалительными препаратами.
Тромбофлебит

Тромбофлебит — воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. При распространении тромбофлебита на глубокие вены возможно возникновение такого грозного осложнения как ТЭЛА. Диагностировать тромбофлебит помогают характерные клинические симптомы, данные ультразвукового ангиосканирования, УЗДГ вен, реовазографии. Консервативное лечение тромбофлебита направлено на предупреждение его распространения и рассасывание образовавшегося тромба. Современное хирургическое лечение позволяет удалить пораженную вену вместе с тромботическими массами.
Тромбофлебит
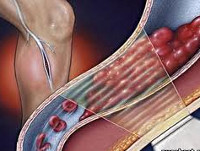
Тромбофлебит — воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. В большинстве случаев требует оперативного лечения ввиду высокой вероятности развития грозных последствий: септических осложнений, отрыва тромба, ведущего к тромбозу глубоких вен или тромбоэмболии ветвей легочной артерии.
Тромбофлебит может протекать остро или хронически. Если в период манифестации острого тромбофлебита пациент не получал адекватного лечения, велика вероятность того, что болезнь примет хронический рецидивирующий характер. Нередко острый тромбофлебит переходит в хронический даже при своевременной адекватной терапии. По характеру патологического процесса выделяют негнойный и гнойный тромбофлебит.
Причины тромбофлебита
При определенных условиях тромбофлебит может развиться в венах любой локализации, однако, чаще всего патологический процесс возникает в сосудах нижних конечностей. Как правило, тромбофлебит поражает варикозно расширенные поверхностные вены. Примерно в 10% случаев в процесс, наряду с поверхностными, вовлекаются глубокие вены.
В развитии тромбофлебитов различной локализации имеет значение целый ряд факторов: изменение состава крови и повышение ее свертываемости, замедление кровотока, повреждение венозной стенки любого генеза (травмы, заболевания, эндокринные и нейротрофические расстройства).
Существует опасность развития тромбофлебита при следующих заболеваниях и состояниях:
- варикозное расширение вен;
- местные гнойные процессы;
- посттромбофлебитическая болезнь;
- хронические заболевания сердечно-сосудистой системы;
- некоторые болезни крови;
- состояния после хирургических вмешательств и медабортов;
- послеродовый период;
- травмы;
- онкологические заболевания;
- длительная катетеризация вен;
- общие инфекционные заболевания.
Симптомы тромбофлебита
Острый тромбофлебит поверхностных вен чаще всего локализуется в варикозно расширенных венах верхней трети голеней и нижней трети бедер. Примерно в 95% случаев поражается ствол большой подкожной вены и ее притоки. Пациент жалуется на острую тянущую боль по ходу пораженной вены, усиливающуюся при ходьбе. Возможно повышение температуры до 37,5-38°С. Отмечается гиперемия в виде полос. При пальпации тромбированной вены определяется местное повышение температуры, уплотненный болезненный тяж.
Острый тромбофлебит поверхностных вен может развиваться в двух направлениях. При благоприятном течении явления тромбофлебита постепенно исчезают (выздоровление наступает в срок от 10 дней до 3 и более месяцев). У большинства больных просвет вены в последующем восстанавливается, у некоторых пациентов исходом становится полная облитерация поврежденного сосуда.
Возможен неблагоприятный вариант развития заболевания. В этом случае процесс захватывает глубокие вены или распространяется проксимально (восходящий тромбофлебит). Опасность тромбоза глубоких вен увеличивается при варикозной болезни, сопровождающейся клапанной недостаточностью перфорантных вен (сосудов, соединяющих глубокие и поверхностные вены).
При распространении процесса на глубокие вены развивается тромбофлебит глубоких вен (флеботромбоз), клиническая симптоматика которого зависит от локализации тромба. В ряде случаев флеботромбоз протекает бессимптомно. Следует учитывать, что тромбофлебит глубоких вен – серьезное заболевание, представляющее опасность для жизни больного. Самым грозным осложнением флеботромбоза является тромбоэмболия легочной артерии. Исходом заболевания может стать хроническая венозная недостаточность.
Острый поверхностный и глубокий тромбофлебит нижних конечностей, как правило, возникает у больных с варикозным расширением вен. Варикозная болезнь обычно поражает обе конечности. При любом варианте развития тромбофлебита возможно образование тромбов в глубоких и поверхностных венах второй нижней конечности. Поэтому при выборе тактики лечения необходимо иметь полные данные о состоянии венозной системы обеих нижних конечностей. Хронический тромбофлебит является исходом острого процесса (переход острой формы в хроническую отмечается у 60% больных), склонен к длительному рецидивирующему течению.
Диагностика тромбофлебита
Клинические проявления тромбофлебита определяются локализацией тромба, распространенностью патологического процесса, длительностью заболевания и выраженностью воспаления окружающих мягких тканей. При определении протяженности тромба во время внешнего осмотра за его конечную точку следует принимать границу болезненности вены, а не окончание плотного тяжа по ходу пораженного сосуда.
Проводятся инструментальные исследования (реовазография, ультразвуковое ангиосканирование, УЗДГ вен нижних конечностей), при помощи которых устанавливают характер, локализацию и протяженность тромба, определяют состояние венозной стенки и степень сохранности просвета тромбированной вены.
Лечение тромбофлебита
Консервативная терапия тромбофлебита проводится флебологом при возникновении процесса в ранее здоровых венах, при ограниченном поражении поверхностных сосудов стопы и голени. Местно применяют УВЧ и повязки с гепариновой мазью. Пациентам назначают противовоспалительные препараты и средства, способствующие уменьшению застоя в венах (троксерутин, дигидроэргокристин, гидроксиэтилрутозид). При выраженном местном воспалении рекомендована антибиотикотерапия. Показано эластичное бинтование пораженной конечности.
Поверхностный восходящий тромбофлебит, поражающий большую и малую подкожные вены, является показанием к госпитализации в связи с угрозой дальнейшего распространения и вовлечения в процесс глубоких вен. Больного переводят на постельный режим (4-5 сут.), конечности придают возвышенное положение. В ранние сроки для растворения тромба применяют препараты фибринолитического действия (химотрипсин, трипсин, урокиназу, стрептокиназу, фибринолизин). Назначают противовоспалительные препараты, антикоагулянты, флеботоники, местно – гепаринсодержащие гели и мази.
При наличии противопоказаний к антикоагулянтам (язвы, свежие раны, геморрагические диатезы, болезни печени и почек, открытые формы туберкулеза) рекомендуется гирудотерапия (лечение пиявками). Для улучшения коллатерального кровообращения и уменьшения болевого синдрома применяется новокаиновая поясничная блокада по Вишневскому. Выраженная гипертермия и подозрение на гнойный тромбофлебит являются показанием к антибиотикотерапии.
Вопреки распространенному мнению, больным тромбофлебитом поверхностных вен не следует долго соблюдать постельный режим. Мышечные сокращения способствуют усилению кровотока в глубоких венах, уменьшая тем самым вероятность образования тромбов. На время двигательной активности пациенту рекомендуют пользоваться эластичным бинтом для фиксации тромба в поверхностной вене.
Современная флебология успешно применяет новые малотравматичные техники хирургического лечения. Благодаря этому в последнее время большинство клиницистов отдает предпочтение оперативным методикам лечения острого поверхностного тромбофлебита бедра и голени. Раннее хирургическое вмешательство исключает дальнейшее распространение процесса через коммуникантные вены на систему глубоких вен, сокращает сроки лечения и предупреждает переход заболевания в хроническую форму.
Экстренное оперативное лечение показано при остром восходящем тромбофлебите вен голени и при первичной локализации тромба в области поверхностных вен бедра, поскольку в этих случаях увеличивается опасность развития тромбофлебита глубоких вен. При септическом тромбофлебите проводится операция Троянова-Тренделенбурга.
В отдаленном периоде больным, перенесшим острый тромбофлебит, рекомендовано курортное лечение с применением сероводородных и радоновых ванн. Лечение обострения хронического поверхностного тромбофлебита проводится аналогично терапии острого процесса. На санаторно-курортное лечение пациентов с хроническим тромбофлебитом следует направлять только при отсутствии трофических расстройств и признаков обострения.
Профилактика тромбофлебита
Необходимо своевременно лечить хронические заболевания вен. Больным, которые в прошлом перенесли тромбофлебит, следует постоянно пользоваться средствами эластической компрессии, ограничить количество животных жиров в рационе, употреблять в пищу продукты с высоким содержанием рутина и аскорбиновой кислоты (ягоды, фрукты, овощи). Для профилактики рецидивов 2-3 раза в год назначается курсовое лечение, включающее в себя прием флебопротекторов и физиотерапевтические процедуры (лечение токами и переменными магнитными полями).
Источники: http://www.medical-enc.ru/4/gemostaz/rak-i-tromboz.shtml, http://trombanet.ru/tromboflebit-simptomy-i-lechenie-verxnix-konechnostej/, http://www.krasotaimedicina.ru/diseases/zabolevanija_phlebology/thrombophlebitis