Тромбофлебит глубокой вены голени ног
Признаки и лечение тромбофлебита глубоких вен голени
Венозные сосуды в организме человека, как часть общей системы кровообращения, выполняют уникальную функцию по доставке крови, обогащенной углекислым газом, от органов обратно к сердцу. Они являются своеобразным резервуаром для создания депо крови в организме (в печени, селезенке и др.) Вены значительно многочисленнее артерий, их стенки менее эластичные и имеют клапанный аппарат.
Различают поверхностные и глубокие вены, они легко могут создавать обходные пути (анастомозы) и иметь разветвленную сеть. Все это обеспечивает высокую эффективность работы венозной системы. Однако в силу разных причин венозная стенка может воспалиться, структура ее меняется, если на данном участке замедляется кровоток и у пациента повышена свертываемость крови, то происходит образование тромба. Такое патологическое состояние называется тромбофлебит. Обычно так называют заболевание поверхностных сосудов, в случае глубоких вен используется термин флеботромбоз.
Для этого необходимо сочетание как минимум трех факторов – триада Вирхова:
- Воспаление внутренней стенки сосуда, возникающее после травмирования иглой, катетером, в результате других механических повреждений, при лучевой терапии, химиотерапии и др.;
- Замедление кровотока на определенном участке, например, при варикозном расширении вен, при беременности, ожирении, гиподинамии, вынужденном лежачем положении при переломах, инсультах, при сдавливании вен опухолями, длительных авиаперелетах, при сердечно-сосудистой недостаточности;
- Повышенная свертываемость крови – возникает при любом оперативном вмешательстве, при беременности и в родах, в результате обезвоживания при инфекционных и других заболеваниях с потерей жидкости, при приеме контрацептивных средств, при избытке жирной пищи в питании, а также наследственная предрасположенность.
Примером сочетания этих факторов является перелом костей голени. В результате травмы повреждается сосудистая стенка, из-за кровопотери повышается свертываемость и замедляется кровоток из-за вынужденной иммобилизации конечности.
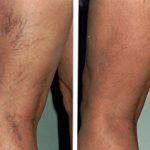
Чаще тромбофлебиту подвержены вены на ногах (особенно голенях), так как здесь больше застойных явлений из-за ожирения, варикоза, сердечных отеков и т.д. В основном это односторонний процесс, причем с правой стороны встречается реже.
Заболевание может затрагивать поверхностные и глубокие вены ног. В последнем случае состояние считается очень опасным из-за риска отрыва тромба и поступления его с кровью в легочную артерию с последующей эмболией и летальным исходом. Может протекать как острый, подострый и хронический варианты течения. Клиническая картина более выражена при острой форме. Тромбофлебит поверхностных вен проявляется обычно при варикозе как болезненное шнуровидное уплотнение по ходу сосуда с покраснением кожи и небольшим отеком окружающих тканей. Общее самочувствие обычно страдает мало. Если лечение адекватное, то проходимость сосудов через несколько недель после стихания воспаления восстанавливается.
Тромбофлебит глубоких сосудов ноги проявляется следующими симптомами:
- сильные боли в мышцах больной ноги;
- гиперемия кожи в месте воспаления и повышение локальной температуры;
- болезненные уплотнения по ходу вены, отек тканей вокруг;
- нарушение общего самочувствия, повышение температуры до высоких цифр.
 Тромбоз вен: причины, симптомы
Тромбоз вен: причины, симптомы
Клиническая картина при локализации патологического процесса в области глубоких вен голени характеризуется внезапными режущими болями в икроножных мышцах, с этого начинается симптоматика. Больные жалуются на чувство распирания в ноге, кожа синеет, голень отекает. Боль усиливается при опускании ноги вниз и уменьшается при поднятии вверх. Через несколько дней нога покрывается сеткой вздутых вен, становится невозможным согнуть стопу.
Для тромбофлебита глубоких сосудов голени типичен симптом Мозеса – появление резкой боли при надавливании на эту часть ноги спереди и сзади, а если сдавить справа и слева, то боли не будет. Проведены исследования, которые выявили, что с левой стороны чаще встречается поражение глубоких вен голени по сравнению с правой. Связано это с особенностями расположения подвздошной вены между общей одноименной артерией и тазовыми костями. Затруднение оттока крови вероятнее всего произойдет с левой стороны, чем с правой.
Диагностика и лечение
При подозрении на острый тромбоз глубоких венозных сосудов необходима госпитализация на машине скорой помощи в хирургическое отделение стационара. Прежде чем назначить лечение доктор проведет необходимое в таких случаях обследование:
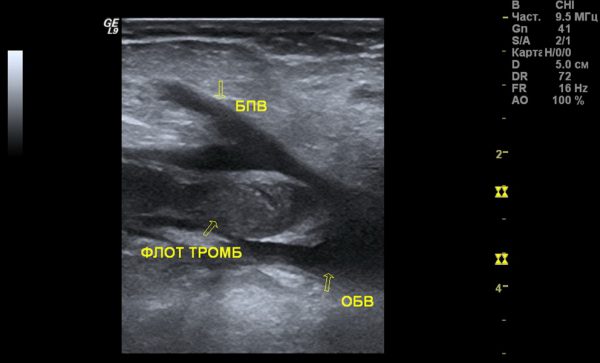
- УЗИ сосудов с допплерографией или дуплексным сканированием вен (это самое важное исследование), причем проводится как с левой, так и с правой стороны для сравнения сосудов здоровой и больной ноги;
- КТ или МРТ сосудов применяется в тех случаях, когда нужно получить больше информации о заболевании;
- Венография – применяется редко при отсутствии возможности провести предыдущие исследования;
- Анализы крови (общий, коагулограмма). При необходимости организуются консультации других специалистов при наличии у больного сопутствующих заболеваний.
Лечение тромбофлебита глубоких вен проводится по основным принципам:
- Постельный режим – в стационаре или дома (при нетяжелом течении) не менее десяти дней с приподнятым положением больной конечности;
- Гепаринотерапия внутривенно или подкожно под контролем анализов крови на свертываемость или аналоговыми препаратами – фраксипарин, клексан. В последующем доктор назначит длительный прием таблеток другого антикоагулянта – варфарина, который следует принимать строго по инструкции не менее полугода для профилактики рецидивов болезни;
- Препараты из группы НПВС (ибупрофен, диклофенак и другие) для уменьшения воспаления и болевых страданий;
- Спазмолитики — также для купирования болей;
- Венотонизирующие препараты (детралекс, троксевазин и другие) назначаются курсами 2 или 3 раза в год для последующей профилактики обострений;
- Компрессионное воздействие методом эластичного бинтования или с помощью специального белья (чулки, гольфы);
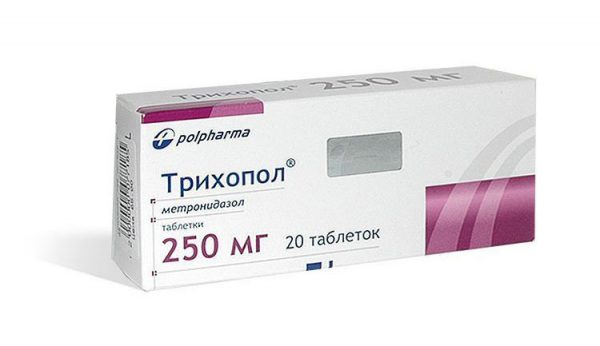
- Антибиотики и противопротозойные средства (Трихопол) при подозрении на наличие инфекционного очага воспаления;
- На ранних сроках патологического процесса в глубоких венах эффективным является тромболизис – введение препаратов, растворяющих тромботические массы (Урокиназа, Актилизе и др.);
- Хирургическое лечение – показания определяются врачами. Насколько правой оказывается их точка зрения по поводу эффективности операции судить специалистам. Выполняется тромбэктомия в случаях невозможности растворения тромба и опасности отрыва его. При продолжительной закупорке вен возможно шунтирование или стентирование больного участка магистрального сосуда. Кроме того, есть методы венозной ангиопластики, комбинированной флебэктомии и перевязки сосудов. Объем и способ хирургического лечения определяет лечащий врач;
- Популярным методом является гирудотерапия – лечение пиявками для понижения вязкости крови, снятия спазмов и уменьшения болей. Противопоказаниями является беременность, анемия и снижение свертывания крови;
- Физиотерапевтическое лечение – соллюкс, ультрафиолетовое облучение или воздействие инфракрасными лучами проводится в фазе стихания воспаления, запрещаются любые втирания, массаж в острой стадии патологического процесса;
- Диета при тромбофлебите глубоких сосудов нижних конечностей имеет немаловажное значение. Из рациона необходимо исключить: жирное мясо или рыбу, бобовые, зеленые овощи, смородину, бананы, консервы. Желательно питание несколько раз в день небольшими порциями. Включить в рацион помидоры, болгарский и стручковый перец, лук, чеснок, имбирь, приправы, нежирное мясо, овсяные хлопья, молочные продукты, арбузы и дыни;
- Соблюдение питьевого режима — не менее 2 л в сутки воды;
- Изменение привычного жизненного уклада – ношение удобной ортопедической обуви или стелек для правой и левой ноги, избегать тяжелых физических нагрузок (силовые виды спорта, поднятие тяжестей). Не рекомендуется посещение бань и парилок для предотвращения перегревания и обезвоживания организма. Необходимо исключить продолжительные статические нагрузки (долгая поза «сидя нога на ногу» или «стоя»), придавать приподнятое положение ногам во время сна или отдыха, совершать пешие или велосипедные прогулки, рекомендуются занятия плаванием;
- Народные методы лечения тромбофлебита голени имеют право на существование в качестве дополнительных в общем комплексе лечебных мероприятий после консультации лечащего доктора. Описаны рецепты различных компрессов – капустный, медовый на пораженную конечность на сутки и более. Кроме того, широко применяют отвары лекарственных трав и растений – шишек хмеля, ивовой коры, морковной ботвы; настои вербены, цветков и плодов каштана конского и другие.
Прогноз при тромбофлебите глубоких вен голени, независимо на правой или левой ноге, достаточно благоприятный при условии своевременного и адекватного лечения и соблюдения дальнейших рекомендаций врача. В качестве профилактики рекомендуется оперативное лечение варикозного расширения вен. До операции необходимо ношение компрессионного белья и прием венотоников, хотя бы дважды в год в весенний и осенний периоды.
Фото и описание симптомов, методы лечения тромбоза глубоких вен нижних конечностей
Тромбоз глубоких вен нижних конечностей – острое заболевание, поражающее вены, расположенные под мышцами. В венах образуются сгустки крови, сужающие просвет сосуда вплоть до его полной закупорки. Закупорка сосудов отмечается в 15% случаев. Иногда венозный тромбоз развивается стремительно, может привести к инвалидности и даже летальному исходу.
Наиболее подвержены тромбозу глубокие сосуды голени. Образовавшиеся сгустки прикрепляются к стенкам сосудов. В течение первых 3-4 суток тромбы слабо удерживаются, могут отрываться и мигрировать с током крови.
Постепенно сгусток крови затвердевает и прочно закрепляется на стенке вены, провоцируя воспаление глубоких вен нижних конечностей – воспаление венозной стенки в области тромба. Воспаление приводит к образованию новых тромбов, которые оседают выше первичного сгустка. Переход тромбоза в воспалительную стадию происходит примерно в течение недели.
Причины развития патологии
Основные причины заболевания – повышенная свертываемость крови, замедление венозного кровотока и повреждения стенок сосудов (триада Вирхова). Развитие тромбоза могут спровоцировать:

- Врожденные аномалии строения вен;
- Онкологические заболевания;
- Эндокринные нарушения;
- Беременность;
- Инфекции;
- Травмы и хирургические вмешательства;
- Паралич конечностей;
- Прием препаратов, увеличивающих свертываемость крови;
- Длительный постельный режим;
- Ожирение;
- Варикозное расширение вен.
К дополнительным факторам риска относятся курение, сильные физические нагрузки, длительное нахождение в положении сидя или стоя, связанное с особенностями профессиональной деятельности, возраст более сорока лет.
Признаки и симптоматика
Тромбоз глубоких вен на ранних стадиях может протекать бессимптомно и его первым проявлением бывает легочный тромбоз (тромбоэмболия легочной артерии, ТЭЛА). Типичное развитие болезни встречается примерно у каждого второго пациента.
Классическими симптомами тромбоза глубоких вен являются:

- Локальное повышение температуры в области поражения.
- Повышение общей температуры до 39 градусов и более.
- Распирающая боль по ходу пораженной вены.
- Тяжесть в ногах.
- Отек ниже области прикрепления сгустка.
- Глянцевая или синюшная кожа.
- Часть объема крови из тромбированной вены направляется в поверхностные сосуды, которые становятся хорошо видимыми.
В течение первых двух суток после образования тромбоза глубоких вен голени или бедра симптомы выражены слабо. Как правило, это несильные боли в икроножной мышце, усиливающиеся во время движения и при пальпации. Отмечается незначительная отечность в нижней трети голени.
При подозрении на тромбоз проводятся тесты Ловенберга и Хоманса. Пациента просят согнуть стопу кверху. Подтверждением диагноза служит боль в голени. При сдавливании пораженной ноги тонометром при значениях АД 80/100 мм рт. ст. возникает боль. Болезненность при сдавливании здоровой конечности ощущается при значении АД 150/180 мм рт. ст.
Выраженность и локализация симптомов зависят от расположения тромбированного участка. Чем выше расположена зона поражения, тем сильнее проявляются цианоз, отечность и боль. При этом возрастает риск отрыва тромба и развития ТЭЛА.
При тромбировании бедренной вены отек локализован в области бедра, тромбирование на уровне подвздошной и бедренной вены (илеофеморальный тромбоз) сопровождается отеком всей конечности, начиная от паховой складки. Кожный покров пораженной конечности приобретает молочно-белый или синюшный цвет.
Развитие болезни зависит от расположения тромба. Илеофеморальный тромбоз развивается стремительно, появляются боли, затем нога отекает, меняется цвет кожи.
Тромбирование сосудов в нижней части голени проявляется несильными болями. Интенсивность боли во время движения и физической нагрузки увеличивается. Пораженная нога отекает ниже места локализации тромба, кожа бледнеет, становится глянцевой, позже приобретает выраженный синюшный оттенок. В течение нескольких суток после образования тромба проступают поверхностные вены.
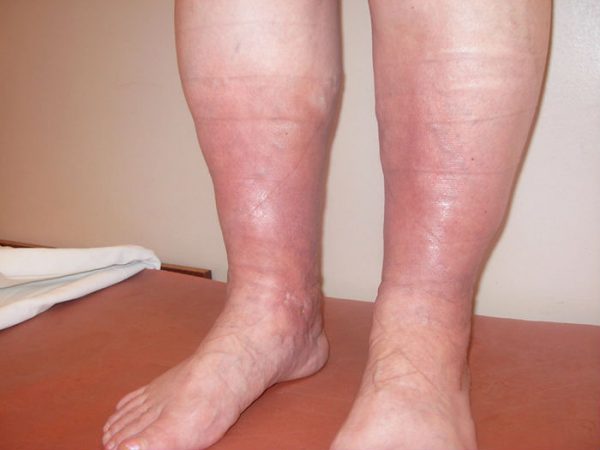
Для большего понимания, что ждет пациента при игнорировании симптомов и признаков тромбоза глубоких вен нижних конечностей и отсутствия лечения, взгляните на фото:


Когда обращаться к врачу
Венозный тромбоз – коварное и смертельно опасное заболевание. Наиболее серьезный повод для визита к флебологу — повышенная свертываемость крови безотносительно травм, хирургических вмешательств, ранений и др.
Не стоит откладывать посещение врача и при появлении характерных болей в ногах на фоне одного или нескольких факторов риска развития тромбоза глубоких вен нижних конечностей. Настораживать должны и изменения цвета кожи, характерные для тромбирования вен.
Диагностика
 Основные методы диагностики поражения сосудов – дуплексное сканирование и анализ крови на Д-димер. Если у врача возникают сомнения в результатах дуплексного исследования или тромб располагается выше паховой складки, используется метод рентгеноконтрастной флебографии.
Основные методы диагностики поражения сосудов – дуплексное сканирование и анализ крови на Д-димер. Если у врача возникают сомнения в результатах дуплексного исследования или тромб располагается выше паховой складки, используется метод рентгеноконтрастной флебографии.
В венозное русло вводят рентгеноконтрастный препарат и делают обычный рентгеновский снимок. Этот метод дает более достоверные данные, чем ультразвуковое исследование и позволяет точно определить место локализации тромба.
Клиническая картина заболевания напоминает развитие других патологий, в том числе и не связанных с поражениями сосудов. Дифференциальная диагностика проводится с болезнью Бюргера, кистой Бейкера, острой эмболией подвздошно-бедренных артерий.
Причиной болей в икроножных мышцах могут быть невриты седалищного нерва различной этиологии. Боли неврологического происхождения имеют постоянный характер и зачастую сопровождаются нарушениями чувствительности, двигательных реакций или трофики тканей.
Клиническая картина, напоминающая поражения глубоких вен нижних конечностей, может развиваться при лимфостазе, артритах, миалгиях, миозите, травмах, сдавлении вен извне (включая опухолевые процессы), патологиях поверхностных вен, артериальной или венозной недостаточности и ряде других заболеваний.
При выявлении заболевания лечение начинают незамедлительно. В зависимости от особенностей конкретного клинического случая, тяжести состояния пациента и стадии развития заболевания лечение проводится амбулаторно или в стационаре хирургического отделения консервативно или оперативным методом.
Консервативная терапия
 При первичном выявлении тромбоза лечение длится до 6 месяцев, при рецидивах – до года и более. В остром периоде заболевания пациента помещают в стационар и назначают 10 дней постельного режима. Кровать в изножье приподнимается примерно на 20 градусов, для улучшения оттока крови из дистальных отделов конечностей.
При первичном выявлении тромбоза лечение длится до 6 месяцев, при рецидивах – до года и более. В остром периоде заболевания пациента помещают в стационар и назначают 10 дней постельного режима. Кровать в изножье приподнимается примерно на 20 градусов, для улучшения оттока крови из дистальных отделов конечностей.
Пациентам назначают гепариновую терапию, тромболитические и нестероидные противовоспалительные препараты. Тромболитики назначают на ранних стадиях развития патологии, пока нет риска фрагментации сгустков. В курс лечения включают препараты простагландинового ряда, глюкокортикоиды, антикоагулянты. При необходимости пораженная нога может быть иммобилизована, в ряде случаев пациентам назначается ношение компрессионного трикотажа.
Хирургическое лечение
Оперативному лечению подлежат случаи флотирующих тромбозов, т. е. таких, при которых существует большая вероятность отрыва тромба, а также полная закупорка просвета сосудов.
В практике хирургического лечения тромбированных вен применяют:
- Кава-фильтр. Устанавливается в нижней полой вене для улавливания оторвавшихся тромбов или их фрагментов и служит профилактикой закупорки сосудов.
- Пликация нижней полой вены. Стенку пораженного сосуда прошивают металлическими скрепками.
- Катетер Фогарти. Применяется для удаления слабо зафиксированных тромбов в течение первых пяти дней после образования сгустка.
- Тромбэктомия. Операция по удалению тромбов на ранних стадиях развития. При переходе тромбоза в воспаление вен, вызванного тромбом, тромбэктомия противопоказана.
Больше о методах лечения глубоких вен от тромбоза узнайте из отдельной публикации.
При своевременном адекватном лечении прогноз течения заболевания благоприятный. При отсутствии лечения примерно в 20% случаев приводят к тромбоэмболии легочной артерии, в 10-20% случаев ТЭЛА фиксируется летальный исход. Среди возможных осложнений нелеченого тромбоза вен – гангрена, инсульт, инфаркт миокарда. Недолеченный венозный тромбоз приводит к развитию ТЭЛА в течения трех месяцев примерно у половины пациентов.
Больше по теме смотрите на видео:
Что такое тромбофлебит голени
Система кровообращения человека устроена так, что все ее части выполняют собственные особые функции. Вены – это уникальные сосуды, которые осуществляют транспортировку крови, насыщенной углекислым газом, от всех внутренних органов к сердечной мышце.
Венозные сосуды имеют специальные клапаны, которые позволяют крови двигаться только в одном направлении. Постоянно сокращаясь, они создают венозный пульс, стимулируя движение своей мускулатурой.
Вен в организме больше, чем артерий, они имеют множество разветвлений, соединяясь друг с другом, создают обходные пути, образуя венозную систему, но их стенки менее эластичные и тонкие. Бывают вены поверхностные и глубокие.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Под действием некоторых факторов случается, что стенки вен воспаляются, отчего изменяется и их структура, а кровоток в них замедляется.
У людей с повышенной свертываемостью крови часто в этих местах образуются сгустки — тромбы. Такая патология глубоких вен носит название флеботромбоз, а поверхностных – тромбофлебит.

Для формирования тромбоза достаточно наличия трех факторов, совокупность которых названа триадой Вирхова, в честь знаменитого немецкого врача, ее сформулировавшего.
Базовые принципы тромбоза следующие:
- это могут быть как механические повреждения (от иглы, катетера, травмы), так и внутренние патологические процессы (инфекция);
- изнутри венозная стенка становится менее гладкой, что препятствует быстрому прохождению по ней крови;
- небольшие комочки тромбов, которые путешествуют по кровотоку, цепляясь за шероховатости, накапливаются, постепенно образуя тромб, перекрывающий весь просвет.
- появляется у беременных, людей с лишним весом, гиподинамией, сердечно-сосудистой недостаточностью, после длительного сдавливания вен;
- такое чаще наблюдается в местах, где находятся разветвления сосудов, поэтому эти зоны более подвержены образованию тромбов.
Например, при переломе костей голени наблюдается сочетание всех трех факторов. Травма приводит к повреждению венозной стенки, ее воспалению, потеря крови повышает ее свертываемость, а скорость кровотока замедляется из-за вынужденной обездвиженности ноги.
Тромбофлебит чаще встречается на нижних конечностях, в особенности страдают вены, расположенные на голенях.
Объясняется это тем, что участки больше подвержены физическим нагрузкам, застоям вследствие ожирения, варикозного расширения, отеков. Патология проявляется односторонне, причем реже на правой стороне.
Симптомы и признаки
Тромбофлебит считается опасным состоянием из-за риска эмболии, когда по сосудам циркулируют ненужные частицы, которые перекрывают просветы. Образовавшийся тромб может оторваться и вместе с кровью попасть в легочную артерию, закупорить ее, что неизбежно приведет к смерти.
Течение заболевания бывает острым, когда симптомы более выражены, подострым и хроническим.
Тромбофлебит поверхностных вен голени обычно происходит при варикозе. При этом наблюдается длинное уплотнение по ходу сосуда, отечность, воспаление с незначительным покраснением кожи, без нарушения общего самочувствия пациента.
После правильно подобранного лечения воспаление исчезает, в течение нескольких недель восстанавливается проходимость вены.
Тромбофлебит глубоких вен протекает тяжелее:
- присутствует сильная мышечная боль в ноге;
- в месте воспаления наблюдается покраснение, повышение температуры кожи;
- стенки вены уплотняются, окружающие ее ткани отекают.
Симптомы появляются внезапно в виде режущей боли в мышцах голени, чувства распирания изнутри. Неприятные ощущения усиливаются, если нога опущена вниз, и немного стихают при поднятии конечности вверх. Кожа приобретает синий оттенок, отекает.
Через несколько дней на ноге появляется сетка из вздутых вен, что затрудняет сгибание стопы.
Тромбофлебит глубоких вен голени можно определить путем симптома Мозеса. Если надавить на воспаленный участок ноги спереди и сзади, человек чувствует резкую пронизывающую боль. Но при сдавливании с боков, боли не ощущается.
После проведения исследований учеными выявлена статистика, указывающая на то, что чаще поражаются глубокие вены с левой стороны, чем справа. Это обусловлено особенностями строения венозной системы.
Диагностика
При наличии симптоматики тромбофлебита глубоких вен, требуется экстренная госпитализация пациента в стационар.
Перед началом лечения обязательно проводится диагностика:
- ультразвуковое исследование и дуплексное сканирование (предпочтительнее) или доплерография вен на обеих сторонах, что позволяет сравнить состояние здоровых и пораженных сосудов, определить серьезность ситуации;
- обследование при помощи компьютерной томографии, МРТ, если требуется дополнительная информация;
- при невозможности проведения современных методов, используется контрастная венография;
- обязателен общий анализ крови и коагулограмма для изучения процесса свертываемости;
- если имеются хронические заболевания, то необходима консультация узких специалистов соответствующих областей.

Лечение тромбофлебита голени
Лечение проводится в стационаре, однако, при не тяжелом течении болезни, пациент может находиться и дома. Обязательно соблюдение постельного режима не менее 7–10 дней и приподнятое положение пострадавшей ноги.
О лечении постинъекционного тромбофлебита мы расскажем далее.
Помимо этого, необходимо ношение компрессионного белья (гольфы, чулки) или эластичное бинтование ног.
Хирургическое лечение или тромбэктомия проводится по показаниям и на усмотрение лечащего врача. Вмешательство необходимо при высокой вероятности отрыва тромба или невозможности растворения его химическим путем.

Длительная закупорка вены требует установки в больном участке стента – своеобразного каркаса из тонкой металлической трубки с ячейками из проволоки, который, раздуваясь под давлением и раздвигая стенки сосуда, образует просвет.
Выбор хирургического метода лечения или их комбинаций осуществляет лечащий доктор.
Издавна популярно лечение медицинскими пиявками – гирудотерапия для разжижения крови, снижения болевых ощущений и снятия спазмов.
После уменьшения воспалительного процесса голень подвергают ультрафиолетовому облучению или воздействию инфракрасных лучей в качестве физиотерапии.
В остром периоде заболевания запрещены механические манипуляции с ногой (массаж, растирание).
Важно во время лечения соблюдать диету, питаться небольшими порциями 5–6 раз в день и полностью исключить из ежедневного меню следующие продукты:
- жирные сорта мяса и рыбы;
- овощи зеленого цвета;
- бобовые и горох;
- консервы;
- смородину и бананы.
В рацион необходимо включить:
- постное мясо;
- болгарский перец и помидоры;
- имбирь, чеснок и другие приправы;
- арбузы, дыни;
- кисломолочные продукты, молоко;
- овсяные хлопья.
Чтобы снизить вязкость крови, важно придерживаться питьевого режима, выпивая не менее 2 литров чистой воды на протяжении суток.
В составе комплексной терапии после согласования с врачом можно использовать и народные методы. Например, прикладывать на ночь компрессы с медом, из капустного листа, отваров и настоев трав (вербены, ивовой коры, конского каштана).
Для профилактики рецидивов заболевания, потребуется полностью изменить привычный образ жизни, а именно:
- носить ортопедическую обувь или использовать специальные стельки;
- не подвергать ноги чрезмерным физическим нагрузкам;
- не поднимать тяжести;
- не увлекаться посещением парилки в бане, что может привести к перегреву и обезвоживанию;
- контролировать время нахождения тела в вертикальном положении, стараться не класть ногу на ногу, чтобы избежать длительного сдавливания вен;
- ноги следует приподнимать во время сна;
- проявлять умеренную физическую активность (кататься на велосипеде, больше ходить пешком, заниматься плаванием).
О лечении тромбофлебита нижних конечностей в домашних условиях специалисты расскажут здесь.
Что такое легочный тромбофлебит и какие способы профилактики существуют — ответ по ссылке.
При соблюдении пациентом рекомендаций врача, а также своевременном начале адекватной терапии прогноз на выздоровление в целом благоприятный.
Важной составляющей профилактики является хирургическое лечение варикозного расширения вен.
Источники: http://cardio-life.ru/tromboz/tromboflebit-goleni.html, http://oserdce.com/sosudy/trombozy/simptomy-i-lechenie-nog.html, http://serdce.hvatit-bolet.ru/tromboflebit-goleni.html

