Тромбофлебит и щитовидный железы
Патологическая анатомия щитовидной железы
Аномалии развития. Аплазия обнаруживается крайне редко в раннем возрасте. Гипоплазия чаще возникает у плода в эндемических районах и обусловлена недостатком йода в организме матери.
Аномалия развития проявляется также сохранением щитовидно-язычного протока. В большинстве случаев сохраняющийся проток заканчивается слепо, приводя к образованию срединной кисты шеи. В стенке кисты могут встречаться остатки паренхимы щитовидной железы. Киста выстлана эпителием, являющимся продолжением эпителия глотки. Эпителий кист может служить источником развития опухоли.
Добавочные (аберрирующие) щитовидные железы разделяются по локализации на срединные (в основании языка, выше и ниже подъязычной кости, между перешейком железы и яремной вырезкой) и боковые (вдоль яремной вены). Их возникновение связано с задержкой развития железы в эмбриогенезе или с добавочным образованием из боковых зачатков — дериватов глоточных карманов. При усиленном развитии добавочной щитовидной железы паренхима основных долей железы уменьшена в размерах.
Дистопия обусловлена порочной закладкой органа, в связи с чем изменяется расположение железы. Наблюдаются медиастинальная, внутригортанная, внутриглоточная, ретроэзофагальная и другие локализации щитовидной железы (рис. 5). Иногда добавочные щитовидные железы находят в сердечной сумке, миокарде.
Рис. 5. Варианты дистопии щитовидной железы (сагиттальный разрез, схема): 1 — нормальная локализация; 2 — тиреоглоссальная (с кистой); 3 — сублингвальная; 4 — лингвальная; 5 — интралингвальная; 6 — претрахеальная; 7 — интраэзофагальная; 8 — интратрахеальная;9 — интраторакальная (загрудинная).
Расстройства кровообращения. Артериальная гиперемия щитовидной железы наблюдается при дифтерии, скарлатине, гриппе, тиреотоксическом зобе, стрессе. Она сопровождается стойким расширением капилляров, синусоидов с явлениями престаза в них.
Венозная гиперемия отмечается при гипертензии малого круга, опухолях щитовидной железы или соседних с ней органов, узловых струмах.
Кровоизлияния в щитовидную железу (рис. 6) наблюдаются при тиреотоксическом зобе, асфиксии новорожденных, острых инфекционных заболеваниях, опухолях. Кровь изливается в полость фолликулов или строму. После обширных кровоизлияний образуются кисты и поля склероза.
Тромбозы и эмболии сосудов щитовидной железы редки и наблюдаются преимущественно в опухолевых узлах, иногда после струмэктомии. Тромбоз сосудов приводит к развитию ишемических некрозов ткани щитовидной железы.
Рис. 6. Кровоизлияния в строму щитовидной железы при гипертонической болезни (Х180).
Рис. 7. Атрофия щитовидной железы при раке гортани. Заместительный фиброз стромы (XI80).
Атрофия щитовидной железы (рис. 7) отмечается при истощающих заболеваниях, патологии других желез внутренней секреции (гипофиза, надпочечников), длительном применении радиоактивного йода, препаратов тиомочевины. Размеры и вес щитовидной железы при этом уменьшаются. Гистологически отмечается уменьшение размеров фолликулов, уплощение фолликулярного эпителия, заместительный фиброз, гиалиноз или липоматоз стромы, ослабление PAS-реакции базальных мембран фолликулов и коллоида. Резкая атрофия щитовидной железы наблюдается при так называемом множественном склерозе эндокринных желез и тиреосупраренальном синдроме.
Дистрофические процессы. Гиалиноз стромы отмечается в исходе возрастной атрофии щитовидной железы, а также при риделевском зобе (см. Зоб) и опухолях.
Амилоидоз может быть изолированным или проявлением общего процесса. Гистологически амилоидные массы выявляются в межфолликулярной строме, стенках сосудов, базальных мембранах фолликулов. Амилоидоз щитовидной железы может привести к ее атрофии (рис. 8).
Рис. 8. Амилоидоз щитовидной железы при общем амилоидозе. Атрофия паренхимы. Отложение амилоидных масс по ходу волокон стромы (Х180).
Ожирение фолликулярного эпителия сопровождается появлением мелких капель жира в цитоплазме и наблюдается при кретинизме, длительном венозном застое, старческой атрофии. Липоматоз стромы встречается при возрастной атрофии железы и общем нарушении жирового обмена.
Пигментация наблюдается при атрофии железы (отложение липофусцина), при кровоизлияниях, гемохроматозе (отложение гемосидерина) и желтухе новорожденных (отложение билирубина).
Гипертрофия щитовидной железы возникает в период полового созревания, при беременности, избыточной выработке тиреотропного гормона гипофиза, недостаточном содержании йода в пище, частичной резекции железы. При этом щитовидная железа увеличивается в размерах; гистологически отмечается новообразование фолликулов, возникающих из межфолликулярных и интрафолликулярных островков паренхимы щитовидной железы, митотически активных зон фолликулов. Клетки эпителия становятся выше, усиливается их митотическая активность, увеличивается число клеток призматического эпителия. Выявляются элементы физиологической регенерации: увеличение отдельных клеток, удлинение фолликулов и образование у их полюсов очагов фолликулярного эпителия за счет пролиферации последнего. Гипертрофия щитовидной железы может быть очаговой или диффузной. Очаговые гиперпластические разрастания могут достигать различных размеров. В отличие от истинных опухолевых разрастаний, фолликулярный эпителий при гиперпластических разрастаниях способен к дифференцировке. Гипертрофия щитовидной железы может сопровождаться повышением ее функциональной активности. Об этом свидетельствуют усиленная интрафолликулярная пролиферация, вакуолизация пристеночной зоны коллоида с изменением его свечения в люминесцентном микроскопе, повышение синтеза нуклеопротеидов, активности йодидпероксидазы и мукопротеолитических ферментов, увеличение количества аскорбиновой кислоты.
Воспаление щитовидной железы. Острый тиреоидит (см.), чаще гнойный, отмечается нередко при переходе процесса с прилежащих органов (гортани, трахеи, пищевода) или гематогенном переносе инфекции. Гистологически в просвете фолликулов или строме обнаруживают полинуклеарные лейкоциты. К подострым тиреоидитам относят гранулематозный, гигантоклеточный тиреоидит де Кервена. К хроническим — фиброзный зоб Риделя. Однако воспалительная природа зоба Риделя сомнительна.
Из специфических воспалений щитовидной железы встречается милиарный туберкулез (при общем милиарном туберкулезе), крупные солитарные туберкулемы, редко туберкулезные каверны. Заражение происходит гематогенно или лимфогенно. Нередки случаи перехода процесса с соседних органов, лимфатических узлов. Сифилитическое поражение щитовидной железы отмечается при врожденном и приобретенном сифилисе. Наблюдаются или милиарные гуммы (редко при врожденном сифилисе), часто сочетающиеся со специфическим поражением сосудов, или интерстициальный тиреоидит. Последний характеризуется разрастанием специфической грануляционной ткани с последующим фиброзом и атрофией железы.
Паразитарное поражение щитовидной железы (болезнь Шагаса) связано с инвазией трипаносомы. В основе заболевания лежит деструкция клеток органа в результате развития в них паразитов. Эхинококк встречается в щитовидной железе редко, обычно в виде одно- или многокамерной кисты. Большей частью заболевание диагностируют как кистозный зоб и ошибку устанавливают только на операции. Актиномикоз щитовидной железы наблюдается крайне редко, сопровождается образованием свищей; гистологически отмечается гнойное воспаление с некрозом ткани.
Общий адаптационный синдром и щитовидная железа. Клинико-морфологические изменения щитовидной железы в ответ на стресс (оперативное вмешательство, температурные воздействия, физическое перенапряжение, острые инфекции и др.) неспецифичны. Они характерны для общего адаптационного синдрома (см.). Гистологически наблюдается очаговая гиперплазия паренхимы с повышением секреторной активности: увеличение высоты кубического эпителия, появление призматического, неравномерность величины фолликулов, интрафолликулярная пролиферация, десквамация эпителия, вакуолизация и бледное окрашивание коллоида в фолликулах, коллоидный отек стромы.
Заболевания щитовидной железы. Заболевания молочной железы. Заболевания легких. Болезни периферических артерий , страница 27
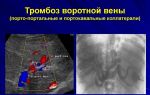
Хирургическое лечение направлено на восстановление проходимости венозного русла и предупреждение тромбоэмболии легочной артерии. Этим требованиям полностью отвечает радикальная тромбэктомия. Однако эта операция показана лишь при малых сроках заболевания и сегментарном характере тромбоза. К тому же попытки полного удаления тромботических масс из венозного русла очень часто заканчивается ретромбозом. Поэтому радикальная тромбэктомия выполняется крайне редко.
Чаще всего при флотирующих (эмболоопасных) тромбах выполняются паллиативные операции, которые имеют своей целью только предупреждение массивной тромбоэмболии легочной артерии:
1) эндоваскулярные операции;
2) пликацию нижней полой вены;
3) перевязка вен;
4) паллиативная тромбэктомия.
К эндоваскулярным операциям относится: чрескожная имплантация кава-фильтра, катетерная тромбэктомия. Кава-фильтры изготавливаются на основе различных сплавов, обладают высокой эмболоулавливающей способностью, биологической инертностью, атромбогенностью, способностью к безопасной фиксации и самоцентрированию в просвете вены. Кава-фильтры устанавливают после окончания ангиографического исследования, его помещают тотчас дистальнее устьев почечных вен. Такой уровень считается универсальным для нижней полой вены. Кава-фильтр устанавливают постоянно или временно до 6 недель.
Перспективен другой метод эндоваскулярной операции — катетерная тромбэктомия. Тромботомическое устройство Amplatz позволяет полностью фрагментировать и аспирировать тромб. Для тромбэктомии используют и другое устройство — эндоваскулярный тромбоэкстрактор, представляющий собой конусообразный синтетический «капюшон», помещенный на конце специального катетера. Через внутреннюю яремную вену вводят в сложенном состоянии это устройство до нижней полой вены. После этого открытый «капюшон» надевают на флотирующую часть тромба, затягивают металлическую петлю у его основания и срезанный тромб оказывается внутри тромбоэкстрактора. В таком состоянии инструмент вместе с тромбом удаляют через флеботомию в яремной вене.
Пликация нижней полой вены заключается в прошивании её просвета тотчас ниже устьев почечных вен П-образными швами в продольном направлении. При этом образуется несколько каналов, достаточных для оттока венозной крови, но задерживающих крупные тромбоэмболы. Пликация выполняется при невозможности выполнения имплантации фильтрующих устройств.
Перевязка вен выполняется более ста лет. Операция заключается в лигировании магистральной вены выше тромба, например, большой подкожной вены.
Паллиативная тромбэктомия представляет собой удаление лишь той части флотирующего тромба, которая препятствует перевязке магистральной вены проксимальнее тромба или выполнению пликации.
Резюме. Острые венозные тромбозы представляют собой серьёзную медико-социальную проблему, в большинстве случаев лечатся консервативно, реже — оперативным путем. Исходы заболевания могут быть разными:
а) спонтанный лизис тромба;
б) прогрессирование тромбообразования в проксимальном и/или дистальном направлении;
в) организация тромботических масс с последующей частичной реканализацией пораженной вены, разрушение клапанного аппарата, формирование стойкой её окклюзии, что приведёт к развитию посттромбофлебитической болезни;
г) отрыв тромба или его части с развитием тромбоэмболии ветвей или ствола легочной артерии;
д) рецидив тромбоза (до 30% при отсутствии адекватного лечения).
Посттромбофлебитическая болезнь (ПТФБ) — это симптомокомплекс, развивающийся у больных после перенесенного тромбоза глубоких вен нижних конечностей. Заболевание является наиболее тяжелой формой хронической венозной недостаточности нижних конечностей, имеет множество синонимов: посттромбофлебитический синдром, посттромботическая болезнь, постфлебитический синдром, хронический тромбофлебит и другие. Острые тромбозы и тромбофлебиты глубоких вен у большинства (90-96%) больных приводят к развитию ПТФБ. В различных странах ПТФБ встречается у 1-5% населения.
Этиология и патогенез. Механизм ПТФБ тесно связан с дальнейшей судьбой тромба, образовавшегося в пораженной вене. Процессы ретракции, гуморального и клеточного лизиса тромботических масс начинаются уже через 2-3 недели от начала тромбоза и заканчиваются в течение нескольких месяцев (или 3-5 лет) частичной или полной реканализацией венозного русла сосуда. Реканализация очень редко бывает полной. Наряду с этим, клапанный аппарат глубоких вен разрушается, происходит соединительнотканная трансформация остатков тромботических масс, паравазальный сдавливающий фиброз. Таким образом, происходит полное разрушение клапанов, окклюзия глубоких вен.
Перечисленные анатомические изменения приводят к тяжелым гемодинамическим нарушениям в конечности. Развивается венозная гипертензия, функциональная недостаточность перфорантных вен. В результате недостаточности клапанов глубоких и перфорантных вен возникает венозный рефлюкс, т.е. движение крови из проксимальных отделов в дистальные, из глубоких вен в поверхностные. Вначале перфорантные и подкожные вены, лимфатические коллекторы компенсируют регионарную гемодинамику. Но вскоре наступает декомпенсация крово- и лимфообращения, микроциркуляции, что приводит к развитию вторичного варикозного расширения подкожных вен, трофических язв, увеличению отёков.
Классификация. ПТФБ в настоящее время подразделяют по классификации CEAP, предложенной группой международных экспертов (1994 год) для хронической венозной недостаточности.
Пример диагноза. Посттромбофлебитическая болезнь левой нижней конечности. Хроническая венозная недостаточность С5 по CEAP.
Наряду с этим существует подразделение ПТФБ:
1) по форме заболевания: отечно-болевая, варикозная, язвенная, смешанная.
2) по локализации процесса поражения (изолированная, сочетанная, распространенная): нижняя полая вена, подвздошные вены, бедренные вены, подколенная вена, берцовые вены;
3) по характеру поражения вен: окклюзия, частичная реканализация, полная реканализация;
1. Чувство тяжести и боль на пораженной конечности, усиливающиеся при длительном пребывании на ногах.
- АлтГТУ 419
- АлтГУ 113
- АмПГУ 296
- АГТУ 266
- БИТТУ 794
- БГТУ «Военмех» 1191
- БГМУ 172
- БГТУ 602
- БГУ 153
- БГУИР 391
- БелГУТ 4908
- БГЭУ 962
- БНТУ 1070
- БТЭУ ПК 689
- БрГУ 179
- ВНТУ 119
- ВГУЭС 426
- ВлГУ 645
- ВМедА 611
- ВолгГТУ 235
- ВНУ им. Даля 166
- ВЗФЭИ 245
- ВятГСХА 101
- ВятГГУ 139
- ВятГУ 559
- ГГДСК 171
- ГомГМК 501
- ГГМУ 1967
- ГГТУ им. Сухого 4467
- ГГУ им. Скорины 1590
- ГМА им. Макарова 300
- ДГПУ 159
- ДальГАУ 279
- ДВГГУ 134
- ДВГМУ 409
- ДВГТУ 936
- ДВГУПС 305
- ДВФУ 949
- ДонГТУ 497
- ДИТМ МНТУ 109
- ИвГМА 488
- ИГХТУ 130
- ИжГТУ 143
- КемГППК 171
- КемГУ 507
- КГМТУ 269
- КировАТ 147
- КГКСЭП 407
- КГТА им. Дегтярева 174
- КнАГТУ 2909
- КрасГАУ 370
- КрасГМУ 630
- КГПУ им. Астафьева 133
- КГТУ (СФУ) 567
- КГТЭИ (СФУ) 112
- КПК №2 177
- КубГТУ 139
- КубГУ 107
- КузГПА 182
- КузГТУ 789
- МГТУ им. Носова 367
- МГЭУ им. Сахарова 232
- МГЭК 249
- МГПУ 165
- МАИ 144
- МАДИ 151
- МГИУ 1179
- МГОУ 121
- МГСУ 330
- МГУ 273
- МГУКИ 101
- МГУПИ 225
- МГУПС (МИИТ) 636
- МГУТУ 122
- МТУСИ 179
- ХАИ 656
- ТПУ 454
- НИУ МЭИ 641
- НМСУ «Горный» 1701
- ХПИ 1534
- НТУУ «КПИ» 212
- НУК им. Макарова 542
- НВ 777
- НГАВТ 362
- НГАУ 411
- НГАСУ 817
- НГМУ 665
- НГПУ 214
- НГТУ 4610
- НГУ 1992
- НГУЭУ 499
- НИИ 201
- ОмГТУ 301
- ОмГУПС 230
- СПбПК №4 115
- ПГУПС 2489
- ПГПУ им. Короленко 296
- ПНТУ им. Кондратюка 119
- РАНХиГС 186
- РОАТ МИИТ 608
- РТА 243
- РГГМУ 118
- РГПУ им. Герцена 124
- РГППУ 142
- РГСУ 162
- «МАТИ» — РГТУ 121
- РГУНиГ 260
- РЭУ им. Плеханова 122
- РГАТУ им. Соловьёва 219
- РязГМУ 125
- РГРТУ 666
- СамГТУ 130
- СПбГАСУ 318
- ИНЖЭКОН 328
- СПбГИПСР 136
- СПбГЛТУ им. Кирова 227
- СПбГМТУ 143
- СПбГПМУ 147
- СПбГПУ 1598
- СПбГТИ (ТУ) 292
- СПбГТУРП 235
- СПбГУ 582
- ГУАП 524
- СПбГУНиПТ 291
- СПбГУПТД 438
- СПбГУСЭ 226
- СПбГУТ 193
- СПГУТД 151
- СПбГУЭФ 145
- СПбГЭТУ «ЛЭТИ» 380
- ПИМаш 247
- НИУ ИТМО 531
- СГТУ им. Гагарина 114
- СахГУ 278
- СЗТУ 484
- СибАГС 249
- СибГАУ 462
- СибГИУ 1655
- СибГТУ 946
- СГУПС 1513
- СибГУТИ 2083
- СибУПК 377
- СФУ 2423
- СНАУ 567
- СумГУ 768
- ТРТУ 149
- ТОГУ 551
- ТГЭУ 325
- ТГУ (Томск) 276
- ТГПУ 181
- ТулГУ 553
- УкрГАЖТ 234
- УлГТУ 536
- УИПКПРО 123
- УрГПУ 195
- УГТУ-УПИ 758
- УГНТУ 570
- УГТУ 134
- ХГАЭП 138
- ХГАФК 110
- ХНАГХ 407
- ХНУВД 512
- ХНУ им. Каразина 305
- ХНУРЭ 324
- ХНЭУ 495
- ЦПУ 157
- ЧитГУ 220
- ЮУрГУ 306
Полный список ВУЗов
Чтобы распечатать файл, скачайте его (в формате Word).
Щжзаболевания щитовидной железы
Щитовидная железа секретирует регуляторы всех видов обмена веществ – гормоны трийодтиронин (Т3) и тироксин (Т4), а также кальцитонин и катакальцин, эндокринные регуляторы обмена Са 2+ .
Зачаток щитовидной железы в виде выпячивания глотки между первой и второй парами глоточных карманов (у корня языка) возникает на 3-4-й нед. внутриутробного развития. Эпителиальный зачаток железы растет нейтральнее хрящей гортани и к 7-й нед. достигает места окончательной локализации, формируя две доли и перешеек. Вес щитовидной железы 15-30 г.
Зачаток железы сначала связан с глоткой при помощи полого тяжа, открывающегося на поверхности корня языка (позднее – Foramen coecum). Нормально этот тяж дегенерирует. При неполной дегенерации эпителиального тяжа по его протяжению могут возникать шейные кисты.
Наиболее близкий к телу железы остаток тяжа — пирамидальная доля. Две боковые и перешеечная доли составляют основную массу ткани щитовидной железы.
Кровоснабжение щитовидной железы
а) Верхние щитовидные артерии (ветви наружных сонных артерий) снабжают верхние полюсы долей железы.
б) Нижние щитовидные артерии начинаются от щитовидно-шейных стволов (ветвей подключичных артерий) и снабжают нижние полюса железы.
в) Непарная артерия щитовидной железы, встречающаяся в 12% случаев, берет начало от дуги аорты. Её ветви принимают участие в кровоснабжении перешейка щитовидной железы. Венозный отток осуществляется через:
— парные верхние щитовидные вены, которые проходят вдоль одноименных артерий и впадают во внутренние яремные вены;
— средние вены щитовидной железы (вены Кохера), которые отходят от боковых поверхностей долей и также впадают во внутренние яремные вены;
— нижние щитовидные вены, впадающие либо непосредственно во внутренние яремные, либо в безымянную вены.
Лимфатический отток от щитовидной железы происходит в лимфатические узлы, расположенные в пищеводнотрахеальной борозде, спереди и с боков от трахеи.
Вовлечение лимфатических узлов пищеводно-трахеальной борозды при метастазировании опухолей щитовидной железы способствует распространению опухоли на подлежащие возвратный гортанный нерв, трахею и пищевод.
Иннервация гортани
1. Возвратный гортанный нерв
Возвратные гортанные нервы отходят от блуждающих нервов и проходят в пищеводно-трахеальной борозде, прилегая к заднемедиальной поверхности щитовидной железы.
С правой стороны нерв огибает подключичную артерию и восходит в косом направлении снаружи внутрь, пересекая нижнюю щитовидную артерию у задней поверхности нижней доли щитовидной железы.
Слева нерв начинается ниже, на уровне дуги аорты, огибает её и ложится в левую пищеводно-трахеальную борозду.
Возвратный нерв имеет наружную ветвь, обеспечивающую сенсорную иннервацию гортани, и внутреннюю ветвь, идущую к мышцам глотки.
Повреждение возвратного гортанного нерва, с развитием паралича гортанных мышц и нарушением фонации, чаще всего происходит либо там, где он пересекает нижнюю щитовидную артерию, либо там, где он прободает мембрану между перстневидным и щитовидным хрящами. Повреждение нерва во время операции, требующей удаления доли железы, можно предупредить, предварительно выделив его.
2. Верхний гортанный нерв интимно переплетен с ветвями верхней щитовидной артерии и дает сенсорную наружную ветвь, иннервирующую гортань и моторную ветвь к перстневидно-щитовидной мышце.
Источники: http://www.medical-enc.ru/m/25/shitovidnaya-zheleza.shtml, http://vunivere.ru/work6921/page27, http://studfiles.net/preview/5242418/