Тромбофлебит или флебит лечение
Симптомы и лечение тромбофлебита вен нижних конечностей
Тромбофлебит – это воспалительное заболевание сосудов венозной системы, возникающее из-за формирования тромба (кровяного сгустка) в просвете вены. На начальной стадии, когда воспалительные изменения выражены незначительно, заболевание называют флеботромбозом (тромбоз вен без воспаления).
Тромбофлебит может развиваться как в глубоких, так и в поверхностных венах. Чаще – в поверхностных венах конечностей. Такую форму заболевания называют поверхностный тромбофлебит.
К развитию данного заболевания может привести любая травма сосуда. Так как вены не имеют собственных мышечных структур, формирующиеся в них тромбы не отрываются и продолжают развиваться в поверхностных сосудах, вызывая продолжительное нарушение кровообращения на отдельном участке конечности.
При тромбозе глубоких вен, залегающих в толще мышечной ткани, при перепадах давления тромбы могут отрываться от стенки сосуда и закупоривать мелкие сосуды в других частях тела (мозг, легкие, сердце). В этом случае тромбоз становится причиной тяжелого осложнения – эмболии, которое может стать причиной смерти больного.
Интересные случаи
- Бывший президент США Ричард Никсон и бывший вице-президент Дэн Куэйл были больны тромбофлебитом;
- Во время съемок фильма «Разум и чувства» (1995) актриса Кейт Уинслет, сыгравшая роль Марианны Дэшвуд, страдала тромбофлебитом;
- Марио Ланца болел тромбофлебитом, а причиной его смерти стала легочная эмболия (закупорка легочных сосудов тромбом, оторвавшимся от стенки сосуда на ноге);
Влияние на национальную культуру
- В одной из серий «Симпсонов», когда Барт получает «двойку», школьная медсестра подозревает, что у него флебит;
- Персонаж Питера Бойла в ситкоме «Все любят Рэймонда» страбает тромбофлебитом. Или делает вид, что страдает, чтобы избежать выполнение определенных семейных обязанностей;
- В анимационном сериале «Царь горы», когда мистер Стриклэнд посещал курсы изучения библии в бассейне с Луанной, Хэнк сказал, что «это полезно для его тромбофлебита»;
- В эпизоде «Молодые и дерзкие» сериала «Госпиталь M.A.S.H.» полковник Поттер страдает от обострения тромбофлебита, вызванного его собственным отказом признать наличие заболевания;
- В мультсериале «Футурама» голова Ричарда Никсона предается воспоминаниям о его «Славном теле республиканца, пронизанном флебитом».
Причины тромбофлебита
Причиной тромбофлебита поверхностных вен является повреждение стенки сосуда. Это происходит из-за неправильной постановки катетера или иглы для внутривенных инфузий. Тромбофлебит нижних конечностей обычно развивается из-за варикозного расширения вен.
Среди причин тромбофлебита глубоких вен выделяют:
- Малоактивный образ жизни. При длительном отсутствии адекватных физических нагрузок тромб разрастается до весьма крупных размеров и вызывает серьезные нарушения кровообращения в пораженном сосуде;
- Повреждение стенки вены вследствие раздражения катетером или иглой, травмы, инфекции, попадания в просвет сосуда раздражающих химических веществ.
- Врожденные или приобретенные аномалии свертывающей системы крови.
К факторам риска развития заболевания относят:
- Длительное вынужденное положение с ограничением подвижности конечностей (затяжная поездка, авиаперелеты на большие расстояния, постоянное нахождение в постели из-за болезни или после оперативного вмешательства);
- Ожирение;
- Курение, в особенности одновременно с заместительной гормональной терапией или приемом гормональных противозачаточны х препаратов (применение оральных контрацептивов нового поколения значительно снижает риск тромбообразовани я);
- Беременность. Увеличенная матка может сдавливать крупные вены в малом тазу, повышая риск тромбоза;
- Онкологические заболевания, гематологические заболевания;
- Алкоголизм;
- Травмы конечностей.
Согласно исследованиям 2004 года, женщины, получающие комбинированное гормональное лечение (эстроген и прогестин) в постменопаузальн ом периоде имеют вдвое больший риск развития венозного тромбоза по сравнению с контрольной группой женщин, не принимающих гормональные препараты.
Симптомы тромбофлебита
Поверхностный тромбофлебит развивается постепенно и начинается с легкого покраснения и уплотнения участка кожи в области пораженной вены. По мере прогрессирования воспаления участок покраснения распространяется дальше по ходу вены. Обычно он определяется как тонкий плотный и болезненный тяж, повторяющий контуры сосуда. Воспаление может развиваться в виде паутины, вовлекая в патологический процесс более мелкие вены, отходящие от пораженного сосуда.
Характеризующие тромбофлебит симптомы даже в тяжелых случаях могут проявляться невыраженно и иметь местный характер. В участке воспаления кожа становится плотной, горячей и болезненной.
Чаще развивается тромбофлебит нижних конечностей, симптомы которого включают появление выраженной гиперемии и выделение венозного рисунка в участке воспаления. Иногда тромб может приводить к нарушению кровообращения в конечности, приводя к ее посинению.
Кожа над веной отекает, больной ощущает постоянный кожный зуд, боль становится пульсирующей, жгучей. При быстрой перемене положения ног симптомы могут ухудшаться. Например, утром при опускании ног с кровати. Больные могут жаловаться также на боли при ходьбе.
Постепенно нарастает лихорадка. Обычно температура тела не превышает 37,5 – 38 градусов Цельсия. Для пациентов послеродового отделения развитие лихорадки в течение 4 – 10 дней после родоразрешения может указывать на наличие тромбофлебита.
При присоединении инфекции лихорадка усиливается, появляются выраженные болезненные ощущения, под кожей может формироваться абсцесс, который прорывается с выходом гнойного отделяемого.
Тромбофлебит глубоких вен
Симптомы тромбофлебита глубоких вен включают:
- Покраснение (иногда – посинение или побледнение);
- Локальное повышение температуры;
- Отек;
- Боль в пораженной конечности.
Симптомы тромбофлебита ног при тромбозе глубоких вен характеризуются более выраженным отеком пораженной конечности, чем при поверхностном поражении. При осмотре разница между здоровой и больной стороной видна очень отчетливо. Кроме того, пациенты ощущают ригидность (напряженность) мышц в пораженной конечности.
Лечение тромбофлебита
При возникновении такого заболевания, как тромбофлебит, симптомы и лечение тесно связаны, так как принципы терапии тромбофлебита поверхностных и глубоких вен существенно различаются.
Как правило, пациентам с диагнозом тромбофлебит нижних конечностей лечение назначается в минимальном объеме. Иногда он проходит самостоятельно вообще без лечения. Это состояние больной может контролировать самостоятельно в домашних условиях.
Если у больного развился острый тромбофлебит нижних конечностей, лечение сводится к приему противовоспалите льных препаратов и поддержании пораженной конечности в приподнятом положении. Допускается применение мазей для улучшения кровотока, снятия отека и повышения тонуса сосудов.
- Рекомендуется теплый компресс.
- А также прием нестероидных противовоспалите льных препаратов (аспирин, ибупрофен) для достижения обезболивающего и антикоагуляционн ого (противосвертыва ющего) эффекта.
- Допускается применение местных лекарственных форм (мазей, гелей), имеющих в составе нестероидные противовоспалите льные средства: фастум гель, вльтарен эмульгель, мази диклофенака или ортофена и др. (см. НПВС в виде мазей от боли).
- Доказана эффективность ношения специальных эластичных чулок и повязок (см. компрессионное белье при варикозе).
Эластичное бинтование и ношение чулок показано пациентам с диагнозом тромбофлебит вен нижних конечностей, лечение которого может оказаться неэффективным или иметь побочные эффекты при отсутствии достаточного венозного тонуса. Чулки оказывают достаточно сильное давление на вены, чтобы препятствовать их расширению и отрыву тромба.
В зависимости от высоты поражения применяют чулки разного размера (до колена, до верхней трети бедра). Их применение ограничивает отек и снижает риск развития тромбоза глубоких вен, а также вероятность тромбоэмболии. Тромб рассасывается в течение нескольких дней или недель, после чего симптомы заболевания исчезают.
- Применение антибиотиков показано только при присоединении инфекции. Иначе назначение антибактериально й терапии окажется неоправданным и не приведет к улучшению состояния.
- Лечение тромбофлебита включает специальные мази и препараты для местного применения с гепарином (гепатромбин, лиотон).
Гепарин в их составе может заменить суточную инъекционную дозировку, что позволяет избежать парентеральное введение препаратов, заменив их местными средствами. Хотя концентрация гепарина в препарате Гепатромбин меньше, чем в Лиотоне, его эффективность несколько выше за счет дополнительных ингредиентов, обеспечивающих комплексное антитромботическое и противовоспалительное действие.
- Лечение тромбофлебита глубоких вен – более сложный процесс, требующий проведения терапии антикоагулянтами , а также поддержания конечности в приподнятом положении.
Основная задача лечения в данном случае – предупреждение тромбоэмболии легочной артерии. На время лечения пациент госпитализируетс я в специализированн ое отделение.
Исследования показали, что применение гепарина, а затем — низкодозированно го варфарина (непрямой антикоагулянт) позволяет предотвратить тромбоэмболическ ие осложнения у больных тромбофлебитом. Еще больше снизить частоту развития тромбоза глубоких вен и тромбоэмболии позволило назначение нового антикоагулянта — Ксимелагатрана. Эффект от данных препаратов развивается в течение нескольких суток.
В некоторых случаях наряду с антикоагулянтами лечение глубокого тромбофлебита включает назначение тромболитических препаратов, вызывающие рассасывание тромба. Их применение позволяет существенно снизить время лечения, но повышает риск отрыва тромба и развития эмболии. С этой целью пациентам назначается эноксапарин (Ловенокс) – быстродействующи й препарат для рассасывания тромба, вводимый парентерально (подкожно, внутривенно). 
Учитывая отсроченный терапевтический эффект антикоагулянтов, тромболитики играют роль «моста» от начала лечения и развития лечебного эффекта от основных препаратов.
Для определения эффективности лечения варфарином, а также с целью коррекции вводимой дозы препарата используется показатель МНО, определяемый в ходе коагуологическог о исследования крови. Он отражает состояние свертывающей системы крови пациента. Анализ повторяется ежедневно в течение всего периода лечения.
- Дополнительными препаратами, эффективными при тромбофлебите, являются ангиопротекторы (венорутон, троксевазин) и венотоники (флебодиа, детралекс).
Они предотвращают дальнейшее прогрессирование поражения стенок сосудов, обеспечивая непосредственно лечение вен при тромбофлебите, и обладают противовоспалите льными свойствами. Рекомендуется прием таблетированных форм, так как мази обладают раздражающим действием.
Хирургическое лечение
При отсутствии эффекта от проводимой терапии и прогрессировании воспаления пациентам назначаются хирургические методы лечения тромбофлебита, так как продолжающееся повышенное тромбообразовани е в пораженной вене значительно повышает риск развития эмболии и, как следствие, смерти больного.
Ретроспективный анализ выявил, что около ¼ случаев тромбофлебита глубоких вен с неадекватной терапией заканчивались тромбоэмболией.
При развитии поверхностного флеботромбоза в паху, в месте слияния поверхностных и глубоких вен, вероятность возникновения эмболии повышается. В этом случае формирующиеся в поверхностных венах тромбы могут проникать в более крупные глубокие вены, где впоследствии происходит их отрыв. Лечение заключается в удалении или перевязке пораженных вен для предотвращения тромбоэмболическ их осложнений. После операции перевязки вен, которая проводится под местной анестезией, пациент может быть выписан незамедлительно и в тот же день вернуться к полноценной жизни без ограничения физической активности.
Кроме того, современное техническое оснащение позволяет точно определить место развития тромба и провести щадящую операцию по его удалению без удаления всего сосуда. После улучшения состояния возможно проведение дополнительного оперативного вмешательства для удаления варикозных узлов, способных вызвать повторное развитие заболевания.
Лечение тромбофлебита народными средствами
Лечение тромбофлебита народными средствами предполагает применение отваров и настоев растений, обладающих противовоспалите льными свойствами. К ним относятся:
- Настой крапивы по 1/3 стакана внутрь три раза в день;
- Листья золотого уса местно;
- Чай из листьев орешника;
- Мед в виде компресса на область пораженных вен;
- Капустный лист местно, предварительно раздавив или надломив для выделения сока. Перед прикладыванием смазать растительным маслом;
- Настойка на березовых почках местно;
- Смесь кашицы из полыни горькой с простоквашей местно в виде компресса.
Помните, что такого заболевания, как тромбофлебит, народное лечение не обеспечивает полное избавление от болезни, а только приводит к временному улучшению за счет снятия симптомов. Для предотвращения повторного развития тромбофлебита обратитесь за помощью к специалисту.
Профилактика
Основной метод профилактики тромбофлебита – активный образ жизни. Рекомендуется ежедневная физическая активность (прогулки, плавание, бег трусцой, танцевальные курсы и другие виды спорта). Для предотвращения заболевания рекомендуется:
- Избегать длительного нахождения в одном положении лежа или сидя;
- Избегать длительного горизонтального положения. Если нет возможности подняться с кровати (травмы, болезнь), необходимо носить эластичные чулки;
- Во время долгих переездов и перелетов обязательно вставайте, пройдитесь по салону автобуса или самолета. Если вы едете на автомобиле, совершайте остановки через каждые 100 – 150 км и делайте разминку;
- Избегайте обезвоживания. Пейте больше жидкости;
- В медицинских учреждениях мерой профилактики тромбофлебита является периодическая смена внутривенных катетеров.
Тромбоз поверхностных вен редко прогрессирует до тяжелых форм и обычно не приводит к опасным осложнениям, хотя встречаются случаи тромбоэмболии мелких сосудов, не приводящие к смерти пациента.
Тромбоз глубоких вен имеет повышенный риск развития тромбоэмболии легочных артерий, а также артерий других жизненно важных органов. Это тяжелое осложнение, которое очень часто оканчивается летальным исходом.
Результатом тромбоза глубоких вен может стать посттромбофлебит ический синдром — повреждение стенки сосуда с развитием хронического отека конечности, сопровождаемого выраженными болезненными ощущениями.
Тромбофлебит и флебит: причины, симптомы, лечение
Флебит (от греческого слова «phlebos» – вена) — это воспаление стенки вены. Часто флебит сопровождается образованием тромбов в просвете сосуда. В таких случаях заболевание носит название тромбофлебит. Тромбофлебит нижних конечностей наиболее распространен.
Причины и этиология тромбофлебита и флебита
Причина возникновения флебита (тромбофлебита) – внедрение в стенку вены микроорганизмов. Редко наблюдается воспаление без участия микроорганизмов (аллергическое воспаление).
Развитию флебита и тромбофлебита могут способствовать некоторые причины как местного, так и общего порядка. К таким относятся:
- расширение вен;
- нарушение венозного кровообращения (венозный застой);
- повреждения стенки вены или окололежащих тканей;
- изменения химизма крови и др.
Возбудители флебита в основном гноеродные микробы. Бывает также флебит гонорейный, сифилитический, актиномикотический и др. Флебит чаще возникает вследствие перехода воспалительного процесса с какого-либо рядом расположенного очага (флегмона, абсцесс, рожа и др.). Другой путь проникновения микробов гематогенный. Иногда микробы заносятся вместе с инфицированным тромбом.
Причины тромбофлебита
Непосредственными причинами тромбообразования и возникновения тромбофлебита служат замедление кровотока, повышение свертываемости крови.
В возникновении этих нарушений главная роль принадлежит нервной системе (наступающие под влиянием изменений в нервной системе спазмы сосудов и трофические расстройства в сосудистых стенках).
Таким образом, для прижизненного образования тромба в просвете кровеносного сосуда имеет значение состояние крови и сосудистой стенки. Почти всегда также происходит свертывание крови при повреждении стенки сосуда (вены).
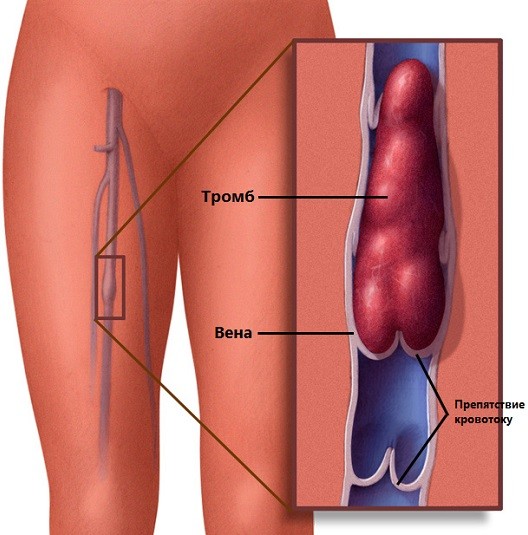
Тромбофлебит вен нижних конечностей
Образованию тромбозов в послеоперационном периоде способствуют повышение количества фибриногена, а также поступление инфекции из операционной раны.
Тромбофлебит и флебит обычно развиваются постепенно, реже наблюдается быстрое (в течение суток) развитие. В вену микробы проникают легче в связи с тем, что в стенках ее имеется большое количество лимфатических протоков и связь ее с окружающими тканями более интимная.
Окружающие вену ткани всегда вовлекаются в воспалительный процесс, причем чаще заболевание имеет уже название тромбофлебит. Иногда первично возникает тромб в вене и уже вторично – флебит. Различают простой флебит и гнойный.
Патологическая анатомия
При переходе воспалительного процесса на вену с соседнего очага вначале возникает воспаление клетчатки, прилегающей к вене. Затем процесс переходит на стенку вены. Поражение именно вены, а не рядом лежащей артерии происходит потому, что вена более интимно связана с окружающей клетчаткой и в ее стенке проходит большая сеть мелких лимфатических сосудов.
При простом флебите стенка вены инфильтрируется, пропитывается серозной жидкостью. Часто на этом процесс заканчивается и наступает обратное развитие. При поражении более вирулентными микробами или при других отягощающих обстоятельствах процесс прогрессирует, воспаление охватывает и внутреннюю стенку вены. Венозные стенки подвергаются гнойной инфильтрации и даже могут некротизироваться. Вследствие изменений, кровь начинает свертываться и вскоре образуется тромб, что влечет за собой тромбофлебит.
Исход процесса бывает различный. При легкой степени заболевании тромбы могут рассосаться. В других случаях они организовываются, иногда пропитываются солями извести и остаются в вене в виде так называемых венных камней флеболитов.
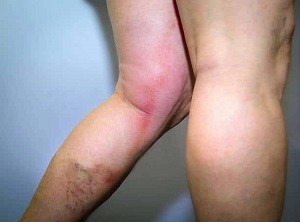
При гнойном воспалении происходит гнойная инфильтрация венозной стенки и часто некроз. При этой форме флебита тромб образуется всегда, причем он может подвергнуться гнойному расплавлению.
Гнойный процесс может перейти на окружающие ткани, вызывая образование флегмон и абсцессов. Самая большая опасность заключается в отрыве в переносе инфицированных тромбов и образовании в различных местах тела метастатических гнойников, причем попадание таких тромбов в важные для жизни органы может вызвать тяжелые, смертельные осложнения (менингит, инфаркт легкого с последующим развитием септической пневмонии и др.). Кроме того, при постоянном поступлении инфекционного начала в кровь может развиться сепсис.
Симптомы тромбофлебита и флебита. Клиническая картина
При простом, поверхностном флебите появляются небольшая припухлость и болезненность по ходу воспаленной вены. Иногда на коже, соответственно вене, заметно покраснение в виде красной полосы. Появляется небольшая отечность конечности. Повышается температура.
При возникновении в вене тромба он прощупывается в виде плотного болезненного шнура. Если развивается глубокий флебит (тромбофлебит) — появляются отек соответствующей конечности и небольшое цианотичное окрашивание. Часто наблюдается похолодание конечности, зависящее от рефлекторного спазма артерии. Больной вначале отмечает ломящие боли в мышцах, которые с развитием процесса усиливаются.
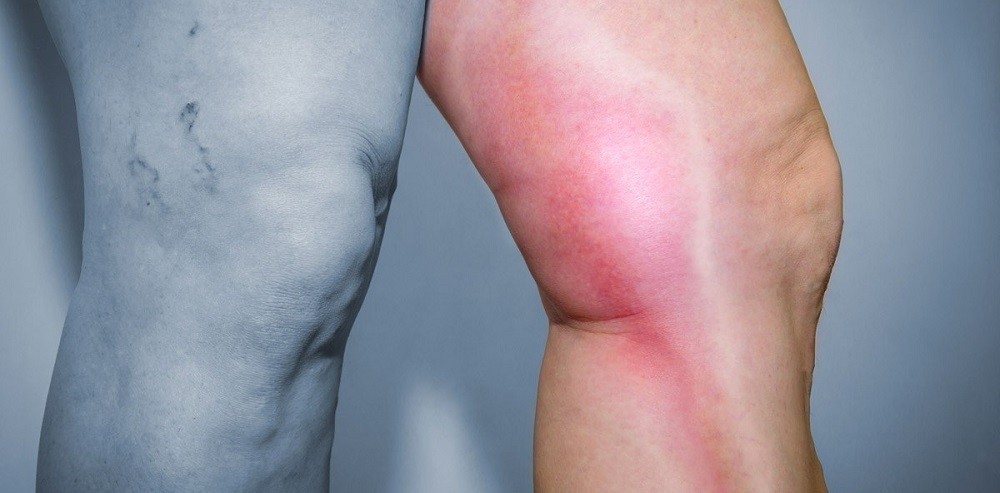
Чаще тромбофлебит наблюдается в венах нижних конечностей, что связано с затруднением кровообращения в них, в особенности при варикозных расширениях вен.
Особое клиническое значение имеет отдельная локализация тромбофлебита. Так, нередко приходится встречать тромбофлебит глубокой вены бедра, возникающий в послеродовом периоде, в связи с гнойными процессами в малом тазу.
Такой тромбофлебит наблюдается, как правило, с левой стороны, что объясняется особенностями анатомического развития вен слева. Конечность при этом резко отекает и приобретает бледную окраску, что дало основание назвать это заболевание phlegmasia alba dolens. Этот тромбофлебит очень трудно поддастся лечению. Бывает так, что воспалительные явления стихают, однако отек конечности остается очень надолго, иногда на всю жизнь.
Особого внимания заслуживает также тромбофлебит вен лица, развивающийся вследствие гнойных процессов на лице (фурункул, карбункул, отит, рожа), тромбозы sinus sigmoideus et transversus.
К тяжелым заболеваниям относится тромбофлебит воротной вены печени, известный под названием «пилефлебит», возникающий иногда как осложнение после деструктивного аппендицита, реже после дизентерии, брюшного тифа.
Гнойный тромбофлебит
При развитии гнойного тромбофлебита все клинические симптомы резко усиливаются. Температура повышается до высоких цифр (38-39°С), часто бывает озноб. Боли значительно усиливаются. Появляется лейкоцитоз и сдвиг влево в формуле белой крови. Отечность конечности увеличивается.
Лечение тромбофлебита и флебита
Основным требованием при лечении тромбофлебита и флебита до недавнего времени считался полный покой пораженной части тела.
В настоящее время в патогенезе заболевания замедлению кровотока придается большое значение и поэтому более правильным находят применение дозированных движений. При движениях в вене меньше скапливается тромбина и меньше активизируются кровяные пластинки.

Тромбофлебит конечностей, фото
Естественно, применять движения при тяжелых гнойных формах тромбофлебита не следует.
Местно, на область воспаленных вен назначают тепло в виде согревающих компрессов.
Особого внимания требует тромбофлебит, сопровождающийся тяжелым общим состоянием больного, ознобом, высокой ремиттирующей температурой, значительно выраженными местными явлениями. Указанное состояние заставляет думать о гнойном распаде тромбов, о возможности септической эмболии, о прогрессировании процесса.
У таких больных следует производить перевязку вены центрально от пораженного места. Так, при гнойном тромбофлебите вен голени следует перевязать большую подкожную вену бедра, а в особо тяжелых случаях приходится перевязывать даже подвздошную вену.
При тромбофлебите вен лица перевязывают угловую вену. При распространении процесса на синусы можно перевязать внутреннюю яремную вену.
В настоящее время все чаще прибегают к хирургическому лечению тромбофлебита. Наиболее рациональным следует считать иссечение пораженных сосудов вместе с тромбом.
Лечение тромбофлебита антикоагулянтами
Наибольшее значение в лечении тромбофлебита и тромбоэмболической болезни вообще придается применению препаратов, понижающих свертываемость крови (так называемые антикоагулянты). К таковым относятся:
- Гепарин
- Лепирудин
- Дикумарин, Неодикумарин
- Фрагмин
- Фенилин
- Фраксипарин и др.
Самым активным из них является гепарин. Противосвертывающее действие его объясняется тем, что он угнетает активность тромбопластина плазмы, задерживает превращение протромбина в тромбин и тем самым тормозит переход фибриногена в фибрин.
Гепарин вводят внутривенно. Можно вводить его под кожу и внутримышечно, но эффективность при этом значительно меньше. Гепарин относится к антикоагулянтам прямого действия.
К антикоагулянтам непрямого действия относятся дикумарин, неодикумарин, фенилин. Эти препараты задерживают образование протромбина в печени. Они являются антагонистами витамина К, поэтому их называют антивитаминами К.
Длительность лечения заболевания тромбофлебит большая: рассасывание тромбов длится до 6 недель и более.
Гели, мази и другие препараты
К противосвертывающим средствам относятся также салицилаты и сульфаниламиды. Так, полезно применение аспирина, который к тому же обладает и противовоспалительным действием.
Для уменьшения боли и местного воздействия на пораженный участок наносятся гели и мази. Их применение упрощает лечение тромбофлебита. Для лечения тромбофлебита обычно используются такие мази и гели:
- Гепариновая мазь
- Троксевазин
- Индовазин
- Гепатромбин
- Троксерутин
- Лиотон 1000

Для внутреннего применения могут использоваться аналоги гелей и мазей такие как:
Так лечение тромбофлебита могут использовать Кардиомагнил. Препарат снимает воспаление и уменьшает отек, предотвращает побочные эффекты болезни, облегчает лечение тромбофлебита.
Антибиотики для лечения тромбофлебита
Полезно применение антибиотиков: оно предупреждает переход простой формы тромбофлебита в гнойную, при гнойных способствует локализации процесса, предупреждает осложнения. Но применять их на начальных этапах заболевания не рекомендуется. Обычно антибиотики назначают при гнойной форме тромбофлебита, при поражении артерии легкого. В таких случаях применяют:
При переходе простого тромбофлебита в гнойный, а особенно при образовании гнойника вокруг вены, следует производить разрезы, вскрывая и пораженную гнойным процессом вену.
Лечение тромбофлебита полиэнзимами
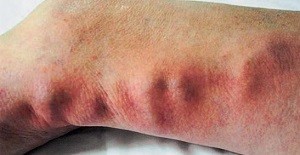 Полиэнзимные препараты часто используются в комбинации с другими лекарствами, что ускоряет лечение тромбофлебита. Такие медикаменты включают в себя различные активные ферменты как животного, так и растительного происхождения.
Полиэнзимные препараты часто используются в комбинации с другими лекарствами, что ускоряет лечение тромбофлебита. Такие медикаменты включают в себя различные активные ферменты как животного, так и растительного происхождения.
Наиболее популярным препаратом это группы можно назвать Вобэнзин. Более дорогой, но еще более эффективный аналог — Флогэнзим.
Лечение тромбофлебита полиэнзимными препаратами зависит от состояния больного и серьезности заболевания. Дозировка и длительность терапии определяется лечащим врачом.
Часто такие препараты назначают для профилактики после родов.
Обезболивающие противовоспалительные препараты при тромбофлебите
Лечение тромбофлебита сопровождается применением обезболивающих препаратов для уменьшения болевых ощущений и снятия воспаления.
Обезболивающие препараты, которые обычно применяют:
Так же могут применяться противовоспалительные препараты, такие как Ибурофен, Кетонал, Диклофенак.
Народное лечение тромбофлебита, нетрадиционная медицина
При тромбофлебите успешно применяется лечение пиявками. Лечебное действие пиявок объясняется отчасти отсасыванием застойной венозной крови. Основное же действие заключается в выделении пиявками вещества – гирудина, который, поступая в кровь, вызывает уменьшение ее свертываемости, устраняет спазм сосудов, благодаря чему быстрее рассасываются отеки. Не показано применение пиявок при острых гнойных тромбофлебитах.
При стихании острых воспалительных явлений показано грязелечение.
Лечение тромбофлебита хорошо дополнять компрессами и примочками местного действия. Для этих целей подходят полынь и папоротник с простоквашей, сок листьев сирени, мазь с окопником.
Лечение тромбофлебита нижних конечностей

Тромбофлебит нижних конечностей требует комплексного лечения.
При поражении тромбофлебитом поверхностных вен нижних конечностей используются компрессионные бинты, которые нужно снимать на ночь. Метод не применяется, если поражены глубокие вены нижних конечностей.
Тромбофлебит нижних конечностей требует обязательного назначения так называемых венотоников — препаратов, повышающих тонус и эластичность сосудов, укрепляющих его стенки. При проблемах с венами нижних конечностей обычно назначают такие венотоники:
Так же в обязательном порядке назначаются вышеперечисленные антикоагулянты, обезболивающие, нестероидные противовоспалительные препараты, а так же гели и мази.
Профилактика
Лечение тромбофлебита должен проводить опытный врач. Он продумывает терапию в зависимости от тяжести заболевания, назначает препараты и их дозировку.
Для того, чтобы флебит и тромбофлебит не могли развиваться — нужно исключить попадание инфекций, вовремя принимать препараты, если имеется повышенная свертываемость крови, при риске заболевания вовремя бинтовать конечности эластичным бинтом.
Флебит и тромбофлебит
Флебит – это остро возникшее подострое или хроническое воспаление стенки венозного сосуда.
Воспаление вены может возникнуть практически в любой области тела человека, но наиболее часто флебиты развиваются в венах ног, до 95% эпизодов, как осложнение варикозного расширения вен.
К наиболее жизнеугрожающим состояниям относится флебит воротной вены печени, вен головного мозга и лица.
Этиопатогенез
Воспаление венозной стенки может развиваться под воздействием всевозможных эндо- и экзогенных патогенных факторов.
В зависимости от этиологического фактора выделяют:
– аллергический флебит, который развивается как следствие аллергической реакции и имеет тенденцию к хроническому доброкачественному течению;
– болевой флебит, наиболее часто остро возникает после родов и поражает венозные сосуды ног, характеризуется интенсивными болями;
– мигрирующий флебит, преимущественно развивается у мужчин молодого возраста с поражением поверхностных вен верхних и нижних конечностей, иногда с вовлечением в патологический процесс артериальных сосудов, имеет склонность к продолжительному и рецидивирующему течению;
– церебральный флебит, наиболее часто возникает при воздействии инфекционного агента и развивается с поражением вен головного мозга;
– пилефлебит, или воспаление воротной вены печени, развивается как результат воспалительных процессов в брюшной полости, как осложнение острого аппендицита. В просвете вены практически всегда формируются мягкие гнойные тромботические массы, стенка вены подвергается некрозу. Процесс некроза распространяется на ветви печеночной вены, что сопровождается гибелью больших участков печени;
– флебит инфекционной этиологии – может возникнуть в любом венозном сосуде организма человека;
– асептический флебит – возникает вследствие механического раздражения внутренней оболочки венозного сосуда длительно находящимся в вене катетером, быстрого введения концентрированных гипертонических растворов, после введения агрессивных наркотических средств.
Наиболее часто флебиты нижних конечностей развиваются при варикозном расширении вен, следующую позицию по распространенности занимают флебиты, которые возникают как осложнение абсцессов, инфицированных ран или инфекционных заболеваний.
Воспаление венозной стенки может быть спровоцировано всевозможной инфекцией, но все же причиной воспаления наиболее часто является стафилококк.
Флебит может развиваться после химического ожога вены в результате случайного или преднамеренного внутривенного введения агрессивных химвеществ.
Клиническая картина
В зависимости от глубины поражения венозной стенки выделяют:
– перифлебит – воспаление преимущественно наружного слоя вены, распространяется от рядом расположенных тканей;
– эндофлебит – отличается относительно изолированным поражением внутреннего слоя вены, возникающем при ее травматизации или при быстром вливании раздражающих веществ, концентрированных растворов;
– панфлебит – воспаление распространяется на все слои венозной стенки и относится к одному из тяжелых поражений вен.
При остром флебите подкожной вены вена становится болезненной и уплотненной, кожа над ней гиперемирована, появляется локальная гипертермия. Довольно часто на коже появляются красные полосы по ходу воспаленных вен, имеющие вид тяжей.
В отдельных случаях наблюдается ухудшение общего состояния и нарастание температуры тела.
Хронический флебит поверхностных вен протекает со стертыми клиническими проявлениями и рецидивирующим течением.
Острый флебит глубоких вен отличается нарастанием температуры тела, болью и отеком в области воспаления или всей пораженной конечности. Кожные покровы пораженной конечности становятся молочно-белыми, при этом уплотнение кожных покровов не возникает.
Церебральный флебит отличается возникновением головной боли, артериальной гипертензии, неврологической симптоматики, которая имеет зависимость от области расположения венозных сосудов.
Пилефлебит (флебит воротной вены печени) отличается выраженной симптоматикой гнойной интоксикации. Общее состояние больного резко ухудшается, развивается общее недомогание, рвота, не приносящая облегчения, головная боль, приступообразные режущие боли в правом подреберье, нарастает желтушное окрашивание кожных покровов и иктеричность склер. Регистрируется гектическая лихорадка, которая сопровождается профузным потоотделением и выраженным ознобом.
Вялотекущее течение пилефлебита может наблюдаться при интенсивной антибиотикотерапии и сопровождаться синдромом Киари (увеличение размеров печени и селезенки, скопление жидкости в брюшной полости).
В периферической крови нарастает скорость оседания эритроцитов, лейкоцитоз с выраженным нейтрофилезом и смещением лейкоцитарной формулы влево. Биохимический анализ крови подтверждает нарушение функциональных печеночных проб, в моче – желчные пигменты.
Болезнь зачастую характеризуется тяжелым течением и угрозой смертельного исхода.
Флебит вен полового члена сопровождается появлением резких болей, половой член становится синюшным и отечным, при интенсивном отеке не исключается возникновение нарушения мочеиспускания.
Осложнения
В результате флебита довольно часто развивается тромбофлебит. Возникает опасность тромбоза пораженной вены.
В отдельных случаях флебит воротной вены может перейти в хроническое течение и спровоцировать печеночную или почечную недостаточность.
Тромбофлебит глубоких вен в остром периоде болезни может сопровождаться тромбоэмболией легочной артерии и, в конечном итоге, привести к смертельному исходу, а в дальнейшем, при хронизации процесса – к формированию хронической венозной недостаточности.
При флебите имеется большая опасность возникновения гнойных инфекционных осложнений (абсцедирование, флегмона).
Диагностика и дифференциальная диагностика
Диагноз флебита устанавливается на основании клинической симптоматики заболевания. Из аппаратных методов диагностики применяется дуплексное сканирование или ультразвуковая допплерография (в зависимости от области расположения патологического процесса). В более сложных случаях и для дифференцировки заболевания проводят магнитно-резонансную томографию, трансумбликальную портогепатографию, при помощи которой дополнительно можно получить, а затем исследовать содержимое портальной вены при пилефлебите.
Дифференциальную диагностику флебитов проводят с воспалительными и инфекционными заболеваниями в зависимости от анатомической области возникновения флебита.
К примеру, пилефлебит необходимо дифференцировать с тромбозом и эмболией сосудов брыжейки, абсцессом, гепатитом, брюшным тифом и паратифом, сыпным тифом, сепсисом, болезнью Киари. Церебральный флебит дифференцируют с внутричерепными инфекционными заболеваниями, арахноидитом, энцефалитом, менингитом, абсцессом головного мозга.
При флебите рекомендуется проведение системной консервативной фармако- и физиотерапии.
В более сложных случаях лечение флебита подкожных вен проводит флеболог в поликлинических условиях. При флебитах иных локализаций лечение должно проводиться в стационарных условиях.
При воспалении печеночной воротной вены первоочередные мероприятия направлены на выявление и устранение источника инфекции, осуществляется интенсивная антибактериальная и дезинтоксикационная терапия.
Пораженной конечности в обязательном порядке необходимо предоставить достаточный покой и возвышенное положение.
Больному назначаются фармпрепараты улучшающие трофику венозной стенки и нормализующие реологические свойства крови. Осуществляются нестероидная локальная и системная противовоспалительная фармакотерапия, физиотерапевтические методики лечебного воздействия.
После устранения острого воспалительного процесса или обострения хронического флебита нижних конечностей рекомендуется использование противоэмболического белья, гольф или эластичных бинтов.
В случае осложнения тромбоэмболией проводится оперативное лечение.
Прогноз при пилефлебите, церебральном флебите неблагоприятный. Смертность при пилефлебите превышает 90%.
Профилактика
Профилактические мероприятия всегда имеют зависимость от места возникновения флебита. Рекомендуется неукоснительно выполнять методику внутривенного ведения фармпрепаратов, своевременно выявлять и проводить лечение гнойничковых заболеваний кожи, воспалительных процессов и на первый взгляд незначительных инфицированных травм.
Необходимо исключить факторы, приводящие к спазму сосудов (курение, переохлаждение ног), в особенности лицам, которые уже перенесли данное заболевание.
Тромбофлебит
Тромбофлебит – это воспалительный процесс, развившийся в венозной стенке с формированием в просвете вены тромботических масс различной плотности, которые полностью или частично перекрывают просвет вены.
В настоящий период времени сохраняется достаточно высокий уровень тромботического поражения вен, особенно вен нижних конечностей.
Тромботическое поражение вен или венозный тромбоз – понятие, в которое включены такие формулировки как «тромбоз глубоких вен» и «тромбофлебит поверхностных варикозно расширенных вен».
Эпидемиология
Тромбофлебит глубоких вен нижних конечностей ориентировочно составляет 160 эпизодов на 100000 взрослого населения
Этиопатогенез
При сочетании неблагоприятных обстоятельств тромбофлебит может возникнуть в венах различной локализации, но наиболее часто патологический процесс развивается в сосудах нижних конечностей.
Тромбофлебит в преобладающем большинстве случаев развивается в варикозно расширенных поверхностных венах. Приблизительно в 10% эпизодов в патологический процесс вовлекаются глубокие вены.
Для развития тромбофлебита необходимо сочетание нескольких патогенных факторов:
– снижение скорости кровотока;
– изменение состава крови;
– повреждение стенки венозного сосуда;
– нервно-трофические или эндокринные нарушения;
Необходимо учитывать, что присутствие одного из факторов тромбообразования не всегда сопровождается появлением кровяных сгустков внутри сосуда, каждый из факторов отличается различной выраженностью тромбогенного эффекта.
Наиболее значимым фактором тромбообразования считается дисбаланс в свертывающей системе, который, в свою очередь, непосредственно зависит от большинства иных тромбообразующих факторов (первичные гиперкоагуляционные состояния, онкологические заболевания, затрудняющие венозный отток, травмы, беременность и период после родов, применение оральных контрацептивов).
Тромбофлебит зачастую развивается у пациентов с варикозным расширением вен, геморроем, новообразованиями, после инвазивных манипуляций на органах малого таза, в случаях продолжительной катетеризации вен и неудовлетворительного ухода за установленным венозным катетером, ранениях и травмах, внутривенных введениях антибиотиков или концентрированных растворов, иных фармсредств.
В нижних конечностях первично-тромботические массы начинают образовываться, по большей части, в пространствах под венозными клапанами в области икроножных мышц и в местах слияния вен, где изменения в свертывающей системы крови усиливаются из-за естественного замедления кровотока на этих участках.
После образования кровяного сгустка активизируются механизмы острого и хронического воспаления в венозной стенке и непосредственно в сгустке, что становится причиной увеличения, организации тромба и в дальнейшем – реканализации тромботических масс.
Основную роль в активизации данного процесса играют P- и E-селектины.
Клиническая картина
Тромбофлебит может иметь острое или хроническое течение. Если при впервые возникшем остром тромбофлебите пациент не получал квалифицированного лечения, возникает большая опасность того, что заболевание приобретет хроническое рецидивирующее течение.
Довольно часто острый тромбофлебит даже при своевременном и адекватном лечении может перейти в хроническое течение.
По характеру патологического процесса различают негнойный и гнойный тромбофлебит.
Острый тромбофлебит в системе поверхностно расположенных вен наиболее часто развивается в варикозно расширенных венах верхней трети голени и нижней трети бедра. Приблизительно в 95% эпизодов поражается основной ствол большой подкожной вены и ее притоков.
Пациента тревожит острая тянущая боль по ходу воспаленной вены, нарастающая при активных движениях, прикосновении к ней. Возможно нарастание температуры тела до субфебрильных значений. Отмечается локальная гиперемия кожи, имеющая вид полос. При ощупывании тромбированной вены определяется местное повышение температуры кожи и уплотненный болезненный тяж.
Острый тромбофлебит может развиваться в двух направлениях: при благоприятном течении симптоматика тромбофлебита постепенно угасает, выздоровление может наступить в сроки от 10-ти суток до 3-х и более месяцев.
У преобладающего числа больных просвет вены в дальнейшем восстанавливается, у отдельных пациентов результатом болезни может стать полная облитерация пораженной вены.
Процесс реканализации вены обычно проходит с повреждением клапанного аппарата и непосредственно венозной стенки, что в конечном итоге приводит вначале к клапанной, а затем и к венозной недостаточности.
Не исключается вариант неблагоприятного развития заболевания. В подобном случае воспалительный процесс переходит на глубокие вены или распространяется проксимально (восходящий тромбофлебит). Опасность тромбоза глубоких вен возрастает при варикозной болезни, которая сопровождается клапанной недостаточностью перфорантных вен (вен, через которые происходит соединение поверхностных и глубоких вен).
При вовлечении в воспалительный процесс глубоких вен развивается тромбофлебит глубоких вен (флеботромбоз), клинические проявления которого зависят от места тромбообразования.
В отдельных случаях флеботромбоз может иметь бессимптомное течение. Необходимо обратить внимание на то, что тромбофлебит глубоких вен достаточно серьезное и опасное заболевание, которое представляет большой риск смертельного исхода.
Самым опасным осложнением флеботромбоза является тромбоэмболия легочной артерии.
Исходом заболевания наиболее часто становится возникновение хронической венозной недостаточности.
Острый поверхностный и глубокий тромбофлебит нижних конечностей развивается преимущественно у больных, страдающих варикозным расширением вен. При варикозной болезни в большей части случаев поражаются обе нижние конечности.
При любом развитии тромбофлебита существует вероятность образования тромбов в глубоких и поверхностных венах другой, интактной нижней конечности – симультантный тромбоз поверхностных или глубоких вен.
Тромбофлебит вен нижних конечностей при варикозном расширении вен имеет несколько основных вариантов течения.
– Преимущественное поражение дистальных отделов большой или малой подкожных вен либо их притоков (тромботический процесс не достигает уровня коленного сустава при поражении большой подкожной вены, при поражении малой подкожной вены воспалительный процесс ограничен сафенопоплитеальным соустьем в проксимальном отделе).
Подобная локализация не сопровождается угрозой эмболии легочной артерии, и в дальнейшем тромбофлебит постепенно угасает или может трансформироваться в другие варианты течения заболевания.
– Тромбофлебитический процесс достигает до сафено-феморального или сафено-поплитеального соустья, при этом воспалительный процесс не затрагивает бедренную или подколенную вены. Приустьевый клапан на некоторое время способен ограничить распространение воспалительного процесса в проксимальном направлении.
Опасность эмболии легочной артерии при подобном течении может возникнуть в любое время.
– Преодолев устье ствола подкожной вены, тромбофлебитический процесс распространяется на глубокие вены нижней конечности. Верхушка образовавшегося тромба, как правило, полностью просвет вены не перекрывает, а флотирует в кровотоке бедренной или подколенной вены. Длина верхушки тромба может превышать 10 см, тело тромба прикреплено к венозной стенке только в проксимальной части подкожной вены.
Опасность эмболии легочной артерии, в том числе и со смертельным исходом, значительно возрастает, поэтому сафено-феморальное соустье при тромбофлебите называют «инкубатором смертельных эмболий».
Образовавшийся флотирующий тромб может стать эмболом или зафиксироваться на всем протяжении к венозной стенке, полностью или частично перекрыв просвет магистральной вены.
Прогрессирование тромбоза по глубоким венам в различных направлениях становится причиной формирования протяженной окклюзии бедренно-подвздошного сегмента.
– Тромбофлебит может не затрагивать приустьевые участки вен, но через несостоятельные перфорантные вены бедра или голени происходит распространение на глубокую венозную систему.
Угроза возникновения легочной эмболии при подобном развитии зависит от свойств образовавшегося тромба (флотирующий, фиксированный к венозной стенке или окклюзивный) в глубоких венах.
– Любое течение тромбофлебита может сопровождаться образованием симультантных тромбов в глубоких венах как пораженной, так и интактной конечности.
Диагностика
Клинические проявления тромбофлебита зависят от места формирования тромба, распространенности патологического процесса, продолжительности заболевания и интенсивности воспаления в прилегающих тканях.
При определении протяженности тромба во время проведении наружного осмотра ориентируются на дистальную точку болезненности по ходу вены, а не на границу уплотненного тяжа по ходу пораженного сосуда.
Проведение инструментальных методов исследования (ультразвуковое ангиосканирование, ультразвуковое дуплексное сканирование вен нижних конечностей с цветовым изображением кровотока) дают возможность определить локализацию и протяженность тромба, оценить состояние венозной стенки и степень сохраненного просвета тромбированной вены.
В случае подозрения на распространение тромбофлебита на вены малого таза возможно применение рентгеноконтрастной флебографии для более точного определения расположения верхушки тромба.
Лабораторные исследования не дают возможность определить границы распространения тромбофлебита, степень вероятности эмболии легочной артерии и имеют второстепенное значение.
Дифференциальная диагностика
Тромбофлебит вен нижних конечностей дифференцируют с кровоизлиянием в икроножные мышцы, периферическим невритом, миозитом, облитерирующим атеросклерозом, эндартериитом, эмболией артерий нижних конечностей, лимфангитом, рожистым воспалением, узловатой эритемой.
Проводимые комплексные лечебные мероприятия должны не допустить распространение тромбоза на глубокие вены, обеспечить быстрое устранение воспалительного процесса, предупредить возобновление заболевания.
При достоверно установленном тромбофлебите, отсутствии угрозы тромбоэмболии легочной артерии и распространения воспалительного процесса на глубокие вены возможно проведение лечения в амбулаторно-поликлинических условиях.
В случае возникновения первичного воспалительного процесса в большой подкожной вене бедра или в верхней трети бедра с распространением патологического процесса на малую подкожную вену или прогрессирование воспалительного процесса с дистально расположенных вен на эту область, необходимо безотлагательно госпитализировать пациента в хирургический стационар.
Стационарному лечению подлежат пациенты с симптоматикой тромбоза глубоких вен или при выявлении признаков, которые позволяют прогнозировать возможность тромбоэмболии легочной артерии.
Консервативное лечение предусматривает активный двигательный режим, пациенту необходимо избегать продолжительного стояния или сидения.
Ошибочно назначенный постельный режим способствует замедлению кровотока и прогрессированию тромбофлебита.
Системная консервативная терапия осуществляется с применением нестероидных противовоспалительных фармпрепаратов в комбинации со средствами, уменьшающими проницаемость венозной стенки.
Антикоагулянтную терапию рекомендуется проводить при симультантном тромбозе глубоких вен или при развитии восходящего тромбофлебита у пациентов с ограничением показаний для оперативного лечения, при возникновении посттромбофлебитического синдрома.
В первоначальные несколько дней заболевания рекомендуется локальное применение холода, эластичная компрессия больной конечности (эластичное бинтование), нанесение мазей, в составе которых содержатся нестероидное противовоспалительное средство и гепарин (категорически недопустимо применение мазевых компрессов, которые ограничивают теплоотдачу и могут способствовать прогрессированию заболевания).
После угасания воспалительных проявлений эластичное бинтование сменяют на компрессионное трикотажное белье.
Инвазивные методики лечения наиболее часто применяются при варикотромбофлебите. К абсолютным показаниям для оперативного лечения относится возникновение осложнений (распространение тромбоза на глубокие вены, угроза развития тромбоэмболии легочной артерии).
Способы и методики хирургического вмешательства в каждом определенном случае определяются строго индивидуально после тщательного анализа развития заболевания (область распространения и продолжительность заболевания, наличие сопутствующих заболеваний).
Оперативные методики лечения условно подразделяют на минимально необходимые (выполняются по абсолютным показаниям практически любому контингенту больных) и те, которые проводятся при определенных условиях и считаются полноценным методом лечения варикотромбофлебита.
Профилактика
К мерам профилактики заболеваний вен нижних конечностей относятся продолжительные пешие прогулки, специальные виды гимнастики, плавание (особенно для лиц, у которых трудовая деятельность связана с продолжительным нахождением в положении стоя или сидя, подъемом тяжестей). Пациентам следует избегать ношения стесняющей одежды, узкой обуви с высоким каблуком.
К факторам риска возникновения хронических болезней вен относится ожирение, поэтому необходимо постоянно контролировать вес тела, в рационе питания должно содержаться достаточное количество свежих овощей и фруктов, рекомендуется ограниченное употребление в пищу острых и соленых блюд, которые могут способствовать отечному синдрому.
Для медицинских работников основополагающим принципом профилактики тромбофлебитов является наиболее раннее выявление и полноценное лечение начальных проявлений хронических болезней вен.
Применять внутривенное введение лекарственных средств только при состояниях, когда отсутствуют иные пути его применения (внутримышечный, субкутанный, энтеральный), ограниченное использования вен нижних конечностей для катетеризации и внутривенных вливаний.
Пациентам с варикозным расширением вен рекомендуется использование специального компрессионного белья или компрессия нижних конечностей при помощи эластичного бинтования, которые улучшают функционирование мышечно-венозного насоса голени и существенно уменьшают количество депонированной крови в конечности, в которой развился тромбофлебит.
Источники: http://zdravotvet.ru/simptomy-i-lechenie-tromboflebita-ven-nizhnix-konechnostej/, http://chtoikak.ru/tromboflebit-i-flebit-prichiny-simptomy-lechenie.html, http://www.piluli.kharkov.ua/encyclopedia/article/flebit-i-tromboflebit/