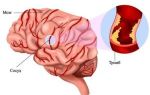
Тромбофлебит подвздошно бедренной вены
Тромбоз подвздошной вены: как победить болезнь?
Илеофеморальный тромбоз или же тромбоз подвздошной вены — патология, которая заключается в развитии тромбообразования в нижних конечностях. Как правило, развитие данного заболевания происходит по причине блокировки гемодинамики в области бедренного и подвздошного сегментов посредством тромботических масс.
Эта патология является более опасной, нежели тромбоз поверхностной вены нижней конечности из-за того, что подвздошная вена расположена гораздо выше и поэтому более высокий риск отрыва тромба и образовании тромбоэмболии легочной артерии.
Причины возникновения патологии
Так, как и в других случаях тромбоза, ведущим механизмом развития заболевания является замедление гемодинамики, нарушение процессов свертываемости ткани, повреждение сосудистой стенки. Развитие тромбоза происходит по причине возникновения одного или же нескольких факторов. Также существуют так званые пусковые механизмы, проявление которых приводит к возникновению тромбоза подвздошной вены:
- длительное соблюдение строгого постельного режима;
- ранее перенесенные травмы;
- инфекции бактериальной этиологии;
- синдром длительного внутрисосудистого сдавливания;
- прием противозачаточных средств, которые провоцируют возникновение сбоя в работе эндокринной системы;
- послеродовой период;
- наличие опухолевого образования в полости малого таза;
- аневризмы в области бедренной, подвздошной артерий и брюшной части аорты;
- наличие хорионэпителтомы;
- образование подколенных кист;
- ятрогенные повреждения сосудов;
- образование забрюшинного фиброза.

Наиболее частой причиной возникновения тромбоза подвздошной вены является застой в сосудах, который проявляется при течении беременности, недостаточности венозных клапанов или же длительной иммобилизации тазовой области.
Симптомы патологии
Если у пациента наблюдается илеофеморальный синдром, то можно будет заметить его следующие проявления:
- возникновение сильной отечности, преимущественно в области нижних конечностей;
- изменение цвета кожи в области верхней части бедра и полости малого таза. Кожные покровы могут поменять окраску как на синий, так и на багрово-красный;
- возможно появление небольших коричневых точек, которые не исчезают при надавливании;
- появление болевого синдрома, который локализуется в области нижних конечностей и/или паху, с течением времени эти ощущения могут усиливаться;
- возможно повышение температуры тела.
Стадии тромбоза подвздошной вены
Течение этого заболевания разделено на две стадии, которые характеризуются совершенно разными клиническими признаками и проявлениями:
- Продромальная стадия проявляется в виде сильных болей, которые могут иметь разнообразную локализацию: начиная от области пах аи заканчивая верхней третью бедра. В некоторых случаях болевые ощущения могут проявляться в области живота, в пояснице и на стороне пораженной конечности. Пациенты обычно характеризуют боль как тупую или ноющую. Помимо этого наблюдается систематическое повышение температуры. Подобные клинические проявления возникают в случае периферического развития патологии.
- Стадия выраженных клинических проявления протекает более выражено. Как правило, наиболее часто встречаемой триадой является коллаборация: изменения окраски кожи, появление отека и присутствие отечности. Боль может ощущаться в различных участках: паховая, бедренная области, нижняя часть живота, в области крестца и даже в икроножной мышце. Характер боли разлитой и интенсивный. Отек распространяется на всю нижнюю конечность: начиная от паховой складки и заканчивая областью голеностопа. Иногда отечность может распространяться и на область одной из ягодиц. Как правило, отечность тканей приводит к сжатию сосудов и нарушению гемодинамики в определенном участке. В дальнейшем это чревато появлением спазмов, ишемии в области конечностей, резких не проходящих болей, отсутствии пульсации на бедренной артерии и исчезновении чувствительности из-за нарушения трофики и отмирании как мышечной, так и нервной ткани.

Диагностика заболевания
При запущенности процесса наличие тромбоза подвздошной вены можно будет выявить посредством лишь объективного обследования, но на ранних стадиях, как правило, проявляются следующие методы:
- дуплексное сканирования для оценки гемодинамики;
- рентгенография сосудов с добавлением контрастного вещества(по нисходящему или восходящему типу);
- сканирование с добавлением фибриногена;
- радионуклидное сканирование сосудов может быть проведено лишь в случае индивидуальной непереносимость пациентом рентгеноконтрастных препаратов.
Лечение тромбофлебита
При течении тромбоза подвздошной вены всем пациентам рекомендуется придерживаться строгого постельного режима, так как любые активные движения могут поспособствовать усилению кровотока в области пораженного участка и дальнейшему отрыву тромба. Не лишним будет подкладывание каких-либо подушек под конечности для улучшения оттока крови у уменьшения отечностей на нижних конечностях. Если работа сердечно-сосудистой системы находится в норме, то рекомендуется употреблять не менее 2-3 литров воды в день.
Для лечения тромбофлебита в обязательном порядке назначают ведение прямых антикоагулянтов для разжижжения крови и снижения ее свертывающей способности. При возникновении вопроса о том, как лечить тромбоз наружной подвздошной вены антикоагулянты — препараты первой необходимости. Введение антикоагулянтов может быть противопоказано при наличии свежих ран, язв желудка и двенадцатиперстной кишки, открытых форм туберкулеза, различных заболеваниях почек, печени. Самым жестким противопоказанием является ранее выявленный сниженный показатель скорости оседания эритроцитов и количества тромбоцитов в крови.
Мои пациенты использовали проверенное средство, благодаря которому можно избавится от варикоза за 2 недели без особых усилий.
При стойком повышении температуры или подозрении на возникновение гнойного тромбофлебита применяют антибиотики. Для оказания рассасывающего действия на тромбы применяют препарата с выраженным фибринолитическим действием: Фибринолизин, Трипсин, Химотрипсин.

Профилактика тромбоза подвздошной вены
Для того чтобы заранее предотвратить возможное появление тромба необходимо на протяжении всей жизни следить за режимом питания, соблюдением здорового сна, проведении систематических тренировок и т.д. Также необходимо избавиться от существующих вредных привычек.

При начальном течении заболевания нужно сразу же начать придерживаться профилактических мер, которые заключаются в уменьшении возможных осложнений. В них входят исключение различных факторов риска, которые провоцируют образование тромбоза, нормированный режим активности и правильно подобранное лечение на ранних стадиях патологии.
Для того чтобы лечение прошло успешно необходимо при первых ощущениях боли, появлении отечности обращаться к квалифицированному специалисту, который с точностью сможет диагностировать заболевание, назначить дальнейший курс лечения и дать определенный прогнозы на возможный исход заболевания.
Проверенный способ лечения варикоза в домашних условиях за 14 дней!
Тромбоз подвздошно-бедренного сегмента
Изолированный тромбоз общей бедренной, наружной и общей подвздошных вен наблюдается редко, так как они представляют собой единую магистраль, основной путь венозного оттока из нижней конечности. Поэтому клинику тромбоза этих вен целесообразно рассматривать как подвздошно-бедренный (илиофеморальный) тромбоз. Тромбоз этих сегментов вен имеет общие патогенетические факторы, сходную клиническую картину и единую лечебную тактику.
Тромбоз этой локализации может носить восходящий характер (с глубоких вен голени) и центральный путь развития (с тазовых вен).
По данным большинства авторов, острый подвздошно-бедренный тромбоз в 2-3 раза чаще наблюдается у женщин, причем эта статистика относится в основном к центральным путям развития тромбоза. При периферических путях заболеваемость мужчин и женщин примерно одинаковая. Возрастной состав больных самый различный, однако общепризнанным является тот факт, что у детей венозный тромбоз — явление крайне редкое. При периферических путях развития частота левостороннего и правостороннего тромбоза примерно одинаковая, при центральном происхождении левостороннее поражение наблюдается в 4,5 раза чаще, чем правостороннее.
Так как при восходящем тромбозе блоку подвздошных вен предшествует тромбоз общей бедренной вены, то следует остановиться сначала на клинической картине тромбоза общей бедренной вены, который всегда имеет яркую клиническую симптоматику. Он характеризуется прежде всего внезапным отеком всей конечности, так как блокируется устье глубокой вены бедра и выключается большинство основных коллатералей. Момент появления отека всей конечности в ряде случаев расценивается врачом и больным как начало заболевания. При осмотре конечности имеется цианоз кожных покровов, интенсивность которого увеличивается к периферии. Через несколько дней венозный стаз может уменьшиться в связи с тем, что включаются коллатеральные пути оттока. В верхней трети бедра, в паховой области и в области лобка наблюдается усиление рисунка подкожных вен. Этот симптом имеет важное значение для определения верхней границы тромбоза. Болевой синдром более выражен при первичном тромбозе общей бедренной вены, когда заболевание начинается с острых болей в паховой области, затем появляются отек и цианоз конечности. При пальпации определяется резкая болезненность в верхней трети бедра, увеличение паховых лимфоузлов.
При центральных путях развития подвздошно-бедренного венозного тромбоза тромбоз магистральных вен таза вначале может иметь скрытое течение. Это обусловлено степенью нарушения гемодинамики. Если тромб небольшого диаметра при распространении его с внутренней подвздошной вены имеет пристеночный характер, то выраженных изменений гемодинамики не наблюдается. Единственным проявлением такого тромбоза может быть внезапная эмболия легочной артерии. Распространенный тромбоз подвздошно-бедренного сегмента приводит к резкому нарушению венозного оттока с соответствующей клинической картиной.
Болевой синдром имеет свои особенности. Обычно появляются боли в пояснично-крестцовой области, в нижних отделах живота и в конечности на стороне поражения; начинаются чаще исподволь и носят тупой, ноющий характер. Боли такой локализации при отсутствии других признаков тромбоза вен нередко служат причиной диагностических ошибок. Боли в пояснично-крестцовой области и в нижних отделах живота обусловлены несколькими факторами: растяжение стенок тромбированных вен таза, гипертензия в магистральных венах таза и их притоках, перифлебит с вовлечением в воспалительный процесс множества нервных окончаний. Боли в нижней конечности обусловлены венозной гипертензией ниже места окклюзии. Продромальная стадия длится от 1 до 28 дней, в среднем 5-7 дней.
Стадия выраженных клинических проявлений характеризуется сильным болевым синдромом, отеком и изменением окраски конечности. Боли в нижней конечности обусловлены как собственно тромбозом, так и венозной гипертензией дистальнее места окклюзии и могут носить локализованный и диффузный характер. Наиболее патогномоничным симптомом острого илиофеморального тромбоза является отек всей конечности, который развивается очень быстро. При периферических путях развития тромбоза отек носит «восходящий» характер, при центральных — отек всей конечности наступает сразу или носит «нисходящий» характер, т.е. вначале увеличивается в объеме бедро, затем голень. Как показали исследования, происхождение отека конечности при остром илиофеморальном тромбозе обусловлено венозным стазом и нарушением лимфооттока вследствие поражения лимфатических коллекторов. Роль поражения лимфатической системы в патогенезе острого тромбоза магистральных вен безусловна и была рассмотрена выше. В зависимости от локализации и протяженности блока лимфатических коллекторов возникает или регионарный лимфостаз, или распространенный отек конечности, наружных половых органов, ягодиц и передней брюшной стенки на стороне поражения. Этими особенностями поражения лимфатической системы можно объяснить изолированный отек бедра, который держится порой длительное время, и «нисходящий» характер отека конечности. Отек конечности может наблюдаться и при других заболеваниях, с которыми приходится дифференцировать подвздошно-бедренный венозный тромбоз.
Острый лимфостаз, который может послужить причиной ошибочной диагностики, как правило, бывает вторичным и развивается вследствие предшествующего рожистого воспаления, пахового лимфаденита или поражения паховых узлов опухолевым процессом. Острый лимфостаз или лимфедема конечности, обусловленная хроническим нарушением лимфообращения по тем или иным причинам, имеет свои отличительные особенности. Они не сопровождаются болевым синдромом, изменением окраски кожных покровов и усилением венозного рисунка, а отек имеет плотный характер.
Отеки нижних конечностей при сердечной недостаточности, как правило, развиваются постепенно, имеют двусторонний характер, начинаются с дистальных отделов конечности, не сопровождаются болевым синдромом и усилением венозного рисунка.
Дополнительную информацию в дифференциальной диагностике дают данные флебографического исследования и флеботонометрии.
Изменение окраски кожных покровов конечности является одним из основных симптомов острого илиофеморального тромбоза. Окраска кожи может изменяться от бледной до выраженного цианоза. Усиление рисунка подкожных вен на бедре и особенно в паховой области служит важным симптомом венозного илиофеморального тромбоза, но появляется он после уменьшения отека конечности. Следует помнить, что и у здоровых людей венозный рисунок может быть выраженным. Поэтому нужно рассматривать его сравнительно со здоровой конечностью.
Из других симптомов следует отметить наблюдающийся в ряде случаев псоит, повышение кожной температуры на пораженной конечности и общую температурную реакцию. Общее состояние больного, как правило, страдает мало, и ухудшение состояния обусловливается или тем заболеванием, на фоне которого развился тромбоз, или осложнениями тромбоза.
Стадия выраженных клинических проявлений длится от одного до нескольких месяцев.
Необходимо также помнить о так называемой «псевдоэмболической» форме венозного тромбоза. Особенностью этой формы является выраженный артериальный спазм, в связи с чем заболевание протекает по типу эмболии или тромбоза подвздошной или бедренной артерии. Ошибочная диагностика при этом возможна в 17,5% случаев. В отличие от венозного тромбоза для тромбоэмболии артерий характерно внезапное начало. Боль локализуется преимущественно в дистальных отделах конечности, где отмечается также анестезия кожи и отсутствие движений в пальцах стопы и в голеностопном суставе. Отек развивается поздно и ограничивается областью голени. Подкожные вены заполнены слабо и спадаются при поднятии конечности. Окраска кожи бледная или отмечается пятнистый цианоз.
«Тромбоз подвздошно-бедренного сегмента» и другие статьи из раздела Заболевания сосудов
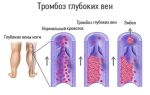
Тромбоз глубоких вен нижних конечностей — симптомы и принципы лечения
 Тромбоз глубоких вен нижних конечностей возникает в результате воспаления венозных стенок и формирования тромба. Нижние конечности поражаются чаще всего, что обусловлено застаиванием крови в венах ног. Различают первичный тромбоз с непрочной фиксацией тромба — флеботромбоз, и вторичный тромбоз — тромбофлебит, характеризующийся прочным присоединением тромба к воспаленной венозной стенке. Нередко первичный и вторичный тромбозы сочетаются: в области головки тромб прикреплен плотно, а остальная его часть (хвост) удерживается слабо. При неблагоприятном течении болезни возможен:
Тромбоз глубоких вен нижних конечностей возникает в результате воспаления венозных стенок и формирования тромба. Нижние конечности поражаются чаще всего, что обусловлено застаиванием крови в венах ног. Различают первичный тромбоз с непрочной фиксацией тромба — флеботромбоз, и вторичный тромбоз — тромбофлебит, характеризующийся прочным присоединением тромба к воспаленной венозной стенке. Нередко первичный и вторичный тромбозы сочетаются: в области головки тромб прикреплен плотно, а остальная его часть (хвост) удерживается слабо. При неблагоприятном течении болезни возможен:
- отрыв тромба или его части с заносом в кровяное русло;
- закупорка кровеносного сосуда.
Оба состояния смертельно опасны.
 Опасность тромбоза глубоких вен заключается в том, что нередко первым его симптомом служит тромбоэмболия легочной артерии (ТЭЛА). Классическое протекание болезни наблюдается лишь у 50% больных, у которых отмечаются:
Опасность тромбоза глубоких вен заключается в том, что нередко первым его симптомом служит тромбоэмболия легочной артерии (ТЭЛА). Классическое протекание болезни наблюдается лишь у 50% больных, у которых отмечаются:
- чувство тяжести в нижних конечностях, распирающие боли по ходу вен;
- выраженный отек голени или всей ноги;
- высокая температура (39 о С и выше);
- разница температур пораженной конечности и здоровой ноги, больная конечность на ощупь горячее.
Первые два дня симптомы проявляются не явно. У больного отмечаются незначительные боли в икроножных мышцах, при движении усиливающиеся. Наблюдается отек нижней трети голени, болезненность при пальпации. Диагноз подтверждают проведением тестов:
- Хоманса — тыльное сгибание стопы вызывает боль в голени;
- Ловенберга — при сдавливании голени больной ноги аппаратом для измерения давления, боль возникает при значениях артериального давления (АД) 80/100 мм рт. ст., на здоровой ноге боль чувствуется при АД 150/180 мм рт. ст.
Тромбирование всех глубоких вен нижней конечности
Процесс тромбирования глубоких вен приводит к усилению симптомов, появлению новых признаков заболевания:
- резкая боль;
- чувство напряжения и распирания в конечности;
- высокая температура тела;
- сильный отек голени, синюшность (цианоз) кожи.
Тромбоз бедренной вены
По мере прохождение тромба по глубоким венам наблюдаются:
- отек бедра;
- боль при пальпации по ходу вены.
Чем выше располагается тромбированный участок, тем сильнее выражены отек, цианоз и боль.
Тромбоз на уровне бедренной и подвздошной вены (илеофеморальный тромбоз)
Этот вид особенно опасен риском ТЭЛА. Заболевание развивается резко, нога отекает от стопы до паховой складки. Цвет конечности может быть:
- молочно-белым — белая флегмазия (от гр. phlegmasia — воспаление, набухание), вызванная рефлекторным спазмом артериол;
- синюшным — синяя флегмазия (болезнь Грегуара), возникшая в результате переполнения венозных капилляров кровью.
При синей флегмазии исчезает пульсация артерий, в конечности возникают сильнейшие рвущие, распирающие боли. Конечность сильно увеличивается в объеме от стопы до паховой складки. Кожа окрашивается в почти черный цвет, на ней появляются пузыри с геморрагической жидкостью, при полной непроходимости венозных сосудов возможна венозная гангрена.
Белая флегмазия характеризуется внезапным началом, острыми болями, онемением и похолоданием конечности, нарастанием отека и снижением подвижности и чувствительности пальцев стопы. Пульсация артерий исчезает в результате спазмирования артерий больной конечности в сочетании с тромбозом.
Восходящий тромбоз нижней полой вены
Этот тяжелый вид тромбоза, при котором восходящий тромб закупоривает тазовые вены. Цианоз кожи и отек распространяются на здоровую конечность и на нижнюю часть тела.
Образованию тромба в просвете венозного сосуда способствуют три основных фактора:
- травма внутренней стенки сосуда;
- повышенная свертываемость крови;
- медленный ток крови.
Основная причина тромбоза заключается в повышенной свертываемости крови. Этот фактор может изменяться в зависимости от состояния пациента, но если показатели свертываемости постоянно выше нормы, то вероятность тромбоза возрастает многократно. К группе риска относятся факторы:
- пожилой возраст;
- болезни сердечно-сосудистой системы;
- сахарный диабет;
- онкологические заболевания;
- ожирение;
- перенесенные операции;
- беременность.
Развитие тромбоза запускается повреждением стенки венозных сосудов, в результате которого происходит выделение фактора, запускающего агрегацию тромбоцитов и формирование кровяного сгустка (тромба).
Диагностика
- Ультразвуковое допплеровское исследование, а также дуплексное сканирование — ультразвуковые методы исследования, позволяют определить подвижность и протяженность тромба, оценить степень сужения вен, характер прикрепления кровяного сгустка к стенке вены, позволяют наблюдать движения верхней части тромба в такт дыханию. Метод определяет скорость кровотока и состояние клапанов.
- Флебография — точный способ определения присутствия тромба в вене, имеет решающее значение для оценки флотирующих тромбов, прикрепленных верхушкой к стенке сосуда.
- Радионуклидное исследование — в вену вводят радиоактивное вещество, на тромбоз указывает отсутствие участков контрастирования, расширение глубоких вен.
- Магнито-резонансная флебография — видны дефекты наполнения вены и тромбированные участки, на которых сигнал отсутствует.
- Импедансная плетизмография — характер кровенаполнения вен определяется по изменению электрического сопротивления тканей.
Лечат тромбозы консервативным методом с применением лекарственной терапии и с помощью оперативного вмешательства.
Консервативное лечение
В остром периоде лечение тромбоза глубоких вен проводится в хирургическом стационаре, больному назначают на 10 дней постельный режим. Лечение длительное, первичные больные лечатся до 6 месяцев, при вторичном обострении болезни продолжительность лечения составляет не менее года. Пациенту назначается:
- Внутривенная инъекция гепарина в течение 10 дней;
- противовоспалительные средства;
- тромболитики в начальных стадиях, на поздних сроках лечения не применяют, поскольку возможны фрагментация тромба;
- двигательная активность против застаивания крови — назначение лечебной физкультуры после стихания болей;
- конец кровати со стороны ног приподнять на 20 градусов.
Оперативное вмешательство
- Катетер Фогарти. Специальный зонд применяется при слабой фиксации тромба в первые пять дней.
- Кава-фильтр. Самофиксирующийся фильтр устанавливается в нижней полой вене. Формой фильтр напоминает перевернутый зонтик с отверстиями, предназначен он для того, чтобы не пропустить тромб или его части в общее кровяное русло.
- Пликация нижней полой вены. Стенка сосуда прошивается металлическими скрепками.
- Тромбэктомия — хирургическая операция позволяет избавить пациента от тромба, проведение вмешательства ограничивается сроками: после возникновения тромба должно пройти не более недели. На более поздних сроках возникают деструктивные изменения венозных стенок и клапанов, препятствующие проведению операции.
Меры профилактики
После перенесенного тромбоза назначается компрессионное белье, антикоагулянты типа варфарина под постоянным контролем свертываемости крови. Применение компрессии назначается врачом, поскольку при плохом венозном оттоке бинтование или применение эластичного трикотажа может быть неоправданно. Назначение компрессии — сужать вены, ускоряя в них кровоток. Схема ношения компрессии подбирается индивидуально. При низкой степени риска ТЭЛА пациенту рекомендуется двигательная активность.
Для профилактики тромбоза назначают препараты, снижающие агрегационную способность тромбоцитов. Кроме того, при тромбозе глубоких вен пациент должен соблюдать диету, назначенную врачом, ограничить употребление соли, уменьшить количество животных жиров, полностью отказаться от курения. Пациенту рекомендуют увеличить количество овощей и фруктов, ввести в рацион природные источники салицилатов, разжижающих кровь — клубнику, изюм, вишню, чернослив, зелень. Употреблять в пищу чеснок, имбирь, рыбий жир.
Недолеченный тромбоз у 50% пациентов в течение трех месяцев способен вызвать ТЭЛА, поэтому к лечению нужно отнестись добросовестно. Адекватная терапия снижает это число до 5%. Нелеченные флеботромбозы у 1/5 пациентов приводят к ТЭЛА, летальность которой составляет в данном случае 10-20%. Своевременное лечение снижает смертность в 10 раз.
Смотрите видеозапись передачи о тромбозе глубоких вен:
Источники: http://lechenieus-varikozus.ru/тромбоз-подвздошной-вены-как-победит/, http://www.medeffect.ru/phlebolog/angio-0081.shtml, http://flebos.ru/bolezni/tromboz-glubokix-ven-nizhnix-konechnostej/