Тромбофлебит после операции что будет
Раньше встанешь — раньше выйдешь! Нужно ли вставать после операции
Я думаю, что многие слышали о том, что хирурги обычно заставляют своих пациентов вставать чуть ли не сразу после операции. Бытует мнение, что циники-врачи просто бездушные люди – нет бы отлежаться недельку-другую после операции. Так нет, чуть ли не палкой заставляют самому вставать и идти на процедуры, перевязки и т.д. Сегодня я хочу развенчать этот миф.
Да, действительно, мы настоятельно рекомендуем (делаем предложение, от которого нельзя отказаться, если Вы знаете, о чём это я) вставать почти сразу. Например, если операцию по удалению аппендикса (аппендэктомия) сделали утром, то уже к вечеру рекомендуется больному вставать и прохаживаться возле койки, можно пройти в туалет и т.д. Если операция произведена на других органах брюшной полости (не червеобразный отросток), то к вечеру больному разрешают поворачиваться в постели, утром – садиться, а через сутки – прохаживаться вокруг койки.
Вены — достаточно нежные и легкоранимые анатомические образования. Стенки их значительно тоньше, чем у артерий такого же диаметра. Давление крови в венах значительно ниже, поэтому менее развит средний (мышечный) слой. Вены менее устойчивы к сдавливанию извне и к травмам, они легко вовлекаются в воспалительный процесс даже без участия микроорганизмов. Кроме того, в венах есть клапаны, повреждение которых и застой крови в зоне их расположения способствуют возникновению тромбов.
Гораздо сложнее, чем в артериях, осуществляется и движение крови по венам. По артериям кровь толкают мощные сокращения левого желудочка. Из ног и нижней половины туловища кровь возвращается к сердцу снизу вверх, против силы тяжести. Что же способствует этому нелегкому процессу? В первую очередь — работа мышц. Их регулярные сокращения при ходьбе и физических упражнениях вызывают сдавливание глубоких вен. Клапаны, имеющиеся в венах, позволяют крови течь только к сердцу. Этот механизм, называемый мышечно-венозной помпой, выполняет, по сути, роль второго периферического венозного сердца. Он очень важен для нормального функционирования кровообращения. Помогают возвращаться крови к сердцу отрицательное давление, возникающее в грудной полости при дыхательных движениях диафрагмы и стенок грудной клетки, а также передаточная пульсация артерий, лежащих рядом с венами.
Например, при любой хирургической операции в кровоток из тканей поступает большое количество тканевого тромбопластина — вещества, стимулирующего свертывание крови. Чем тяжелее и обширнее операция — тем больше выброс этого вещества. То же происходит и при любой травме. Этот механизм сформировался в древнейшие времена, и без него человечество, как биологический вид, просто не выжило бы. Иначе любая травма у наших далеких предков, да и у нас, заканчивалась бы смертью от кровотечения. Организму, как целостной системе, безразлично, что нанесло рану — когти саблезубого тигра или скальпель хирурга. В любом случае происходит быстрая активизация свертывающего потенциала крови. Но этот защитный механизм зачастую может играть негативную роль, поскольку создает у оперированных больных предпосылки для образования тромбов в венозной системе.
В первые сутки после операции больному трудно вставать, двигаться и ходить. Значит, выключается работа мышечно-венозной помпы и замедляется венозный кровоток. При травмах, кроме того, приходится накладывать гипсовые повязки, скелетное вытяжение, соединять отломки костей металлическими штифтами, что резко ограничивает физическую активность пациента и способствует возникновению тромбоза. Частота его после хирургических операций на органах брюшной полости может достигать 25-40%. Даже длительный перелет в тесном самолетном кресле, с согнутыми в коленях ногами, при вынужденной малоподвижности, может спровоцировать тромбоз вен («синдром эконом-класса»).
Таким образом, любое хирургическое вмешательство, любая травма, беременность, роды, любое заболевание, связанное с малоподвижностью пациента, недостаточностью кровообращения, могут осложниться венозным тромбозом и легочной эмболией. Именно это и объясняет столь высокую частоту венозных тромбоэмболических осложнений даже в странах с хорошо развитой медициной.
Коварство венозного тромбоза еще и в том, что его клинические проявления не вызывают у больного ощущения большой беды. Отек ноги, боли, обычно носящие умеренный характер, лёгкая синюшность конечности не пугают больных, и порой они даже не считают нужным обратиться к врачу. При этом тромб без всякого предупреждения может через несколько секунд оторваться от стенки вены, превратиться в эмбол и вызвать тяжелейшую тромбоэмболию легочных артерий с непредсказуемым исходом. Вот почему легочную эмболию воспринимают как «гром среди ясного неба» не только пациенты, но и врачи.
К счастью, не каждый венозный тромбоз осложняется тромбоэмболией, хотя их число и очень велико. Опасны так называемые флотирующие тромбы. Это такой вариант тромбоза, когда верхушка тромба омывается кровью с трех сторон и фиксирована к стенке вены лишь в одной точке у основания. Тромб колышется в токе крови при любом резком движении, кашле, натуживании, легко отрывается и «летит» в легочную артерию. Выяснить, какой тромб угрожает легочной эмболией, а какой — нет, при обычном осмотре больного невозможно. Для этого нужны специальные инструментальные методы исследования.
Тромбоэмболией легочных артерий называют заболевание, при котором плотные сгустки крови (тромбы), сформировавшиеся в магистральных венах, отрываются от стенки сосуда, с потоком крови попадают в правые отделы сердца и далее в легочные артерии. Тромб, который мигрирует по сосудам, называют эмболом.
В результате тромбоэмболии легочных артерий (особенно — массивной, под которой понимают закупорку как минимум одной из главных легочных артерий) катастрофически нарушаются работа сердца, легочный кровоток и газообмен. При этом правый желудочек как бы «захлебывается» кровью, поступающей по полым венам, прокачать которую через закрытое тромбом легочное артериальное русло он не в состоянии. Больной испытывает сильнейшее удушье, боли за грудиной, резкую слабость. Появляется синюшность верхней половины туловища, падает артериальное давление, и весьма вероятен быстрый летальный исход.
К счастью, далеко не всегда в легкие попадают большие (массивные) тромбоэмболы. Если их размеры невелики, они нарушают кровоток лишь в долевых или сегментарных легочных артериях, что проявляется симптомами инфаркта легкого (боли в грудной клетке, усиливающиеся при дыхании, кашель, кровохарканье, повышение температуры тела). Иногда подобная «мелкая» эмболия может вообще никак не проявляться до тех пор, пока повторные эпизоды не приведут к более тяжелым изменениям легочного кровотока.
Легочная эмболия не самостоятельное заболевание, которое внезапно развивается среди полного здоровья. Ей обязательно предшествует возникновение венозного тромбоза. Особенно опасны тромбы, сформировавшиеся в бассейне нижней полой вены: в глубоких венах таза и нижних конечностей. Борьбу с тромбоэмболией легочных артерий следует начинать на дальних рубежах — с лечения, а лучше с предотвращения венозного тромбоза.
Я думаю, теперь Вы поняли, почему нельзя залёживаться в постели, даже если испытываете боль после операции, слабость.
Борьба со смертельно опасной тромбоэмболией легочных артерий — это борьба в первую очередь с острыми венозными тромбозами. Разумеется, гораздо эффективнее предупредить тромбоз, чем его лечить. Вот почему к проблеме профилактики венозных тромбоэмболических осложнений сейчас приковано внимание врачей самых разных специальностей, фармакологов, патофизиологов и биохимиков. Вот почему хирурги, онкологи, гинекологи, врачи лечебной физкультуры так настойчиво пытаются поднимать своих больных с постели на следующий день после операции, а то и в тот же день, чтобы сделать несколько шагов по палате (зачастую выслушивая от своих пациентов обвинения во всех смертных грехах). Весьма кстати вспоминается в данном случае расхожая фраза «движение — это жизнь». Вот почему малотравматичные эндоскопические операции вызывают такой интерес у хирургов, а активные методы лечения травм — у травматологов.
Из фармакологических средств, предотвращающих тромбозы, лучше всего зарекомендовали себя так называемые низкомолекулярные гепарины (клексан, фраксипарин, фрагмин и др.), вводимые в профилактических дозах перед операцией и в первые дни после нее. Комплексное применение физических и фармакологических мер позволяет снизить число легочных эмболий в 5-7 раз, хотя, к сожалению, и не исключает их полностью.
Раннее вставание больного после операции способствует снижению вероятности тромбообразования, а значит, и тромбоэмболии легочной артерии – снижение риска внезапной смерти
Для предупреждения развития тромбоза в венах ног после операции у людей с повышенным риском тромбообразования (старше 50 лет, варикозная болезнь, сахарный диабет, сердечная недостаточность, предполагаемая длительность операции более 2 часов и т.д.) за полчаса до операции вводят специальные препараты на основе низкомолекулярного гепарина (фраксипарин, клексан и др.).
Из немедикаментозных средств применяется тугое бинтование ног эластичным бинтом сразу после операции
Я надеюсь, что общий смысл сказанного был понятен. Так что, ещё раз хочу напомнить:
Тромбофлебит после операции: что делать?
Возникновение тромбофлебита после операции чаще всего вызвано повреждением венозной стенки при обеспечении плановой инфузионной терапии. Незначительная ранка, нанесенная иглой или катетером становится причиной начала заболевания. Уплотнение или болезненные ощущения при пальпации в области вены — повод обратиться к врачу — флебологу. После соответствующей диагностики специалист подберет оптимальный способ избавления от недуга.
Тревожные симптомы
Поскольку болезнь требует немедленного лечения, срочное обращение к врачу необходимо, если:
- ощущается тянущая боль по ходу вены;
- меняется цвет кожи в месте проблемного сосуда;
- появилась отечность конечности;
- наблюдается слабость, повышение температуры, головная боль.
Консервативный метод лечения тромбофлебита
Лечиться можно амбулаторно. Основные действия врачей направлены на снятие локального воспалительного процесса, особенно в начале заболевания. В этом периоде необходимо носить бандаж, сформированный эластичными бинтами, которые по мере облегчения состояния заменяют на медицинский трикотаж. Это гольфы, колготы и чулки 2 — 3 компрессионного класса.

Одновременно проводится и медикаментозное лечение несколькими группами фармацевтических препаратов:
- Неспецифическое противовоспалительное действие окажут Ортофен, Ибупрофен, Бутадион и Реопирин.
- Противовоспалительные нестероидные препараты — Диклофенак или Кетопрофен в виде геля, а также в форме инъекций или ректальных свечей.
- Гепарин — тромболитическое и противовоспалительное действие. Рекомендуют чередовать с предыдущей группой.
- Антиагреганты — для снижения эластичности мембран эритроцитов, что обеспечивает легкое прохождение через капилляры. Высокоэффективны на первых этапах свертываемости крови. К ним относят Аспирин, Тиклопидин, Курантил, Трентал, Клопидогрель.
- Если же тромбофлебит после операции имеет болевое проявление, назначают препараты, обладающие спазмолитическим действием, например, Пентоксифиллин. Кроме того, по — прежнему применяют с целью обезболивания местный холод.
- Производные Рутина — имеют противовоспалительное действие, уменьшают отек, судороги и боли ( Троксевазин, Рутозид ). Для достижения быстрого снятия воспаления используют Троксерутин, но длительное употребление может вызвать раздражение ЖКТ.
- Ферменты — помогут снять отеки и поспособствуют растворению тромбов. Такими препаратами являтся Вобэнзим и Флобэнзим.
Важно! Лекарственные средства и дозы их применения должен назначать врач! Не стоит забывать о физиотерапии, которая подразумевает под собой использование:
- ультрафиолетовое излучение — как обезболивающая процедура в острой стадии болезни. Обычно назначается на десять дней;
- облучение красным лазером или лампой Соллюкс — активизирует дыхание клеток, расширяет сосуды;
- замечательный эффект дают радоновые ванны;
- аппликации — озокеритовые и паранофиновые;
- электрофорез с Гепарином и раствором Димексида — до 10 процедур.

По свидетельствам врачей — клиницистов следует, что тромбофлебит нижних конечностей после операции занимает первенство среди трудностей постнатального периода. Прежде всего, в группу риска попадают пациенты с варикозной болезнью, инфекционными заболеваниями, применяющие гормональные препараты или контрацептивы.
Последствия тромбофлебита
Прогрессирующий поверхностный тромбофлебит распространяется на систему глубоких вен. Установить опасность тромбоэмболии поможет процедура УЗИ. Нередко тромбоз вен после операции требует обратно же экстренного хирургического вмешательства (тромбэктомии) в области живота, таза или в нижних конечностях. Мои пациенты использовали проверенное средство, благодаря которому можно избавится от варикоза за 2 недели без особых усилий.
Другие методы лечения тромбоза глубоких вен:
- Тромболизис (растворение препаратами тромботических масс);
- Имплантация кава-фильтра, служащего препятствием для проникновения тромбов;
- Венозная ангиопластика;
- Шунтирование или стентирование.
Лучшим способом профилактики тромбофлебита при варикозной болезни по — прежнему является своевременное избавление от варикозных вен. Главное — держать ситуацию под контролем.
Проверенный способ лечения варикоза в домашних условиях за 14 дней!
Тромбофлебит после операции
Тромбофлебит, развивающийся после операции, характеризуется малым числом симптомов, их неспецифичностью, недостоверностью.
Иногда первым признаком тромбоза служит стремительно развивающаяся тромбоэмболия легочной артерии с летальным исходом.
Если тромбоз нижних конечностей после операции вовремя не определен, не назначено лечение, это приведёт к развитию повторного образования тромбов.
Пациентам хирургического профиля назначаются мероприятия, предупреждающие тромбоз.
Предрасполагающие факторы
Существуют клинические и патогенетические факторы, которые служат группой риска по развитию тромбообразования в послеоперационном периоде. К ним относятся:
- Возраст пациента старше 40 лет.
- Паралич скелетной мускулатуры, продолжительная иммобилизация в связи с травмой, повлекшие длительную обездвиженность.
- Онкологические заболевания.

Группы риска
По степени риска развития тромбоза пациентов подразделяют на три большие группы.
Высокий риск: наличие множественных факторов, пожилой возраст, особенно после перелома, инсульта. При отсутствии профилактических мер летальность в этой группе достигает 1%, развитие тромбоза глубоких вен голени отмечается в 40 % случаев.
Группа среднего риска: больные старше 40 лет, с нормальной массой тела, перенесшие обширные операции без длительного обездвиживания, сопутствующего паралича нижних конечностей, злокачественных новообразований, варикозной болезни, не принимающие эстрогенные препараты.
При отсутствии адекватной профилактики у таких пациентов развивается тромбоз глубоких вен нижней конечности в 10 — 20% случаев. Частота летальных исходов — 0,4%.
Низкий риск осложнений отмечается у пациентов с сохраненными двигательными функциями, нормальной массой тела, не получающих лечения гормональными препаратами, которым проводились небольшие операции без осложнений. Тромбоз глубоких вен голени составляет 2%, риск появления тромбоэмболии с летальным исходом — до 0,002%.
Предрасположенность к появлению тромбоза обусловлена нарушениями свертывающих факторов крови. Повышается устойчивость к активированному белку С, снижается количество антитромбиновых фракций, нарушается активация плазмина. Способствует тромбообразованию появление в крови специфических антител при системных коллагенозах, тромбоцитопатиях.
Клинические проявления
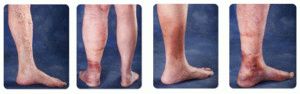
На начальных стадиях тромбофлебит нижних конечностей после операции проявляется острой болью по ходу вен, небольшой отечностью на ноге. Сопутствующими симптомами являются слабость, общее недомогание. Возможен резкий подъём температуры тела, озноб. При осмотре видны красные линии в проекции поражённой вены. Кожа нижней конечности сине-багровая, отечная.
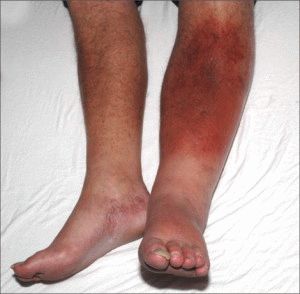
При поражении глубоких вен через 2-3 суток на ноге, из-за развития коллатерального кровотока, появляется сосудистая сетка. Больной стремится удержать ногу в приподнятом положении, так чувствуется облегчение. Глубокий вдох, кашель вызывают усиление боли.
Когда развивается восходящий тромбоз, тромб смещается по бедренной вене, появляется отек бедра, боль в ноге по ходу сосуда.
При развитии тромбоэмболии легочной артерии развивается клиническая картина острой сердечной, сосудистой недостаточности. Снижается артериальное давление, резко учащается пульс, нарушается сердечный ритм. Больные жалуются на острую боль в грудной клетке, чувство нехватки воздуха.
Восходящий тромбоз глубоких сосудов вызывает острую сосудистую недостаточность, приводящую к развитию инсультов, появлению параличей, парезов, острых психотических расстройств.
Характерной клиникой тромбоза сосудов брыжейки служит выраженная острая боль в области живота. Болевой синдром сочетается с тошнотой, рвотой, жидким стулом. Появляется примесь крови в стуле.
Консервативная терапия послеоперационного тромбофлебита:
-
Пациенту назначается постельный режим в острой фазе болезни. Пораженная нижняя конечность фиксируется в приподнятом положении на специальной шине. Проводится эластичное бинтование конечностей, наложение компрессов с противовоспалительными и рассасывающими мазями.

Лечение осложнений, как ТЭЛА, тромбоз мезентериальных сосудов проводят в условиях реанимации и интенсивной терапии.
При закупорке магистральных сосудов проводится оперативное лечение. Цель — восстановление проходимости просвета сосудов.
После операции необходимо эластичное бинтование поражённой конечности.
Предупреждение развития тромбозов
Профилактика появления после операции тромбофлебита проводится с использованием невысоких дозировок гепарина.
Схема введения больному гепарина следующая: за 2 часа до операции пациенту вводят под кожу 5000 ЕД гепарина. Продолжают инъекции каждые 12 часов после завершения операции до перевода пациента на амбулаторный режим или полной выписки. Назначение гепарина в небольших дозах снижает частоту осложнений после оперативных вмешательств в три раза. Риск развития тромбоэмболии легочной артерии с летальным исходом снижается на 50% при профилактике малыми дозами гепарина.
Менее эффективно в профилактике тромбоза глубоких сосудов нижних конечностей применение декстрана – полисахарида с высокой молекулярной массой. Для профилактики ТЭЛА это средство эффективно. Но декстран не получил применения в профилактике послеоперационных осложнений из-за высокой стоимости, нередких побочных эффектов в виде анафилаксии. Применение декстрана противопоказано в ряде послеоперативных вмешательств.
Назначение с профилактической целью препаратов на основе салициловой кислоты неэффективно.
Механическая профилактика
Немедикаментозным способом профилактики является назначение периодической компрессии. Метод удобен тем, что не повышает риск развития кровотечений.
Разработаны специальные пневматические компрессионные приспособления для дозированной компрессии. Обеспечивают сдавливание извне, уменьшают застойные явления в нижних конечностях, стимулируют естественный фибринолиз. Прерывистая компрессия показана пациентам хирургического профиля, входящего в группу риска по развитию тромбоза вен нижних конечностей. Эффективность применения малых доз гепарина и дозированной компрессии приблизительно равная.
Для снижения риска развития тромбоза глубоких вен нижних конечностей применяется компрессионное белье — чулки, гольфы, колготы.
Источники: http://www.medicinform.net/surgery/surg_pop20.htm, http://lechenieus-varikozus.ru/тромбофлебит-после-операции-что-дела-3/, http://otnogi.ru/bolezn/tromboz/tromboflebit-posle-operacii.html