Тромбофлебит после склеротерапии лечение
Осложнения склеротерапии вен нижних конечностей: классификация, причины
Стойко Ю.М. 1 д.м.н., профессор, Мазайшвили К.В. 2 д.м.н., профессор, Харитонова С.E. 1 к.м.н., Цыплящук А.В. 1 к.м.н.
1 Кафедра хирургии с курсами травматологии, ортопедии и хирургической эндокринологии Национального Медико-хирургического Центра им. Н.И. Пирогова, Москва.
2 Кафедра факультетской хирургии медицинского института Сургутского государственного университета, Сургут.
Долгие годы хирургия являлась основным методом лечения пациентов с хроническими заболеваниями вен нижних конечностей. Однако значительная операционная травма, нередкие осложнения, необходимость госпитализации и длительное ограничение трудоспособности больных являются неизбежным атрибутом флебэктомии. Метод склеротерапии лишен этих недостатков. Обзор направлен на анализ возможных осложнений после проведения склеротерапии вен нижних конечностей.
Простота и коммерческий успех метода склеротерапии способствовали повсеместному применению данного метода в России с начала 90-х годов. Метод склеротерапии позиционировался как альтернатива стандартной операции. Но через некоторое время возникло некоторое разочарование у врачей и их пациентов в применении данного метода. Анализ ситуации привел к выводу, что склеротерапия — это метод, предполагающий рецидив заболевания. А это значит, что он занял весьма незначительную нишу, которая для большинства хирургов не представляла интереса. В этой нише склеротерапия продолжала развиваться и совершенствоваться лишь благодаря энтузиазму врачей, применявших этот метод. Постепенное совершенствование техники, внедрение ультразвукового контроля на всех этапах лечения вывело склеротерапию на качественно новый этап развития.
Одним из основных принципов современной флебологии является достаточный радикализм при минимальной агрессии [15, 21]. Этим требованиям вполне отвечает метод склеротерапии, который позволяет достичь хороших эстетических и функциональных результатов, а с технической точки зрения доступен и относительно прост [5, 8, 11, 12]. Амбулаторный характер процедуры следует отнести к числу наиболее важных преимуществ склеротерапии [7, 22, 27, 41, 47, 52, 53]. Эффективность и безопасность склеротерапии возросли благодаря внедрению ультразвукового контроля и использованию пенной формы препарата, а также улучшению качества самих склерозантов [2, 22, 37, 48]. При этом чем шире применялся метод склеротерапии в повседневной хирургической практике, тем чаще врачам хирургам приходится сталкиваться с ее негативными последствиями и осложнениями.
Ошибки, которые неизбежно возникают в работе хирурга, приводят к опасности развития осложнений. Если осложнение возникло в результате медицинских вмешательств, следует говорить о ятрогении. Осложнения, возникающие в результате какой-либо ошибки или погрешности в ходе лечебного процесса, следует отнести к детерминированным (от лат. determino — определяю). Осложнения, возникающие вследствие случайного стечения обстоятельств, предугадать которые невозможно, следует отнести к стохастическим (от греч. στοχαστικός «умеющий угадывать»). Последний вариант следует рассмотреть особо. При этом не следует забывать, что любая манипуляция в руках одного хирурга может не повторяться в руках других как по своей эффективности, так и по безопасности. В таблице 1 представлены варианты стохастических и детерминированных осложнений, наиболее часто встречающихся в клинической практике. Некоторые из них заслуживают более подробного рассмотрения.
Гнойные осложнения после проведения склеротерапии встречаются достаточно редко, чаще всего в результате случайного стечения обстоятельств. Основная часть осложнений приходится на воспалительные явления в зоне волосяного фолликула [35]. Крайне редко встречается гипертрихоз в зоне введения склерозирующего вещества, который имеет временный характер [21].
К стохастическим осложнениям склеротерапии можно отнести синдром Николау (embolia cutis medicamentosa), частота встречаемости которого менее чем 0,01% случаев; клинически выражается в формировании обширных некрозов в зоне инъекций [14].
Синдром Николау не следует путать с мелким некрозом кожи в месте инъекции: в основном локальный некроз встречается при склерооблитерации телеангиэктазий. Иногда его возникновение не связано с нарушением техники проведения склеротерапии (в результате паравазального введения препарата высоких концентраций, случайных инъекций в кожные артериолы и артериовенозные анастомозы, реактивного спазма сосудов, неадекватной чрезмерной компрессии) [1, 14, 26, 32]. По мнению De Faria J.L. и Moras J.N. (1963), следует помнить, что вероятность инъекции в артериовенозный анастомоз значительно повышена, т. к. 2/3 всех телеангиэктазий ассоциированы с кожными артериолами [1]. Аллергические реакции встречаются примерно в 0,3% случаев, чаще проявляются крапивницей или бронхоспазмом [9]. Эти реакции на сегодняшний день относятся к плохо прогнозируемым осложнением. Ортостатический коллапс — это вегетативная реакция, иногда его ошибочно принимают за анафилактический шок. Ортостатический коллапс чаще проявляется у гипотоников и проходит без дополнительных лечебных мероприятий [9].
Тромбоз глубоких вен и тромбоэмболия легочной артерии заслуживают отдельного внимания, ввиду своих катастрофических последствий, однако их относят к редким осложнениям после проведения склеротерапии, по данным разных авторов встречаются у 1% больных [14, 46]. Тромбоэмболия легочной артерии (ТЭЛА) развивается вследствие фрагментации тромба в глубокой венозной системе. По данным Баешко А.А. и др. (2012),
Осложнения после склеротерапии







Общая информация
Склеротерапия – это одна из наиболее распространенных методик лечения варикозного расширения вен с помощью введения в них специальных препаратов (склерозантов), под воздействием которых стенки вен слипаются, сращиваются и на их месте затем образуется рубцовая ткань.
Как и любое другое медицинское вмешательство в организм, склеротерапия имеет определенные показания и противопоказания, а также возможные осложнения после процедуры, которые делятся на местные и сосудистые.
Местные осложнения после склеротерапии
Болевые ощущения
Одно из наиболее распространенных осложнений после склеротерапии, непосредственная причина появления которого окончательно не определена.
Боль чаще всего появляется ночью, когда пациент находится в состоянии покоя.
Преодолеть болевые ощущения можно с помощью анальгетиков. Прекращению болей также способствует активная ходьба.
Данное осложнение чаще всего возникает при манипуляции с венами, расположенными ниже голеностопного сустава, если концентрация вводимых препаратов была слишком высокой, а компрессионное белье использовалось некорректно.
Осложнение со временем проходит самостоятельно.
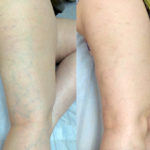
Гиперпигментация
Потемнение кожи над венами, которые подверглись склеротерапии, является одним из наиболее распространенных местных осложнений после данной процедуры.
Примерно у 10-30% пациентов в течение первых недель после процедуры кожа над склеротизированным сосудом окрашивается в темно-коричневый цвет, который может держаться до года, после чего, как правило, самостоятельно регрессирует. Довольно редко гиперпигментация сохраняется на более долгий срок.
Язвы и рубцы
Осложнение, вызываемое внесосудистым введением склерозантов под кожу. Если количество попавшего под кожу препарата велико, это может привести к некрозу тканей кожи в области процедуры.
Язва, как правило, безболезненна и устраняется в течение нескольких недель с помощью наложения сухой повязки и поддержания хорошей компрессии на данном участке кожи. Рубцы требуют дополнительного специального лечения.
Парестезия
Онемение кожи в области проведения склеротерапии, причиной которого является воздействие препарата на поверхностный нерв.
Лечения не требует, самостоятельно проходит в течение нескольких месяцев.
У некоторых пациентов может наблюдаться индивидуальная непереносимость вводимых в вену склерозантов. В очень редких случаях может наблюдаться потеря сознания и даже анафилактический шок.
Поэтому при проведении склеротерапии необходим тщательный предварительный анамнез, в том числе аллергологический.
Если же аллергия все же возникла, как правило, она довольно легко лечится антигистаминными препаратами.
Сосудистые осложнения после склеротерапии
Тромбофлебит поверхностных вен
Осложнение после склеротерапии, вызванное, как правило, некорректным наложением компрессионного бандажа или неправильным его ношением пациентом, когда бандаж скатывается, образуя острый, травмирующий поверхностные вены, край.
Особенно часто подобное осложнение развивается склеротерапии вен верхней трети бедра, промежности или ягодичной складки.
Избежать поверхностного тромбофлебита можно, размещая прокладку выше верхнего края бинта вдоль большой подкожной вены, что создает постепенный переход от сжатой вены к несжатой и снижает риск повреждения вены краем бинта.
Если поверхностный тромбофлебит все же случился, он устраняется повторным бинтованием, наложении резиновой прокладки поверх тромбированной вены, а также интенсивной ходьбой.
Тромбофлебит глубоких вен
Довольно редкое осложнение, встречающееся чаще всего у пациентов, которые в прошлом уже переносили тромбоз глубоких вен.
Ограниченный тромбофлебит
Осложнение после склеротерапии, возникающее в тех случаях, когда не получилось полностью освободить вену во время введения склерозанта, а также в случае некорректной компрессии в области инъекций.
Ограниченный тромбофлебит лечится корректной компрессией и активной ходьбой.
Вторичные телеангиоэктазии
Довольно частое осложнение (примерно 15% от общего количества), проявляющееся в виде тонких внутрикожных сосудов красного цвета (телеангиоэктазий), возникающих после склеротерапии.
Чаще всего телеангиоэктазии самостоятельно исчезают в течение нескольких месяцев после процедуры склеротерапии.
Реабилитация после склеротерапии вен нижних конечностей
Варикоз является одним из самых распространенных заболеваний хронического характера в современном мире. Это обусловлено образом жизни человека. Суть болезни заключается в потере вен своей эластичности и образовании своеобразных узлов, а местами и вздутия.
Причин развития заболевания более чем достаточно. Часто человек попросту не догадывается об опасностях, ведь патология развивается достаточно медленно и незаметно для него. Наиболее часто недуг поражает женщин, у мужчин отклонение встречается гораздо реже.
Наиболее распространенным видом варикоза является поражение нижних конечностей. Существует несколько причин, являющихся основными ключевыми механизмами развития болезни. К ним относят генетическую склонность, высокую гормональную активность, высокое давление в венозном русле. Эти причины практически всегда являются условием развития патологии, но в совокупности с другими второстепенными факторами вероятность возникновения болезни повышается в разы. К ним относятся:
- курение сигарет;
- увлечение спиртными напитками;
- наличие расстройства стула;
- употребление медикаментов, способствующих запорам;
- наличие гиподинамии;
- постоянное ношение тесной и неудобной обуви;
- прием определенных препаратов.
Именно эти причины в комплексе способны стать спусковым механизмом развития болезни вен. Если человек уже заболел, следует незамедлительно начинать лечение. Существует масса методик, способных предотвратить усугубление нарушения, а также облегчить состояние. Среди них и склеротерапия.
О чем в этой статье:
Показания и противопоказания к применению
Процедура склеротирования вен нижних конечностей делается безболезненно, а вероятность возникновения травм равна нулю.
На сегодняшний день эта методика наиболее эффективная в борьбе с отклонением. По отзывам она помогает не только убрать вздутие вен, но и облегчить состояние больного.
Результат ее проведения заключается в том, что сосуды, склеиваясь, образуют фиброзный тяж, способный рассосаться, никак не влияя на организм. Методика коррекции подбирается исходя из степени тяжести состояния.
 Целесообразность ее проведения определяет только врач в ходе осмотра и детального обследования. Сама суть процедуры заключается в том, что в пораженную вену вводится специальное вещество, склеивающее ее.
Целесообразность ее проведения определяет только врач в ходе осмотра и детального обследования. Сама суть процедуры заключается в том, что в пораженную вену вводится специальное вещество, склеивающее ее.
Для проведения процедуры необходимо определить показания к ее применению. Основным показанием является наличие варикозного расширения вен. Кроме этого существует еще несколько случаев, при которых проведение терапии крайне необходимо.
К показаниям для проведения склеротерапии относят:
- первые стадии заболевания при поверхностном поражении вен нижних конечностей;
- возможность применения в комплексе с хирургическим вмешательством, через 3 недели после операции;
- наличие лимфангиомы, сосудистых сеточек;
Даже при варикозном расширении вен, когда поражена нижняя конечность, имеются противопоказания к проведению такой процедуры. Они делятся на несколько групп: относительные запреты, и абсолютные.
Абсолютные предусматривают запрет на проведение методики в любом случае, а относительные лишь при некоторых обстоятельствах.
О противопоказаниях сообщит врач и убедится, что проведение процедуры пациенту ничем не грозит. К абсолютным противопоказаниям относят:
- Непереносимость медикаментов используемых при процедуре.
- Наличие некомпенсированного сахарного диабета.
- Наличие в анамнезе острой недостаточности легких и сердца.
- Тромбы с глубоким поражением вен.
- Тяжелые формы печеночной и почечной недостаточности.
- Атеросклероз с поражением сосудов нижних конечностей.
- Беременность и лактационный период.
Эти показатели должны стать абсолютным запретом на проведение лечебной методики. В таких случаях применяют другие более безопасные методы терапии, помогающие восстановить состояние вен.
Подготовка и проведение процедуры
Перед самой процедурой необходимо придерживаться специальных правил. Они помогут не только провести безболезненную операцию, но и улучшить эффект от нее.
Если эти советы проигнорировать, то больному терапия не пойдет на пользу, а напротив, возможно возникновение осложнения после склеротерапии.
Перед проведением следует сдать ряд анализов, помогающих точно определить степень поражения и возможность проведения.
После этого врачи рекомендуют:
- отказаться от алкогольных напитков;
- не курить;
- не употреблять медикаменты, способные повлиять на степень коагуляции крови;
- не пользоваться косметическими процедурами, способными повредить кожный покров.
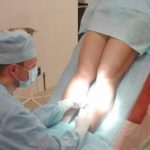 Проводится сама манипуляция на операционном столе. Ноги располагают таким образом, чтобы они были немного выше, чем голова. Таким образом склерозант будет действовать наиболее эффективно. По времени эта методика длится не более 60 минут. За это время можно сделать не менее 10 уколов. Лекарство вводится в вену с помощью шприца с тонкой иглой.
Проводится сама манипуляция на операционном столе. Ноги располагают таким образом, чтобы они были немного выше, чем голова. Таким образом склерозант будет действовать наиболее эффективно. По времени эта методика длится не более 60 минут. За это время можно сделать не менее 10 уколов. Лекарство вводится в вену с помощью шприца с тонкой иглой.
Если процедуру проводят на венах более глубоких, то необходим контроль ультразвуковым аппаратом. Таким образом следят за тем, чтобы вещество не попало в рядом находящиеся ткани. После самой процедуры ноги обматывают эластичным бинтом. Сразу после манипуляции можно носить специальные чулки.
В течение 14 дней нужно придерживаться практически постельного режима, избегать долгого нахождения в вертикальном положении. В течение месяца не рекомендуется посещать бани, сауны и принимать горячие ванны.
Склеротерапия вен бывает:
- Микросклеротерапией. Для ее использования применяется самая простая техника. Используют ее на самых первых этапах нарушения.
- Эхосклеротерапией. Применяется в случае глубокого поражения вен.
Помимо этого существует метод пенной склеротерапии. Препараты, вводящиеся в вену, превращаются в пену.
Этот вид процедуры отличается наибольшей эффективностью и применяется на всех этапах заболевания.
Последствия и осложнения терапии
 Из-за того, что препарат активно действует на сосудистые стенки, пациент во время процедуры может чувствовать жжение, а при касании к вене ощущение напоминает тяж. После истечения полугода тяж просто рассосется.
Из-за того, что препарат активно действует на сосудистые стенки, пациент во время процедуры может чувствовать жжение, а при касании к вене ощущение напоминает тяж. После истечения полугода тяж просто рассосется.
Иногда можно наблюдать некоторые изменения после процедуры, но они в большинстве случае благополучно проходят.
Наличие тяжелых последствий после проведения процедуры практически исключено.
В основном к легким последствиям относят:
- наличие пигментных пятен вдоль вен — могут не пропадать в течение 12 месяцев после процедуры, иногда после склеротерапии болит вена;
- ощущение зуда после процедуры, пройдет в течение 2 дней;
- во время физических нагрузок отмечается появление ранок, небольших болей и кожного шелушения;
- при попадании вещества на кожный покров можно наблюдать небольшой ожог на том месте;
В течение нескольких месяцев сосудистая сетка пройдет сама собой, никаких дополнительных манипуляций не требуется.
Эти проявления встречаются достаточно часто, но имеют краткосрочный характер. Иногда встречаются тяжелые последствия склеротерапии. Они возникают из-за несоблюдения правил, или нарушения проведения процедуры. К таким можно отнести ожог тканей, находящихся вблизи сосудов. Если склерозант смешается с кровью, возможно образование тромба. Когда больной нарушает правила, необходимые для периода после процедуры, возможно образование тромбофлебита. Такие сложные процессы встречаются достаточно редко и являются следствием неосмотрительности человека и пренебрежения алгоритмом проведения процедуры.
Достаточно часто человек не знает, как вести себя после склеротерапии, как ухаживать за конечностями. Врач должен объяснить принципы улучшающих восстановление, чтобы осложнений удалось избежать полностью, а итог проведения процедуры был позитивным.
Чтобы исключить негативное действие больному следует придерживаться таких правил:
- Ежедневно прогуливаться на свежем воздухе не менее 1 часа.
- Первые 3 дня после процедуры пациент должен избегать нагрузок физического характера.
- 2 месяца после проведения процедуры следует избегать горячих ванн, саун и бань.
- Носить эластичные бинты, или компрессионные штаны/чулки.
- Регулярно проходит обследование у специалиста, чтобы прослеживать динамику выздоровления и, при необходимости вносить коррективы в образ жизни.
Источники: http://www.remedium.ru/doctor/surgery/detail.php?ID=70555, http://www.biokrasota.ru/plastic/oslozhneniya_posle_skleroterapii.html, http://varikoz.com/oslozhneniya/posledstviya-skleroterapii.html