Тромбофлебит после склеротерапии признаки
Флебология (лечение варикозного расширения вен)

Склеротерапия
Компрессионная склеротерапия является средним по степени воздействия методом и находится в промежуточно положении между оперативным и консервативным методами лечения варикоза. В настоящее время компрессионная склеротерапия вышла на новый уровень эффективности, и это привлекает к ней повышенное внимание со стороны флебологов.
Компрессионная склеротерапия используется уже много лет в США и европейских странах и считается классическим амбулаторным методом лечения начальных стадий варикоза. Применение такого вида склеротерапии помогло избежать значительного количества осложнений и запущенных форм варикозной болезни.
При компрессионной склеротерапии в варикозную вену вводится вещество-склерозант, которое вызывает склерозирование стенки сосуда. Это вещество вызывает ожог химического рода, из-за которого стенка вены асептически воспаляется, затем склеивается и рубцуется. В результате сосуд «исчезает», оставляя вместо себя рубцовый тяж.
Часто применяется методика фоам-форм (пенной) склеротерапии (Foam-Form).
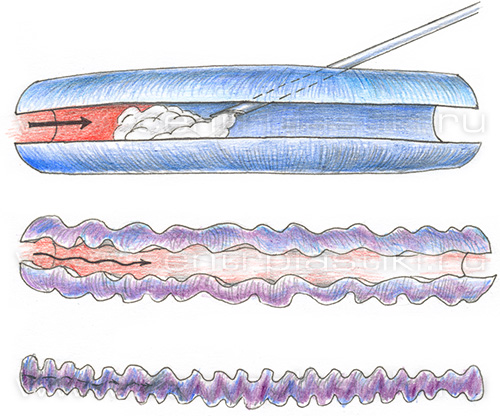
Склерозант вводится в виде пены, которая в ряде случаев имеет преимущества перед введением склерозанта в жидком виде.
Методика получения пены для выполнения склеротерапии разработана доктором Лоренцо Тессари, а технология лечения варикозной болезни этим методом была отработана его учеником Аттилио Кавецци и применяется с 2002 года.
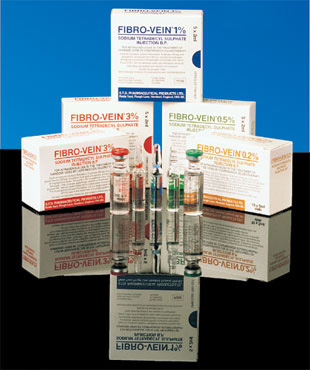
Все склерозанты могут быть разделены на 3 группы: детергенты (полидоканол (ПОЛ, Этоксисклерол), натрия тетрадецилсульфат (Фибро-Вейн); осмотические растворы (натрия салицилат 30 и 40%, натрия хлорид 10% и 20%, сахароза 5%, фенол 1%, декстроза 66%); и химические склерозанты (глицерин, этанол, 4% полииодный йод).
Особенностью осмотических препаратов является их неизбирательное действие и повреждение всех клеток, в том числе и клеток крови. В ряде случаев эти препараты могут проникать сквозь стенку сосуда в окружающие ткани, вызывая некроз.
Поэтому при использовании данного типа склерозантов требуется большая осторожность. Инъекции этих препаратов достаточно болезненны.
Химические склерозанты (этанол) эффективен при лечении артерио-венозных мальформаций, то есть сосудистых образований с большой скоростью кровотока, при этом требуются высокие концентрации препарата (30%), но похожего эффекта можно добиться использованием полидоканола. Частым осложнением введения этанола является образование некроза мягких тканей.
При введении Фибро-Вейна отмечается умеренная болезненность, некроз кожи может развиться при экстравазации раствора в концентрации более 1%, редко в качестве побочных реакций отмечаются аллергические реакции и гиперпигментация.
ПОЛ – безболезнен при введении, при экстравазации 1% не вызывает некроза кожи, реже развивается гиперпигментация, редко аллергические реакции. При этом эффективность равна Фибро-Вейну.

В нашей стране в настоящее время зарегистрированы и разрешены к применению для склеротерапии следующие вещества-склерозанты: полидоканол (этоксисклерол, Германия), (Фибро-Вейн, Англия). Их применение имеет доказанную эффективность и безопасность при соблюдении правил выполнения склерозирования.
Показания к склеротерапии
Склеротерапия может быть отдельным способом лечения варикоза, а также применяться в качестве дополнения к хирургическим методам, в том числе:
• варикоз на ранних стадиях, при котором отсутствует патологический венозный сброс из глубоких вен в поверхностные;
• небольшие варикозные вены, которые сохраняются или появляются вновь после операции, эндоваскулярной лазерной коагуляции, радиоволнового лечения;
• ретикулярные вены (сосудистая сеточка), телеангиэктазии («сосудистые звездочки»), также в случаях, когда нет вертикального или горизонтального рефлюкса.
При склерозировании ствола большой подкожной вены и крупных варикозных притоков часто развивается как острый тромбофлебит, так и реканализация.
При этом последующее хирургическое лечение таких вен гораздо более травматично для пациентов.
Противопоказания к склеротерапии
• пациентам с ограничением физической активности, поскольку после склерозирования необходимо ходить в течение часа;
• беременным и кормящим;
• лицам с аллергией к склерозантам, с большой осторожностью – пациентам с бронхиальной астмой и аутоиммунными заболеваниями;
• лицам со склонностью к тромбозам любой локализации;
• при сочетании варикоза с выраженной недостаточностью клапанов основных стволов подкожных или перфорантных вен;
• при гнойно-воспалительных заболеваниях любой локализации.
Перед проведением склеротерапии следует сообщить врачу о приеме каких-либо препаратов (например, гормонов, нестероидных противовоспалительных препаратов, и т.д.). Такие препараты врач может отменить за несколько дней до склеротерапии, так как они влияют на свертываемость крови и могут привести к осложнениям после процедуры.
Кроме того, настоятельно рекомендуется перед склеротерапией в течение 2 дней ограничить курение и прием алкогольных напитков.
Также не рекомендуется проводить каких-либо косметические процедуры, связанные с удалением волос на ногах (бритье, депиляция воском или кремом), поскольку они могут привести к раздражению кожи или ее инфицированию.
Склерозирование: техника выполнения
1. Положение пациента.
Процедура в положении стоя не выполняется уже в течение многих лет, в связи с большим риском развития тромбоза глубоких вен и малой эффективностью, так как склерозант в течение 5 секунд перемещается вниз по вене на 8 см, не успевая оказать существенного воздействия на вену в необходимом месте. Также довольно часто при такой процедуре у пациента возникает вазовагальный эффект (коллапс).
В настоящее время процедура выполняется в положении пациента лежа. На конечность ниже места пункции надевается компрессионный чулок.
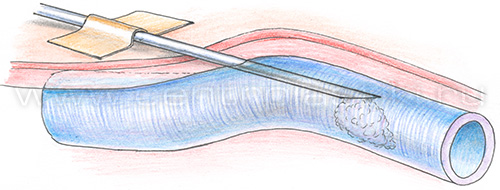
После обработки кожи спиртовым раствором антисептика врач пунктирует вену и вводит склерозант.
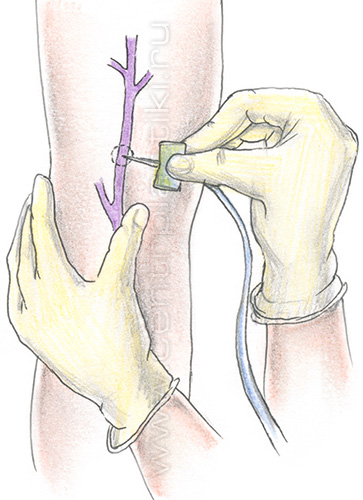
Удобнее вводить иглу срезом вниз, в таком положении уменьшается риск задеть противоположную стенку вены.
После удаления иглы на точку пункции фиксируется стерильный марлевый шарик. Укладывается латексная подушечка и надевается чулок (эластичный бинт).
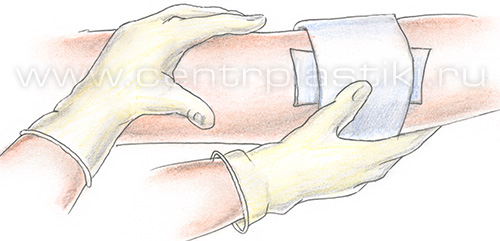
После этого процедура повторяется в вышележащих отделах конечности, если это необходимо. После окончания процедуры пациент встает и энергично ходит, поднимая колени в течение 30-40 минут для профилактики тромбоза глубоких вен. Компрессионное белье следует носить не менее 3 суток. Как правило, на третьи сутки назначается контрольный осмотр. Во время осмотра решается вопрос о необходимости продолжения компрессии, проведении дополнительных сеансов склерозирования.
В течение недели после процедуры склеротерапии желательно ограничить физические нагрузки, в том числе посещение спортзала, бассейна и сауны.
2. Склерозирование с помощью пенного склерозанта.
Особенностью является то, что непосредственно перед введением склерозант вспенивается с помощью простого переходника.

Соотношение «жидкость – газ» должно составлять: 1 часть жидкости к 3 или 4 частям газа. В качестве газа используется воздух. Длительность существования пены для 1% полидоканола составляет 120 секунд, соответственно в течение этого времени пена должна попасть в вену.
Преимуществом введения склерозанта в виде пены является то, что количество используемого лекарства меньше по сравнению с простой жидкой формой.
Пена, попадая в сосуд, вытесняет из него кровь и непосредственно контактирует с эндотелием вены, вызывая его повреждение. При склерозировании вен большого диаметра введение препарата в жидкой форме приводит к его разбавлению кровью и, соответственно, снижению концентрации и эффективности.
Использование пены для сосудов менее 1 мм в диаметре неоправданно.
Эффективность склеротерапии в устранении проявлений варикозного расширения вен достигает 85%.
Побочные эффекты склеротерапии
1. Гиперпигментация – появление коричневых пятен в местах инъекции склерозанта.
Частота развития гиперпигментации варьируется в широких пределах и зависит от используемого препарата, концентрации и количества раствора. Чаще всего появление пигментации – это временное явление, и в течение года она самостоятельно исчезает. Однако у 1-2% пациентов пигментация сохраняется более года после лечения.
Гиперпигментация после склеротерапии представляет собой отложения гемосидерина в дерме. При изучении причин развития этого состояния было выявлено, что у многих из пациентов существует нарушение транспорта железа в коже. Чаще всего пигментация появляется после лечения телеангиэктазий. Также отмечена предрасположенность к образованию гиперпигментации у темнокожих, темноволосых людей.
Профилактика: использование умеренной концентрации склерозанта, которая вызывает лишь некроз эндотелия, а не всей стенки сосуда с последующим диапедезом эритроцитов в окружающие ткани, ограничение давления на поршень при введении склерозанта, ограничение приема препаратов железа в течение 1 месяца после склерозирования, а также умеренную компрессию сосудов после процедуры для уменьшения риска выхода эритроцитов перивазально, Компрессия в течение 3 суток после процедуры обязательна.
Лечение: удаление пигментных пятен с помощью Q-switched лазера, действие которого направлено на депозиты гемосидерина.
2. Отек как правило развивается в течение первых суток в области склерозированных сосудов и самостоятельно проходит в течение 2-3 суток.
Профилактика: компрессия, прием нестероидных противовоспалительных средств, антигистаминных средств.
3. Появление телеангиэктазий.
Появление ранее незаметных телеангиэктазий после склерозирования сосудов встречается в 20% случаев. Как правило, эти сосуды самостоятельно исчезают в течение 3-6 месяцев. Причина их появления, вероятно, кроется в стимуляции неоангиогенеза в результате повреждения сосудистой стенки во время склерозирования.
Лечение: в подавляющем большинстве случаев эти сосуды имеют малый диаметр, и более эффективным является их лазеролечение (неодимовый лазер или IPL).
4. Боль.
Для профилактики болевых ощущений во время процедуры использовать местные анестетики не рекомендуется, так как они вызывают вазоконстрикцию, и локализовать сосуд становится очень сложно. Поэтому уменьшение болевых ощущений достигается выбором препарата, его концентрации и толщиной иглы.
5. Покраснение (крапивница) в области инъекций.
Развивается при введении любых склерозантов и длится около получаса. Если покраснение сопровождается зудом, то возможно применение кортикостероидной мази (например, клобетазол).
6. Рецидив варикоза.
Рецидив может возникать в 40-50% случаев и зависит от многих причин. В первую очередь, от диаметра и протяженности склерозируемого сосуда, от степени и продолжительности его компрессии после процедуры.
Осложнения склеротерапии
1. Некроз кожи.
Причины: инъекция в перивазальные ткани, или в кожную артериолу, связанную с телеангиэктазией, реактивный спазм сосудов. При выполнении процедуры небольшое количество препарата может попасть в окружающие ткани при извлечении иглы, при многократных пункциях, может произойти разрыв сосуда при введении препарата, а также некроз сосуда в результате действия препарата. Наиболее опасны осмотические склерозанты, наиболее безопасен в отношении развития некроза кожи полидоканол.
Лечение: при подозрении на экстравазальное введение препарата следует сразу вводить гиалуронидазу на физ. растворе в поврежденную зону. Это позволяет предотвратить появление некроза. В случае развития некроза гаилуронидаза, введенная в ранние сроки, в некоторых случаях позволяет получать заживление без рубца.
При позднем распознавании осложнения, некрозы, как правило, не превышают 4 мм в диаметре и заживают с образованием приемлемых рубцов.
2. Поверхностный тромбофлебит.
Развивается в течение первой недели после склерозирования и захватывает в первую очередь ту вену, в которую вводили склерозант, однако в дальнейшем может распространяться проксимально, а также по перфорантным венам на глубокую венозную систему. Чаще тромбофлебит возникает при склерозировании вен диаметром более 2 мм. О клинической картине и лечении рассказано здесь.
Профилактика: адекватная компрессионная терапия и регулярное наблюдение хирургом после процедуры.
3. Редкие осложнения.
• Cистемная токсическая или аллергическая реакция
• Тромбоэмболические осложнения (тромбоэмболия ветвей легочной артерии).
Как осложнение введения склерозанта в систему глубоких вен возникает тромбофлебит глубоких вен. Тромбы могут мигрировать с током крови в легочную артерию, вызывая клиническую картину сердечно-легочной недостаточности. Данное осложнение является потенциально летальным, однако при склерозировании мелких вен практически не встречается.
Профилактика: ограничение введения склерозанта в один сосуд 0.5-1.0 мл для предотвращения попадания лекарства в систему глубоких вен по перфорантам. Обязательно адекватная компрессионная терапия. Непременно! После склерозирования пациент должен АКТИВНО ходить не менее 30 мин, поэтому людям с ограничением физической активности (в результате любых причин) склерозирование противопоказано!
Склеротерапия вен рук
Склерозирование вен рук не является рутинной, часто выполняемой процедурой по нескольким причинам.
Во-первых, эти вены не подвергаются действию ортостатического давления и практически никогда варикозно не изменяются. У людей, занимающихся физическим трудом, спортом, вены верхних конечностей расширяются, но это расширение носит физиологический приспособительный характер и не вызывает никаких неприятных ощущений.
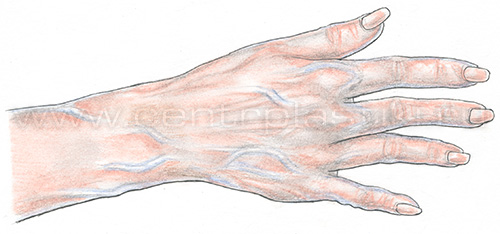
Чаще всего пациенты, обращающиеся за помощью, жалуются на расширение вен кисти. Пациентам кажется, что их руки выглядят натруженными, «возрастными». При осмотре, как правило, определяются расширенные синие вены на тыльной поверхности кисти диаметром около 4-5 мм.
Очень важно объяснить пациенту, что после лечения вены кисти будут НЕОБРАТИМО НЕПРИГОДНЫ ДЛЯ ВНУТРИВЕННЫХ ИНЪЕКЦИЙ в будущем в том случае, если это понадобится для лечения по поводу какого-либо заболевания или операции.
Процедура склеротерапии вен рук: пациент укладывается на кушетку. Кисть приподнимается над горизонтальным уровнем. Для пункции, как правило, используется 3 мл шприц и игла 30G. Плечеголовная вена прижимается пальцами для предупреждения распространения склерозанта на предплечье. В качестве склерозанта используется пенная форма 0,5% Фибро-Вейн, 1% ПОЛ.
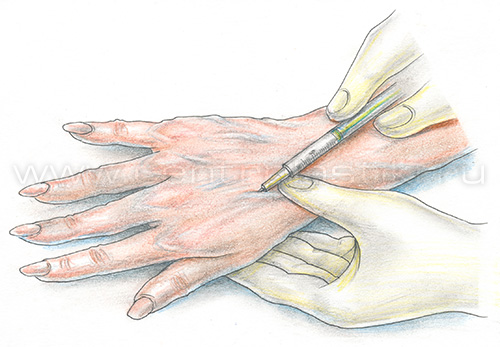
После удаления иглы рука мягко массируется. На место обработанной вены накладывается подушечка и эластичный трикотаж. Рекомендуется в течение суток носить эластичную повязку.
Другим возможным способом удаления вен кисти является операция — мини-флебэктомия.
Техника выполнения аналогична этой операции на венах нижних конечностей (см. минифлебэктомия).
Под местной анестезией выполняются проколы по ходу вены, из которых специальными инструментами удаляют вены. На точки проколов накладываются стерильные повязки и компрессионный трикотаж, на следующий день выполняется перевязка.
При этом способе удаления вен в раннем послеоперационном периоде может быть незначительная гематома, руку нельзя мыть в течение 7 дней, до заживления ран.
Склеротерапия – лечение варикозного расширения вен и «сосудистых звездочек»

Склеротерапия – это высокоэффективный метод лечения варикозного расширения вен и «сосудистых звездочек».
Суть метода заключается во введении прямо в больную вену специального склеивающего вещества (склерозанта).
После этого пораженный сосуд в течение нескольких недель почти растворяется. Для достижения окончательного результата может понадобиться более месяца.
В некоторых случаях рекомендуется несколько процедур.
Для чего проводится склеротерапия?
Склеротерапия проводится для лечения варикозного расширения вен на ранней стадии, а также с косметической целью при появлении на коже «сосудистых звездочек». Процедура помогает устранить многие симптомы, связанные с варикозным расширением вен, включая жжение, отечность, боль и судороги по ночам. Если вы беременны, рекомендуется подождать с проведением склеротерапии до родов.
Риски, связанные со склеротерапией
Склеротерапия – это достаточно безопасная процедура, при которой редко возникают осложнения. Временные побочные эффекты склеротерапии включают гематомы, потемнение кожи в виде линий или точек, ограниченное покраснение. Эти явления не опасны и проходят в течение нескольких дней или недель.
В редких случаях осложнения склеротерапии могут потребовать лечения:
• Воспаление вен. Это осложнение может проявляться отечностью, чувством жара и дискомфортом вокруг места инъекции. Ваш врач предложит НПВС (нестероидные противовоспалительные средства) и антибиотики для лечения.
• Образование тромбов. В вене после склеротерапии может образоваться сгусток крови (тромб). Иногда тромб отрывается и достигает глубоких вен в ногах (тромбоз глубоких вен, ТГВ). В этом случае существует риск тромбоэмболии легочной артерии (ТЭЛА) – неотложного состояния, при котором нарушается кровоток в легком, возникает тяжесть и боль при дыхании, головокружение, иногда кашель с кровью.
• Воздушная эмболия. Это очень редкое осложнение, которое встречается примерно в 1-2 случаях на 1 000 процедур. Суть заключается в том, что маленькие пузырьки воздуха во время инъекции попадают в кровеносное русло. Возможные симптомы включают нарушение зрения, головную боль, кашель, тошноту.
• Аллергическая реакция на склерозант. У некоторых людей может возникнуть аллергия на вещество, которое вводят в вену при склеротерапии, но это бывает очень редко.
Как нужно готовиться к процедуре?
Перед склеротерапией ваш врач проведет осмотр и проверит вас на наличие заболеваний, мешающих проведению процедуры.
Он может спросить вас о следующем:
• Наличие аллергии на лекарственные препараты.
• Недавно перенесенные заболевания, включая заболевания сердца.
• Прием биологически активных добавок и лекарственных препаратов, особенно аспирина, НПВС, антикоагулянтов или антибиотиков.
• Курение или использование оральных контрацептивов – оба фактора повышают риск образования тромбов в сосудах.
• Лечение варикоза в прошлом, с указанием используемых методов и результатов такого лечения.
Если вы принимаете аспирин, НПВС или антикоагулянты, ваш врач может попросить вас прекратить прием лекарств за несколько дней до назначенной процедуры. Это должно уменьшить вероятность кровотечения. Врач также может дать вам совет относительно использования антибиотиков или оральных контрацептивов.
За 24 часа до склеротерапии не брейте ноги и не пользуйтесь никакими кремами или мазями. На процедуру наденьте просторную и комфортную одежду.
Чего ожидать от процедуры?
Это амбулаторная процедура, то есть вам не нужно ложиться в больницу. Склеротерапию могут проводить прямо в кабинете врача. Процедура не требует анестезии, и обычно занимает от 10 минут до получаса.
Перед процедурой вы должны лечь на спину, и держать ноги слегка приподнятыми. После обработки поверхности врач вводит иглу в вену и медленно впрыскивает склерозант, который вызывает раздражение стенок вены, воспаление и слипание. В дальнейшем вена становится рубцовой тканью и исчезает, оставляя после себя тонкий тяж. Склеротерапию проводят под контролем ультразвука – это называется эхосклеротерапия.
Обычно применяют препарат в виде раствора. Иногда врачи используют пенную форму склерозанта, особенно при лечении крупных вен. Пенная форма может покрывать большую поверхность, чем жидкость. Тогда метод называется пенной склеротерапией.
Разумеется, вы будете испытывать неприятные ощущения во время процедуры, особенно при введении иглы в вену. Если вам слишком больно, скажите об этом врачу – боль может быть вызвана тем, что часть раствора попадает не в вену, а в окружающие ткани.
Сразу после окончания процедуры врач выполняет плотное наложение эластичного бинта, что обеспечит хорошую компрессию. Компрессия – это обязательное условие склеротерапии. Для успеха процедуры следуйте всем указаниям врача!
После окончания сеанса вы можете полежать на спине 15-20 минут. Ваш врач проверит место инъекции, после чего даст необходимые указания и отпустит вас домой. Сразу после склеротерапии вы можете идти по своим делам – ходьба и движения очень важны для профилактики тромбообразования.
Врач попросит вас носить компрессионные чулки или эластичный бинт, чтобы обеспечить сжатие вены. Обычно это нужно делать в течение 3 недель, но все зависит от рекомендаций вашего врача.
После сеанса вам может понадобиться помощь, чтобы добраться домой. Перед процедурой возьмите кого-нибудь с собой, чтобы вести вашу машину. Некоторое время вам нужно будет избегать воздействия солнечного света на пораженный участок. Воспаление, вызванное инъекциями, в сочетании с солнечным светом может привести к появлению темных пятен, особенно если у вас смуглая кожа.
Результаты склеротерапии
Если вас лечили от варикозного расширения мелких вен, то вы увидите окончательный результат терапии уже через 3-6 недель. Лечение крупных вен может занять от 3 до 4 месяцев. Вылеченные вены уже никогда не будут причинять вам неудобства, но варикозное расширение может возникать в других венах.
Ваш врач может назначить консультацию через 3-4 недели, чтобы посмотреть на результат первой процедуры. Если вам нужна повторная процедура, то ее могут провести через 4-6 недель после первой. Исследования эффективности склеротерапии показали, что при лечении «сосудистых звездочек» этот метод эффективен в 60-80% случаев.
Восстановление после склеротерапии
При соблюдении соответствующих правил удается достичь хорошего визуального результата, излечиться от варикоза. После процедуры склеротерапии важно выполнять назначения врача. Это минимизирует риск прогрессирования осложнений.
Что делать после склеротерапии?
Соответствующая процедура является одним из методов устранения варикозного расширения вен. Суть лечения заключается в инъекции специального препарата, который заставляет стенки сосудов склеиваться. За счет этого удается без операций избавиться от неприятного патологического состояния.
Пациенты должны знать, как нужно себя вести после склеротерапии вен. Это позволит избежать формирования разнообразных уплотнений, синяков и других соответствующих осложнений.
Первым аспектом успешного реабилитационного периода является ношение эластичного бинта и специальных чулок. Они обеспечивают адекватное сдавливание вен, которые подвергались лечению. В первую ночь после соответствующей процедуры больной должен спать в эластичном бинте и чулках. Дальше нужно носить только компрессионный трикотаж.
Он является особым типом одежды, создается из специальной эластичной ткани, которая обеспечивает равномерное сдавливание сосудов для ускорения процесса рассасывания обработанных вен. Подобные чулки каждый день надевают утром, а снимают перед сном.
Сколько носить бинты и компрессионный трикотаж после микросклеротерапии? Специальные чулки используют на протяжении 14 дней. Бинты применяются только в первые сутки.
Важные рекомендации после склеротерапии:
- По окончании процедуры нужно походить полчаса. Делать это надо под контролем врача.
- После склеротерапии можно заниматься спортом. Ежедневно надо проходить до 3-4 км обычным шагом.
- При возникновении головной боли нужно принять соответствующее средство, которое предварительно посоветует специалист.
- Через неделю пациенту нужно пройти плановый осмотр у врача. При необходимости через 14 дней повторяют процедуру, но после согласования с доктором.
Прогрессирование боли и отечности в ногах должны насторожить больного и заставить его посетить врача. В противном случае последствия склеротерапии будут усугубляться.
Чего делать нельзя?
Для достижения максимально благоприятного результата пациент должен ограничивать ряд моментов по окончании соответствующей процедуры. Качественная реабилитация после склеротерапии запрещает следующее:
- Принимать горячие ванны, париться в бане или сауне в течение ближайших двух недель.
- Загорать. Первые 14 дней места инъекций препаратов должны тщательно скрываться от прямых солнечных лучей. Загар тормозит процесс восстановления.
- Летать в самолете.
- Заниматься спортом с чрезмерными физическими нагрузками.
- Применять разнообразные кремы и гели. Противопоказано использование гепариновой мази после склеротерапии из-за высокого риска развития кровоподтеков и гематом.
Можно ли принимать алкоголь после склеротерапии? Строгих запретов по поводу употребления спиртных напитков нет. Однако не стоит использовать этанол в первые 2-3 дня. Непосредственно после склеивания вен нельзя садиться за руль. Специализированные препараты содержат в своем составе спирт.
Для ускорения восстановительного периода нужно избегать длительного сидения или стояния на одном месте. Это предотвратит застой крови в сосудах и позволит быстрее достичь желаемого результата.
Восстановительный период
Склеротерапия – один из наиболее востребованных методов борьбы с варикозным расширением вен. Пациенты должны понимать, что процесс лечения не является одномоментным. Для достижения соответствующего результата нужно пройти определенный реабилитационный период.
У каждого пациента он индивидуален и зависит от особенностей конкретного организма, его регенераторных способностей. Главным условием качественного восстановления остается самоконтроль и дисциплина больного. Соблюдение указанных правил и рекомендаций врача гарантирует минимизацию риска развития осложнений.
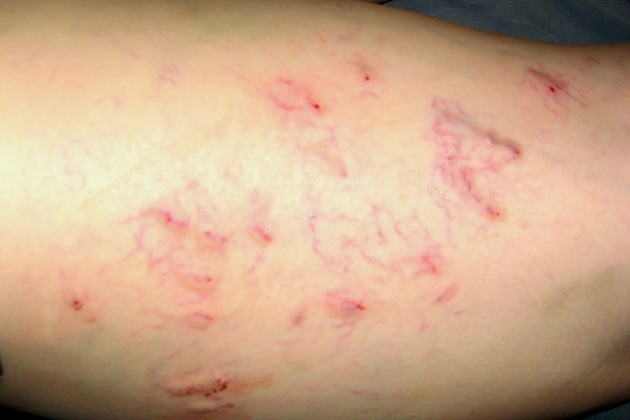
В процессе склерозирования вен возникает локальное асептическое воспаление. Это нередко сопровождается отеком, мелкими кровоизлияниями, болевым синдромом. После склеротерапии часто появляются уплотнения и шишки (коагулы) по ходу сосуда. Они свидетельствуют о нормальном протекании процесса склеивания вен. Коагулы являют собой небольшие пузырьки с жидкостью внутри. Чтоб их убрать врачи используют тонкие иглы и удаляют содержимое.
Синяки после склеротерапии и отеки – довольно распространенное явление. Первые сначала образуются в местах инъекций. Имеют характерный синюшный цвет. Со временем они становятся желтыми. Примерно через 7-10 дней кожа приобретает обычный окрас. Как убрать визуальный дефект, если за это время синяки не проходят?
Нужно продолжать использование компрессионного трикотажа и посоветоваться с врачом. Иногда на фоне процедуры развивается флебит. В 5-10% случаев в местах инъекций препаратов возникает гиперпигментация кожного покрова, которая проходит самостоятельно через 2-3 месяца.
Осложнения
Склеротерапия – безопасный метод устранения расширенных сосудов, который широко используется в практике. На данный момент техника выполнения соответствующей процедуры позволят минимизировать риски развития разнообразных нежелательных последствий. Пациенты хорошо переносят соответствующее вмешательство. Процент возникновения осложнений остается незначительным.
Однако существует ряд возможных побочных эффектов, которые могут доставлять человеку определенный дискомфорт. Такими являются:
- Зуд кожи в зоне инъекции. Он остается реакцией организма на введение соответствующего медикамента. Подобное состояние не требует использования специализированных препаратов после склеротерапии. Оно проходит самостоятельно через 1-2 часа.
- Изменение цвета кожи. Покров тела по ходу сосуда может стать коричневым. Такая пигментация наблюдается у 5-10% больных и не требует особого лечения.
- Шелушение кожи. Бывает менее чем у 2% пациентов.
- Аллергические реакции. Развиваются крайне редко.
- Появление кратковременных отеков. Если нога опухла, болит и меняет цвет, тогда нужно обращаться к доктору. Такие симптомы могут свидетельствовать о развитии флебита.
- Болевой синдром.
Указанные выше ситуации носят преимущественно кратковременный характер и не доставляют пациенту особых проблем. Однако нужно выделить более опасные последствия процедуры.
Осложнения после склеротерапии:
- Экстравазация – введение лекарства мимо вены. Препарат попадает в мягкие ткани. Прогрессирует инфильтрация в соответствующей области, сопровождающаяся болевым синдромом, покраснением и формированием уплотнения. В патологическом участке развивается локальное воспаление. Со временем оно самостоятельно проходит.
- Тромбофлебит – воспаление вены. Редкое осложнение, которое в основном возникает на фоне неправильного проведения процедуры или присоединения бактериальной инфекции. Подробнее о тромбофлебите →
Флебит после склеротерапии все реже встречается в практике. Его распространение в прошлом было обусловлено введением жидких препаратов. Теперь используют пенообразные субстанции. Они лучше контактируют со стенкой сосуда и минимизируют риск развития флебита.
Использование УЗИ контроля проведения манипуляции позволяет осуществлять сверхточные инъекции. Такой контроль обеспечивает хороший терапевтический результат. Флебит и другие осложнения развиваются крайне редко.
Склеротерапия – современный и эффективный метод устранения расширенных вен. С каждым годом все больше людей пользуются им для ликвидации варикоза или сосудистых звездочек.
Автор: Денис Волынский, врач,
специально для xVarikoz.ru
Полезное видео про склеротерапию
Источники: http://www.centrplastiki.ru/flebologia_s2_14.html, http://medbe.ru/news/meditsina/skleroterapiya-lechenie-varikoznogo-rasshireniya-ven-i-sosudistykh-zvezdochek/, http://xvarikoz.ru/lechenie/skleroterapiya/posle-skleroterapii.html