Тромбофлебит при сахарном диабете лечение
Диабетический тромбофлебит
Сахарный диабет — хроническая болезнь эндокринной системы, при которой нарушается выработка инсулина. Сосуды становятся ломкими, усиливается проницаемость, качество крови ухудшается и предстает угроза появления тромбов. Этот процесс требует соответственной диагностики, терапии и профилактики.
Почему образуются тромбы?
Диабетический процесс имеет негативное воздействие на кровеносные сосуды. Возникновение тромба может привести к нарушениям кровотока и неправильному функционированию органов. Из-за высокой предрасположенности диабетиков к варикозу, существует риск развития тромбофлебита. Ожирение, которое наблюдается у людей с диабетом второго типа приводит к возникновению тромбов.
Тромбофлебит — воспаление стенок вен с последующим формированием тромба.
При диабете тромбоз возникает по нескольким причинам:
- Сосудистая стенка теряет целостность. Из-за травм или болезней внутренняя сторона сосуда становится шершавой, что дает крови возможность оседать в таких местах, из-за чего формируется тромб.
- Кровь становится вязкой из-за эндокринных болезней и недостатка потребляемого количества жидкости.
- Кровь течет медленнее. Это происходит, когда сосуд чересчур сужается или, наоборот, расширяется.
Диабетическая ангиопатия — одно из осложнений сахарного диабета, при котором поражаются мелкие и крупные сосуды. Развитие недуга начинается с вен и артерий глаз, пальцев. Стенки сосудов истончаются, что является причиной частых кровотечений, откладывания холестериновых бляшек и возможности появления тромбов. Эта болезнь развивается на фоне лечения сахарного диабета, которое нарушает углеводный, белковый и жировой обмены. Страдает и гормональный баланс — увеличивается выделение некоторых гормонов. В таком случае кислород плохо поступает в ткани, что и приводит к ухудшению состояния сосудистых стенок.
Как распознать тромбоз?
Отличие тромбофлебита у людей, страдающих диабетом от стандартного — трофические язвы, которые не заживают. Часто развивается гнойно-воспалительный процесс, который поражает мышцы, кожный покров, иногда прямо до костей. Это заканчивается ампутацией. В остальном тромбофлебит при сахарном диабете выражается так же как и при классическом протекании этого отклонения:
- пораженная вена уплотняется и легко прощупывается;
- отекают конечности;
- конечности немеют, появляются судороги;
- кожа над пораженным местом краснеет, болит при касании;
- болевые ощущения над областью пораженного сосуда;
- кожный покров и прилежащие ткани атрофируются, пораженные участки покрываются темными пятнами;
- наблюдают интоксикацию организма;
- уровень глюкозы колеблется, присутствуют симптомы гликемии.
Вернуться к оглавлению
Диагностика болезни
Провести диагностику тромбофлебита несложно. Для этого применяют ультразвуковую допплерографию, а для точного результата проводится ультразвуковое дуплексное ангиосканирование с цветовым кодированием кровотока. При этом исследовании определяется состояние стенок и просвет вен. Эта процедура выявляет в сосудах характер, локализацию тромбов и время, когда они появились. Большую роль играет существование подвижной хвостовой части тромба, ведь от этого доктор отталкивается в планировании способа терапии.
Способы лечения
Лечение этого недуга комплексное и включает в себя изменение образа жизни. Для пациента большое значение имеет стабилизация уровеня глюкозы, что достигается при правильной диете, инсулиносодержащих или инсулинозамещающих препаратов, умеренной физической нагрузки. В зависимости от ситуации и стадии болезни применяются такие способы лечения: медикаментозный, хирургический, народный.
Медикаментозное лечение тромбов при диабете
В течение ремиссии тромбофлебита больным сахарным диабетом назначают ряд препаратов, которые способствуют лучшему току крови в капиллярах, улучшают метаболизм, ангиопротекторы и нейропротекторы. Используется компрессионное белье или накладывается эластичный бинт на поврежденные конечности. Если же болезнь обостряется, применяются средства для стандартного лечения тромбофлебита, направленные на укрепление стенок сосудов и корректирующие гемодинамику:
- тромболитики;
- обезболивающие;
- жаропонижающие;
- противовоспалительные.
Лечение может повлиять на работу глаз и почек, поэтому врачу нужно это учитывать при назначении препаратов.
Хирургическое вмешательство
При неэффективности медикаментозного лечения возникает вероятность появления тромбоэмболии легочной артерии, возникновения трофических изъязвлений, которые не заживают. В таком случае врачи обращаются к следующим хирургическим манипуляциям:
- прошивается венозный ствол;
- устанавливаются фильтры в крупные венозные стволы;
- создаются шунты и соустия;
- делается резекция тромба;
- удаляются нежизнеспособные ткани и проводится пластика.
Вернуться к оглавлению
Методы нетрадиционного лечения
Народная медицина предлагает огромное количество средств, которые помогают в борьбе с тромбами. Основным средством при тромбофлебите называют конский каштан. Из него делают настойку и масло. Еще применяются: пшено, масло, каланхоэ, помидоры, хозяйственное мыло. Народными рецептами рекомендуют пользоваться лишь как вспомогательными, поскольку у человека может быть аллергия на некоторые растения.
Профилактические рекомендации
Для профилактики тромбофлебита нужно следить за конечностями, избегать травм. Смягчающие мази и гели помогают рассасывать тромбы, снимают воспаления, обезболивают. В борьбе с трофическими язвами помогают репаративные средства. Рацион должен содержать в себе ягоды, фрукты и овощи, которые содержат аскорбиновую кислоту, на пищу с большим содержанием рутина. Минимум 2—3 раза в год для профилактики рецидивов доктор назначает курс лечения, который включает в себя прием флебопротекторов и прохождение физиотерапевтических процедур.
Тромбофлебит нижних конечностей при сахарном диабете
Можно ли при сахарном диабете избежать заболевания ног и их ампутации
- О проблемах со здоровьем
- Об ампутации
- О видах
- О последующей профилактике
Одним из серьезнейших последствий, которые возникают при сахарном диабете, является, безусловно, ампутация конечностей, а именно ноги или ее части. Этого операционного вмешательства можно избежать и в значительной степени облегчить все, что связано с лечением диабета первого и второго типа, прибегая к аюрведе. Как именно это сделать и что представляет собой ампутация – более детально в статье.
О проблемах со здоровьем
Как известно, при сахарном диабете проблемы возникают со многими функциями организма. Это спровоцировано тем, что по причине слишком высокого сахара в организме обмен веществ нарушен. В свою очередь, это же сказывается и на функционировании ЦНС и кровеносной системы. Кровоснабжение становится замедленным и недостаточным для обеспечения здорового состояния конечностей, восстанавливаемым при помощи массажа.
Преимущественно «страдают» ноги, однако достается и рукам. Почему именно ноги? В силу того, что:
- они практически всегда находятся в движении, а, значит, им необходима постоянная циркуляция крови;
- уход за ними очень часто оказывается неправильным или недостаточным;
- происходит истончение кровеносных сосудов, или признак полинейропатии, что вызывает диабетическую стопу и трофические язвы.
Таким образом, при сахарном диабете проблемы со здоровьем многочисленны. Все они обязательно должны быть пролечены, потому что по мере усугубления болезней, вполне могут сформироваться намного более тяжелые последствия, диагностика которых будет сложной.
Так, ретинопатия провоцирует слепоту (с течением времени и без адекватного лечения), трофические язвы – ди
абетическую стопу и, как самый последний из этапов, ампутацию ноги.
Что же собой представляет ампутация и каковы нормы ее проведения?
Об ампутации
При сахарном диабете одним из наиболее эффективных способов в процессе лечения запущенного синдрома диабетической стопы была и остается ампутация. Хирургическое удаление пальца или части ноги предполагает последующее лечение раны в специальном кабинете. Это делается для максимально ускоренного заживления и снижения степени риска проблем на пути выздоровления (профилактика возможна за счет лаврового листа).
Если процесс заживления раны не наталкивается на какие-либо осложнения, в частности, на раневую инфекцию и другие сопутствующие проблемы, то описываемый вид лечения дает возможность более чем быстро восстановиться и начать работать. Все это становится возможным за счет протезирования ноги, которое широко распространено при сахарном диабете.
Если же речь идет о том, что была проведена ампутация стопы или ее части, то этот участок ноги уже не сможет в прежней мере осуществлять все свои функции. Это объясняется несколькими причинами:
- формируются перегруженные участки;
- на них увеличена вероятность формирования новых язв трофического типа.
Помимо этого, ранение после ампутации на ноге или стопе иногда подолгу не заживает. Это происходит в случае дестабилизации артериального кровотока. В связи с этим формируется еще одна проблема, потому что в случае невозможности восстановления кровотока точкой в процессе лечения окажется более высокая ампутация. То есть, понадобится ампутация, которая будет произведена на уровне голени или же бедра ноги.
Стоит отметить, что всего существует три категории представленной операции, а именно: экстренная, или гильотинная, первичная и вторичная. Гильотинная ампутация осуществляется в связи с жизненными показаниями, то есть, когда нет возможности точно идентифицировать границу омертвевших тканей. В данном случае участки ноги просто прорезаются немного выше видных глазом поражений.
Первичная ампутация оказывается необходимой тогда, когда невозможным становится восстановление всех функций, связанных с кровообращением в нижних частях пострадавшей конечности. Со временем же производится постепенная регенерация. Вторичная же ампутация, также иногда необходимая при сахарном диабете, реализуется после реконструкции и «оживления» всех сосудов. Чаще всего это происходит на гораздо более сниженном уровне или же по причине неудачной восстановительной операции сосудистой системы ноги. Каковы профилактические меры при этом?
О последующей профилактике
Безусловно, после ампутации не обойтись без постоянного и неукоснительного соблюдения профилактических мер. Именно это поможет максимально быстро восстановить деятельность организма.
Речь идет о том, чтобы не ходить босиком, а также применять исключительно носки из тканей натурального происхождения.
Все они должны быть свободными и не сковывать движения ноги – это очень важно при сахарном диабете.
Не обойтись без массажа стоп и голеней, важно, чтобы он был легким. Имеются, однако, определенные противопоказания, а именно:
- диабетическая стопа;
- варикоз;
- тромбофлебит;
- мозоли;
- трещины.
Время от времени рекомендуется принимать позу «ноги вверх», то есть под углом в 20 или 40 градусов. При этом желательно опираться на подушку, небольшое одеяло или подлокотники дивана. Представленное упражнение оптимизирует процесс оттока венозной, не имеющей кислорода, крови. Улучшается питание тканевых волокон стоп и ноги, а времени это занимает совсем немного: от трех до четырех минут. Данное упражнение очень важно при сахарном диабете.
Лучшей профилактикой в гимнастическом плане окажется ходьба в достаточно медленном темпе. Важно, чтобы обувь должна быть удобной, а в случае проявления какого-либо дискомфорта, онемения или болей в области суставов, рекомендуется нагрузку уменьшить или остановить гимнастику до выявления причин дискомфорта.
Ну и, наконец, самое важное при сахарном диабете – это норма глюкозы в крови. Ее можно поддерживать при помощи диеты, различных лекарственных препаратов, инсулиновой терапии и периодических замеров сахара при помощи глюкометра. Только так получится как можно скорее восстановиться после ампутации ноги.
Причины и способы лечения диабетической ангиопатии
 С каждым годом количество заболевших сахарным диабетом увеличивается. Ранее диабет встречался исключительно у пожилых людей старше 60-ти лет. В наше время заболевание “молодеет”, тяжелые формы осложнений встречаются у людей младше 50-ти лет. При наличии данного недуга возрастает риск развития ряда осложнений.
С каждым годом количество заболевших сахарным диабетом увеличивается. Ранее диабет встречался исключительно у пожилых людей старше 60-ти лет. В наше время заболевание “молодеет”, тяжелые формы осложнений встречаются у людей младше 50-ти лет. При наличии данного недуга возрастает риск развития ряда осложнений.
Одним из видов осложнений сахарного диабета, является ангиопатия нижних конечностей (код Е10.5 по МКБ 10 и код Е11.5 по МКБ 10). В зону риска попадают как пожилые так и молодые люди.
Причины и механизм возникновения
 При увеличении уровня глюкозы ткани организма пропитываются продуктами распада. Ярко выраженную чувствительность к гипергликемии имеют стенки сосудов и нервная ткань. При этом нарушается их нормальная структура, что провоцирует видоизменение сосудов и ведет за собой различные осложнения. Данные изменения и называют ангиопатией.
При увеличении уровня глюкозы ткани организма пропитываются продуктами распада. Ярко выраженную чувствительность к гипергликемии имеют стенки сосудов и нервная ткань. При этом нарушается их нормальная структура, что провоцирует видоизменение сосудов и ведет за собой различные осложнения. Данные изменения и называют ангиопатией.
Под ангиопатией подразумевают снижение эластичности стенок сосудов, которое приводит к сужению артерий либо полной их закупорке. Приток крови к нижним конечностям заметно снижается, что отражается на состоянии здоровья. Недостаточный приток крови с последующим кислородным голоданием приводят к утрате функциональности, а также некрозу, развитию гангрены, омертвлению тканей стопы.
При диабете поражаются как крупные вены и артерии, так и мелкие капилляры, что приводит к атрофии и деградации тканей и клеток.
Выделяют два вида патологии:
- микроангиопатия, при которой затрагиваются капилляры;
- макроангиопатия — затрагиваются артерии и вены.
Заболевание проявляется у людей, которые болеют сахарным диабетом на протяжении 10-15 лет.
Распространенные причины, которые приводят к развитию данного заболевания следующие:
- травматизм, при котором поражаются сосуды;
- различные патологии кровеносной системы;
- высокое или низкое артериальное давление, которое держится на протяжении долгого промежутка времени;
- воздействие токсических веществ на организм человека;
- аутоиммунные заболевания;
- систематическое употребление алкоголя и табакокурение;
- нарушение работы обмена веществ;
- преклонный возраст.
Если у человека помимо сахарного диабета присутствует один из вышеперечисленных факторов, то высока вероятность развития ангиопатии.
Возникают следующие изменения:
- при повышении сахара в крови,
 глюкоза проникает в стенки сосудов, разрушая их;
глюкоза проникает в стенки сосудов, разрушая их; - ткани накапливают жидкость, это приводит к отеку;
- возрастает риск развития тромбофлебита;
- нарушается свертываемость крови;
- ухудшается кровоток, так как просвет сосудов уменьшается;
- в близко расположенных к сосудам тканях возникает кислородное голодание;
- возникает склерозирование сосудов, что приводит к почечной недостаточности;
- стенки сосудов выпячиваются;
- сосуды становятся ломкими, что провоцирует кровоизлияния.
Симптомы и клинические проявления
В зависимости от локализации источника осложнения заболевание проявляет себя по разному. В виду этого симптоматика также отличается.
В зоне риска находятся сосуды:
- глазные;
- нижних и верхних конечностей;
- почечные;
- сердечные.
У больных может наблюдаться следующая симптоматика:
- Цвет кожи нижних конечностей меняется.
 При изменении артериального кровотока кожа становится бледной, а при нарушении венозного кровотока — синюшной. Также часто присутствует эффект мраморной кожи.
При изменении артериального кровотока кожа становится бледной, а при нарушении венозного кровотока — синюшной. Также часто присутствует эффект мраморной кожи. - Понижается температура кожи нижних конечностей. Ноги на ощупь холодные, может сопровождаться зябкостью.
- Понижается болевая, температурная и тактильная чувствительность. Онемение нижних конечностей.
- Слабая пульсация артерий нижних конечностей. Данную особенность может выявить врач при осмотре пациента. Полное отсутствие пульсации говорит о том, что имеет место закупорка артерий.
- Склонность к появлению синяков. Даже незначительное физическое воздействие приводит к возникновению гематомы.
- Поверхность кожи покрывает сосудистая сетка, также видны звездочки.
- При трофических нарушениях возникает шелушение кожи, а также пигментация.
- Поверхность кожи покрывается трофическими язвами.
- Снижается способность кожи к регенерации. Раны долгое время не заживают даже при активной лечебной терапии.
- Возникновение боли в нижних конечностях, которая увеличивается при физической нагрузке. Ходьба вызывает жжение и судороги в ногах.
Если не обращать внимание на данную симптоматику, это может привести к инфицированию стоп и развитию гангрены. Важно выявить проблему на ранней стадии и начать с ней бороться.
Диагностика и лечение
При подозрении на диабетическую ангиопатию врач проводит визуальный осмотр, а также тщательно выслушивает жалобы больного. Важно точное подтверждение того, что у больного имеется сахарный диабет.
Назначаются лабораторные исследования для проведения которых необходимы специальные аппараты:
- Магнитно-резонансная томография.
 Дает возможность на экране монитора рассмотреть строение мягких тканей. Данная процедура абсолютно безопасна и безболезненна.
Дает возможность на экране монитора рассмотреть строение мягких тканей. Данная процедура абсолютно безопасна и безболезненна. - Ультразвуковое исследование. Оценивается состояние стенок сосудов, а также скорость кровяного потока.
- Ангиография. В организм вводиться специальное красящее вещество. Делаются рентгеновские снимки, на которых видно, как красящее вещество разошлось по организму.
- Томография позволяет провести обследование участка с патологией. Делаются послойные снимки пораженного сектора.
Для успешного лечения заболевания важно нормализовать углеводный обмен. Необходимо соблюдать специализированную диету, тщательно следить за уровнем глюкозы в крови и принимать препараты снижающие сахар. Также осуществлять постоянный контроль за давлением, отказаться от пагубных привычек и нормализовать массу тела.
Консервативные методы
Консервативная терапия заключается в применении лекарственных препаратов, которые направляются на улучшение текучести крови, биохимических показателей, обмена веществ в тканях.
Достигнуть этого помогут следующие препараты:
- лекарства, снижающие уровень холестерина;
- снижающие артериальное давление;

- антиоксиданты, которые благоприятно влияют на сосудистую систему;
- кроворазжижающие препараты;
- ангиопротекторы;
- метаболики;
- улучшающие регенерацию тканей;
- мочегонные.
Осуществлять подбор препаратов должен только квалифицированный врач.
Необходимость и виды хирургического вмешательства
Показано хирургическое вмешательство в следующих случаях:
- Имеет место патология крупных сосудов при которой наблюдается сужение отдельных участков. Главная цель проведения операции — восстановить проходимость сосудов. Пациентам с данным отклонением показано следующее лечение:
- шунтирующие операции (участок с сужением удаляют, а на его место устанавливают либо протезы искусственного характера, либо созданные из собственных вен);
- тромбэктомия подразумевает удаление патологического содержимого, которое закрывает просвет сосуда;
- вмешательства эндоваскулярного характера, при которых производится расширение сосуда с помощью пневматического баллона.
- При поражении артерий во всех сегментах либо сужение магистральных веток. В подобном случае проводят операцию симпатэктомию, при которой удаляются нервные узлы, отвечающие за спазм артерий.
- Раны с гнойным содержимым, остеомиелит, некроз тканей. Выполняются операции по санации и дренированию ран, удаляются омертвевшие ткани, а также при необходимости ампутируют пальцы. Если проводится чистка больших по площади ран, то их закрывают кожей.
- При возникновении гангрены, единственный выход — ампутация, которая проводиться в зависимости от места локализации:
- передняя область стопы, которая возникает при гангрене всех пальцев;
- на уровне голени, когда поражена область пятки;
- на уровне бедра, при поражении стопы и голени.
Рецепты народной медицины
При лечении ангиопатии достаточно эффективны народные средства, которые применяются в виде ванночек, примочек, отваров:
- Ромашка.
 Достаточно популярным средством является чай из ромашки. Показан к применению тем у кого имеются высокие показатели свертываемости крови. Для приготовления травяного чая необходимо одну столовую ложку отвара залить стаканом кипятка. Дать настояться в течении получаса. Пить в неограниченном количестве. Также можно делать ванны из ромашки для пораженной конечности.
Достаточно популярным средством является чай из ромашки. Показан к применению тем у кого имеются высокие показатели свертываемости крови. Для приготовления травяного чая необходимо одну столовую ложку отвара залить стаканом кипятка. Дать настояться в течении получаса. Пить в неограниченном количестве. Также можно делать ванны из ромашки для пораженной конечности. - Шалфей. Отвар шалфея усиливает синтез инсулина, выводит токсины, повышает иммунитет. Для его приготовления необходим стакан кипятка и 2 столовые ложки сбора. Настаиваться отвар должен на протяжении часа, распределить на три приема в течение дня.
- Створки фасоли. Еще одним эффективным средством является настой из створок фасоли и одуванчика. Данные компоненты можно дополнить следующими лекарственными травами: зверобоем, шиповником, хвощом. Одну столовую ложку сбора залить стаканом кипятка и настоять. Принимать в течении дня.
- Корень одуванчика. Настой из корней одуванчика имеет в составе фруктозу, которая легко усваивается организмом. Для приготовления настоя можно использовать как купленные в аптеке корни одуванчика, так и выкопанные собственноручно. В термос насыпать 2 столовые ложки сбора и залить кипятком. Употреблять перед едой.
- Топинамбур. Кушать клубни в сыром виде, как обычные яблоки. Готовить салат. Для его приготовления можно использовать любые овощи, которые есть под рукой: болгарский перец, капуста, морковь, свекла. Главным составляющим должен быть топинамбур. Все измельчить и добавить растительное масло.
- Чечевица. Чечевичная каша способствует снижению сахара в крови. Готовится она как любая другая каша, в конце приготовления добавить немножко масла. Употреблять не менее двух раз в неделю.
Прогноз и профилактика
 При возникновении диабетической макроангиопатии возрастает риск возникновения ряда осложнений. При легкой форме диабета возможно, что ангиопатия будет иметь стабильное течение и проходить практически без прогрессирования.
При возникновении диабетической макроангиопатии возрастает риск возникновения ряда осложнений. При легкой форме диабета возможно, что ангиопатия будет иметь стабильное течение и проходить практически без прогрессирования.
Поражение стоп возникает при дальнейшем развитии ангиопатии. При этом возникают стойкие боли и отечность стоп, трофические язвы. В особо тяжких случаях возникает гангрена пальцев стопы или голени.
Гангрена очень серьезное осложнение, при распаде тканей возникает сильная интоксикация организма, угрожающая жизни.
Профилактика заключается в предупреждении возникновения осложнений.
Важно выполнять следующие советы:
- не ходить босиком по земле, так как возрастает риск заражения ранок на стопах;
- тщательно подбирать обувь, неудобная может привести к травмам кожи;
- ежедневно мыть ноги теплой водой, после чего использовать питательный крем;
- проводить систематические обследования, контролировать уровень сахара в крови;
- соблюдать диету, которая предполагает дробное питание с минимальным содержанием углеводной пищи;
- пересмотреть рацион и обогатить его черникой, фасолью, шпинатом и квашеной капустой;
- полный отказ от пагубных привычек, таких как алкоголь и табакокурение, ведь алкоголь негативно влияет на работу поджелудочной железы.
- умеренные физические нагрузки, при которых риск травмирования ног минимален.
Для предотвращения развития сахарного диабета, необходимо контролировать некоторые параметры.
Таблица показателей, которые должны быть в норме:
Как лечить тромбофлебит нижних конечностей
Тромбофлебит – это воспаление стенки вены, которое приводит к сгущению крови и образованию жесткого сгустка – тромба. По мере роста тромб может увеличиваться в размерах и закрывает просвет венозного оттока частично или полностью. Тромбофлебит чаще всего наблюдается в острой или хронической форме. Часто болезнь возникает на фоне варикозного расширения вен. Тромбофлебит может быть крайне опасным, поскольку оторвавшийся тромб может закупорить течение крови в жизненно важные органы. Если тромб попадает в легочную артерию, возникают острые нарушения в дыхательной системе, при попадании тромба в сердечный клапан может развиться инсульт. В этом случае жизнь пациента зависит от размера оторвавшегося тромба, но чаще всего несвоевременное распознавание симптомов и отсутствие быстрой профессиональной помощи приводит к летальному исходу.
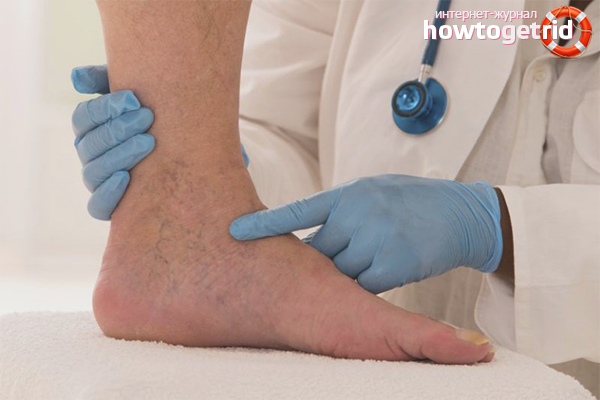
Почему возникает тромбофлебит
Чаще всего тромбофлебит появляется на нижних конечностях, поскольку именно ноги испытывают максимальное давление и нагрузку. Но почему некоторые женщины до самой старости могут похвастаться красивыми, гладкими и здоровыми ножками, а другие уже в 30 лет испытывают серьезные проблемы с венами? Вот несколько причин, которые провоцируют развитие тромбофлебита.
- Повышенная свертываемость. Это одна из наиболее частых причин развития тромбофлебита. Повышенная свертываемость – это риск образования тромбов. К такому состоянию крови может приводить гормональные сбои, нарушения в работе печени, а также обезвоживание. То есть, если вы пьете мало воды, кровь сгущается, что приводит к вероятному образованию сгустков.
- Воспаления. Если стенка вены начала воспаляться, в этом месте может сгущаться кровь. К воспалению может привести травма нижних конечностей, аутоиммунные процессы, любые воспалительные или инфекционные процессы в организме.
- Гены. Нередко тромбофлебит, так же как и варикозное расширение вен – наследственное заболевание, которое возникает из-за генетически слабых сосудов.
- Застой. Очень часто тромбофлебит возникает вследствие венозного застоя. Это может проявляться у людей, чья профессия связана с постоянным нахождением на ногах. Парикмахеры, продавцы, повара вынуждены целый день находиться стоя, что приводит к недостаточной циркуляции крови в нижних конечностях. Положение усугубляется, если у пациента есть лишний вес, который дает дополнительную нагрузку. Венозный застой также часто возникает при беременности, как следствие быстрого увеличения веса и гормонального всплеска.
- Внешние факторы. Курение, алкоголизм, малоподвижный образ жизни, неправильное питание – это внешние причины, которые ухудшают состояние сосудов кровеносной системы. Поэтому также считаются провоцирующим фактором, которые вкупе с предрасположенностью организма приводят к тромбофлебиту.
Выяснив причину заболевания, можно бороться с проблемой гораздо эффективнее. Но каковы симптомы тромбофлебита? Как выявить болезнь на ранней стадии?
Как распознать тромбофлебит
Многие пациенты не подозревают о заболевании в ранней стадии его развития, списывая тяжесть в ногах на обычную усталость после трудового дня. Это в корне неправильно, потому что ранняя диагностика и соблюдение лечебных мер не допустят развитие болезни. Так каковы же симптомы тромбофлебита?
- В самом начале болезни венозная стенка воспаляется, пока без образования тромба. Это приводит к неровной стенке сосуда, может появиться тяжесть в ногах, отечность нижних конечностей, болезненные ощущения после трудового дня. На таких этапах развития болезни лечение наиболее эффективно.
- По мере прогрессирования тромбофлебита воспаление усиливается, появляются видимые глазу увеличенные части вен, шишки становятся болезненными на ощупь, в месте воспаленной вены появляется покраснение. Боль может быть как острой, так и тянущей, и ноющей.
- Нередко в месте воспаленной вены повышается местная температура, редко наблюдается общее повышение температуры тела.
- После долгой ходьбы и стояния на ногах человеку очень трудно передвигаться, ноги болят, пациент испытывает острый дискомфорт.
- Кроме этого, боли могут быть не только в ногах, но и в нижней части живота, в пояснице и в области крестца.
При обнаружении подобных симптомов очень важно обратиться за медицинской помощью, а не «глушить» боль обезболивающими препаратами.
Медикаментозное лечение тромбофлебита
Лечение воспалений стенок сосудов назначает только врач, это неоспоримо. Однако мы представим вам основные принципы лечения этого неприятного недуга.
- Противовоспалительные лекарства. Нестероидные противовоспалительные препараты позволяют справиться с самым главным – воспалением стенки сосудов. Среди них можно отметить Ибупрофен, Диклофенак, Нимесил.
- Антикоагулянты. Антикоагулянты – это вещества против высокой свертываемости крови (Гепарин, Эноксапарин, Клексан). Их принимают для предотвращения образования новых тромбов. Подобные средства имеют ряд противопоказаний, поскольку могут вызвать кровотечение. Поэтому препараты следует назначать после тщательного сбора анамнеза и осведомленности о хронических заболеваниях.
- Энзимы (Флогэнзим, Вобэнзим). Они способствуют снятию отека, производят противовоспалительный эффект, а главное, помогают уже существующим тромбам рассасываться.
- Антибиотики. Если тромбофлебит возник на фоне травмы, хирургического вмешательства или имеет постинъекционную природу, целесообразно назначение антибиотиков.
- Тромболитики. Тромболитики применяются для рассасывания уже образованных тромбов и могут применяться только под надзором врача (в условиях стационара).
- Обезболивающие средства. Они нужны для того, чтобы снять болезненный симптом и снизить температуру.
Это основные препараты, которые могут быть полезны при тромбофлебите. Назначать и корректировать лечение имеет право только врач в связи с высоким риском отрывания тромба.
Дополнительные рекомендации
Кроме основного медикаментозного лечения пациенту назначается ношение компрессионных чулок и колготок. Создавая определенное давление, медицинское белье усиливает отток крови из вен, что предотвращает его застой. Носить подобные чулки следует в течение всего дня, пока пациент находится в вертикальном положении.
В острой фазе тромбофлебита пациенту показан полный покой и постельный режим. Под ноги следует подложить подушку или что-то мягкое, чтобы улучшить отток крови от нижних конечностей. Пациенту рекомендовано пить очень много воды, чтобы способствовать разжижению крови.
Обязательно назначается наружное лечение тромбофлебита. Для этого прописываются различные мази и гели, которые снимают воспаления, усиливают кровообращение, рассасывают тромбы. Среди них Гепариновая мазь, Троксевазин, Кетопрофен, мазь Вишневского.
Осторожно! Ни в коем случае нельзя сильно втирать мазь в вены, массировать или тереть их. Активное физическое воздействие может привести к отрыву тромба и летальному исходу!
На начальных этапах развития тромбофлебита могут быть полезными физиотерапевтические процедуры, например, Дорсонваль. Токи низкой частоты стимулируют нервные окончания, усиливают кровообращение и способствуют рассасыванию тромбов.
При серьезных стадиях развития болезни врачи могут прибегнуть к хирургическому лечению тромбофлебита. При образовании больших тромбов проводится операция по точечному удалению сгустков. При серьезных поражениях вен удаляется часть больной вены.
Вместе с основным лечением тромбофлебита очень важно следить за питанием и соблюдать диету, которая поможет вам нормализовать состояние крови, уменьшить количество шлаков и токсинов, тем самым, снизив риск образования тромбов. Нужно есть больше свежих овощей и фруктов, постного мяса, круп. Откажитесь от вредной и жирной пищи. Если есть лишний вес – нужно от него избавляться, поскольку это колоссальная нагрузка на ноги. При тромбофлебите для очистки крови активно используется лечебное голодание – в течение двух дней только жидкость – соки, отвар, чай, вода.
Народные средства против тромбофлебита
Применение домашних рецептов должно быть только в качестве дополнительного лечения параллельно консервативным мероприятиям. Прежде чем воспользоваться тем или иным советом, нужно проконсультироваться с врачом о возможности его применения в конкретно вашем случае.

- Сода. Сода оказывает мощное противовоспалительное и рассасывающее действие. Можно делать содовые ванночки – растворите стакан порошка в пяти литрах теплой воды и держите в жидкости ноги не менее получаса. Кроме этого, можно делать содово-капустные компрессы. Для этого листья капусты нужно размять скалкой на доске, соду смешать с уксусом. Содовую кашицу прикладываем к воспаленным венам, накрываем капустным листом, оборачиваем пленкой и утепляем. Компресс следует держать до утра.
- Мумие. Алтайское мумие – это отличное средство для разжижения и очищения крови, для укрепления иммунитета. 10 грамм средства нужно растворить в двух стакана воды и пить черный раствор по две столовые ложки утром натощак.
- Грецкие орехи и оливковое масло. Зеленые грецкие орехи следует измельчить и положить в стеклянную емкость. Залить теплым оливковым маслом. Настаивать лекарство нужно в течение полутора месяцев, держа в холодном месте и периодически потряхивая состав. После указанного времени состав следует процедить и смазывать им больные ноги дважды в день.
- Листья сирени. Листья сирени обладают хорошим противовоспалительным эффектом. Их следует прокрутить через мясорубку, а мякоть приложить к воспаленным венам. Уже через полчаса вы заметите значительное облегчение.
Народные средства не являются полноценным лечением, но они помогут вам снять болевой симптом и ускорить выздоровление.
Тромбофлебит – распространенное, но очень коварное заболевание. Скрываясь за ежедневной отечностью, жжением и болью в ногах, оно может стремительно развиваться и привести к опасным и смертельным последствиям. Берегите свое здоровье, обращайтесь вовремя к врачу, чтобы не лечить болезнь, а вовремя предупреждать ее развитие.
Видео: тромбоз вен нижних конечностей
Источники: http://etodiabet.ru/diab/bolezni/tromby-pri-diabete.html, http://sahar.diabet-lechenie.ru/diabet/tromboflebit-nizhnih-konechnostej-pri-saharnom-diabete/, http://howtogetrid.ru/kak-lechit-tromboflebit-nizhnix-konechnostej/


