Тромбофлебит рисунки по тромбофлебиту
Тромбофлебит: первые признаки, симптомы, диагностика и лечение
Что такое тромбофлебит? Воспалительные реакции в венозных стенках, сопровождающиеся образованием в их просветах кровяных сгустков, получило в медицине название – тромбофлебит (тромбоз). В 90% случаев заболеванию подвержены сосуды ног – поверхностная и глубокая венозные сети и соединяющие их перфорирующие вены.
В качестве близкородственного заболевания можно отметить – флеботромбоз, характеризующийся такими же признаками (тромбы в венозных полостях), но без влияния воспалительных реакций. Такая болезнь не отличается длительным течением, потому, что любая сосудистая патология всегда завершается процессами воспаления и развитием тромбофлебита.
Наиболее часто патология проявляется тромбозом поверхностных подкожных вен, развивающегося в сопровождении варикоза или синдрома ХВН (нарушении венозного оттока). В этом случае, болезнь часто повторяется, прогрессирует, чревата различными осложнениями.
Этиология: причины и условия развития тромбофлебита
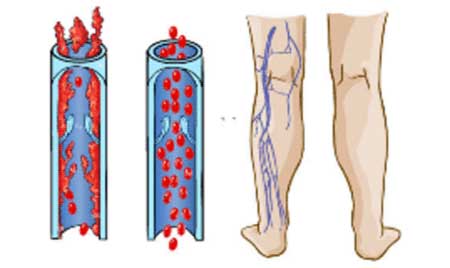
До средины прошлого века образование тромбов внутри сосудов было абсолютной загадкой. Почему, та же самая кровь, в одних случаях бежит по сосудам беспрепятственно, в других – закупоривает сгустками их просвет?
Знаменитый немецкий врач, Рудольф Вихров, работая в берлинской клинике Шарите, занимался изучением различных механизмов, влияющих на изменение структуры форменных элементов плазмы и выявление предпосылок к развитию тромбозов.
Он выделил основные составляющие развития болезни, оставшиеся в практике современной медицины под определением триединства Вихрова (Trias) Его составляющая обусловлена:
1. Изменением сосудистой структуры, непосредственно внутренней выстилки сосудов
Немаловажным фактором являются любые деструктивные изменения внутренней сосудистой оболочки, включающие травматическое воздействие. Было замечено, что скопление кровяных сгустков всегда происходит в зонах явных структурных изменений в сосудистых стенках. Изначально гладкая, здоровая поверхность эндотелия приобретает шершавость в болезненных и поврежденных местах.
Небольшие кровяные сгустки, проплывая мимо, закрепляются на шершавой поверхности и оседают на стенке сосуда. Сгустки накапливаются, переплетаются между собой, образуя тромб, полностью перекрывающий сосудистый просвет. Патологические изменения в эндотелии могут вызывать различные причины:
- воспаление венозных стенок (флебит);
- воспалительные реакции, поражающие артерии (артериит);
- воспалительные процессы в сердечной структуре (эндокардит).
Способствуют деструктивным изменениям эпителиального внутрисосудистого слоя, микроорганизмы различных инфекций. Вследствие попадания огромной токсической массы в плазму крови, резко повышается возможность формирования тромбов, что вполне может стать причиной тромбофлебита
развитие тромбофлебита, фото
2. Изменение скорости кровотока
Доктором Вихровым было установлено: самые частые места в сосудистых руслах, где образуются сгустки – зоны неравномерного течения плазмы крови и изменение ее скорости. К примеру, течение в центральной части просвета – быстрое, а по краям сосуда ход замедляется, образуя завихрения.
Такая особенность кровотока характерна в местах суженых, либо расширенных зонах сосудистого русла. Что может быть следствием аневризмы или варикоза. Наиболее предрасположены к образованию тромбозов – места сосудистых разветвлений, где завихрения потока крови частое явление.
Нарушению скорости кровотока способствуют:
- травмы нижних конечностей, вследствие которых накладываются сдавливающие мягкие или гипсовые повязки;
- длительная обездвиженность конечностей;
- застой крови при сердечных патологиях, обусловленных несостоятельностью перекачки полного объема крови;
- системные и сосудистые заболевания, влияющие на процесс кровотока.
3. Гипервискозный синдром (густая кровь)
Еще одной причиной тромбофлебита нижних конечностей Вихров назвал «густую кровь». Сегодня такого термина в медицине нет, говорится об уровне ее вязкости. Эталонных нормативов не существует, у каждого из нас, уровень вязкости разный. Но, бывают обстоятельства, когда у одного пациента вязкость плазмы крови на разных сосудистых участках разный.
Основная причина тромбофлебита – аномальная потеря жидкости, обусловленная недостаточным поступления или избыточным выделением: сильная потливость, большие нагрузки, вызывающие жажду, или заболевания в сопровождении жара. Кроме того, на развитие тромбофлебита влияют показатели плазменных факторов противосвертывающей и свертывающей системы.
При совершенно идентичных обстоятельствах, уровень гиперкоагуляции (свертываемости) может показывать разные показатели – очень высокие, повышенные или пониженные, каждый конкретный случай обусловлен – особенными свойствами кроветворения (гемопоэза), обменными процессами, недостатком специфического протеина, затягивающего процесс свертывания плазмы (иногда, это врожденный дефект).
Частая причина развития тромбофлебита, кровь с нарушением гемостаза (растворение тромбов). Нарушению функции гемостаза способствуют:
- инфекционные заболевания;
- гормональные дисфункции;
- онкологические заболевания.
Виды тромбофлебита
 По своей природе, тромбофлебиты бывают инфекционными и не инфекционными (асептическими). Которые в свою очередь проявляются различными видами.
По своей природе, тромбофлебиты бывают инфекционными и не инфекционными (асептическими). Которые в свою очередь проявляются различными видами.
Инфекционная форма болезни проявляется:
- Послеродовым или послеоперационным тромбозом;
- Как следствие гнойно-воспалительных патологий (флегмоны, фурункулы, рожистые поражения);
- При инфекционных заболеваниях (сыпной тиф, грипп, туберкулез).
Неинфекционная (асептическая) форма:
- Тромбофлебитом варикозных вен;
- Тромбозом мигрирующим;
- Посттравматическим;
- Тромбозным образованием, вследствие сосудистых и сердечных заболеваний.
По характеру клинической картины – острым тромбофлебитом и формой хронического течения.
По зоне проявления (локализация) – поражением поверхностной и глубокой сети вен на конечностях, формой подвздошно-бедренного поражения
Первые признаки тромбофлебита, фото
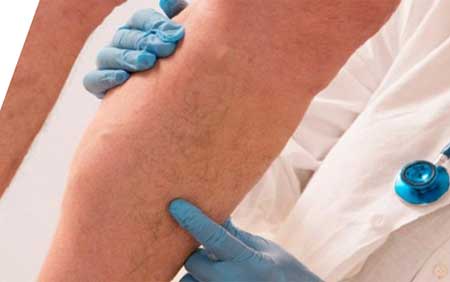
проявления тромбофлебита, фото
Начало заболевания может проявиться неожиданно — при отличном самочувствии быстро формируются первые признаки тромбофлебита.
- Болевым синдромом во время движения;
- Субфебрильной лихорадкой и общим недомоганием;
- Отечностью в области образования сгустка — чем ближе тромб расположен к паху, тем выражение отечность;
- При пальпации отмечается плотность и болезненность вен;
- Кожа над зоной поражения красная с синюшным оттенком, отечная и теплая;
- Усиление отечности свидетельствует о поражении глубоких вен.
Если на этой стадии вовремя не начать лечение, воспалительные реакции быстро распространяются по сосудистому руслу, значительно ухудшая состояние пациента.
Необходимо отметить, что существуют тромбозы, относящиеся к «немым» формам, не проявляющиеся вообще никакими симптомами. Ухудшение состояние пациента происходит постфактум – когда тромб полностью перекрывает сосудистый просвет.
Симптомы тромбофлебита, клиническая картина

Картина клинического проявления болезни в основном зависит от места расположения тромба, распространенности воспалительной реакции, уровня поражения окружающих тканей.
Симптомы поражения подкожных вен
Уже имеющиеся крупные узловые варикозные образования усугубляют ситуацию, проявляясь структурными изменениями сосудистых стенок. Узлы подвержены спаиванию с кожей, травмам и расчесам, что вызывает трофические изменения кожного покрова, способствующие легкому проникновению инфекции. Вследствие чего образуются воспалительные процессы и развивается тромбофлебит поверхностных вен. Симптоматика характеризуется:
- ограничением распространенности воспалительного процесса с местной локализацией тромбоза;
- редким ухудшением общего состояния;
- изменением структуры подкожных вен – болезненностью и плотностью в виде тяжей;
- неподвижностью, вызванной спаечным процессом между ними;
- воспалительными процессами подкожной клетчатки и кожи;
- уплотненной гиперемированной кожей с глянцевым отливом.
Наибольшему поражению подвержены венозная сеть бедра и голени. Отмечается распространенность отечности на лодыжку и увеличение паховых лимфоузлов. Обычно общее состояние не нарушается, болезненность при движении умеренная, не мешает сохранять пациенту работоспособность.
В запущенных случаях, распространение воспалительных реакций обостряет симптомы тромбофлебита. Отмечается резкое усиление боли и повышение температуры до высоких показателей. Сохранение острой симптоматики может продлиться до полутора месяца.
Особое внимание заслуживает подкожный мигрирующий тромбоз. Характер болезни обусловлен образованием большого количества тромботических сгустков в подкожных сосудах. Симптоматика характеризуется умеренным проявлением без нарушения общего самочувствия.
Положительный аспект обусловлен отсутствием каких-либо трофических изменений или следов. Через определенное время воспалительная реакция мигрирует в другую зону конечностей, чем полностью оправдывает название болезни.
Признаки поражения глубокой сети вен

Развитие такой патологии характерен для пострадавших от костных переломов области бедер или голени, лечение которых, осуществлялось операционными методиками. Или при полостных операциях и хирургическом лечении патологий грудной клетки. Образованию тромбоза способствует повышение коагуляционного фактора, необходимого для предотвращения кровотечений в процессе операции.
Симптомы тромбофлебита при локализации в глубокой венозной системе проявляются:
- тяжестью и усталостью ног, чувством распирания;
- сильно выраженной отечностью и болезненностью ног;
- синюшной окраской кожи;
- острым нарушением легочного кровообращения (иногда является первым симптомом);
- фебрильной лихорадкой и глянцевой кожей;
- болезненным внутрисуставным синдромом;
- изменением местной температуры (холодная конечность);
- иногда признаками перитонита и функциональной непроходимостью кишечника.
При фоновом сопровождении заболевания (варикозе), отмечаются частые рецидивы каждый раз усугубляющие трофические изменения в тканях и нарушение процесса кровообращения. При наличии явных симптомов тромбофлебита, лечение не желательно откладывать в «долгий ящик».
Главная угроза – гнойные осложнения в виде флегмоны, абсцесса или сепсиса. А так же развитие тромбоэмболии. Исход может быть выражен в двух вариантах – непроходимостью малых кровеносных сосудов или закупоркой жизненно важных артерий, что приводит к летальности.
Диагностика и лечение тромбофлебита
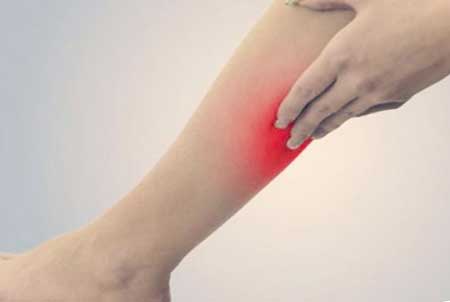
Эффективность лечения зависит от точной диагностики, которая включает:
- диагностический осмотр хирургом;
- обследование сосудов УЗИ с допплерометрией;
- рентгеноконтрастную флебографию – изучение продвижения контрастного вещества, введенного в вену;
- применение специальных функциональных проб, позволяющих выявить венозное поражения на самых ранних стадиях.
Лечение обусловлено комплексным подходом, сочетающим медикаментозные и хирургические методики.
Метод консервативного лечения тромбофлебита включает:
- Использование физиотерапевтических методик – введение антикоагулянтов с помощью электрофореза, водолечение с переменными ваннами, УВЧ процедуры.
- Медикаментозные препараты – противовоспалительные, антикоагулянты для разжижения плазмы, спазмолитики и антибиотики.
- Применение компрессионного белья предотвращающего сосудистые расширения повреждение их стенок – бинты специального назначения, колготки и гольфы для компрессии пораженных венозных стенок.
При несостоятельности консервативной терапии применяют радикальную и малоинвазивную хирургию.
- Радикальный хирургический метод подразумевает удаление пораженной вены, для предотвращения дальнейшего распространения патологического процесса. Сегодня применяется в исключительных случаях, при обширном процессе, угрожающем жизни пациенту.
- Методика эндовазальной лазерной коагуляции. В результате обработки лазером венозных стенок и тромбозного сгустка происходит склеивание сосуда, полностью выводя его из процесса кровообращения, направляя кровь по здоровому руслу.
- Удаление тромба эндоскопическим методом. С помощью эндоскопических инструментов, введенных в сосуд, удаляется тромб и устанавливается специальный улавливающий фильтр или делается перевязка сосуда.
- Склеивание пораженного русла методом склеротерапии – введение в сосуд специального состава.
- Метод венозной тромбэктомии применяется для извлечение тромбозных згустков специальным катетером
Все эти методы достаточно эффективны. Позволяют пациентам вернуться к нормальной безболезненной жизни.
Компрессионное белье при тромбофлебите
Золотой стандарт лечения тромбозов при беременности – компрессионное белье. Его ношение обусловлено эффектом сдавливания поверхностной венозной системы, вызывая в ней повышение давления, улучшающего венозный отток.
Сдавленный колготками или чулками варикозный участок не позволит осесть в нем тромбу, что резко снизит риск развития воспалительных реакций и образование тромбоза.
При использовании компрессионного белья исключаются отечность и судорожные проявления, ноги практически не устают и беременность ничем не усложняется. Беременным женщинам рекомендуется:
- специально подобранные упражнения, улучшающие венозный отток;
- длительные пешие прогулки;
- при хронической патологии – вечерние прогулки не менее получаса;
- диета насыщенная фруктами и овощами, так как они являются стимуляторами гемодилюции (разведение сгущения).
Во избежание отечности не рекомендуется употребление большого количества жидкости и препаратов, влияющих на сосудистую систему (флеботоники). Подбор компрессионного белья при тромбофлебите должен осуществляться по рекомендации врача, учитывающего вид и степень компрессии изделий.
Что такое мигрирующий тромбофлебит

Структурное изменение вен указывает на развитие опасной патологии. Если отнестись к изменению здоровья легкомысленно, с большой долей вероятности болезнь продолжает прогрессировать вплоть до развития серьезных осложнений. Ярким тому примером выступает мигрирующий тромбофлебит.
Данное заболевание является рецидивирующим, может появляться в любой части кровеносной системы.
Об особенностях патологии
 Тромбофлебит представлен воспалением внутренних стенок вен, результатом чего выступает появление тромба.
Тромбофлебит представлен воспалением внутренних стенок вен, результатом чего выступает появление тромба.
Такие образования нарушают кровоснабжение тканей организма. Могут перерождаться во флотирующие сгустки крови, перемещающиеся беспрепятственно по кровотоку и закупоривающие сосуды.
Данная болезнь при благоприятных условиях преобразуется в мигрирующую или блуждающую форму, опасную для жизни человека.
Она не относится к гнойным патологиям, зоной возникновения чаще всего являются поверхностные сосуды. Реже затрагиваются глубокие вены на ногах.
Особенность заключается в том, что воспаление мигрирует по организму и проявляется в различных анатомических зонах.
В любой момент времени возникают узлы по структуре вены, в месте которых краснеет и слегка припухает кожа.
Затихнув в одном месте, патология может обнаружиться в другом. Это характерные симптомы мигрирующего тромбофлебита, которые проявляются спонтанно и рецидивируют на протяжении многих лет.
Чаще в группу риска входят мужчины молодого возраста. Опасность такой патологии заключается в том, что она выступает тревожным предшественником облитерирующего тромбангиита.
Это известная аутоиммунная болезнь Бюргера воспалительного типа.
Из еще более опасных осложнений выступает синдром Труссо. Блуждающий тромбофлебит, сопровождающий острые злокачественные опухоли, легких, желудка, печени и пр.
Причины мигрирующего тромбофлебита
 Первичная форма патологии не имеет точных причин. Известно, что не последнюю роль в данном процессе играют инфекционные процессы.
Первичная форма патологии не имеет точных причин. Известно, что не последнюю роль в данном процессе играют инфекционные процессы.
Перед развитием мигрирующего тромбофлебита у пациентов часто наблюдается венозное воспаление на ногах, стрептококковое заболевание брюшной полости из-за стрептококковой инфекции.
Что касается вторичных форм мигрирующей патологии сосудов, они представлены осложнениями всевозможных болезней аутоиммунного или аллергического характера. Например, аллергические васкулиты.
Заболевания, сопровождающиеся вторичным блуждающим заболеванием:
- карцинома легких;
- миелома;
- подагра;
- лимфогранулематоз;
- тромбофилия;
- синдром Бехчета;
- полицитемия;
- туберкулез;
- лейкемия.
Обострение мигрирующего поражения сосудов чаще наблюдается в жаркое время года. На фоне частой и продолжительной ходьбы, перенесенных травм на руках или ногах. В результате чрезмерных физических нагрузок.
Симптомы и осложнения
 Патология не имеет спонтанный характер возникновения.
Патология не имеет спонтанный характер возникновения.
Появляется мигрирующий тромбофлебит по причинам диагностирования:
- аутоиммунных или злокачественных процессов;
- лимфовенозной недостаточности хронического типа;
- варикозного расширения вен.
Схожие симптомы проявляются и в случае с обычным тромбофлебитом. Разница заключается в возникновении поражений вен то на одной, то на другой конечности с переходом на руки.
Нередко возникает несколько очагов одновременно.
В некоторых случаях тромбофлебит поражает геморроидальные, вблизи расположенные артерии.
Общее самочувствие человека практически не изменяется. Температура тела не повышается. В исключительных случаях она проявляется субфебрильными показателями.
Не дают о себе знать болевые ощущения. Но иногда пациенты указывают на тянущие, спазмы ноющего характера, усиливающиеся во время передвижения.
Внешне просматриваются в вене цилиндрические выпирающие уплотнения. Когда они рассасываются, остаются гематомы, сменяющиеся постепенно темно-коричневым окрасом кожи.
Сопутствующие патологию симптомы:
- краснота кожи, припухлость;
- отечность, уходящая в утреннее время;
- жжение пораженного места;
- кровоподтеки, звездочки на коже;
- боль при пальпации пораженного участка.
 Улучшение состояния человека наблюдается через пару недель после обострения. Однако мнимое облегчение может резко проявиться сильным обострением в виде новых образований на здоровых до этого сосудах.
Улучшение состояния человека наблюдается через пару недель после обострения. Однако мнимое облегчение может резко проявиться сильным обострением в виде новых образований на здоровых до этого сосудах.
Каждый образующийся тромб несет в себе опасность в виде закупорки вены, эмболии.
Если имеют место аутоиммунные процессы, ремиссии и обострения болезни сменяются друг другом на протяжении многих лет.
Самым опасным считается появление флотирующих тромбов на ногах. Узлы в сосудах рук, обрываются реже. Но также представляют опасность здоровью, т.к. происходит их миграция в вены на шее, грудной клетке.
Возникает большой риск летального исхода в случае развития тромбоэмболии в легочной артерии.
Проведение диагностики
Диагностическое исследование патологии проводит ангиохирург, хирург-флеболог.
В ходе опроса и первичного осмотра принимается решение про назначение лабораторных анализов, инструментальных мероприятий:
- Забор крови на биохимический анализ. Если имеет место аутоиммунное заболевание, себя проявит нарушение белкового состава.
- Общий анализ на кровь может показать повышение СОЭ, лейкоцитоз.
- Исследование на предмет гемостаза.
- Коагулограмма – проверка повышенной свертываемости кровяных масс.
- УЗИ на лимфатических узлах, внутренних органах, рентгенография грудной зоны (обнаружение онкологии с метастазами или без таковых).
- ЭКГ, УЗИ сердечной мышцы.
- Дуплексное или контрастное сканирование сосудов на конечностях для уточнения месторасположения тромбов, их размеров, общей скорости кровотока в пораженной части сосуда.
- При появлении тромбов в труднодоступных зонах для стандартного исследования проводится флебография, ангиография.
- Если мигрирующий тромбофлебит развился на фоне онкологии, производится биопсия.
Терапевтические методы
 Существует множество методов лечения мигрирующего тромбофлебита. Для устранения патологии необходимо найти основную болезнь, спровоцировавшую поражение вен и устранить ее.
Существует множество методов лечения мигрирующего тромбофлебита. Для устранения патологии необходимо найти основную болезнь, спровоцировавшую поражение вен и устранить ее.
Если имеет место удаление злокачественной опухоли – назначается химиотерапия, облучение для предотвращения рецидива.
Воспаление при аутоиммунной патологии снижают цитостатики, глюкокортикостероиды.
Обязательно проводится лечение локальных и системных нарушений кровотока. Проводится профилактика тромбоза в глубоких венах. В противном случае может наступить инсульт, инфаркт, тромбоэмболия легочной артерии.
Терапия мигрирующего тромбофлебита основывается на таких препаратах:
- Антикоагулянты растворяют сгустки крови.
- Флеботоники повышают тонус сосудов.
- Антиагреганты разжижают кровь.
- Антибиотики – устранение бактериального воспаления.
- Иммуномодуляторы.
- НПВП, устраняющие боль, новокаиновая блокада.
- Средства наружного нанесения – Венорутон, мазь Вишневского, Гепариновая мазь и пр.
При наличии признаков мигрирующего тромбофлебита полезны немедикаментозные мероприятия.
 Это снижение двигательной активности, использование антиварикозного белья, применение масляно-бальзамических, спиртовых повязок.
Это снижение двигательной активности, использование антиварикозного белья, применение масляно-бальзамических, спиртовых повязок.
Физиотерапия: соллюкс, УФО, гирудотерапия и пр.
В крайних случаях поражения вен проводится хирургия в виде венэктомии, лазерного лечения, склеротерапии, перевязки сосудов, тромбэктомии.
Терапия народными средствами
На ранних этапах проявления патологии следует прибегнуть к советам нетрадиционной медицины. Иногда они заменяют консервативные процедуры по своей эффективности.
Известные рецепты с положительным действием при тромбофлебите:
- На больной участок прикладывается льняная, хлопковая примочка, предварительно смоченная в меде. Компресс выдерживается около 2 часов. Курс лечения – 7 дней.
- Измельченные в кашицу листья каланхоэ смешиваются с теплой водой 1:1, выдерживаются в темном месте 5 – 7 дней. Сцеженным настоем натирают ноги при сильных болях.
- При любом тромбофлебите полезна настойка из 1 л водки, 100 г цветков донника, которая предварительно выдерживается в теплом месте 10 – 15 суток. Прием: по 15 капель 3 раза в день.
Мигрирующий тромбофлебит считается опасным заболеванием. Его сложно диагностировать на ранней стадии. В результате чего он прогрессирует и вызывает ряд осложнений. Важно при ухудшении самочувствия сразу же пройти обследование.
Полезное видео: Особенности мигрирующего тромбофлебита
Тромбофлебит нижних конечностей — симптомы, фото и лечение, препараты
Быстрый переход по странице
Тормбофлебит зачастую осложняет течение варикозной болезни. Хотя симптомы достаточно тяжелы, многие пациенты не стремятся идти к врачу, не подозревая о смертельном риске.
Нередко заболевание сосудов требует срочной медицинской помощи во избежание угрожающих жизни состояний. Поэтому ранняя диагностика — залог успешного лечения тромбофлебита.
Тромбофлебит — что это такое?
Тромбофлебит — это заболевание сосудов, включающее два негативных процесса: воспаление и тромбообразование. Чаще всего тромбофлебитом поражаются вены нижних конечностей, как поверхностные, так и глубокие. Заболевание имеет непредсказуемое течение.
В любой момент тромб может оторваться от стенки и закупорить легочную артерию, сосуды мозга (инсульт) или сердца (инфаркт), что нередко приводит к мгновенной смерти.
Этиология заболевания
Тромбофлебит всегда развивается на фоне первичной патологии. Чаще всего тромбофлебит диагностируется у людей:
- Страдающих варикозом — застоем крови в нижней части тела вследствие слабости венозной стенки;
- Имеющих кровных родственников с диагностированной сосудистой патологией;
- С повышенной свертываемостью крови — такое состояние наблюдается при эндокринных заболеваниях, онкопатологии, тяжелых болезнях печени;
- С фактором травмирования венозной стенки — инфекционно-токсическое повреждение, аутоиммунный сбой или инъекции, сделанные не по правилам.
В группу риска по развитию тромбофлебита попадают беременные женщины, больные ожирением, лежачие пациенты, пожилые и люди, ведущие малоподвижный образ жизни (водители, программисты, офисные работники).
Первые признаки тромбофлебита по видам (фото)

Тромбофлебит фото нижних конечностей
По локализации очага воспаления врачи диагностируют:
- тромбофлебит поверхностных вен;
- патология глубоко расположенных венозных сосудов (иначе называется флеботромбозом).
Клиническая картина зависит от скорости развития болезненных признаков тромбофлебита:
- Острый тромбофлебит — диагностируется довольно редко, выраженная симптоматика нарастает и достигает пика уже на 2 день;
- Подострое течение — часто наблюдается при поражении глубоких вен, признаки тромбофлебита менее интенсивны, развиваются волнообразно;
- Хронический тромбофлебит — очаги воспаления возникают периодически, при этом их локализация может меняться (мигрирующий тромбофлебит).
Симптомы тромбофлебита и их интенсивность зависят от глубины поражения венозной системы и локализации патологического очага.
Тромбофлебит подкожных вен ног

Тромбофлебит подкожных вен ног фото 2
Зачастую поражение вен нижних конечностей спровоцировано длительным течением варикозной болезни. Тромбофлебит варикозных вен можно заподозрить по ухудшению состояния больного. Характерные признаки:
- распирающая боль в пораженной ноге, некоторое облегчение приносит подъем больной конечности повыше (положить на стул, приподнять ногу к стене в положении лежа);
- появление багрово-синюшного участка над местом поражения, кожа ниже тромбоза становится бледной;
- появление венозного рисунка за счет расширения вен;
- на фоне общего повышения температуры до отметки в 38ºС пораженная конечность остается холодной.
Симптомы (фото) тромбофлебита глубоких вен ног
 Зачастую начало флеботромбоза остается без внимания ввиду мало выраженных начальных симптомов. При глубоком венозном поражении больной отмечает:
Зачастую начало флеботромбоза остается без внимания ввиду мало выраженных начальных симптомов. При глубоком венозном поражении больной отмечает:
- усиление тяжести в ноге;
- отеки;
- усиление боли при повороте голени внутрь, положении ноги внизу;
- жжение в икроножной мышце, неприятное ощущение ползания мурашек;
- постепенное появление плотного участка над пораженной веной;
- распространение синюшности по ходу вены.
Глубокий тромбофлебит нижних конечностей может утихать и вновь усиливаться. Нередко больной фиксирует изменение локализации внешних проявлений болезни (мигрирующая форма).
Несмотря на стертость симптомов, такой вид венозного поражение не менее опасен в плане отрыва тромба, чем острая и подострая форма.

Тромбофлебит бедренной вены
Тромбофлебит крупной бедренной вены вызывает высокую температуру и резкую боль, распространяющуюся на ногу, нижнюю часть живота, поясницы.
Конечность и ягодица со стороны поражения отекают, кожа на ноге становится белой с лиловым оттенком, поверхностные вены на ноге и брюшной стенки четко проступают сквозь кожу. Тяжелая симптоматика указывает на перекрытие просвета вены тромбом.
Важные диагностические признаки тромбофлебита
- Симптом Лувеля — болезненность в поврежденной ноге усиливается во время чихания, кашля.
- Симптом Хоманса — больной лежит на спине, ноги полусогнуты, круговые движения стопой провоцируют боль.
- Проверка Оптица-Раминеса — манжета от аппарата для измерения давления накладывается ниже колена, в нее нагнетается воздух. При такой манипуляции выраженная боль возникает в подколенной ямке и иррадиирует в голень.
- Проба Ловенберга — манжета тонометра накладывается на голень и наполняется воздухом. На тромбофлебит указывает боль, возникшая на отметке 80-100 мм рт. ст. Здоровый человек не ощущает дискомфорта до поднятия давления в манжете до 170 мм рт. ст.
- Тест Мозеса — боль, возникшая при сдавлении голени спереди и сзади, характерна для тромбофлебита глубоких вен.
Осложняющие течение тромбофлебита состояния
Отсутствие своевременного лечения, хроническое течение тромбофлебита чревато развитием тяжелых осложнений:
1) Нагноение тромба (септический тромбофлебит) — гнойное расплавление тромба в поверхностной вене провоцирует развитие гнойника или флегмонозного воспаления.
Глубокое нагноение очага тромбофлебита провоцирует сепсис крови. Для септического состояния характерно резкое ухудшение состояния, тяжелая интоксикация.
Такое состояние требует незамедлительной реанимационной помощи и массированной антибиотикотерапии.
2) Посттромбофлебитическая болезнь (слоновость) — значительное увеличение размеров поврежденной конечности связано с хронической венозной недостаточностью и сопровождается частыми судорогами, постоянной болью и формированием трофических язв на фоне потемневшего участка.
Лечение тромбофлебита — эффективные препараты и методики
Методы лечения тромбофлебита напрямую зависят от степени тяжести симптомов заболевания и стремительности развития симптомов. При своевременном обращении в лечебное учреждение, трмбофлебит лечится консервативно, хотя зачастую и требуется госпитализация пациента.
Радикальное вмешательство — хирургическая операция — проводится при нестабильном состоянии и высокой угрозе для жизни больного.
Консервативная терапия
Безоперационное лечение включает местное воздействие и общую медикаментозную терапию. Дозировки лекарств, длительность их применения подбираются лечащим флебологом с учетом диагностических данных и выраженности внешних проявлений болезни.
- Противотромботические мази — Гепариновая;
- Гели и мази, содержащие, НПВС, — Индометацин, Диклофенак и их аналоги (оказывают противовоспалительный и обезболивающий эффект);
- Физиопроцедуры — УВЧ, магнитотерапия, электрофорез с нестероидными препаратами, локальное лечение пиявками.
Важно! Мази наносятся аккуратно, эффективны только при повреждении подкожных вен. Категорически запрещено растирать и массажировать больную ногу. Воздействие даже с небольшим усилием может спровоцировать отрыв тромба. Курс лечения мазями — 2 недели.
Общее медикаментозное лечение проводится и после устранения внешних симптомов и направлено на устранение причины тромбофлебита. Флеболог индивидуально подбирает схему лечения следующими препаратами:
- антикоагулянты — таблетки, содержащие Аспирин (Тромбо АЦЦ), в тяжелых случаях инъекции гепарина под врачебным контролем;
- медикаменты из группы НПВС — Ортофен, Диклофенак, Вольтарен (наиболее эффективны инъекционные формы);
- венотонизирующие средства — лучшим венотоником считается Детралекс, курс приема продолжительный (не менее 3 месяцев);
- антибиотикотерапия — только при обнаружении бактериальной флоры в крови, применяются осторожно (сгущают кровь).
Диета при тромбофлебите
Лечебное питание составляется с учетом насыщения меню продуктами, способствующими укреплению сосудистых стенок:
- приправы — корица, перец (особенно красный);
- ягоды — арбуз, клюква, кизил, виноград, любые сухофрукты;
- овощи — особенно полезны для сосудов лук и чеснок.
Больным тромбофлебитом следует отказаться от употребления маринадов, листовой капусты, печени, спиртного, шпината, кофе. Ограничению подлежат мясные и сладкие блюда, бобовые, бананы и животные жиры.
Хирургическое лечение тромбофлебита
Оперативное вмешательство проводится при острой форме тромбофлебита, распространении воспалительного процесса и подтвержденном инструментальным исследованием отрыве тромба (экстренная операция для спасения жизни).
Хирурги практикуют следующие современные оперативные методы:
Эндоваскулярная тромбэктомия — подведение к месту тромбоза катетера и разрушение тромба специальным микроинструментарием или медикаментозно. Лечебная катетеризация проводится под местной анестезией, ход манипуляций контролируется на цифровом мониторе.
Чрескатетерное вживление в сосуд фильтрующей сетки — специальная конструкция предупреждает продвижение тромбов к жизненно важным сосудам (легких, сердца, мозга). После операции пациенту назначается длительный курс антикоагулянтов.
Клиппирование — наложение клипс, сужающих просвет сосуда, выше места тромбоза целесообразно при неэффективности ранее проведенной чрескатетерной тромбэтомии и выявлении множественных кровяных сгустков.
Операция достаточно радикальная, в последствии не исключено развитие застойных явлений в прооперированной конечности.
Тромбофлебит — опаснейшее заболевание, чреватое внезапных ухудшением состояния при отрыве тромба. Только раннее проведение лечения и длительная комплексная терапия медикаментами может устранить воспаление и растворить уже сформировавшиеся тромбы.
При этом медикаментозные курсы венотоников и антикоагулянтов следует регулрно повторять после сдачи анализов.
Источники: http://medknsltant.com/tromboflebit-simptomy-i-lechenie/, http://venaprof.ru/migriruyuschiy-tromboflebit/, http://zdrav-lab.com/tromboflebit-nizhnih-konechnostej-simptomy-foto-lechenie/