Тромбоз артерий нижних конечностей узи
Обследования для диагностики тромбофлебита
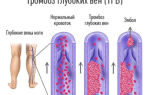
Тромбофлебит нижних конечностей — это заболевание, характеризующееся развитием воспаления в стенках вен ног и формированием в этом месте тромбов. Как правило, тромбофлебитическое поражение вен происходит на фоне варикозного расширения сосудов нижних конечностей. Заболевание может развивать остро или иметь хронический тип течения. Независимо от типа течения, места локализации поражения или внешних проявлений болезни тромбофлебит нижних конечностей может осложняться таким тяжелым состоянием, как тромбоэмболия легочной артерии. Поэтому так важно вовремя выявить эту патологию и своевременно начать ее лечение.
Обычно, хирургу, врачу-флебологу и даже участковому терапевту несложно поставить диагноз «тромбофлебит». Яркая клиническая картина, характерные жалобы и анамнез болезни позволяют достаточно точно установить заболевание, локализацию пораженных венозных стволов и степень закупорки сосудов. Однако, не всегда можно обойтись без дополнительных диагностических методик. Решение вопроса об оперативном лечении, определение месторасположения тромба с точностью до миллиметров, поиск флотирующих тромбов требует специализированных медицинских тестов.
Современная медицинская практика обладает большим разнообразием точных диагностических методик. Лабораторные анализы и исследования крови, различные методы визуализации, аппаратная диагностика тромбофлебита помогают в постановке точного диагноза и определении тактики лечения пациента.

Осмотр и опрос пациента с тромбофлебитом
Если есть подозрение на развитие тромбофлебита нижних конечностей, в первую очередь, необходима консультация врача-флеболога. Его задача провести анализ состояния венозных стволов нижних конечностей, определить какие нужны лабораторные и аппаратные обследования, а затем выбрать адекватный путь лечения.
Поводом для обращения к врачу являются следующие жалобы и изменения в ногах:
- кожные покровы над венами, преимущественно варикозно расширенными, красные, болезненные на ощупь;
- в нижних конечностях появляется ощущение тяжести, распирания;
- боль в мышцах голени при ощупывании;
- венозные стволы болезненные и при прощупывании определяются как плотные шнуры;
- к вечеру появляются отеки ног, становится трудно застегивать молнию сапог, ботинки надеваются с трудом.
В первую очередь, врач проведет физикальное обследование пациента. Тщательный осмотр нижних конечностей от стоп до паховой области поможет выявить следующие признаки заболевания:
- утолщенные и болезненные поверхностные венозные стволы;
- отек нижней конечности разного уровня, от стопы до лобковой области;
- кожные покровы синюшные;
- при пальпации (ощупывании) определяется повышение температуры кожных покровов над пораженным участком вены.
Кроме осмотра нижних конечностей и уточнения жалоб пациента, проводятся специальные функциональные пробы. Такие пробы помогают выявить даже скрыто протекающее тромбофлебитическое поражение вен ног:
- Симптом Хоманса. Пациент находится в положении лежа на спине, нижние конечности наполовину согнуты в коленях. Если во время выполнения вращательных движений ступнями в этом положении возникает сильный дискомфорт в голеностопном суставе, боли, то симптом считается положительным на наличие тромбофлебита.
- Проба Мозеса. Проба считается положительной если появляется боль при сдавлении передней и задней поверхностей голени. Если в этом же случае сдавить голень с боковых сторон, то боли не должно быть.
- Проба Ловенберга. Необходимо наложить манжетку аппарата для измерения давления на среднюю треть голени. Если после того как манжетка будет накачана выше 150 мм рт. ст. воздухом появится боль в нижних третях голени, то проба на тромбофлебит считается положительной.
- Проба Опитца-Раминеса. Принцип выполнения такой же, как в пробе Ловенберга. Отличие заключается в месте наложения манжеты: выше коленного сустава. Болезненные ощущения появляются в подколенной области и в мышцах голени.
- Признак Лувеля. Если болезненность в нижних конечностях появляется во время кашля или чиха, то можно думать о воспалительном процессе в глубоких сосудах ног.
- Симптом Бисхарда. При надавливании на внутреннюю сторону пяточной кости или голени усиливается болезненность.
Лабораторные методы исследования
Не всегда удается поставить точный диагноз только на основании жалоб и физикального осмотра. Необходимо проводить дополнительные лабораторные обследования. Какие сдать анализы крови, чтобы диагностировать воспаление и тромбообразование?
- Общий анализ крови и биохимический анализ крови покажут ускорение СОЭ, повышение числа лейкоцитов. При остром процессе появляется положительная реакция на С-реактивный белок. Увеличивается концентрация фибриногена.
- Коагулограмма показывает сдвиг свертывающей системы в стороны усиления коагуляции крови.
- Исследование крови на Д-димер выявляет повышение его концентрации в течение недели при обострении тромбофлебита.
Инструментальные и аппаратные методики исследования
Более информативной является инструментальная и аппаратная диагностика. С помощью такой диагностики можно определить глубину и объем поражения, изучить состояние глубоких вен, клапанов и степень сужения просвета сосудов, а также увидеть количество тромботических масс, наличие плавающего хвоста у тромба, обратного тока крови по венам. Важность таких обследований состоит в том, что по их результатам определяется какое будет применяться лечение.

Основу аппаратных обследований при тромбофлебите нижних конечностей составляют методы рентгенологической и ультразвуковой диагностики. Отличие их состоит в глубине проникновения, дозировке облучения, продолжительности исследования и ее себестоимости.
Какие аппаратные методики используют для диагностики тромбофлебита нижних конечностей?
- Ультразвуковая (УЗИ) ангиография ног. Главным принципом методики УЗИ является регистрация сигналов с разной степенью поглощения и отражения ультразвуковых волн в тканях организма. В процессе исследования применяют цветное картирование тока крови в сосудах. Полученный результат УЗИ находится в сильной зависимости от ультразвукового сканера и опыта врача-УЗИста. УЗИ позволяет быстро и безболезненно обнаружить патологические изменения.
- Ультразвуковая допплерография. С помощью УЗИ определяют направление, силу тока крови по венозным стволам, выявляют узкие участки в сосудах или дилатированные варикозные узлы. УЗИ позволяет визуализировать тромботические массы в просвете сосудов. Таким образом оценивают работу системы кровотока нижних конечностей. Чувствительность метода УЗИ высокая (до 90%) при обследовании поверхностных вен (бедренной и подколенной), при исследовании глубоких вен голени методика УЗИ менее показательна.
- Флебосцинтиграфия. Для диагностики используют контрастный препарат (радиоактивный изотоп с коротким периодом полураспада), который вводят в вену. Как распределится вещество по кровеносной системе определяют специальным чувствительным прибором.
- Флебография. Внутривенно вводят рентгеноконтрастное вещество (содержащее йод) и с помощью рентгенологического аппарата определяют характер распределения этого вещества по сосудистым стволам. Анализ флебограммы может выявить прерывание тока крови, что обозначает полные закупорки сосудов.
- Миография. Проводят регистрацию сокращения мышц нижних конечностей. При тромбофлебите оно резко занижено, иногда до полного исчезновения.
- Магнитно-резонансная томография. Позволяет сделать срезы на разных уровнях нижней конечности и увидеть состояние всех ее структур, в том числе вен, их клапанов. Методика позволяет увидеть все тромбы, определить их характер (пристеночные они или флотирующие) и размер. Это влияет на метод последующего лечения: медикаментозное или хирургическое. Из-за дороговизны этого диагностического метода его назначают если анализ других методик не показал результата.
- Рентгенография грудной клетки. Назначается всем пациентам, у которых впервые выявлен острый тромбофлебит нижних конечностей или имеется рецидивирующий процесс. Цель исследования: исключить тромбоэмболию легочной артерии. Ранняя диагностика этого состояния дает возможность провести эффективную терапию.
Дифференциальная диагностика заболевания
Во время обследования на тромбофлебит нижних конечностей необходимо провести дифференциальную диагностику. Существует несколько заболеваний, имеющих сходную клиническую картину, и уточнение диагноза помогает определиться с тактикой ведения и лечения пациента:
- Мигрирующий тромбофлебит нижних конечностей. Упорно повторяется, имеет затяжное течение. Чаще поражает большую подкожную вену. Вначале появляются узелки по ходу венозных стволов, практически безболезненные.
- Послеоперационные и инфекционные тромбофлебиты. Их отличие в месте локализации. Послеоперационные обычно развиваются в глубоких венах ног, преимущественно проявляется закупорками сосудов. Инфекционные тромбофлебиты поражают поверхностные сосуды. От характера поражения вен несколько меняется лечение.
- Тромбофлебиты на фоне злокачественных новообразований. Чаще затрагивают глубокие венозные сосуды. Такой процесс проявляется в результате общих изменений в организме. Считается, что отечность в области стоп и голеней у больных с опухолями появляется вследствие тромофлебитического поражения глубоких вен.
- Тромбофлебитическое поражение на фоне варикозной дилатации вен. Чаще всего локализуется в нижних двух третях бедра и верхней части голени. Всегда сочетается с расширением подкожных венозных стволов. Если при варикозе имеются трофические изъязвления кожи, экземы и изменения подкожно-жировой клетчатки, то почти всегда в этих местах развивается воспаление и тромбообразование. Характерны: выраженный болевой синдром, острое течение и распространение поражения на большую площадь ноги.
- Целлюлит. Дистрофическое или инфекционное поражение подкожно-жировой клетчатки ног. Острый целлюлит проявляется отеками и болями в конечностях.
- Лимфедема. Отек ноги, связанный с нарушением оттока лимфы по лимфатическим сосудам.
- Острое растяжение или разрыв мышц голени. Характерны отек, боли, синюшность кожных покровов. Анализы не покажут воспалительных изменений и гиперкоагуляции крови.
Современная медицина характеризуется быстрой диагностикой различных заболеваний. Она должна обеспечивать качественное обследование больного для корректной постановки диагноза и определения тактики лечения. Нередко жизнь пациента, особенно с осложненным тромбофлебитическим процессом, зависит от быстроты проведенной диагностики и скорости начатого лечения.
Диагностика тромбоза глубоких вен нижних конечностей (ТГВ)
По данным аутопсий, источником ТЭЛА в 90% случаев являются тромбы в глубоких венах нижних конечностей. Диагностика ТГВ при по-дозрении на ТЭЛА имеет важное значение, так как наличие тромба в венах нижних конечностей само по себе обосновывает применение антикоагулянтной терапиии и снижает необходимость в проведении дополнительных (в частности инвазивных) исследований.
К ранним клиническим признакам ТГВ, в частности, относятся:
• спонтанная боль в области стопы и голени, усиливающаяся при ходьбе;
• появление боли в икроножных мышцах при тыльном сгибании стопы (симптом Хоманса);
• локальная болезненность при пальпации по ходу вен;
• односторонний отек голени, стопы и бедра, выявляемый при осмотре в горизонтальном и вертикальном положении пациента.
Существует шкала оценки вероятности на-личия ТГВ (Wells P.S., 1995) на основании основ-ных и дополнительных прогностических при-знаков, в том числе клинико-анамнестические данные и результаты объективного осмотра.
Прогностические признаки, позволяющие определить претестовую вероятность наличия ТГВ
Основные прогностические признаки:
• рак (лечение, проводимое в настоящее время; проведенное в течение предшествующих 6 мес; паллиативная терапия);
• паралич, парез, недавняя иммобилизация нижних конечностей с помощью гипсовой повязки;
• недавнее заболевание с соблюдением по-стельного режима в течение более 3 дней и/или обширное оперативное вмешательство в пред-шествующие 4 нед;
• локальная болезненность по ходу глубоких вен;
• отечность бедра и голени (следует измерить окружность);
• окружность отечной голени, измеренная на 10 см ниже мыщелка большеберцовой кости, на 3 см больше окружности непораженной голени;
• выраженная семейная предрасположенность к ТГВ (наличие ТГВ в анамнезе у 2 и более ближайших родственников).
Дополнительные прогностические признаки:
• недавняя (менее 60 дней) травма отечной конечности;
• отек, при надавливании на который образу-ется ямка, выявляют только на пораженной ко-нечности;
• неварикозное расширение поверхностных вен отмечают только на пораженной конечности;
• пребывание в стационаре предшествующие 6 мес;
Претестовая вероятность наличия ТГВ
Высокая (80% и больше):
• наличие 3 и более основных признаков и отсутствие альтернативного диагноза;
• наличие 2 и более основных признаков, 2 и более дополнительных признаков, отсутствие альтернативного диагноза.
Низкая (19% и менее):
• наличие одного основного, 1—2 дополни-тельных признаков и альтернативного диагноза;
• наличие одного основного, одного допол-нительного признаков и отсутствие альтернатив-ного диагноза;
• отсутствие основных признаков, наличие 1—3 дополнительных признаков и альтернативного диагноза;
• отсутствие основных признаков и альтер-нативного диагноза, наличие1—2 дополнительных признаков.
• все остальные сочетания.
Следует отметить, что отчетливые клинические признаки ТГВ нижних конечностей выявляют лишь у 20% больных с подтвержденными результатами флебографии и радионуклидных исследований.
В 80% случаев ТГВ характеризуется бессимптомным течением. Отсутствие клинических проявлений ТГВ может быть обусловлено неокклюзирующим характером тромбоза или сохранением оттока крови по другим венам. Поэтому проведение инструментальных исследований вен нижних конечностей обязательно для всех больных с подозрением на ТЭЛА.
В прошлом для диагностики тромбоза ис-пользовали импендансную плетизмографию, од-нако чувствительность этого метода оказалась низкой (около 60%), поэтому в настоящее время основным методом диагностики ТГВ является УЗИ с допплерографией вен нижних конечностей.
УЗИ вен нижних конечностей
Ультразвуковое дуплексное ангиосканирование с цветным картированием кровотока позволяет оценить состояние стенок и просвета вен, наличие в них тромботических масс, характер тромба (окклюзивный, пристеночный, флотирующий), его дистальную и проксимальную границы, про-ходимость глубоких и перфорантных вен, и даже ориентировочно судить о давности процесса по степени организации тромба и выраженности воспалительной инфильтрации подкожной клет-чатки (рис. 1.16, 1.17).?

Флотирующий тромб в подколенной вене

Флотирующий тромб в подколенной вене
(ультразвуковая ангиосканограмма с цветовым картированием кровотока)
Признаками тромбоза при УЗИ вен нижних конечностей считают неподатливость стенок вены при сдавлении и повышенную эхогенность по сравнению с движущейся кровью. Критериями ТГВ при ультразвуковой допплерографии являются: отсутствие или снижение скорости кровотока, отсутствие или ослабление кровотока при дыхательных пробах, увеличение кровотока при сдавлении ноги дистальнее исследуемого сегмента, появление ретроградного кровотока при сдавлении ноги проксимальнее исследуемого сегмента.
УЗИ позволяет надежно диагностировать проксимальный ТГВ при наличии клинических симптомов (специфичность 97%), но обладает низкой чувствительностью при выявлении бес-симптомного тромбоза. Нормальный результат УЗИ не исключает наличия ТЭЛА, поскольку ТГВ удается выявить только у 30—50% пациентов с подтвержденной ТЭЛА. Однако, учитывая про-стоту, доступность и отсутствие побочных эффек-тов, УЗИ является обязательным методом иссле-дования у больных с подозрением на ТЭЛА.
При диагностике флеботромбоза нижних ко-нечностей используют также радионуклидную флебографию с применением макроагрегата аль-бумина, меченного 99тТс, который вводят в по-верхностные вены стоп. Сегодня рентгеноконт-растная флебография является эталоном диа-гностики венозного тромбоза и редко вызывает осложнения. Ее используют при сомнительных результатах неинвазивных исследований вен нижних конечностей, а также при распространении тромбоза выше проекции паховой связки, когда точному определению локализации верхушки тромба с помощью ультразвукового ангиосканирования препятствует наличие газа в кишечнике. Чувствительность и специфичность метода приближаются к 100%.
Альтернативными методами выявления ТГВ могут быть КТ нижней конечности или МРВ.
Тромбоз артерий нижних конечностей: причины, симптомы, диагностика и методы лечения
Тромбоз артерий нижних конечностей — распространенная и крайне опасная патология, которая сопровождается образованием тромбов (проще говоря, кровяных сгустков) на стенках кровеносных сосудов. Иногда сгусток полностью перекрывает кровоток по пораженной артерии, что приводит к быстрому развитию ишемии. Более того, тромб может отрываться от стенки и вместе с током крови попадать практически в любой отдел кровеносной системы.
Конечно, многие люди ищут дополнительные сведения. Почему развивается тромбоз вен и артерий нижних конечностей? Какими симптомами сопровождается патология? Какие методы лечения может предложить врач? Ответы на эти вопросы стоит изучить.
Тромбоз артерий нижних конечностей: МКБ-10, общее описание
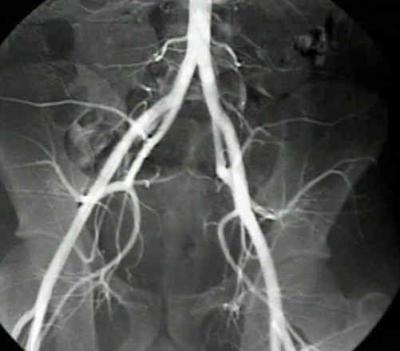
Для начала, конечно, нужно разобраться с общей информацией о заболевании. Согласно МКБ-10, заболеванию присвоен код I74.4. Как уже упоминалось, тромбоз артерий нижних конечностей представляет собой заболевание, которое сопровождается образованием тромбов на стенках сосудов. Что это?
Тромб — кровяной сгусток, образованные посредством склеивания тромбоцитов. Он растет постепенно до того момента, когда полностью перекрывает просвет сосуда и блокирует кровоток. Разумеется, это серьезное состояние, которое ни в коем случае не стоит игнорировать. Именно поэтому важно рассмотреть его основные причины и симптомы.
Основные причины развития патологии

Многие люди интересуются информацией о том, почему развивается тромбоз артерий нижних конечностей. На самом деле подобная патология редко является самостоятельным заболеванием. Как свидетельствует статистика, чаще всего тромбоз является осложнением другой болезни:
- Потенциально опасными являются травмы стенок сосуда. Если артерия была повреждена (например, во время хирургического вмешательства, перелома, ранения), то в кровь попадает тканевый тромбопластин — вещество, которое способствует образованию тромбов.
- Сгусток может формироваться при снижении скорости кровотока, что, опять же, наблюдается после операций, а также на фоне хронической артериальной гипотензии.
- Потенциально опасными являются эритремии и тромбофилии, на фоне которых кровь сворачивается быстрее.
- От тромбофлебита и тромбоза артерий нижних конечностей часто страдают пациенты с онкологическими заболеваниями, так как подобные патологии сопряжены с нарушением свертываемости крови. Более того, используемые агрессивные методы лечения (химиотерапия) приводят к повреждениям стенок сосудов, что, опять же, стимулирует процессы образования тромбов.
- К факторам риска относится и ожирение. Подкожные жировые структуры запускают процесс синтеза лептина, который вызывает слипание тромбоцитов.
- К развитию тромбозом могут привести различные бактериальные инфекции, в частности, пневмония, сепсис. Опасными являются гнойные раны и абсцессы.
- Слипание тромбоцитов происходит на фоне гормональных нарушений. Например, от тромбоза часто страдают женщины во время беременности, а также в послеродовой период. Заболевания половых желез, прием пероральных контрацептивов — все это создает предпосылки для образования тромбов.
На какие симптомы нужно обращать внимание?

Многие люди обращаются к врачу с жалобами на то, что немеют пальцы на ногах. Причины могут крыться как раз в прогрессирующем тромбозе. Но это не единственный признак заболевания. Существуют и другие симптомы, на которые нужно обращать внимание:
- Иногда в месте локализации тромба появляется боль, которая может носить ноющий или резкий характер.
- Кожа на пораженной конечности бледнеет. При отсутствии терапии ткани становятся синюшными и нередко покрывается темными пятнами.
- К перечню симптомов можно отнести отечность пораженной конечности.
- Происходит частичная потеря подвижности. Например, человеку трудно ходить или сгибать ногу в колене. При отсутствии лечения возможно развитие полного паралича.
Немеют пальцы на ногах? Причины могут крыться как раз в развитии тромбоза. Сначала онемение охватывает лишь пальцы, но по мере прогрессирования болезни немеет вся конечность.
Разумеется, нарушения проявляются постепенно. Нередко тромбоз развивается в течение многих месяцев или даже лет.
Особенности клинической картины в зависимости от стадии развития недуга
Симптомы тромбоза артерий нижних конечностей, а точнее, степень их выраженности и интенсивности, напрямую зависит от фазы развития недуга. В современной медицине выделяют три стадии:
- Первая стадия часто протекает без каких-либо симптомов. Изредка пациенты жалуются на болезненность в пораженной конечности. Появляется и незначительное онемение, потеря чувствительности. Дискомфорт может возникать как в состоянии покоя, так и после физических нагрузок.
- На второй стадии мышцы становятся слабыми. Конечность частично теряет способность двигаться. Нередко тромбоз на данном этапе сопровождается параличом, а также образованием отеков мышц и мышечных оболочек.
- Третья стадия сопровождается полной потерей подвижности пораженной конечности.
Острая закупорка артерии и ишемия
Тромб создает препятствие, замедляя ток крови. Но иногда сгусток полностью перекрывает просвет артерии. В данном случае речь идет о полной закупорке. Симптомы появляются неожиданно, а их интенсивность нарастает очень быстро.
Сначала появляется сильная, резкая боль, которая не проходит. Кожа в пораженной области быстро бледнеет, а затем приобретает синюшный оттенок. Конечность становится холодной на ощупь. При пальпации пораженного сосуда можно заметить отсутствие пульса.
Если кровоток полностью перекрывается, то развивается острый дефицит кислорода и питательных веществ, что приводит к ишемии. В первую очередь происходит гибель нервных клеток, после чего начинают разрушаться и мышечные структуры. Некроз мышц является показанием к ампутации конечности.
УЗИ артерий и вен нижних конечностей: цена и описание процедуры

При появлении вышеописанных симптомов пациентов направляют на ультразвуковое обследование сосудов нижних конечностей. На самом деле это простая, доступная и безболезненная процедура. Во время обследования у врача есть возможность осмотреть сосуды, оценить их проходимость, измерить скорость кровотока, а также выявить тромбы и определить их точную локацию.
Во сколько обойдется УЗИ артерий и вен нижних конечностей? Цена, конечно, зависит от выбранной вами клиники, используемого оборудования и прочих факторов. В среднем стоимость процедуры колеблется от 1700 до 2500 рублей.
Другие диагностические мероприятия
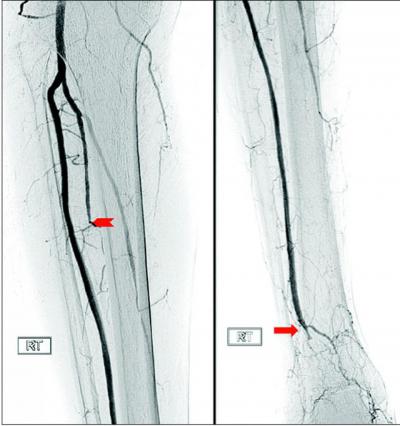
Разумеется, диагностика тромбоза должна быть комплексной. Конечно, УЗИ помогает обнаружить тромб, но важно определить причину развития тромбоза, степень поражения тех или иных тканей:
- Сначала проводится опрос больного и общий осмотр. Уже в этот период врач может отметить изменения цвета кожи, отсутствие пульса. Проводятся различные тесты на определение уровня чувствительности.
- Далее пациента направляют на УЗИ.
- Если во время ультразвукового обследования был обнаружен тромб, то дополнительно проводится допплерография, а также ангиография для проверки проходимости сосудов.
- Пациента направляют на бронхографию и бронхоскопию для того, чтобы определить наличие или отсутствие опухоли в легких.
- Рекомендуется и компьютерная томография — это помогает диагностировать разные онкологические заболевания.
Консервативная терапия
Сразу же стоит сказать, что лечение тромбоза артерий нижних конечностей осуществляется только хирургическим путем. Консервативная терапия, тем не менее, необходима как до проведения операции, так и во время реабилитации.
Кроме того, медикаментозное лечение проводится в том случае, если пациент старше 80 лет или же у него имеются тяжелые патологии, делающие хирургическое вмешательство невозможным. Если речь идет о легкой форме заболевания, то консервативная терапия также возможна, но в большинстве случаев она, увы, не дает нужных результатов.
Человеку однократно вводят большую дозу гепарина, который замедляет процессы свертывания крови. Внутримышечно вводятся и спазмолитики, например, «Галидор» и «Но-Шпа». Пациенту внутривенно вводят большие дозы физраствора — это помогает увеличить объем крови, одновременно снизив концентрацию кровяных клеток.
Хирургическое лечение
Как уже упоминалось, в большинстве случаев недуг требует хирургического вмешательства. В первую очередь врач удаляет тромбы, закупоривающие сосуды. Кроме того, во время операции важно восстановить нормальные размеры просвета артерии, обеспечив тем самым хороший кровоток. Ангиопластика позволяет восстановить стенки сосудов.
Послеоперационные осложнения. Прогнозы для пациентов
Часто хирургическое вмешательство заканчивается хорошо, правда, после процедуры следует длительный реабилитационный период. Самым опасным осложнением является постишемический синдром. Патология сопровождается сильным, быстро образующимся отеком конечности. Давление в артериях ноги резко падает. Синдром иногда заканчивается развитием почечной и легочной недостаточности, остановкой сердца.
Возможно развитие тромбоэмболии — тромб отрывается и вместе с током крови может попасть практически в любой сосуд, вызвав его полную закупорку.
К сожалению, прогнозы не столь благоприятны. Как свидетельствует статистика, примерно в 30 % случаев пациентам требуется ампутация пораженной конечности. Около 30-40 % людей, перенесших подобную процедуру, в дальнейшем сталкиваются с различными послеоперационными осложнениями, что порой заканчивается летально.
В любом случае пациент с тромбозом принимает антикоагулянты в течение всей жизни. Человек обязан регулярно проходить медицинские осмотры и сдавать анализы.
Источники: http://sosudpro.ru/bolezni/tromboflebit/diagnostika.html, http://xn--80ahc0abogjs.com/kardiologiya_730/diagnostika-tromboza-glubokih-ven-nijnih-46588.html, http://fb.ru/article/423327/tromboz-arteriy-nijnih-konechnostey-prichinyi-simptomyi-diagnostika-i-metodyi-lecheniya