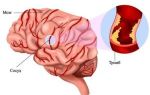
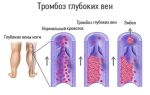
Тромбоз глубоких вен у лежачих больных
Тромбоз глубоких вен
Что такое тромбоз глубоких вен?
Артерии приносят богатую кислородом кровь от сердца до остальной части тела, тогда как, вены — возвращают бедную кислородом кровь назад к сердцу. Вы имеете три вида вен. Поверхностные вены лежат близко к коже, глубокие лежит в глубине около мышц. Перфорантные вены соединяют поверхностные вены с глубокими венами с односторонними клапанами. Глубокие вены впадают в нижнюю полую вену которая впадает в сердце. Тромбоз глубоких вен — образование тромба в одной из глубоких вен. Обычно, тромбоз глубоких вен встречается в венах нижних конечностей и таза, редко верхних конечностей.
 Тромбоз глубоких вен проявляемся внезапной отечностью, болью и чувством жара. Тромбоз глубоких вен может привести к такому грозному осложнению как тромбоэмболия легочной артерии. При этом тромб выходит из глубоких вен и перемещается в легочные артериии застревает в них, тем самым, блокируя кровоток в легких, что приводит к гипертензии в легких и сердце. Тромбоэмболия легочной артерии-критическое состояние, которое может привести к летальному исходу.
Тромбоз глубоких вен проявляемся внезапной отечностью, болью и чувством жара. Тромбоз глубоких вен может привести к такому грозному осложнению как тромбоэмболия легочной артерии. При этом тромб выходит из глубоких вен и перемещается в легочные артериии застревает в них, тем самым, блокируя кровоток в легких, что приводит к гипертензии в легких и сердце. Тромбоэмболия легочной артерии-критическое состояние, которое может привести к летальному исходу.
Тромбоз глубоких вен трудно диагностируемое состояние, однако при своевременно поставленном диагнозе может быть эффективно излечено.
Каковы признаки?
В половине случаев тромбоз глубоких вен клинически не проявляется. Проявления ТГВ зависят от размера и местоположения тромба. Проявляется отечностью, болью при ходьбе, чувством жара в ноге, покраснением или посинением ноги.
Какие причины ТГВ?
Снижение скорости кровотока в венах или застой в венах может привести к тромбозу. Это происходит при длительном обездвиживании, в результате чего в венах образуются тромбы. Основными причинами являются:
- Хирургическое вмешательство на суставах ноги, в брюшной полости и грудной клетки
- Перелом бедра и голени
- Длительное путешествие (это иногда называют синдромом экономического класса, потому что люди, летят на самолете имеют меньше возможности ходить)
- Наследственные отклонения свертывания крови
- Онкологические заболевания
Хотя, длительные полеты могут увеличить риск Тромбоза глубоких вен, это происходит редко. Большинство случаев тромбозов глубоких вен встречается у длительно лежачих больных.
Риск повышается у больных с Ишемической болезнью сердца, с острым нарушением мозгового кровообращения, у тучных людей, у беременных, при применении противозачаточных препаратов.
Чаще всего встречается тромбоз глубоких вен голени, но также встречается тромбоз вен рук.
Факторы, которые увеличивают развитие тромбоза вен руки:
- Наличие установленного внутривенного катетера
- Наличие установленного электрокардиостимулятора
- Наличие опухоли около вены
Как обследоваться?
После осмотра и сбора анамнеза врач назначит ультразвукование дуплексное сканирование вен, который позволит измерить диаметр вены, наличие в нем тромба и измерить скорость кровотока. При необходимости выполняется Флебография — в вену вводиться контрастное вещество и под рентгеном рассматривают анатомию вен и иногда тромбы в них.
Как лечить?
Обычно лечат консервативно.
- Применяются антикоагулянты — препарат, препятствующий образованию тромбов (гепарин), и препятствует образовавшимся тромбам увеличиваться. Обычно гепарин назначается 5-7 дней, после чего назначаются антикоагулянты в таблетках-варфарин в течение 6 месяцев. Однако антикоагулянты могут спровоцировать кровотечение. В течение приема антикоагулянтов времени следует следить за анализом крови.
- Если тромб очень большой и сопряжен с риском ТЭЛА иногда рекомендовано провести тромболизис (растворение тромба). При этой процедуре в непосредственно в вену где находиться тромб вводится препарат. Тромболитики также сопряжены с высоким риском кровотечения.
- Иногда требуется операция-тромбэктомия (удаления тромба из вены).
- При риске развития тромбоэмболии легочной артерии в нижнюю полую вену устанавливают специальный металлический фильтр (КАВА-ФИЛЬТР) который может защитить от легочной эмболии. Кава фильтр устанавливается в нижней полой вене и ловит тромбы, прежде чем они достигнут легочных артерий.
- Для уменьшения отека применяют эластическую компрессию.
- Назначаются флеботоники (детралекс).
Что сделать, чтобы остаться здоровым?
Если Вам предстоит операция рекомендовано:
- Эластическое бинтование нижних конечностей
- Назначение антикоагулянтов
- Ранняя активация после операции
6. Заболевания, вызванные длительным постельным режимом
Учебные задачи
Для того, чтобы осуществлять правильный уход за больным, необходимо уметь:
— назвать четыре основных осложнения, вызываемых длительным пребыванием больного в постели;
— рассказать о возникновении пролежней и мерах, предупреждающих их возникновение;
— рассказать о развитии воспаления легких и его профилактике;
— объяснить причины возникновения тромбозов и перечислить меры их профилактики;
— объяснить причины возникновения и меры профилактики контрактуры суставов.
Введение
В данном разделе на первый план выдвигаются собственно вопросы, связанные с уходом за больным. Любой кто осуществляет уход за больным, длительное время находящимся в постели, должен постоянно учитывать две точки зрения на больного: с одной стороны, меры по лечению основного заболевания, с другой стороны, меры, предупреждающие развитие других заболеваний. Внимательное выполнение этих мер особенно важно потому, что у больных, вынужденных длительное время оставаться в постели, возможно развитие различных осложнений и вторичных заболеваний. В связи с этим часто говорят об «опасности постельного режима». Может случиться, что больной особенно серьезно страдает не от основного, а от вторичного заболевания, такого как пролежни, воспаление легких, тромбоз, контрактуры суставов.
Возникновение пролежней
Тело лежачего больного оказывает давление в основном на определенные места. Давление веса тела больного и противоположное давление матраца являются причиной уменьшения циркулирования крови в коже и мышцах. Из-за уменьшения циркуляции крови ткани тела получают недостаточно питания и в конце концов могут отмереть. Последствием этого является пролежень.
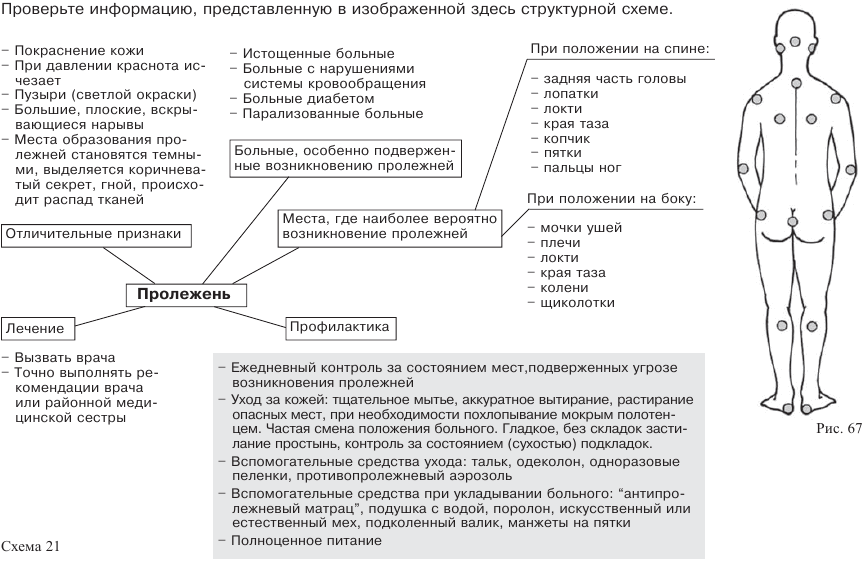
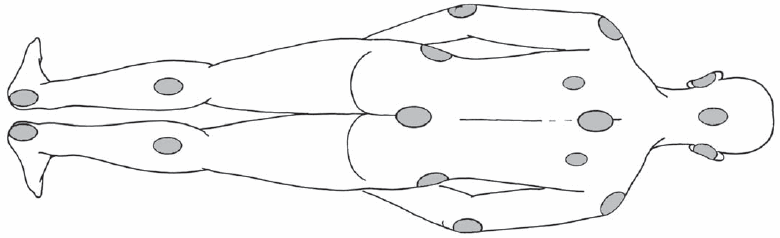
При положении больного на спине особенно сильному давлению подвергаются следующие места:
— задняя часть головы;
— копчик;
— лопатки;
— пятки;
— локти;
— пальцы ног.
— края таза;
При положении больного на боку особенно уязвимы мочки ушей, плечи, локти, край таза, колени, щиколотки. В принципе пролежень может возникнуть на любом месте, испытывающем давление и не защищенном мышцами в достаточной степени.
Возникновение пролежней особенно вероятно при наличии определенных условий:
— ограниченная подвижность больного (вследствие болей или наличия перевязок);
— сильное истощение;
— лишний вес;
— влажность кожи (потение, недержание мочи);
— некоторые основные заболевания (паралич, заболевания сосудов, диабет).
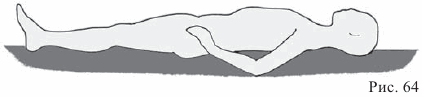
Еще раз внимательно рассмотрите рисунок, изображающий больного, лежащего с приподнятым корпусом. Изучите возникновение повышенного давления на ягодицы больного и его последствия.
— Ягодицы лежат всем весом на матраце.
— Из-за этого возникает давление на матрац вниз.
— Из-за давления на матрац в нем возникает давление, направленное в противоположную сторону (вверх) и действующее на тело больного.
— Давление тела больного вниз и давление матраца вверх вызывают сжатие тканей тела и, следовательно, ухудшение циркуляции крови в соответствующем месте.
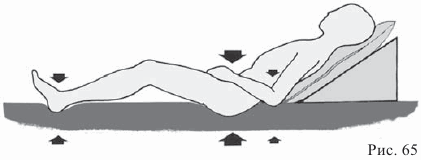
Предупредительные (профилактические) меры
Опасности возникновения пролежней можно противопоставить применение ряда профилактических мер.
Снижение давления
Прежде всего следует регулярно, в тяжелых случаях каждые два часа менять положение больного (на боку или на спине), по возможности придерживаясь следующего порядка:
— положение на боку (например, правом);
— положение на спине;
— положение на другом боку (левом);
— положение на спине и т.д.
Основным принципом, который следует соблюдать при укладывании больного, должно быть стремление снизить давление на угрожаемые части тела больного. Для этого используются следующие вспомогательные средства: подушка с водой подкладка из поролона, воздушные манжеты (фиксирующие положение пяток), искусственный мех. Для тех пациентов, у которых угроза возникновения пролежней особенно велика, рекомендуется использовать специальный, «антипролежневый» матрац.
Предотвращение появления кровоизлияний
Даже при нормальном положении больного на теле больного могут появиться кровоизлияния. Опасность их появления еще больше в случае наличия пуговиц, складок, швов или крошек на одежде и в постели больного. Возникновению раздражения кожи и кровоизлияний способствуют также расчесы и трение (когда больного не поднимают, а тащат по постели). Поэтому при перестилании постели, смене постельного белья, приподнимании больного следует всегда проверять, правильно ли лежит больной и правильно ли его передвигают.
Тщательное мытье и вытирание
Энергичное втирание
Пища, богатая белками и витаминами
Интенсивный уход за кожей
Интенсивный уход за кожей необходимо осуществлять ежедневно, при необходимости (недержание мочи, потение) даже чаще. Такой уход стимулирует кровообращение, укрепляет кожу и повышает ее сопротивляемость. В понятие интенсивного ухода включается:
1. Тщательное мытье мест, подвергающихся наибольшей угрозе возникновения пролежней.
2. Тщательное вытирание.
3. В зависимости от состояния кожи также обработка соответствующих мест одеколоном или другими подобными средствами (противопролежневым аэрозолем).
4. При необходимости припудривание хорошо вытертой кожи.
Стимулирование кровообращения
Энергичное втирание одеколона или содержащих алкоголь веществ; обработка поочередно теплым и холодным феном.
Питание
Специально подобранное питание позволяет ввести в организм необходимые ему питательные вещества. Таким образом предотвращается истощение и повышается сопротивляемость организма.
— Пища должна содержать много белка и витаминов (творог, сыр, мясо, овощи). Такая пища содержит защищающий кожу витамин А, обеспечивающий клеточное дыхание витамин В и важный для обмена веществ и клеточного дыхания витамин С.
— Больной должен получать достаточное количество жидкости (фруктовые и овощные соки).
Заметьте:
Сухая кожа, активные движения, достаточный водный рацион и хорошее питание — основа профилактики возникновения пролежней.
Признаки заболевания
Даже при самом лучшем уходе может случиться, что у лежачего больного, к примеру, наутро появляются первые признаки пролежней. Даже на этой стадии следует немедленно сообщать лечащему врачу или медицинской сестре о возникновении покраснений или ссадин на коже. Уход за ранами зависит от места их появления. Появления пролежней можно избежать, если начать лечить места покраснения кожи немедленно после их появления. Если не обратить достаточного внимания на начало этого процесса, то он может чрезвычайно быстро привести к возникновению очень болезненного и затяжного вторичного заболевания. Его последующие стадии включают образование пузырей, открытых ран и распад тканей.
Воспаление легких
Возникновение
При лежании в постели дыхание больного часто бывает недостаточно глубоким, что приводит к недостаточной вентиляции глубоких отделов легких. Такое недостаточное дыхание, свойственное лежачим больным, а также пожилым людям, ведет к накоплению слизи (секрета) в дыхательных путях и в легких и способствует инфицированию легочной ткани.
При домашнем уходе за больными, а также в больнице основное заболевание (например, бронхит или грипп) часто осложняется воспалением легких. Нередко может случиться, что лежачий больной умирает не от своего основного заболевания, а от сопутствующего ему воспаления легких.
Предупредительные меры (профилактика)
Существует ряд мер, позволяющих целенаправленно и эффективно предупреждать развитие этого осложнения. К числу таких мер относятся следующие:
— Несколько раз в день попросить больного целенаправленно глубоко дышать. Комната больного должна быть всегда очень хорошо проветрена (избегать сквозняков).
— Попросить больного откашляться, причем это должно осуществляться в приподнятом положении больного (спина и голова больного опираются на подушки).
— Поощрять больного несколько раз в течение дня вставать и по возможности также ходить (обратите внимание на точное выполнение поддерживающего захвата, см. главу 3, стр. 66 и далее).
— Больные, которые не могут ходить, должны по меньшей мере двигать ногами и руками (простейшая гимнастика).
— Втирать одеколон в кожу спины больного с целью стимулирования кровообращения. Ее воздействие может быть усилено, если похлопывать больного ладонью или полотенцем.
— Обратить внимание на то, чтобы при сильном потении больного чаще менять ему нательное и постельное белье. Белье должно быть легко согреваемым.
Признаки заболевания
Сиделка, ухаживающая за больным на дому, должна знать как можно больше признаков начинающегося воспаления легких.
Только в этом случае она сможет своевременно и точно сообщить о них врачу. Такими признаками являются:
— слабость;
— сухие губы;
— поверхностное дыхание;
— сухой кашель;
— мокрота;
— колющая боль в груди;
— одышка;
— медленно развивающийся жар.
Заметьте:
Если у больного появляются перечисленные признаки, то возникает подозрение в возникновении вторичного воспаления легких. Немедленно сообщите об этом врачу!
При помощи этой структурной схемы вы можете еще раз повторить изученное вами в этом разделе.
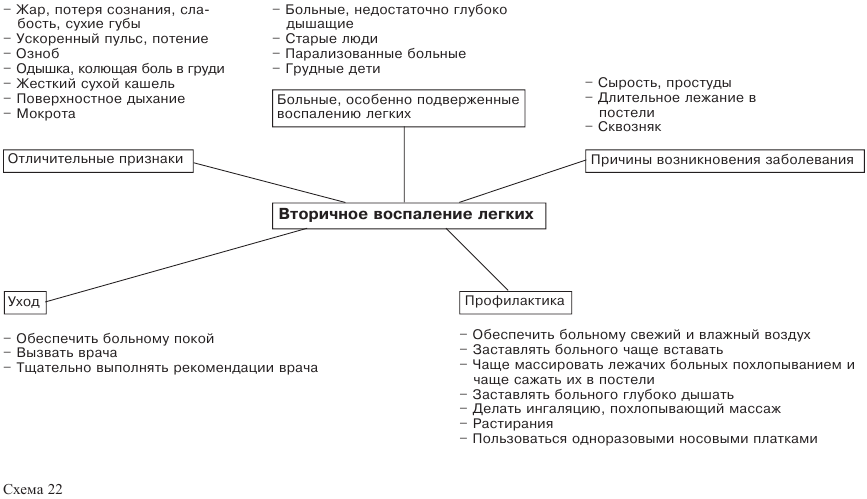
Течение крови по венам
Здоровый человек много раз в течение дня переходит от движения к состоянию покоя. В соответствии с этим происходит также ускорение и замедление тока крови. Работа и движение предотвращают замедление тока крови.
У больных людей, которые длительное время проводят в постели, такая естественная смена движения и покоя отсутствует. Покой и лежание в постели становятся их длительным состоянием. Последствием этого является то, что поток крови на длительное время замедляется. Особенно важную роль играет обратный ток крови. Как вы уже знаете, кровь, наполненная шлаками, течет от клеток тела по венам к сердцу.
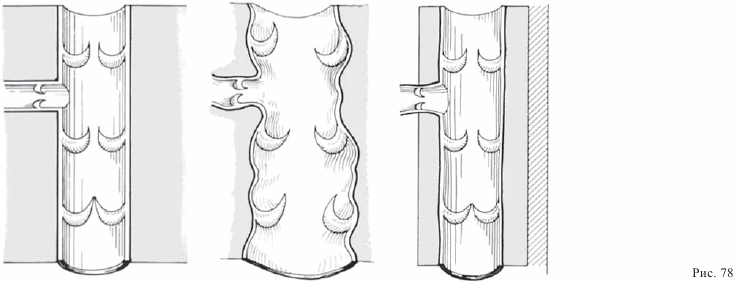
Здоровая вена
На рисунке 68 показан ток крови в здоровой вене. Как вы уже знаете, вена окружена несколькими слоями мышц, благодаря чему вена сохраняет свою форму, то есть:
— она натянута;
— клапаны вены могут полностью закрываться;
— таким образом они предупреждают обратный ток крови.
Расширенная (вследствие ослабления мышц) вена
У больного, который длительное время находится в постели и почти не двигается, мышцы, поддерживающие вену, постепенно ослабляются. Из- за этого вена теряет необходимую ей опору и изменяет форму, то есть:
— она растягивается, ее стенки, как правило, остаются при этом гладкими;
— венозные клапаны теперь не закрываются до конца;
— они не могут препятствовать обратному току крови;
— из-за этого может возникнуть застой крови.
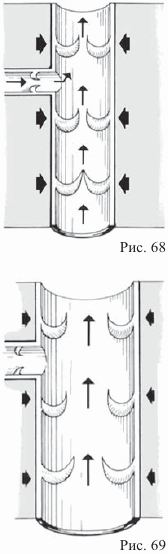
Вена с узловатым расширением
Течение крови по расширенной вене может осложниться дополнительным ослаблением стенок самой вены. Это приводит к узловатому расширению вен, то есть:
— Течение крови не только замедляется, но и идет в противоположных направлениях (из-за наличия узлов);
— Становится возможным усиленное отложение шлаков;
— Это приводит к увеличению опасности воспаления стенок вены (воспаление вен).
Заметьте:
Венозная кровь течет по венам от клеток тела к сердцу. У лежачих больных возникает опасность, что ток крови от клеток к сердцу может замедлиться. Особенна велика опасность в том случае, если вены ослаблены, растянуты или имеют узловатые расширения.
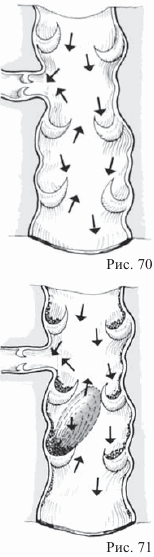
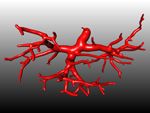
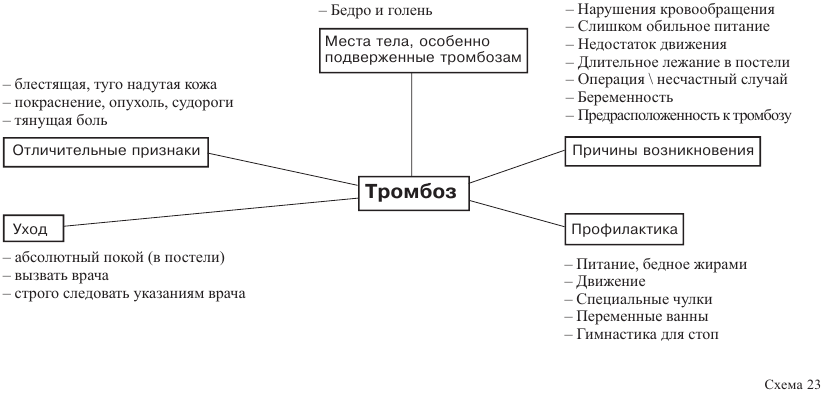
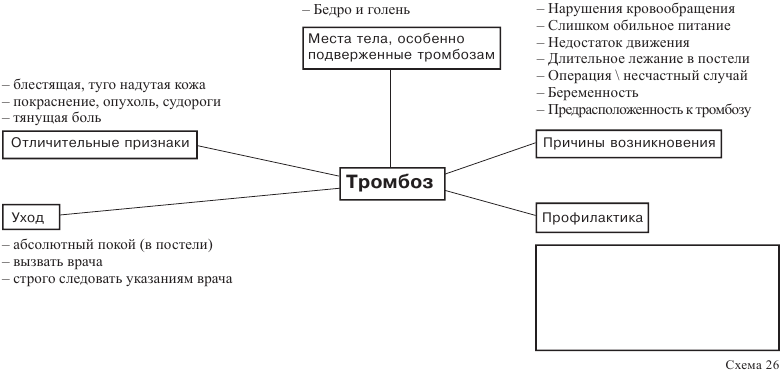
Возникновение тромбоза
Из-за замедления тока крови и по другим причинам может возникнуть сгусток крови (тромб), см. рисунок 71. Тромбоз возникает из-за сгустка крови, прикрепленного к стенке вены.
Если тромб уносится потоком крови, то его называют эмбол. Если эмбол закрывает кровеносный сосуд, то мы говорим об эмболии, которая может приводить к смерти больного (например, обширная легочная эмболия).
Необходимо помнить, что длительное пребывание больного в постели приводит к возникновению опасности тромбоза. При уходе за больным дома необходимо сделать все, чтобы предупредить возникновение этого заболевания.
Предупредительные (профилактические) меры
Возникновения тромбоза можно избежать, если своевременно принять ряд предупредительных мер. Ниже вы найдете обзор, в котором описываются условия возникновения тромбоза (первая колонка) и меры, которые противодействуют его возникновению (вторая колонка).
Внесите ваши предложения по предупреждению тромбоза в третью колонку.

Проверьте правильность ваших ответов на следующей странице.
Следует последовательно применять меры, предупреждающие появление тромбоза и хорошо зарекомендовавшие себя на практике.
Тренировка мышц (изометрические упражнения)
Выполняются самостоятельно или при помощи сиделки (см. раздел 8)
Тренировка движений (изотонические упражнения)
Выполняются самостоятельно или при помощи сиделки (см. раздел 8); гимнастика делается строго по рекомендации врача!).
Массаж (щеткой)
Массаж ног (включая стопы) при помощи щетки; постоянно массировать тело по направлению к сердцу. Места, где предполагается воспаление вен, массировать нельзя.
Приподнятое положение
В основном рекомендуется приподнятое положение конечностей.
Поддерживающая повязка
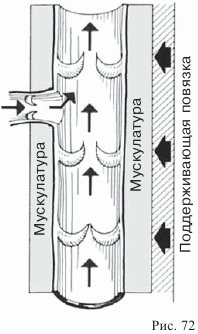
К числу важнейших профилактических мер при заболеваниях ног относится применение эластичных бинтов. Как вы уже знаете, причиной возникновения такого рода заболеваний является расслабление стенок вен. С ним связано также расслабление венозных клапанов, что приводит к заметному замедлению тока крови к сердцу. Это, в свою очередь, часто влечет за собой застой крови в венах. Благодаря действию повязки на ногу объем вен уменьшается, благодаря чему восстанавливается нормальный ток крови в венах. Таким образом, повязка берет на себя те функции, которые в нормальном случае выполняет поддерживающая вены мускулатура.
Эластичные бинты
Поддерживающая повязка изготавливается из эластичных бинтов. Не следует применять хлопчатобумажные бинты, так как они не обладают необходимой эластичностью и в данном случае бесполезны.
Заметьте:
Техникой накладывания повязки может овладеть каждый, но при этом настоятельно рекомендуется воспользоваться консультацией профессиональных медицинских работников, например, на курсах домашнего ухода за больными.
Наложение поддерживающей повязки
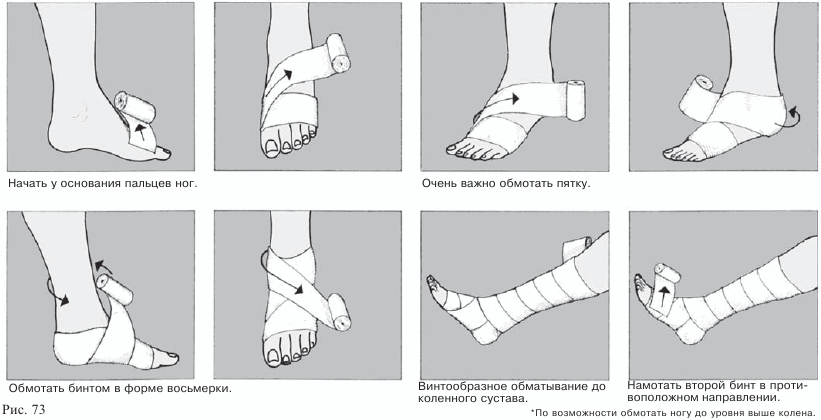
Рассмотрите приводимую здесь схему, обращая особое внимание на ее основные подразделения:
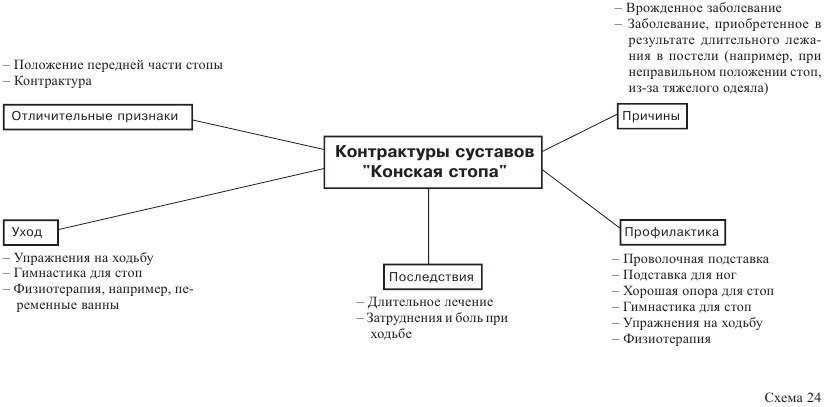
Контрактуры суставов
Возникновение
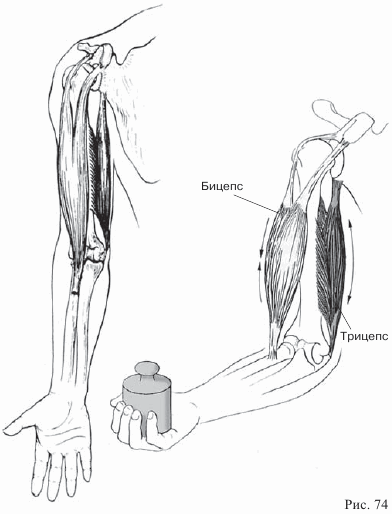
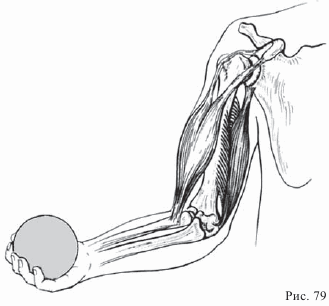
Для того чтобы понять причины возникновения контрактур (неподвижности) суставов, нужно хорошо представлять себе, как осуществляются движения конечностей человека. Эти движения являются результатом взаимодействия мышц, связок и суставов. Задачей мышц является движение суставов. Мышцы работают в системе, включающей основное и противоположное движение. Так, если одна группа мышц сокращается, то другая группа при этом растягивается. Сгибание локтевого сустава происходит в результате сокращения сгибательных мышц (бицепсов). Когда бицепс сжимается, разгибательная мышца (трицепс) растягивается. При помощи рисунков 74 опишите противоположный процесс — разгибание локтевого сустава:
При разгибании локтевого сустава трицепс ________________, а ________________ сжимается.
Бицепс и трицепс являются парными мышцами и работают в системе «движение — противодвижение».
Если взаимосвязь мышц постоянно не тренируется, то мышцы становятся функционально непригодными. При длительной непригодности мышц, например, при параличе, мышцы уменьшаются в размере. Из-за укорочения мышц ограничивается также движение суставов, что может в конце концов привести к полной неподвижности суставов.
В домашнем уходе за больным особенно важно знать о двух контрактурах:
1. Контрактура плечевого сустава.
2. Контрактура голеностопного сустава.
Опасность контрактуры суставов возникает во всех случаях, когда суставы длительное время находятся в состоянии покоя (например, в гипсе) или когда взаимодействие мышц частично или полностью нарушено в результате какого- либо заболевания (например, паралича).
— Пациент с односторонним параличом. Плечо и локоть парализованной руки неподвижны и беспомощны. Если не двигать плечевой сустав и не подпереть плечо при помощи подушки или мешочка с песком (см. раздел 2), то возникает опасность контрактуры плечевого сустава.
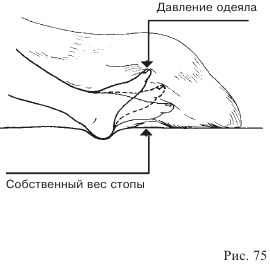
— Разновидностью контрактуры сустава является так называемая конская стопа, которая может возникнуть у лежачих больных в результате длительного давления одеяла на пальцы ног.
В этом случае также можно целенаправленно противостоять опасности контрактуры сустава («конской стопы») при помощи вспомогательных средств. Обратитесь к разделу 2 и впишите в свободные строки используемые для этой цели вспомогательные средства:
1 ________________
2. ________________
3. ________________
Опасность контрактур суставов возникает также в других ситуациях, связанных с ограничением движений (воспаления суставов, параличи, заболевания мышц и др.).
Предупредительные (профилактические) меры
Как вы уже могли догадаться по двум приведенным выше примерам, существуют следующие профилактические средства:
Специальные вспомогательные средства (см. раздел 2)

Рассмотрите структурную схему, обращая особое внимание на основные пункты:
В этой главе вы изучили четыре опасности, которые влечет за собой длительное лежание в постели. Этих опасностей можно избежать, если своевременно принять необходимые профилактические меры.
Прочтите еще раз, какие профилактические меры необходимы для предупреждения пролежней, воспаления легких, тромбозов и контрактур суставов, и впишите здесь те меры, которые кажутся вам наиболее важными:

Проверьте ваши знания:
1. Предупреждение возникновения пролежней (см. стр. 105 — 108)
— На рисунке 77 вы видите изображение больного сзади. Подпишите на рисунке (см. места, выделенные темным цветом) название тех частей тела, где возникновение пролежней особенно вероятно.
Назовите профилактические меры, предупреждающие возникновение пролежней:
1. ________________
2. ________________
3. ________________
4. ________________
5. ________________
2. Предупреждение воспаления легких (см. стр. 109 — 110)
Проверьте информацию, представленную в изображенной здесь структурной схеме 29. Определите, какие данные в ней отсутствуют и заполните пустые места на схеме:
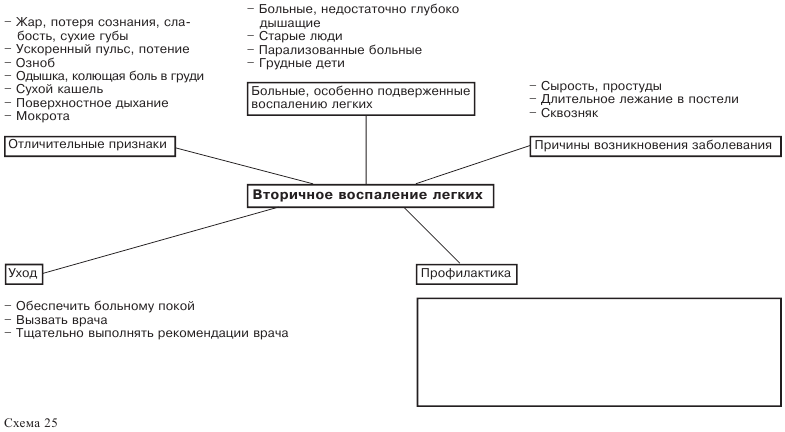
— Назовите типичные симптомы воспаления легких:
1. ________________
2. ________________
3. ________________
4. ________________
5. ________________
3. Предупреждение тромбозов (см. стр. 113 -117)
— Нанесите на рисунок 78, изображающий здоровую вену, больную вену и вену, защищенную эластичной повязкой, стрелки, показывающие направление движения крови.
Проверьте информацию, представленную в изображенной здесь структурной схеме. Определите, какие данные в ней отсутствуют и заполните пустые места на схеме:
4. Предупреждение контрактур суставов (см. стр. 120)
— Задача мышц — обеспечить движение суставов. Это происходит в системе «движение — противодвижение».
Заполните пропуски в следующем тексте: Сгибание локтевого сустава происходит в результате ________________ сгибательных мышц. Когда бицепс сокращается, мышца- разгибатель одновременно ________________.
При распрямлении локтевого сустава ________________ сокращается, а ________________ растягивается.
Проверьте информацию, представленную в изображенной здесь структурной схеме 31. Определите, какие данные в ней отсутствуют и заполните пустые места на схеме:
Журнал «Медицина неотложных состояний» 3(16) 2008
Вернуться к номеру
Профилактика венозного тромбоэмболизма у лежачих больных: пропасть между наукой и практикой
Авторы: Ю.В. Фломин, Н.Н. Кожина, Харьковская медицинская академия последипломного образования, Центр острой цереброваскулярной патологии, ГКБ № 7, г. Харьков
Рубрики: Медицина неотложных состояний, Кардиология
Разделы: Справочник специалиста
Под венозным тромбоэмболизмом (ВТЭ) понимают тромбоз глубоких вен (ТГВ) и его осложнения, в первую очередь тромбоэмболию легочной артерии (ТЭЛА). Будучи третьим по частоте кардиоваскулярным заболеванием (после инсульта и ишемической болезни сердца), ВТЭ является одной их самых сложных и актуальных проблем современной клинической практики [1, 14, 18, 32, 33, 36].
Ежегодно в странах Европейского Союза из-за венозных тромбозов умирает около 500 тыс. человек, что вдвое больше, чем количество жертв СПИДа, дорожно-транспортных происшествий и рака, вместе взятых [13, 35]. В Европе и Северной Америке регистрируется 140–160 случаев симптомного ТГВ и 50–70 случаев ТЭЛА в год на 100 000 жителей [13, 37, 49]. Летальность при ТЭЛА выше, чем при инфаркте миокарда, и в течение первого года после эпизода ТГВ и ТЭЛА умирает 21 и 39 % больных соответственно [18, 31]. С ТЭЛА связаны 5–10 % всех смертей в стационаре, что позволяет считать ВТЭ ведущей причиной смерти госпитальных больных, которую возможно предотвратить [6]. Большинство пациентов с массивной ТЭЛА умирает еще до того, как был подтвержден диагноз и начато лечение, у выживших нередко отмечаются тромбоэмболическая легочная гипертензия и правожелудочковая сердечная недостаточность [39]. Помимо летальности, ТГВ ассоциируется с тяжелыми, нередко инвалидизирующими, хроническими состояниями. На протяжении 5–8-летнего наблюдения у 20–30 % пациентов документирован посттромбофлебитический синдром и/или рецидив ТГВ [19, 40]. Кроме того, после эпизода ВТЭ значительно увеличивается риск артериальных тромбозов и смерти в результате сосудистого заболевания [10].
Большая часть случаев ВТЭ отмечается вне пределов лечебных учреждений, однако вероятность развития ВТЭ в 260 раз выше у тех, кого госпитализировали по поводу острого заболевания [16, 52]. ВТЭ часто встречается у больных различного профиля, причем высокий риск ВТЭ отмечается более чем у половины пациентов стационара (у 64 % хирургических и у 42 % нехирургических больных). Анализ данных 68 тыс. больных (55 % нехирургических) старше 40 лет, находившихся в 358 больницах 32 стран, свидетельствует, что риск ВТЭ в различных странах существенно не отличается, однако частота назначения рекомендуемой медикаментозной профилактики значительно варьировала. Лишь половина больных с высоким риском ВТЭ получала рекомендуемую профилактику, причем у нехирургических больных превентивные меры использовались реже, чем у хирургических (адекватную профилактику получали только 37 % больных со злокачественными новообразованиями и инсультами) [14]. По данным популяционных исследований, большая частота ВТЭ отмечается при такой патологии, как злокачественные новообразования (особенно во время химиотерапии), венозные тромбозы в анамнезе и неврологические заболевания, сопровождающиеся парезами, однако самый высокий риск связан с критическими состояниями [21]. Данные об абсолютном риске ТГВ у различных категорий стационарных больных приведены в табл. 1 [17, 43, 50].
2008/111/1.png)
Медикаментозная профилактика позволяет снизить риск симптомного ТГВ и ТЭЛА у нехирургических больных примерно на 60 % [15, 50, 54]. Международное клиническое руководство по профилактике ВТЭ, основанное на научных фактах, было опубликовано в 1986 г. и затем регулярно обновлялось [3]. По мере появления новых данных рос класс рекомендаций, и в последней редакции руководства содержится 36 рекомендаций по тромбопрофилактике, имеющих класс 1А [17]. Однако, несмотря на большой объем доказательств, профилактические мероприятия по-прежнему используются недостаточно [7, 14, 52, 56]. Анализ данных более чем 18 млн пациентов, которые были выписаны из 500 больниц США в 2001–2004 гг., свидетельствовал, что из 12,9 млн больных, находившихся на лечении в нехирургических отделениях, показания для профилактики ВТЭ имели 2,4 млн (18,4 %). При этом тромбопрофилактика существенно снижала летальность при инфаркте миокарда, раке, сердечной недостаточности и тяжелой патологии легких, хотя соответствующие мероприятия были назначены только 720 тыс. пациентов (30,2 % от общего количества нуждавшихся в них) [12]. У 71 % из 2600 нехирургических пациентов с признаками ТГВ (по данным ультразвукового исследования), которые находились в 183 больницах США, не проводилась никакая профилактика. Исследователи подчеркивают, что, с одной стороны, у пациентов терапевтического профиля ВТЭ более опасен, чем у хирургических пациентов, поскольку у них больше размеры тромбов и чаще встречается проксимальный ТГВ и ТЭЛА, а с другой — им реже назначается адекватная профилактика, так как интернисты нередко переоценивают риск кровотечений и недооценивают опасность ВТЭ [18]. Согласно результатам исследования CURVE, проходившего в отделениях терапевтического профиля 29 больниц Канады, показания для профилактики ВТЭ имели 90 % больных с острыми заболеваниями, однако адекватные профилактические мероприятия были назначены лишь 16 % пациентов [27].
ТГВ чаще всего встречается в нижних конечностях, хотя может возникать и в сосудах других частей тела (венозные синусы головного мозга, вены рук, сетчатки, кишечника). ТГВ может долго оставаться недиагностированным, причем первым клиническим проявлением проксимального ТГВ нередко оказывается ТЭЛА [53]. У 70–80 % пациентов, причина смерти которых, согласно данным аутопсии, была прямо или косвенно связана с ТЭЛА, ВТЭ прижизненно диагностирован не был [17].
На риск тромбоза оказывает влияние ряд факторов. Анализ данных участников исследования MEDENOX (prophylaxis in MEDical patients with ENOXaparin) показал, что независимыми предикторами ВТЭ у нехирургических пациентов были острые инфекционные осложнения, возраст старше 75 лет, раковые опухоли и ВТЭ в анамнезе [5]. В других исследованиях продемонстрировано, что риск ВТЭ повышают гиперкоагуляционные состояния (включая гемоконцентрацию), хирургические вмешательства и застойная сердечная недостаточность [30, 47]. Ценным инструментом для клинической оценки вероятности ТГВ у нехирургических пациентов является шкала Wells (табл. 2) [41, 55].
2008/111/2.png)
Продолжительная иммобилизация входит в число основных факторов, способствующих развитию ВТЭ [17]. Поэтому неудивительно, что в группу риска входят многие пациенты с тяжелыми неврологическими и нейрохирургическими заболеваниями. Признаки ВТЭ обнаруживаются у 20–80 % пациентов с инсультом и у 15–40 % больных после краниотомий [8, 11, 22]. Риск ТГВ прямо пропорционален тяжести инсульта, оцененной при помощи шкалы NIHSS [20]. Частота ТГВ при гемиплегии составляет 50–75 % (обычно в паретичной ноге между 2-м и 7-м днем заболевания), у 10–20 % таких пациентов развивается ТЭЛА (обычно между второй и четвертой неделями заболевания), которая в 1–5 % случаев оказывается смертельной [29, 46]. До того как начали широко применять профилактику ВТЭ, ТЭЛА была причиной от 13 до 50 % смертей в остром периоде инсульта, она развивалась на 3-и — 120-е сутки болезни (медиана — 20 дней) [47]. Антикоагулянты снижают риск ТГВ и ТЭЛА при ишемическом инсульте на 60 % [4]. Между тем у специалистов существуют различные точки зрения на соотношение пользы и риска при медикаментозной профилактике ТГВ у пациентов с инсультом [9, 54]. В некоторых современных руководствах рутинное применение гепарина и его аналогов не рекомендуется [42]. В других, напротив, подчеркивается необходимость медикаментозной профилактики ТГВ у всех пациентов с ограниченной подвижностью [2, 4].
Кокрановские эксперты проанализировали данные пяти рандомизированных исследований (705 пациентов), в которых сравнивали эффективность и безопасность НМГ и НФГ при ишемическом инсульте. Авторы пришли к выводу, что применение НМГ позволяет снизить частоту ТГВ по сравнению с лечением стандартным гепарином (отношение шансов 0,52 при р = 0,002) [44]. Наряду с Кокрановским обзором последние данные исследований также свидетельствуют о том, что по сравнению с НФГ НМГ имеют лучшее соотношение пользы и риска.
212 пациентов с верифицированным ишемическим инсультом, проявлявшимся парезом ноги (пациент вынужден был находиться в кровати как минимум 24 ч), были в течение 48 ч с момента появления симптомов рандомизированы в группы эноксапарина (40 мг 1 раз в сутки подкожно) или НФГ (5000 ЕД подкожно 3 раза в сутки). Лечение продолжалось 8–12 дней, в течение которых оценивались витальные функции, неврологический статус, возможность ходить, клинические признаки ТГВ и ТЭЛА, а также наличие осложнений. Затем была проведена оценка выживаемости по итогам 3 месяцев от начала инсульта. Результаты свидетельствовали, что при одинаковой безопасности эноксапарин был на 43 % эффективнее стандартного гепарина в предупреждении ВТЭ (ТГВ или ТЭЛА были зарегистрированы у 19,7 и 34,7 % пациентов соответственно, р = 0,04) [22].
Известно, что большинство случаев симптомного ВТЭ, развивающегося у госпитализированных больных, регистрируется после выписки из стационара [17]. Если мобильность пациента на момент выписки значительно ограничена, курс эноксапарина может быть продлен еще на несколько недель. Как показано в двойном слепом плацебо-контролируемом исследовании EXCLAIM (Extended Clinical Prophylaxis in Acutely III Medical Patients), продолжение профилактики с помощью эноксапарина в течение месяца после госпитализации позволяет снизить относительный риск ВТЭ на 44 %, причем такая тактика связана с минимальным риском кровотечений [24]. Участники исследования (5101 человек, которые были госпитализированы из-за острого нехирургического заболевания — рак, инсульт, сердечная или легочная недостаточность, инфекции — и в силу тяжести состояния не могли передвигаться) получали эноксапарин на протяжении в среднем 10 дней, а затем были рандомизированы в группы эноксапарина (40 мг подкожно 1 раз в сутки) или плацебо. Срок лечения после выписки из стационара в среднем составил 28 дней [25]. Во время продленной профилактики ВТЭ был диагностирован у 2,8 % представителей основной и у 4,9 % пациентов из контрольной группы (р = 0,0011), симптомный ВТЭ документирован у 0,3 и 1,1 % больных соответственно (р = 0,0044). По итогам 90 дней признаки ВТЭ были выявлены у 3,0 и 5,2 % соответственно (р = 0,0015), однако 6-месячная летальность в группах не отличалась. Комментируя полученные результаты, профессор Семюэль Голдхабер (Goldhaber), руководитель группы по изучению ВТЭ Гарвардской медицинской школы (Бостон, США), оценил их как очень многообещающие и, возможно, как отражающие серьезный прорыв. Дело в том, что риск ВТЭ сохраняется значительно дольше, чем 10–14 дней (стандартная продолжительность профилактики), и теперь мы знаем: пролонгированная профилактика имеет смысл [51].
Заключение
ВТЭ — это распространенное заболевание, которое угрожает жизни, но часто остается нераспознанным. В Европейском Союзе от венозных тромбозов умирает полмиллиона человек ежегодно, однако в семи случаях из десяти причиной смерти считают что-то другое. Риск ТГВ и ТЭЛА значительно выше у больных, которые госпитализированы в связи с острым заболеванием, особенно в случае продолжительной иммобилизации. Более половины стационарных больных имеют высокий риск тромбозов. Однако, как показывают исследования, в условиях повседневной клинической практики профилактика назначается менее чем половине больных, имеющих соответствующие показания. Отсутствие превентивных мер или их неэффективность влекут за собой увеличение сроков госпитализации, ухудшение исходов заболеваний, рост расходов на лечение, опасность хронической венозной недостаточности и повторных тромбозов. Успешная профилактика, напротив, дает возможность улучшить ближайшие и отдаленные результаты лечения и снизить его общую стоимость.
Доказательная база, свидетельствующая о преимуществах профилактики ВТЭ с помощью НФГ и НМГ (особенно эноксапарина), постоянно увеличивается, чего нельзя сказать о количестве больных, получающих адекватные профилактические мероприятия. Клиницисты каждый день видят множество пациентов, которым угрожает ВТЭ. Нужно понять, что, не следуя международным и отечественным рекомендациям по профилактике ВТЭ, мы не принимаем простых мер, которые позволяют уберечь от катастрофических, подчас фатальных, осложнений. Для улучшения результатов профилактики ВТЭ потребуется еще очень много усилий, но эти усилия, несомненно, будут во благо — во благо наших пациентов.
1. Український нацiональний консенсус. Артерiальнi, венознi тромбози та тромбоемболiї. Профiлактика та лiкування: наукове видання / Вiдповiдальний за випуск В.Ю. Лiшевська. — К.: ЗАТ «Вiпол», 2006. — 72 с.
2. Adams H.P., Jr., del Zoppo G., Alberts M.J. et al. Guidelines for the early management of adults with ischemic stroke: a guideline from the American Heart Association / American Stroke Association Stroke Council, Clinical Cardiology Council, Cardiovascular Radiology and Intervention Council and the Atherosclerotic Peripheral Vascular Disease and Quality of Care Outcomes in Research Interdisciplinary Working Groups // Stroke. — 2007. — Vol. 38. — P. 1655-1711.
3. Ageno W., Dentali F. Prevention of in-hospital VTE: why can’t we do better? // Lancet. — 2008. — Vol. 371. — P. 361-62.
4. Albers G.W., Amarenco P., Easton J.D., Sacco R.L., Teal P. Antithrombotic and thrombolytic therapy for ischemic stroke / The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy // Chest. — 2004. — Vol. 126. — 483S-512S.
5. Alikhan R., Cohen A.T., Combe S. et al.; the MEDENOX Study. Risk factors for venous thromboembolism in hospitalized patients with acute medical illness: analysis of the MEDENOX Study // Arch. Intern. Med. — 2004. — Vol. 164. — P. 963-968.
6. Alikhan R., Peters F., Wilmott R., Cohen A.T. Fatal pulmonary embolism in hospitalised patients: a necropsy review // J. Clin. Pathol. — 2004. — Vol. 57. — P. 1254-57.
7. Amin A., Stemkowski S., Lin J., Yang G. Thromboprophylaxis rates in US medical centers: success or failure? // J. Thromb. Haemost. — 2007. — Vol. 5. — P. 1610-16.
8. Andre C., de Freitas G.R., Fukujima M.M. Prevention of deep venous thrombosis and pulmonary embolism following stroke: a systematic review of published articles // Eur. J. Neurol. — 2007. — Vol. 14. — P. 21-32.
9. Bath P.M.W., Iddenden R., Bath F.J. Low-molecular-weight heparins and heparinoids in acute ischemic stroke. A meta-analysis of randomized controlled trials // Stroke. — 2000. — Vol. 31. — P. 1770-1778.
10. Bova C., Marchiori A., Noto A. et al. Incidence of arterial cardiovascular events in patients with idiopathic venous thromboembolism. A retrospective cohort study // Thromb. Haemost. — 2006. — Vol. 96(2). — P. 132-6.
11. Browd S.R., Ragel B.T., Davis G.E. et al. Prophylaxis for deep vein thrombosis in neurosurgery: a review of the literature // Neurosurg. Focus. — Vol. 17(4). — E1.
12. Burleigh E., Wang C., Foster D., et al. Thromboprophylaxis in medically ill patients at risk for venous thromboembolism // Am. J. Health-Syst. Pharm. — 2006. — Vol. 63(20). — S23-S29.
13. Cohen A.T., Agnelli G., Anderson F.A., Jr. et al. Venous thromboembolism in Europe: the number of VTE events and associated morbidity and mortality // Thromb. Haemost. — 2007. — Vol. 98. — P. 756-64.
14. Cohen A.T., Tapson V.F., Bergmann J.-F. et al., for the ENDORSE Investigators. Venous thromboembolism risk and prophylaxis in the acute hospital care setting (ENDORSE study): a multinational cross-sectional study // Lancet. — 2008. — Vol. 371. — P. 387-94.
15. Dentali F., Douketis J.D., Gianni M., Lim W., Crowther M.A. Meta-analysis: anticoagulant prophylaxis to prevent symptomatic venous thromboembolism in hospitalized medical patients // Ann. Intern. Med. — 2007. — Vol. 146. — P. 278-88.
16. Edelsberg J., Hagiwara M., Taneja C., Oster G. Risk of venous thromboembolism among hospitalized medically ill patients // Am. J. Health-Syst. Pharm. — 2006. — Vol. 63(20). — S16-S22.
17. Geerts W.H., Pineo G., Heit J. et al. Prevention of venous thromboembolism. The 7th ACCP conference on antithrombotic and thrombolytic therapy // Chest. — 2004. — Vol. 126 (Suppl. 3). — 338S-400S.
18. Goldhaber S.Z., Piazza G., Fanikos J.R., McKean S.C., Kosowsky J.M. Barriers to prevention in DVT/PE: an integrated approach // Medscape. — 2007 (http://www.medscape.com/viewarticle/560663).
19. Hansson P.O., Sorbo J., Eriksson H. Recurrent venous thromboembolism after deep vein thrombosis: incidence and risk factors // Arch. Intern. Med. — 2000. — Vol. 160. — P. 769-74.
20. Harvey R.L., Lovell L.L., Belanger N., Roth E.J. The effectiveness of anticoagulant and antiplatelet agents in preventing venous thromboembolism during stroke rehabilitation: a historical cohort study // Arch. Phys. Med. Rehabil. — 2004. — Vol. 85. — P. 1070-1075.
21. Heit J.A., Silverstein M.D., Mohr D.N. et al. Risk factors for deep vein thrombosis and pulmonary embolism: a population-based case-control study // Arch. Intern. Med. — 2000. — Vol. 160. — P. 809-15.
22. Hillbom M., Erila T., Sotaniemi K., Tatlisumak T., Sarna S., Kaste M. Enoxaparin vs heparin for prevention of deep-vein thrombosis in acute ischaemic stroke: a randomized, double-blind study // Acta Neurol. Scand. — 2002. — Vol. 106. — P. 84-92.
23. Hofmann T. Clinical application of enoxaparin // Expert Rev. Cardiovasc. Ther. — 2004. — Vol. 2. — P. 321-37.
24. Hull R.D., Schellong D., Tapson V.F. et al. Late-breaking clinical trial: extended-duration venous thromboembolism (VTE) prophylaxis in acutely ill medical patients with recent reduced mobility: the EXCLAIM study // XXI Congress of the International Society on Thrombosis and Haemostasis (Женева, Швейцария, 6 июля 2007 г.).
25. Hull R.D., Schellong S.M., Tapson V.F. et al. Extended-duration thromboprophylaxis in acutely ill medical patients with recent reduced mobility: Methodology for the EXCLAIM study // J. Thromb. Thrombolysis. — 2006. — Vol. 22. — P. 31-38.
26. Jeffrey S. PREVAIL: enoxaparin bests heparin for VTE prophylaxis poststroke // Medscape Medical News. — 2007 (http://www.medscape.com/viewarticle/555505).
27. Kahn S.R., Panju A., Geerts W. et al. Multicenter evaluation of the use of venous thromboembolism prophylaxis in acutely ill medical patients in Canada // Thromb. Res. — 2007. — Vol. 119. — P. 145-55.
28. Kamphuisen P.W., Agnelli G. What is the optimal pharmacological prophylaxis for the prevention of deep-vein thrombosis and pulmonary embolism in patients with acute ischemic stroke? // Thromb. Res. — 2007. — Vol. 119(3). — P. 265-74.
29. Kelly J., Rudd A., Lewis R.R., Coshall C., Moody A., Hunt B.J. Venous thromboembolism after acute ischemic stroke. A prospective study using magnetic resonance direct thrombus imaging // Stroke. — 2004. — Vol. 35. — P. 2320-2326.
30. Kelly J., Hunt B.J., Lewis R.R. et al. Dehydration and venous thromboembolism after acute stroke // QJM. — 2004. — Vol. 97(5). — P. 293-6.
31. Kniffin W.D., Jr., Baron J.A., Barrett J., Birkmeyer J.D., Anderson F.A., Jr. The epidemiology of diagnosed pulmonary embolism and deep venous thrombosis in the elderly // Arch. Intern. Med. — 1994. — Vol. 154. — P. 861-6.
32. Kyrle P.A., Eichinger S. Deep vein thrombosis // Lancet. — 2005. — Vol. 365. — P. 1163-1174.
33. Leizorovicz A., Mismetti P. Preventing venous thromboembolism in medical patients // Circulation. — 2004. — Vol. 110 (Suppl. IV). — IV-13-IV-19.
34. McCarthy S.T., Turner J. Low-dose subcutaneous heparin in the prevention of deep vein thrombosis and pulmonary emboli following acute stroke // Age Ageing. — 1986. — Vol. 15. — P. 84-88.
35. Nainggolan L. World Needs to ENDORSE Better VTE Prevention // Medscape medical news. — 2008 (http://www.medscape.com/viewarticle/569795).
36. Nicolaides A.N., Fareed J., Kakkar A.K. et al. Prevention and treatment of venous thromboembolism international consensus statement (guidelines according to scientific evidence) // Int. Angiol. — 2006. — Vol. 25. — P. 101-61.
37. Nutescu E.A., Wittkowsky A.K., Dobesh P.P., Hawkins D.W., Dager W.E. Choosing the appropriate antithrombotic agent for the prevention and treatment of VTE: a case-based approach // Ann. Pharmacother. — 2006. — Vol. 40(9). — P. 1558-1570.
38. Offord R., Lloyd A.C., Anderson P. et al. Economic evaluation of enoxaparin for the prevention of venous thromboembolism in acutely ill medical patients // Pharm. World Sci. — 2004. — Vol. 26. — P. 214-20.
39. Pengo V., Lensing A.W., Prins M.H. et al.; Thromboembolic Pulmonary Hypertension Study Group. Incidence of chronic thromboembolic pulmonary hypertension after pulmonary embolism // N. Engl. J. Med. — 2004. — Vol. 350. — P. 2257-64.
40. Prandoni P., Lensing A.W., Cogo A. et al. The long-term clinical course of acute deep venous thrombosis // Ann. Intern. Med. — 1996. — Vol. 125. — P. 1-7.
41. Ramzi D.W., Leeper K.V. DVT and pulmonary embolism: part I. Diagnosis // Am. Fam. Physician. — 2004. — Vol. 69. — P. 2829-36.
42. Ricci S., Celani M.G., Righetti E., Dennis M., Sandercock P. Prevention of venous thromboembolism after acute ischaemic stroke // Lancet. — 2007. — Vol. 370. — P. 735-36.
43. Samama M.M., Kleber F.-X. An update on prevention of venous thromboembolism in hospitalized acutely ill medical patients // Thrombosis Journal. — 2006. — Vol. 4. — P. 8 (http://www.thrombosisjournal.com/content/4/1/8).
44. Sandercock P., Counsell C., Stobbs S.L. Low-molecular-weight heparins or heparinoids versus standard unfractionated heparin for acute ischaemic stroke // Cochrane Database Syst. Rev. — 2005. — 2. — CD000119.
45. Segal J.B., Streiff M.B., Hofmann L.V., Thornton K., Bass E.B. Management of venous thromboembolism: a systematic review for a practice guideline // Ann. Intern. Med. — 2007. — Vol. 146(3). — P. 211-222.
46. Sherman D.G., Albers G.W., Bladin C. et al.; PREVAIL Investigators. The efficacy and safety of enoxaparin versus unfractionated heparin for the prevention of venous thromboembolism after acute ischaemic stroke (PREVAIL Study): an open-label randomised comparison // Lancet. — 2007. — Vol. 369(9570). — P. 1347-1355.
47. Sherman D.G. Optimizing care: preventing venous thromboembolism following an acute ischemic stroke // Medscape. — 2007 (http://www.medscape.com/viewarticle/562147).
48. Sjalander A., Jansson J.-H., Bergqvist D. et al. Efficacy and safety of anticoagulant prophylaxis to prevent venous thromboembolism in acutely ill medical inpatients: a meta-analysis // Journal of Internal Medicine. — 2008. — Vol. 263(1). — P. 52-60.
49. Snow V., Qaseem A., Barry P.; Joint American College of Physicians/American Academy of Family Physicians Panel on Deep Venous Thrombosis/Pulmonary Embolism. Management of venous thromboembolism: a clinical practice guideline from the American College of Physicians and the American Academy of Family Physicians // Ann. Intern. Med. — 2007. — Vol. 146(3). — P. 204-210.
Источники: http://doctor.kz/health/news/2007/12/26/3204, http://aupam.ru/pages/uhod/osnovi_uhzbnd/page_06.htm, http://www.mif-ua.com/archive/article/5986