Тромбоз и эмболия вен нижних конечностей
Тромбоз и эмболия
Тромбоз
Тромбозом называется прижизненное свертывание крови или лимфы в просвете сосуда с частичной или полной закупоркой его просвета, ведущей к нарушению кровотока. Образующийся при этом сгусток крови или лимфы называется тромбом.
Тромбоз возникает при различных инфекциях и интоксикациях, после операций, при атеросклерозе, наклонности сосудов к спазмам (гипертоническая болезнь), застое крови в венах, воспалительных и аутоаллергических процессах в сосудах и тканях (ревматизм) и т. д.
В эксперименте тромбообразование можно наблюдать под микроскопом на прозрачных перепонках, например на препарате расправленной брыжейки лягушки. Около стенки небольшой вены кладут кристаллик поваренной соли, приводящей к повреждению сосуда. В поврежденном сосуде ток крови замедляется, периферический плазматический слой кровяного столба становится уже, в нем появляются в большем по сравнению с нормой количестве лейкоциты и тромбоциты. Последние задерживаются на поврежденном участке сосуда, склеиваются друг с другом и сливаются в одну гомогенную бесцветную или слегка зернистую массу. К этой массе по периферии пристают в большем или меньшем количестве и лейкоциты — образуется так называемый агглютинационный или белый тромб. Повреждение эндотелия сосудов сопровождается выходом тканевого тромбопластина в кровь. Там он активируется проконвертином и переводит протромбин крови в тромбин. Тромбин вызывает быструю агрегацию тромбоцитов и их лизис. Тромбоциты в присутствии Са ++ способствуют новому, массивному образованию тромсопластина. Далее в присутствии Са ++ и при участии фибриназы (XIII-фактора) образуются нити фибрина, заполняющие просвет поврежденного сосуда. В этих нитях задерживаются, застревают эритроциты — образуется коагуляционный тромб. Постепенно увеличиваясь, тромб может закрыть просвет сосуда и прекратить кровоток.
Патогенез тромбообразования. Тромбообразованию способствуют следующие факторы: замедление тока крови, повреждение стенок кровеносного сосуда и изменения свертывающей системы крови.
Замедление тока крови. Роль замедления тока крови в тромбообразовании подтверждается тем, что:
- а) в венах, где скорость тока крови меньше, чем в артериях, гораздо чаще образуются тромбы;
- б) тромбы преимущественно возникают в таких участках венозной системы, где ток крови особенно медленный (венозные сплетения таза, вены нижних конечностей);
- в) тромбы чаще развиваются в местах патологического расширения сосудов (в аневризмах, варикозно расширенных венах);
- г) тромбы нередко возникают при ослаблении сердечной деятельности (особенно в пожилом возрасте).
Однако в эксперименте не удается вызвать тромбообразование при одном лишь замедлении кровотока. Так, если с большой осторожностью, не повреждая сосудистую стенку, перевязать крупный кровеносный сосуд с двух концов, то кровь в таком изолированном сосуде долго сохраняется в жидком виде. Следовательно, одного лишь застоя крови недостаточно для образования тромба.
Повреждение стенок кровеносных сосудов. Известно, что в эксперименте повреждение стенок сосудов легко вызывает тромбоз. Патоморфологические наблюдения также подтверждают это положение: тромбы легко возникают на атероматозных язвах артерий, в местах перевязок сосудов, при воспалительных их изменениях, при инфекционно-токсическом поражении внутреннего слоя сосудистой стенки или клапанов сердца, при эндокардитах и пр.
В нормальном состоянии внутренняя поверхность сосудов покрыта тонким, постоянно обновляющимся слоем фибрина, уменьшающим вязкость крови и смачиваемость эндотелия сосудов кровяной плазмой. Фибринная пленка обладает также антикоагулянтными свойствами, предотвращающими свертывание крови на ее поверхности. В здоровом организме нет условий для образования фибрина в количествах, достаточных для тромбоза сосудов, так как избыток фибрина быстро лизируется фибрино-литической системой. Однако, если на внутренней стенке сосуда откладывается возрастающее количество фибрина, его антикоагулянтные свойства уменьшаются и, наоборот, нарастает смачиваемость сосудистой стенки. В силу этого увеличиваются поверхностные силы притяжения между эндотелием и форменными элементами крови, особенно слабозаряженными тромбоцитами.
Свертывающая система крови. Процесс тромбообразования зависит от состояния тромбоцитов крови и динамического равновесия между факторами свертывающей системы крови и фибринолитической системой.
Силам поверхностной активности тромбоцитов, определяющим их особую .«клейкость» и способность легко осаждаться и склеиваться, противостоит их отрицательный поверхностный потенциал, благодаря которому тромбоциты удерживаются во взвешенном состоянии. Заряд тромбоцитов может меняться в зависимости от ряда условий (например, он уменьшается при нарастании в крови слабоотрицательно заряженных глобулинов (—8—12 мкв) или почти лишенного заряда фибриногена (—3—5 мкв) и при сдвиге — кислотно-щелочного равновесия в кислую сторону. При ряде заболеваний число тромбоцитов крови повышается, а устойчивость их уменьшается. Осаждение и склеивание тромбоцитов сопровождается их разрушением и освобождением из них целого ряда биологически активных веществ, в том числе участвующих в процессе свертывания крови (ускоритель превращения протромбина в тромбин, ускоритель превращения фибриногена в фибрин, ингибитор гепарина — антигепариновый фактор) и др.
Внутрисосудистое свертывание крови и образование тромбов могут возникнуть при уменьшении антикоагулянтной активности крови (снижении содержания антикоагулянтов или увеличении активности их ингибиторов) или увеличении в крови коагулянтов (тромбин, тромбопластин). В опытах на животных установлено, что внутривенное введение тромбина, тромбопластина, тканевых экстрактов, некоторых бактериальных эндотоксинов, змеиных ядов и др. вызывает внутрисосудистое свертывание крови. Введение больших доз этих веществ обусловливает массивное тромбообразование и приводит к гибели животных. При этом свертывание крови возникает без нарушений интимы сосудов и замедления кровотока.
Внутрисосудистое свертывание крови не всегда ведет к образованию тромбов, так как возникающий фибрин поглощается ретикулоэндотелиальными клетками и быстро лизируется фибринолитической системой.
Ослабление фибринолитической активности способствует возникновению тромбов. Так, прием больших количеств жира ускоряет свертывание крови и одновременно понижает фибринолитическую активность. То же наблюдается как при экспериментальном атеросклерозе, так и у больных с атеросклерозом, инфарктом миокарда.
Сочетание повышенной склонности к свертыванию крови с ослаблением ее фибринолитической активности характеризует претромботическое состояние, которое может при соответствующих условиях (изменения стенок сосудов, спазм) привести к тромбозу.
Последствия тромбозов. В результате тромбозов могут возникать тромбофлебиты и тромбартерииты, флеботромбозы, тромбоэмболическая болезнь.
Тромбофлебиты и тромбоартерииты — воспаление вены или артерии, сопровождающееся тромбозом. Ведущим фактором тромбообразования являются повреждения стенки сосудов. Низкая фибринолитическая активность крови и сниженная антикоагулянтная активность ее, характерные для тромбофлебитов, способствуют росту тромбов.
Флеботромбозы — первичный тромбоз вен преимущественно нижних конечностей. Тромбы возникают при этом в результате изменения свертывающей системы крови (ослабление фибринолитической и антикоагулянтной активности крови, усиление агглютинации тромбоцитов).
Существенное значение имеет замедление кровотока. Флеботромбозы возникают в послеоперационном и послеродовом периодах, а также при массивных травмах сосудов. Тромбы при этом не прикреплены к стенке сосудов, что может вести к эмболиям.
Клинические проявления тромбоза кровеносных сосудов или полостей сердца с нередким заносом тромбоэмболов в другие участки сердечно-сосудистой системы называется тромбоэмболической болезнью. За последние десятилетия частота тромбоэмболической болезни значительно возросла. Основными причинами этого считаются:
- а) малоподвижный образ жизни, особенно жителей больших городов, способствующий застою крови;
- б) увеличение среди населения числа ожиревших и пожилых лиц, особенно склонных к тромбозам;
- в) резкое сокращение инфекционной заболеваемости и смертности, а в связи с этим увеличение контингента лиц пожилого возраста, подвергающихся тяжелым хирургическим операциям, сложному медикаментозному лечению и т. п.
Эмболия
Эмболией называется закупорка кровеносных и лимфатических сосудов частицами, занесенными током крови или лимфы и обычно не встречающимися в крови. Переносимые частицы называются эмболами.
Эмболы бывают эндо- и экзогенного происхождения. Чаще встречаются эндогенные эмболы. По механизму образования различают следующие виды эндогенных эмболов:
Тромбоэмболия — отрыв от места образования и занос в кровеносные сосуды кусочков тромбов. Легко отрываются частицы тромбов, образовавшихся на клапанах сердца, где условия переноса этих тромбов в большой или малый круг кровообращения особенно благоприятны.
Очень опасна эмболия сосудов мозга, возникающая в результате отрыва пристеночных тромбов, образовавшихся в крупных артериях.
Тканевая и клеточная эмболия возникает в тех случаях, когда группы клеток заносятся из одного органа в другой током крови, например эмболия ветвей легочной артерии клеточными элементами печени при травме печени, синцитиальными клетками последа, частицами клапанов сердца при язвенном их распаде. Возможна эмболия клеточными элементами опухолей (один из механизмов метастазирования).
Жировая эмболия — капельки жира поступают в кровеносную систему из ткани, богатой жиром, например после перелома длинных трубчатых костей или размозжения жировой клетчатки.
Жировые эмболы заносятся в легкие и через артерио-венозные анастомозы и легочные капилляры в большой круг кровообращения. Отсюда возможна жировая эмболия капилляров головного мозга, почечных клубочков и др.
Из экзогенных эмболов наибольшее значение имеют воздушная и газовая эмболии.
Воздушная эмболия — закупорка кровеносных сосудов пузырьками воздуха, попавшими в вены из окружающей атмосферы. Велика опасность воздушной эмболии при ранениях крупных вен (верхняя полая, яремная, подключичная), где вследствие присасывающего действия грудной клетки создается отрицательное давление. Кроме того, стенки этих вен фиксированы прилежащей костной тканью либо фасциями, поэтому они плохо спадаются. Проникающий в ток крови воздух попадает в правый желудочек, где может образоваться большой воздушный пузырь, тампонирующий полости правого сердца и препятствующий поступлению в них крови из большого круга кровообращения. Часть воздуха в виде мелких пузырьков проникает в сосудистую сеть легкого, что может быстро привести к смертельному исходу.
Разновидностью воздушной эмболии является газовая эмболия, возникающая, например, при кессонной болезни. Резкий перепад барометрического давления (быстрый подъем водолаза с большой глубины, разгерметизирование кабины самолета или скафандра на большой высоте) вызывает быстрое освобождение растворенных в крови под большим давлением газов.
Среди экзогенных эмболий хотя и редко, но наблюдаются эмболии конгломератами бактерий или паразитов из какого-либо очага инфекции или занос трихин из кишечника в легкое через лимфатические сосуды и грудной лимфатический проток. Описаны случаи эмболии инородными телами во время ранений, например осколками пуль и снарядов.
Направление движения эмболов определяется направлением тока крови. Перенос эмболов возможен по трем основным направлениям:
- 1) в сосуды малого круга кровообращения (эмболы заносятся из венозной системы большого круга и правого сердца;
- 2) в сосуды большого круга кровообращения (эмболы заносятся из левого сердца, артериальной системы большого круга и изредка из легочных вен);
- 3) в систему воротной вены печени (эмболы заносятся из многочисленных ветвей воротной вены брюшной полости).
Особый случай представляют ретроградная и парадоксальная эмболии.
При ретроградной эмболии эмбол в силу тяжести и расстройства общего кровообращения спускается вниз в направлении, обратному току крови, например из нижней полой вены — в вены нижних конечностей или почечную вену и т. п.
Ретроградному движению эмболов способствует повышение внутри-грудного давления при резких выдохах, например при кашле или сдавлении грудной клетки.
Парадоксальная эмболия возникает при наличии дефектов в межпредсердной и межжелудочковой перегородках сердца. Тогда эмболы, приносимые током венозной крови в правое сердце, попадают сразу в левое сердце (минуя систему легочных сосудов) и оттуда — в артериальную систему.
Последствия эмболии. Они зависят от места заноса эмболов. Здесь, кроме механического затруднения поступления крови и местных расстройств кровообращения (ишемия), имеют большое значение патологические рефлексы, возникающие из местных тканевых и сосудистых хеморецепторов, на другие сосудистые области. Раздражителями для этих рецепторов могут служить как сам эмбол, так и местные гипоксия и ацидоз. В начальной фазе эмболии раздражение рецепторов кровеносных сосудов приводит к мобилизации защитно-приспособительных реакций oрганизма. К таковым при эмболиях в малом круге можно отнести тахикардию, одышку, раскрытие капилляров и расширение сосудов малого круга, спазм вен и артерий большого круга, кровообращения. Все эти реакции возникают рефлекторно: сам эмбол раздражает рецепторы легочных сосудов и в то же время затрудняет опорожнение правого желудочка, что повышает давление в правом предсердии и устьях полых вен — включается рефлекс Бейн—Бриджа. В результате закупорки легочных сосудов поступление крови в левое сердце уменьшено; следовательно, падает давление в аорте — возбуждаются аортальные и синокаротидные рецепторы и т. д.
А. Б. Фохт изучал эмболию малого круга кровообращения в опытах на животных путем внутривенного введения им взвеси ликоподия. Если после введения ликоподия перерезать блуждающие нервы на шее, эмболия протекает более благоприятно. Очевидно, это связано с устранением потока импульсов в центральную нервную систему с периферических рецепторов.
Характер функциональных расстройств при эмболии в большом круге кровообращения более разнообразен, чем при эмболии малого круга, в зависимости от того, какой сосуд закупорился эмболом. Нередко эмболия приводит к тяжелым функциональным расстройствам и смерти (например, при закупорке коронарных артерий или артерий головного мозга).
Инфаркт
Инфаркт (oт лат. infarciere — набивать, наполнять) — участок ткани, омертвевший в результате прекращения кровоснабжения. Инфаркт может возникнуть в результате тромбоза, эмболии или длительного спазма питающей артерии.
Инфаркты легче возникают в тех органах, в которых артерии имеют мало анастомозов или эти анастомозы оказываются недостаточными для развития коллатерального кровообращения, особенно если имеются общие расстройства кровообращения, например ослабление сердечной деятельности с застойными явлениями в органах.
В механизме развития инфарктов ведущее значение имеют ишемия и последующая гипоксия окружающих участок инфаркта тканей. Ишемия и последующая гипоксия подверженных инфаркту тканей приводят к резким расстройствам трофики — окислительно-восстановительных процессов, и накоплению в тканях продуктов межуточного обмена, биологически активных аминов и других веществ. В результате этого возникают функциональные расстройства сосудистой стенки (повышается проницаемость, меняется тонус и т. д.) и возбудимости периферических нервных образований. Так бледная окраска так называемого «белого инфаркта» зависит от того, что в результате ишемии возникает рефлекторный спазм сосудов окружающих инфаркт тканей. Это влечет за собой вытеснение крови не только из участка инфаркта, но и из окружающих тканей. Спазм препятствует также поступлению крови в участок инфаркта по анастомозам.
Белый инфаркт чаще возникает там, где недостаточно развиты коллатерали, например в селезенке, сердце, мозге, почках.
В эксперименте белый инфаркт можно получить путем перевязки веток коронарных артерий или почечной артерии.
В других случаях некротические участки пропитываются, «нафаршировываются» кровью, поступающей сюда из соседних вен. Такие инфаркты называются красными, или геморрагическими. В данном случае имеет значение изменение функционального состояния сосудистой стенки — расширение и повышение ее проницаемости вследствие воздействия продуктов тканевого распада.
Геморрагические инфаркты обычно возникают в легких, в кишечнике, иногда в головном мозге.
Следует учитывать также, что возникновению инфарктов способствуют общие расстройства организма — сердечная недостаточность и замедление кровотока в периферических сосудах, склонность тонической мускулатуры сосудов к длительным и повторным спазмам, например при коронарной болезни, нарушения жиро-липоидного обмена с повышением в крови бета-липопротеидов при атеросклерозе, и. наконец, нарушения в свертывающей системе крови. Так, например, почвой, на которой развивается инфаркт миокарда, нередко являются атеросклеротические поражения сосудов, которые подготавливаются и усиливаются предшествующей гипертонической болезнью. Как для атеросклероза, так и для гипертонической болезни III и II стадий свойственно повышение тромбо-образующих свойств крови (ускорение свертываемости крови, повышение тромбопластиновой активности, снижение свободного гепарина и угнетение фибринолиза).
Тромбоэмболия нижних конечностей: возможные причины, симптомы и особенности лечения
Кровеносная система человека очень похожа на дерево, где крупные артерии — это легочная артерия и аорта, а в роли ветвей выступают мелкие кровеносные сосуды. В силу особенностей каждого организма и многочисленных факторов густота крови, текущей по венам, у всех разная. Опасность состоит в том, что в сосудах могут образовываться тромбы — сгустки крови — как результат развития тромбоэмболии. Что такое тромбоэмболия нижних конечностей, каковы причины ее возникновения, а также каковы симптомы и особенности лечения этого заболевания, рассмотрим далее.
Что такое тромбоэмболия
Тромбоэмболия — это заболевание, которое не является самостоятельным. Оно возникает как следствие различных патологических процессов в организме, которые и послужили причиной образования тромбов.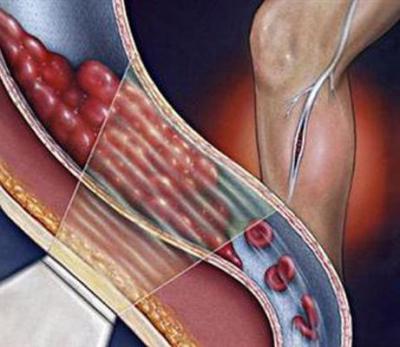
Тромбоэмболия — это закупорка кровеносного сосуда тромбом, оторвавшимся от места, где он образовался и попавшем в циркулирующую кровь. Он представляет собой сгусток крови, который образовался вследствие активации системы свертывания крови, и может быть ответом на повреждение стенки сосуда. Сгусток перекрывает поток крови в сосуде подобно пробке, и как результат — развитие ишемии.
Чаще всего патология развивается в нижних полых венах, а это угроза развития тромбоэмболии легочных артерий, аорты, а также закупорки сосудов в левых отделах сердечной мышцы.
Тромбоэмболия опасна прежде всего тем, что может спровоцировать развитие гангрены конечностей.
Причины развития тромбоэмболии
Нарушение кровотока в артериях нижних конечностей провоцируют прежде всего заболевания сердечно-сосудистой системы, которые повышают риск образования тромбов, они составляют 95 % всех причин. Сюда можно отнести такие патологии:
- Кардиомиопатия.
- Пороки сердца.
- Мерцательная аритмия.
- Нарушение кровообращения в сердечной мышце.
- Ревматизм с поражением клапанов сердца.
- Атеросклероз.
- Аневризмы сосудов сердца.
- Эндокардит инфекционно-септический.
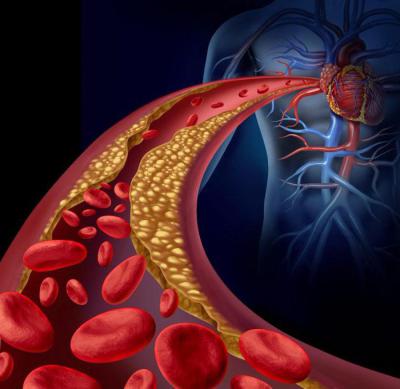 А также существует и ряд других причин, которые могут способствовать развитию тромбоэмболии нижних конечностей:
А также существует и ряд других причин, которые могут способствовать развитию тромбоэмболии нижних конечностей:
- Травмы ног.
- Различные заболевания крови.
- Системные заболевания.
- Повышенный уровень сахара в крови.
- Высокая свертываемость крови.
- Онкологические заболевания.
- Тяжелая форма варикоза.
- Чрезмерное и неправильное использование лекарственных препаратов.
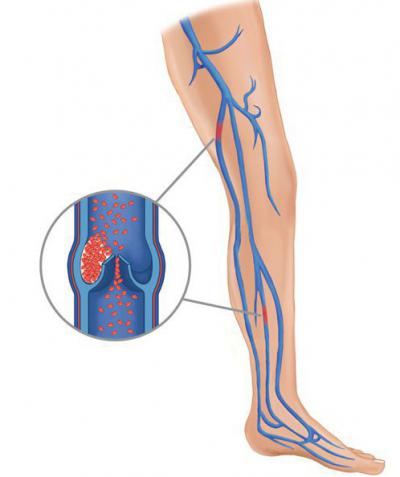
Как результат этих состояний развивается тромбоэмболия сосудов нижних конечностей. А именно вот что происходит:
- Изменяется состав крови, повышается ее вязкость.
- Замедляется кровоток по сосудам и венам.
- Повреждаются стенки сосудов.
Группы риска
Стоит сказать несколько слов о тех, кто входит в группу риска. Именно у этой категории пациентов тромбоэмболия артерий нижних конечностей имеет большие шансы на развитие. В эту группу можно отнести:
- Работников офисов.
- Людей, страдающих гиподинамией.
- Работающих в одном положении на протяжении всего дня.
- Пациентов, работающих на производстве, где тяжелый физический труд.
А также в зону риска попадают:
- Люди старше 55 лет.
- Беременные.
- Страдающие ожирением.
- Перенесшие патологические роды.
- Перенесшие оперативное вмешательство.
- Принимающие гормональные контрацептивы.

Также хочется особо отметить, что тромбоэмболия вен нижних конечностей очень часто наблюдается у любителей табака. Курение повышает вероятность образования тромбов.
Стадии развития заболевания
- В покое у пациента жалоб нет. При нагрузке на нижние конечности появляется иногда чувство тяжести в ногах и незначительная боль. Восстановление наступает быстро после отдыха.
- Двигательная активность сохраняется. Появляется отечность, сильные боли, потеря чувствительности участков кожи. Ноги бледнеют, становятся холодными.
- Развивается ишемия тканей. До 3 часов обратимые изменения. При этом присутствуют сильные боли, отсутствуют пульс и чувствительность. Через 6 часов присоединится неподвижность суставов.
- Необратимые процессы. Развитие гангрены, появление коричневых пятен.
Все эти процессы очень быстро развиваются, поэтому необходимо знать, каковы симптомы тромбоэмболии нижних конечностей. Рассмотрим их далее.
Симптомы заболевания
Не следует оставлять без внимания следующие состояния:
- Чувство зябкости ног даже в тепле.
- Резкая боль в ногах, которая появляется неожиданно.
- Слабость в ногах, которая не позволяет свободно двигаться.
- Онемение в ногах, покалывания.
- Мышечные боли, судороги в ногах.
- Чувствительность в области голени, стопы или бедер нарушена.
- Кожа бледная и холодная.
- Отсутствует пульсация сосудов.
Такие симптомы должны насторожить. Если же уже есть варикозная недостаточность, то это может способствовать развитию тромбоэмболии.
Главное — не упустить время и своевременно обратиться за помощью, так как ткани быстро отмирают.
Диагностируем заболевание
Какой метод диагностики необходимо использовать, зависит от локализации патологии.
При подозрении на тромбоэмболию используют следующие методы обследования:
- Определение D-димера. Показание в пределах нормы практически исключает эмболию.
- УЗИ вен конечностей с допплерографией. При этом визуализируются тромбы периферических вен.
- Ангиография.
- КТ и МРТ. Позволяют определить образование тромба в любом месте. Широко используют при риске ТЭЛА и тромбоэмболии в тяжелой форме.
- УЗИ и ЭКГ сердца.
- Рентгенография грудной клетки. Используют при подозрении на ТЭЛА.
Для полного обследования пациенту, чтобы исключить другие патологии, назначают общий анализ крови, мочи и прочие анализы.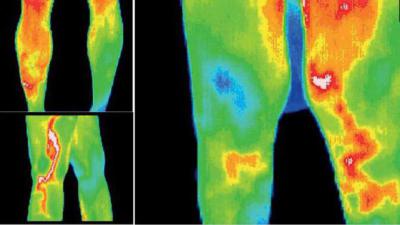
Срочная помощь при подозрении на тромбоэмболию
Тромбоэмболия нижних конечностей — очень опасное и серьезное заболевание. При подозрении на закупорку сосудов больного необходимо срочно доставить в больницу. При этом действия должны быть следующими:
- Обеспечить больному горизонтальное положение.
- Исключить движение и передвижение.
- Соблюдение постельного режима.
Если состояние тяжелое, при необходимости в лечебном учреждении под наблюдением врача проводят следующие мероприятия:
- Устанавливают катетер в вену.
- Проводят ИВЛ.
- Вводят кислород через носовой катетер.
Используют следующие препараты:
- «Гепарин».
- «Дофамин».
- «Реополиклюкин».
- «Эуфиллин».
- Антибиотики.
- Обезболивающие препараты.
Как лечат тромбоэмболию
Для эффективного лечения необходимо как можно раньше посетить специалиста, если возникло подозрение на такое заболевание, как тромбоэмболия нижних конечностей. Лечение должно быть комплексным.
Прежде всего врач назначит препараты-антикоагулянты, которые способствуют разжижению крови. Также необходимо проводить терапию того заболевания, которое послужило толчком к развитию такой патологии.
Практически всегда применяются обезболивающие препараты, противовоспалительные средства.
Проводится тромболитическая терапия. Используют такие лекарственные средства:

Препараты назначают внутривенно в течение 10 дней. При этом необходим постоянный контроль за свертываемостью крови — каждые пару дней. Также назначают «Варфарин» в таблетках. Это лекарство могут назначить для применения в течение года. Еще показаны антиспастические лекарства против спазмов.
Терапия должна быть направлена на восстановление тканей и улучшение кровотока в нижних конечностях.
Если лечение не дает необходимого эффекта, может потребоваться хирургическое вмешательство. Удаление тромба из сосуда чаще всего происходит при закупорке бедренной и подколенной артерий. Тромбоэктомия может проводиться в экстренных случаях, когда становится ясно, что терапия не будет эффективной.
После операции больной находится под контролем врача, при этом, чтобы исключить застой крови в сосудах, показана на ранних сроках умеренная физическая активность.
Профилактика тромбоэмболии нижних конечностей
Если уже имела место закупорка артерий, необходимо:
- Следовать рекомендациям врача.
- Систематически принимать назначенные лекарственные средства.
- Своевременно лечить болезни, повышающие риск развития тромбоза.
- Регулярно делать УЗИ вен ног и таза.
- Носить компрессионное белье.
- Не находиться продолжительное время в одной позе.
- Заниматься спортом.
- Не поднимать тяжестей.
- Отказаться от курения.
- Придерживаться правильного питания.
- Больше пить жидкости.
 Женщинам не следует слишком долго принимать гормональные контрацептивы и ходить в обуви на высоких каблуках на протяжении целого дня.
Женщинам не следует слишком долго принимать гормональные контрацептивы и ходить в обуви на высоких каблуках на протяжении целого дня.
Только придерживаясь рекомендаций и здорового образа жизни, можно существенно снизить риск развития такого опасного заболевания, как тромбоэмболия глубоких вен нижних конечностей.
Венозная тромбоэмболия — совместный удар ТЭЛА и тромбоза
 Венозная тромбоэмболия считается одним из самых опасных сосудистых заболеваний. Патологический процесс этой болезни состоит из двух направлений: тромбоз глубоких вен и тромбоэмболия легочной артерии.
Венозная тромбоэмболия считается одним из самых опасных сосудистых заболеваний. Патологический процесс этой болезни состоит из двух направлений: тромбоз глубоких вен и тромбоэмболия легочной артерии.
Тромбоз глубоких вен является результатом возникновения сгустка крови в глубоких венах ног и таза. Сформированный тромб препятствует току крови по венам. В результате появляется риск образования новых сгустков, которые могут вызвать серьезные ухудшения.
Чаще всего, тромбируются глубокие вены нижних конечностей и рук, далее в последовательности уменьшения тромбируются:
Причины и патогенез
Причиной образования тромбов является дисбаланс между системными анти и прокоагулянтами. Также венозная тромбоэмболия появляется в результате дисбаланса между антифибринолитической и профибринолитической активностью. Указанные дисбалансы вызываются следующими патогенными факторами:
- нарушение венозного кровотока;
- изменение состава крови;
- повреждение сосудистой стенки.
В основе данной болезни находится слияние приобретенных и врожденных факторов риска. Врожденные факторы включают в себя  различные мутации гена и недостачу антитромбина и протеина. Что касается приобретенных факторов риска, то к ним относятся ранее перенесенные хирургические операции, травмы, ожирение, беременность и нефротический синдром.
различные мутации гена и недостачу антитромбина и протеина. Что касается приобретенных факторов риска, то к ним относятся ранее перенесенные хирургические операции, травмы, ожирение, беременность и нефротический синдром.
Очень часто тромбы возникают у курящих людей, так как именно у них наблюдается нарушение тонуса, сужение сосудов и повышенная вязкость крови. Также в большой зоне риска находятся и люди, имеющие онкологические и сердечно-сосудистые заболевания (ишемическая болезнь сердца, гипертония, атеросклероз).
Что такое венозный тромбоз и ТЭЛА?
Венозный тромбоз представляет собой острое заболевание, причиной которого является сворачивание крови с дальнейшим образованием тромбов. Причинами тромбоза глубоких вен являются такие факторы:
- избыточный вес;
- преклонный возраст;
- курение;
- перенесенное кесарево сечение;
- употребление препаратов, которые влияют на свертываемость крови.
Благоприятными условиями для развития тромбоза является длительный постельный режим. В таком случае, замедляется кровоток и происходит нарушение обратного тока крови к сердцу.
ТЭЛА (тромбоэмболия легочной артерии) — это закупоривание легочной артерии тромбами. Образование этих тромбов чаще всего происходит в крупных венах таза или нижних конечностей. К появлению данного заболевания приводят три фактора:
- подавление фибринолиза;
- нарушение кровотока;
- разлад эндотелия сосудистой стенки.
Симптоматика в зависимости от локализации
Венозная тромбоэмболия нижних конечностей сопровождается их отечностью, повышением температуры кожной поверхности и набуханием  вен с изменением окраса кожи. Чаще всего, симптомы данной болезни локализируются вокруг места отека и покраснения. Но иногда могут проявляться и общие симптомы:
вен с изменением окраса кожи. Чаще всего, симптомы данной болезни локализируются вокруг места отека и покраснения. Но иногда могут проявляться и общие симптомы:
- ощущение тяжести в конечностях;
- затрудненное дыхание и отдышка при ходьбе;
- кашель (при возникновении ТЭЛА).
Признаки венозной тромбоэмболии зависят от ее локализации:
- Тромбоз нижней полой вены. Симптомы проявляются в виде обходного венозного кровообращения и отека нижних конечностей. В случае распространения тромбоза на печеночные вены, появляется желтуха и асцит.
- Тромбоз воротной вены. Клиническая картина проявляется развитием асцита и кровавой рвотой. Иногда наблюдается кровотечение из вен пищевода, где варикозные узлы легче подвергаются разрывам.
- Тромбоз печеночных вен. Общая симптоматика проявляется рвотой, цианозом, шоковыми явлениями, которые нередко сопровождаются болями в области поясницы и верхней части живота. Также заболевание может протекать и в хронической форме, симптомы которой проявляются в виде асцита, желтухи и периодического увеличения селезенки.
Диагностические критерии и методы
Венозная тромбоэмболия диагностируется несколькими методами:
- УЗИ глубоких вен с компрессией. Данный метод диагностики имеет чувствительность 95%. Поэтому, результаты будут зависеть от квалификации специалиста, который проводить диагностирование. При наличии тромбоза, невозможно сдавить вену ультразвуковым датчиком. Сложности при диагностике могут возникнуть при повторной закупорке в глубоких венах нижних конечностей.

- Флебография – это самый точный метод диагностики тромбоэмболии нижних конечностей. Диагноз ставится при наличии дефектов наполнения в просвете сосуда.
- Венография. Это самый точный метод диагностирования, но его используют нечасто, так как это инвазивный и даже болезненный метод. При проведении данной методики, существует риск проявления аллергических реакций.
- Дуплексное сканирование. Включает в себя два метода исследований: допплеровское измерение параметров кровотока и ультразвуковое исследование сосудов. Значительным минусом этого метода является то, что он имеют очень низкую чувствительность при исследовании бессимптомных пациентов. Применение данной методики противопоказано при наличии на нижних конечностях фиксирующих шин и повязок.
Иногда для диагностики используются другие скрининговые методы в виде импедансной плетизмографии и сцинтиграфии. Последний метод используется с применением меченых белков, которые способны связываться с гликопротеидом.
Медицинская помощь
 На сегодняшний день, для 90% пациентов с венозной тромбоэмболией применяется лечение антикоагулянтами.
На сегодняшний день, для 90% пациентов с венозной тромбоэмболией применяется лечение антикоагулянтами.
Другие методы лечения применяются для отдельных больных в определенном состоянии. К таким пациентам относятся люди, имеющие противопоказания к терапии антикоагулянтами.
В целом, для лечения ВТЭ используются следующие методы:
- Первоначальная антикоагуляция. Проводится на протяжении пяти суток с назначением Фондапаринукса и Гепарина. После прохождения пяти суток, применяется ранняя поддерживающая терапия. В данном случае, назначаются антагонисты витамина К. Для достижения определенного терапевтического эффекта препараты нужно употреблять на протяжении пяти-семи дней. После этого, первоначальную антикоагуляцию прекращают.
- Системный тромболизис. Этот метод лечения чаще применяется для ТЭЛА, так как он быстрее уменьшает объем тромба. Его суть заключается в растворении тромбов под действием определенного фермента, который вводится в кровь. Минусом данного метода является риск появления геморрагических осложнений. Системный тромболизис выполняется путем внутривенного введения.
- Катетерные вмешательства. Существует три вида катетеров, которые оказывают эффект тромболизиса: трансфеморальный, трасбрахиальный и трансьяремный. Данный метод лечения является очень затратным, так как он требует сложного амбулаторного снабжения, оборудования и квалифицированного персонала.
В чем опасность и каковы последствия?
После перенесенной венозной тромбоэмболии, проходимость сосудов восстанавливается, но при этом венозная функция может остаться ослабленной.
Это связано с тем, что ранее были разрушены венозные клапаны. В результате, может появиться вторичный варикоз, который приведет к усилению венозной гипертензии. Если вовремя не провести лечение, то есть риск проявления посттромбоэмболического синдрома.
У пациентов, которые перенесли легочную тромбоэмболию, может возникнуть такое осложнение, как затяжная тромбоэмболическая легочная гипертензия. Данное ухудшение является одним из видов высокого кровяного давления в сосудах легких.
Профилактические методы
Профилактика венозной тромбоэмболии заключается в предотвращении риска ее возникновения и определении категории риска (низкая, умеренная, высокая) при наличии заболевания.
Один из способов профилактики – это эластическая компрессия нижних конечностей. В данном случае, можно применить эластичные компрессионные чулки и гольфы. Они помогают нормализовать венозный отток и распределяют давление по длине всей нижней конечности. Также можно применять специальный медицинский трикотаж.
Еще один метод профилактики – это прерывистая пневматическая компрессия, которая проводится с применением специального компрессора.
Раздувание камер является очень полезным эффектом, особенно если долгое время в конечностях отсутствует мышечное сокращение. Данный метод помогает увеличить скорость мышечного кровотока даже у обездвиженных пациентов.
Источники: http://spravr.ru/tromboz-i-emboliya.html, http://fb.ru/article/321919/tromboemboliya-nijnih-konechnostey-vozmojnyie-prichinyi-simptomyi-i-osobennosti-lecheniya, http://stopvarikoz.net/varikoz/oslozhneniya/venoznaya-tromboemboliya.html




