Тромбоз искусственного клапана сердца
Тромбоз искусственного клапана сердца;
ОСН у этих больных часто приводит к смерти. У всех больных с подозрением на тромбоз искусственного клапана необходимо выполнить рентгенографию грудной клетки и ЭхоКГ. Оптимальное лечение остается неясным. При тромбозе клапана левых отделов сердца методом выбора служит оперативное вмешательство. ТЛТ используется при тромбозе клапана правых отделов сердца и в случаях, когда оперативное вмешательство сопряжено с высоким риском. Для ТЛТ используют рекомбинантный ингибитор тканевого активатора плазминогена — 10 мг в/в струйно с последующей инфузией 90 мг в течение 90 минут и стрептокиназу — 250-500 тысяч МЕ в течение 20 минут с последующей инфузией 1-1,5 миллионов МЕ в течение 10 часов. После введения тромболитика необходимо начать в/в инфузию нефракционированного гепарина в дозе, обеспечивающей увеличение АЧТВ в 1,5-2 раза от нормальных (контрольных) величин для данной лаборатории. Альтернативой может служить назначение урокиназы в дозе 4400 МЕ/кг ч без гепарина в течение 12 часов или 2000 МЕ/кг ч в сочетании с нефракционированным гепарином в течение 24 часов. ТЛТ не эффективна, если имеется разрастание фиброзной ткани с небольшими зонами вторичного тромбоза. У больных с очень крупными и/или мобильными тромбами, ТЛТ связана с повышенным риском тромбоэмболических осложнений и инсульта. В этих случаях возможно хирургическое лечение. Предварительно для уточнения характера поражения клапана показана чреспищеводная ЭхоКГ. После ТЛТ необходима повторная ЭхоКГ. Целесообразность оперативного вмешательства следует рассмотреть при неспособности ТЛТ устранить окклюзию. Альтернативным способом является введение дополнительных доз тромболитика. Хотя смертность при неотложной операции у больных с нестабильностью гемодинамики — ФК III-IV согласно классификации Нью-йоркской ассоциации сердца (NYHA), отек легких, артериальная гипотония, высока, ТЛТ может привести к потере времени и еще больше повысить риск хирургического лечения в случае ее безуспешности. По данным не рандомизированных исследований у менее тяжелых больных длительная антитромботическая и/или ТЛТ может не уступать по эффективности хирургическому лечению.
Расслаивающая аневризма аорты сопровождается ОСН при наличии ГК, острой клапанной регургитации, тампонады сердца, ишемии миокарда. При подозрении на расслаивающую аневризму аорты необходима экстренная консультация хирурга. Морфологию и функцию аортального клапана, а также наличие жидкости в перикарде лучше всего оценивать при чреспищеводной ЭхоКГ. Оперативное вмешательство обычно выполняют по жизненным показаниям.
Тампонада сердца — декомпенсированная фаза сдавления сердца, вызванного накоплением жидкости в перикарде. При «хирургической» тампонаде (кровотечение) внутриперикардиальное давление нарастает быстро от нескольких минут до часов, в то время как при «терапевтической» тампонаде (воспаление) этот процесс занимает от нескольких дней до недель. Нарушение гемодинамики — абсолютные показания к перикардиоцентезу. У больных с гиповолемией временного улучшения можно добиться за счет в/в введения жидкости, приводящего к увеличению давления заполнения желудочков сердца. При ранах, разрыве аневризмы желудочка сердца или гемоперикарде из-за расслоения аорты необходима операция с устранением источника кровотечения. Всегда, когда это возможно, следует лечить причину выпотного перикардита.
Тромбоз искусственного клапана

Тромбоз ИК (ТИК) развивается как на механическом, так и на биопротезе, однако тромбоз механического ИК встречают значительно чаше.
Анализ данных больных с имплантированными клапанами, не получавших внутрь антикоагулянты или не достигших оптимальных значений MHO, показал, что ТИК развивается у 6 из 100 больных в течение 1-го года. Чаше тромбоз развивается на моделях типа Bjork-Shiley (застой крови за не полностью открытым диском), реже на клапанах типа St. Jude Medical. У больных, получавших внутрь антикоагулянты в адекватных дозах, гарантирующих достижение и поддержание MHO на оптимальном уровне, ТИК встречают — (в зависимости от модели клапана) у 0,1 -2% больных в течение 1 года. С такой же частотой встречают тромбоз биопротеза. Чаще тромбоз клапана образуется в трикуспидальной позиции, затем в митральной и аортальной позициях.
Тромботические массы располагаются как на поверхности запирающего элемента, так и на механических стойках или поворотном механизме. Они нарушают работу клапана и приводят либо к стенозу, либо к постоянной регургитации. Тромбозу клапана во многом способствует образование паннуса, т.е. нарастание эндокарда в зоне крепления ИК. Примерно в трети случаев наблюдают сочетание паннуса и тромбоза.
Самый мощный фактор, предотвращающий ТИК, — адекватное лечение варфарином, которое на порядок снижает риск ТИК. В первые 6 нед после имплантации ИК тщательный ультразвуковой контроль позволяет выявить формирование паннуса, тем самым выявить больных с высоким риском ТИК. Ультразвуковой контроль в течение последующих 6 мес позволит определить скорость образования паннуса и корректировать антикоагулянтное лечение.
ТИК проявляется отеком легких, быстрой прогрессирующей недостаточностью кровообращения, острой остановкой кровообращения (окклюзия митрального или аортального отверстия), мерцательной аритмией. ТИК протекает молниеносно и заканчивается смертью больного, а может протекать в течение определенного промежутка времени (иногда недели). Тщательный аускультативный контроль позволяет врачу выявить начинающийся ТИК.
- Шум на ИК, характерный для стеноза или недостаточности клапана, который не должен появляться на адекватно функционирующем ИК (исключение — биопротез, см. выше).
- Характерные тоны открытия и закрытия ИК, производимые запирающим элементом, не должны исчезать.
Любая новая аускультативная картина на ИК требует ультразвукового контроля. Обычная трансторакальная позиция датчика позволяет в большинстве случаев выявить тромбоз, снижение экскурсии створок или шара или отсутствие движения одной из двух створок в клапанах типа St. Jude Medical. Применение допплерметода позволяет выявить регургитацию и возросший градиент давления.
Любая степень ТИК (малый — тромботические массы до 5 мм или большой — тромботические массы >5 мм) резко повышает риск смерти больного и риск эмболии, требует неотложного вмешательства для коррекции состояния. Клиническое наблюдение большого числа больных показало, что при необструктивном ТИК лечение гепарином, как правило, позволяет разрешить ситуацию и восстановить работу ИК. Важна роль фактора времени: чем раньше начато лечение, тем лучше результат. Трудно переоценить в этой ситуации роль аускультативного мониторинга, осуществляемого врачом. К сожалению, в клинической практике встречают выраженный ТИК, что позволяет рассматривать состояние пациента как угрожающее, так как функция ИК резко нарушена. В этой ситуации возможны 2 способа лечения — тромболизис или хирургическая коррекция. Выбор тактики определяется консилиумом в составе хирурга и лечащего врача. Тромболитическое лечение стрептокиназой (предпочтительнее активаторами тканевого плазминогена-альтеплазмой) приводит к лизису тромба у 70% больных (до 80% при тромбозе аортального ИК), если тромбоз ИК развивался не более 2 нед. При большей продолжительности ТИК результаты существенно хуже. Тромболитическое лечение приводит к увеличению вероятности эмболического синдрома до 22%, летального исхода до 10%, а комбинированного показателя смерть + острое нарушение мозгового кровообращения — до 19%. Независимый фактор прогноза успешности тромболитического лечения помимо срока развития ТИК — исходная степень недостаточности кровообращения. Самую высокую частоту безуспешности тромболитического лечения и летальность наблюдают у больных III—IV функционального класса по NYHA.
У оперированных больных ТИК летальный исход наблюдают реже, чем при тромболитическом лечении, а комбинированный показатель смерть + острое нарушение мозгового кровообращения наблюдают всего у 9% больных. Таким образом, хирургическое лечение ТИК, бесспорно, высокоэффективно. Анализ 2 методов лечения ТИК выполнен G.F. Tyes, который отметил, что существенно меньшая частота летальных исходов и нарушений мозгового кровообращения при хирургическом лечении ТИК во многом обусловлена тем, что тяжелых и крайне тяжелых больных не оперировали.
Таким образом, и тромболитическая терапия, и хирургическое лечение ТИК остаются единственными способами оказания помощи больному в условиях отсутствия четкого алгоритма для выбора метода. Решение консилиума — единственный критерий выбора тактики лечения больного с ТИК.
Тромбоз искусственного клапана сердца
Первое успешное протезирование клапанов сердца у человека было выполнено в 1960 г. Nina Braunwald, Harken, Starr и Edwards. В настоящее время доступны две большие группы искусственных клапанов (механические протезы и биологические протезы), предназначенных как для атриовентрикулярной (митральной и трикуспидальной), так и для аортальной позиций. Основные различия связаны с риском тромбоэмболий (выше у механических протезов) и структурного повреждения протеза (выше у биологических протезов).
Механические протезы подразеляют на 3 большие группы: двухлепестковые, поворотно-дисковые и шариковые. Двухлепестковые механические протезы являются наиболее часто имплантируемыми протезами благодаря их низкой массе, плоскому профилю и превосходной гемодинамике. Двухлепестковый механический протез St. Jude — в настоящее время самый распространенный протез во всем мире. Протез покрыт слоем пиролитического углерода и имеет два полукруглых диска, которые поворачиваются из открытого положения в закрытое и обратно без поддерживающих распорок.
Протез имеет хорошие характеристики потока и обеспечивает более низкий трансклапанный градиент давления при любом внешнем диаметре протеза и объеме СВ, чем шариковый и поворотно-дисковый механические протезы. Механический протез St. Jude имеет особенно благоприятные гемодинамические характеристики при небольших размерах сердца, поэтому он особенно удобен для использования у детей. Тромбогенность этого протеза в митральной позиции может быть меньше, чем других клапанных протезов, однако, как и при других механических протезах, необходима пожизненная антикоагулянтная терапия. Разновидность механического протеза St. Jude — протез CarboMedics, который также является двухлепестковым, имеет титановый корпус, покрытый слоем пиролитического углерода, может поворачиваться, не мешая подклапанным структурам.
В настоящее время используют два вида поворотнодисковых механических протезов. Протез Omniscience, следующее поколение протеза Lillehei—Kaster с вращающимся диском, состоит из титанового каркаса с пришивным, покрытым полиэстеровым материалом кольцом, в котором укреплен диск, покрытый слоем пиролитического углерода. В открытой позиции диск отклоняется под углом 80°, создавая большое центральное отверстие для тока крови.
Протез Medtronic-Hall имеет такую же конструкцию из титанового каркаса и тефлоновое пришивное кольцо; его тонкий, покрытый слоем пиролитического углерода вращающийся диск имеет центральное отверстие, позволяющее улучшить гемодинамику. Тромбогенность этого механического протеза весьма низкая — менее 1 эпизода на 100 пациенто-лет в митральной позиции, а производительность в долгосрочной перспективе отличная. Как двухлепестковые, так и поворотно-дисковые механические протезы ассоциируются с небольшой (5-10 мл/уд) допустимой регургитацией. Все механические протезы имеют характерные аускультативные признаки.
Шариковый механический протез Starr-Edwards — старейший искусственный клапан. Седло клапана изготовлено из силикона, шарик — из сплава Stellite, пришивное кольцо — из тефлона/полипропилена. Недостаток протеза Starr-Edwards — громоздкость ограничительных структур клапана, поэтому он не подходит для митральной позиции у пациентов с небольшой полостью ЛЖ, для аортальной позиции у пациентов с малым кольцом АК и тех, кому нужен комбинированный протез клапан-дуга аорты. У небольшого количества пациентов данный клапан вызывает гемолиз, который может быть значительным и стать клинически важным, если развивается околоклапанная регургитация.
При малых размерах протез Starr-Edwards может вызвать легкую обструкцию, и частота тромбоэмболии при нем несколько выше, чем у поворотно-дисковых или двухлепестковых механических протезов.
Прочность и тромбогенность механических клапанов сердца. Все механические искусственные клапаны имеют длительный срок службы: до 40 лет у протезов Starr-Edwards и более 25 лет у протезов St. Jude. При механическом протезе в митральной позиции околоклапанная регургитация возникает чаще, чем при биологическом. При любых механических протезах риск тромбозов и тромбоэмболий больше в митральной позиции, чем в аортальной, и пациентам с протезом МК, как правило, назначают более высокие дозы варфарина.
Пациентам с любым механическим протезом независимо от его конструкции или позиции нужен длительный прием антикоагулянтов и аспирина из-за риска развития тромбоэмболий, который наиболее высок в первый год после операции. Без антикоагулянтов и аспирина частота тромбоэмболий в 3-6 раз выше, чем при приеме надлежащих доз этих препаратов. Тромбоз механического протеза наблюдается очень редко, но затрудняет работу искусственного клапана и может привести к летальному исходу.
Прием варфарина следует начинать через 2 дня после операции, МНО должно быть в пределах от 2,0 до 3,0 у пациентов с двухлепестковым механическим протезом и протезом Medtronic-Hall в аортальной позиции. У пациентов с высоким риском развития тромбоза (например, с ФП, предшествующей тромбоэмболией), у пациентов с другими механическими протезами в аортальной позиции и при всех типах протезов в митральной позиции МНО должно быть от 2,5 до 3,5. Вероятность кровотечения на фоне приема антикоагулянтов при таком относительно консервативном подходе снижается, при этом частота тромбоэмболий не выше, чем при МНО от 3,0 до 4,0. Антитромбоцитарные средства без антикоагулянтов не обеспечивают адекватную защиту.
Однако добавление аспирина в дозе от 80 до 150 мг/сут к варфарину может снизить риск развития тромбоэмболии, поэтому аспирин следует назначать всем пациентам с искусственными клапанами. Этот подход незначительно увеличивает риск кровотечений, но соотношение риска и пользы благоприятное.
Тромбоз искусственного клапана следует заподозрить при внезапном появлении одышки и приглушении тонов сердца или при появлении новых шумов при аускультации. Это серьезное осложнение диагностируют с помощью двухмерной ЧПЭхоКГ и ДЭхоКГ. При отсутствии высокого хирургического риска методом выбора для лечения тромбоза клапанов левой половины сердца является экстренная операция, если есть симптомы СН III—IV ФК NYHA или массивное тромботическое поражение (крупный тромб). При тромбозе клапана правой половины сердца, тромбозе клапана левой половины сердца с образованием тромба небольшого размера и при наличии только легкой симптоматики целесообразно проведение фибринолиза. После фибринолитической терапии следует вводить гепарин в/в и назначить аспирин, пока МНО не достигнет терапевтического уровня.
Следует признать, что применение варфарина само по себе несет риск заболеваемости и смерти, т.е. приводит к серьезным кровотечениям с частотой 0,2 и 2,2 эпизода на 100 пациенто-лет соответственно. Несмотря на проведение антикоагулянтной терапии, тромболитические осложнения даже при лучших механических протезах приводят к летальным исходам с частотой 0,2 случая на 100 пациенто-лет, а нефатальные осложнения составляют 1,0-2,0 эпизода на 100 пациенто-лет при АК и 2,0-3,0 случая при МК.
Особо опасное осложнение — тромбоз клапана — наблюдается с частотой 0,1% в год в аортальной позиции и 0,35% в год в митральной позиции. Частота тромбоза механических протезов в трикуспидальной позиции достаточно высока, поэтому в данной позиции предпочтительнее использовать биологические протезы. Частоту тромбоэмболий у пациентов с повторными тромбозами в анамнезе при наличии искусственного клапана можно уменьшить, заменив механический протез на биологический.
Механические протезы всегда вызывают легкий гемолиз, но он не столь выражен, чтобы иметь важное клиническое значение, если только у пациента не развивается околоклапанная регургитация.
 Механические протезы клапанов сердца:
Механические протезы клапанов сердца:
(А) Шариковый протез Starr—Edwards. (Б) Протез Omniscience.
(В) Протез Medtronic—Hall. (Г) Двухлепестковый протез St. Jude.
(Д) Двухлепестковый протез CarboMedics. 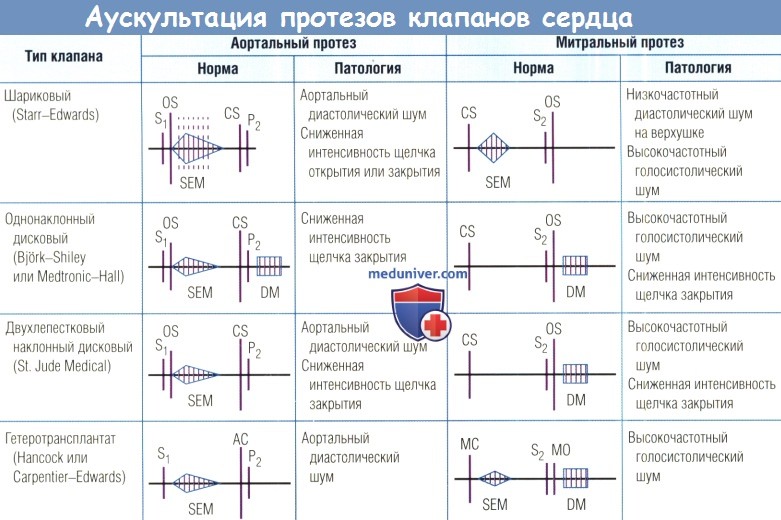 Аускультативная характеристика различных протезированных клапанов в аортальной и митральной позициях со схематическими диаграммами нормальных данных и описанием патологических данных.
Аускультативная характеристика различных протезированных клапанов в аортальной и митральной позициях со схематическими диаграммами нормальных данных и описанием патологических данных.
АС — закрытие аортального клапана; CS — щелчок закрытия; DM — диастолический шум;
МС — закрытие митрального клапана; МО — открытие митрального клапана;
OS — щелчок открытия; SEM — систолический шум изгнания.
Источники: http://studopedia.su/16_52179_tromboz-iskusstvennogo-klapana-serdtsa.html, http://www.sweli.ru/zdorove/meditsina/kardiologiya/tromboz-iskusstvennogo-klapana.html, http://dommedika.com/cardiology/mexanicheskie_protezi_klapanov_serdca.html