Тромбоз кавернозного синуса презентация
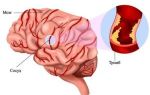
Тромбоз венозных синусов

Тромбоз венозных синусов.
Слайд 65 из презентации «Диспансерное наблюдение больных, перенесших острое нарушение мозгового кровообращения»
Размеры: 720 х 540 пикселей, формат: .jpg. Чтобы бесплатно скачать слайд для использования на уроке, щёлкните на изображении правой кнопкой мышки и нажмите «Сохранить изображение как. ». Скачать всю презентацию «Диспансерное наблюдение больных, перенесших острое нарушение мозгового кровообращения.ppsx» можно в zip-архиве размером 7398 КБ.
Похожие презентации
«Профилактика сердечных заболеваний» — Можно ли вернуть здоровье без лекарств? Артериальная гипертония – коварное заболевание. Другие болезни сердца встречаются лишь в малом проценте случаев. Болезни сердца – ведущая причина смерти и инвалидности населения в развитых странах. Рассматриваются факторы риска и профилактика сердечно-сосудистых заболеваний.
«Болезни сердца» — Особенности течения заболеваний сердца у женщин. Гипертензия и диабет. Частота выявления АГ в различных возрастно-половых группах населения. Профилактика сердечно-сосудистых заболеваний. Классические симптомы сердечного приступа. Физкультура. Холестерин включает липопротеиды низкой плотности (ЛПН) и липопротеиды высокой плотности.
«Остановка сердца» — 6. Массажные движения и искусственное дыхание требуют физической силы и выносливости, поэтому лицам, оказывающим помощь, каждые 5— 7 мин. следует меняться местами. Продолжительность клинической смерти зависит от температуры окружающей среды. Остановка сердца. Причины и признаки остановки сердца. Правила реанимации:
«Порок сердца» — Аортальные пороки. Гемодинамика. ЖАЛОБЫ: возникают рано. 1.Отдышка. 4.Кровохарканье. 2.Боли в сердце. 5.Отеки. 3.Кашель. Консервативное лечение осложнений. Причины: Ревматизм Инфекционный эндокардит Атеросклероз Аутоиммунные заболевания (РА и др.). Приобретенные пороки сердца (Vicium Cordis). Стеноз устья аорты (Stenosis ostii aortae ).
«Пороки сердца» — Инфекционный эндокардит (продолжение). Легочной гипертензии, гипертрофии правого желудочка. Симптом “пистолетного выстрела” (тон при выслушивании над бедренными сосудами). Пульс Корригэна (быстрый, скачущий на периферических артериях). Стеноз митрального отверстия (продолжение). Пороки сердца. Прямые признаки Косвенные признаки.
«Сердечно-лёгочная реанимация» — Оценка статуса сознания. Фибрилляция желудочков. Механизмы острой остановки сердца. Клиническая картина острой остановки дыхания. Осложнения реанимационных мероприятий. Этиология острой остановки дыхания. Специализированные реанимационные мероприятия. Комплекс мероприятий. Реаниматология. Последовательность важнейших приёмов.
Тромбоз пещеристого синуса
Этиология и патогенез. Чаше возникает вторично на фоне изменения гемодинамики, свойств крови, реактивности организма.
Пути распространения: Контактный. При эмпиеме клиновидной пазухи и задних клеток решетчатой кости возникает как следствие остеомиелитического процесса. Смешанный.
Гематогенный. Через многочисленные вены верхнего отдела носа и околоносовых пазух процесс распространяется на пещеристый и реже на верхний сагиттальный синус, становясь продолжением флебита других венозных сосудов.
Образованию тромба в пещеристом синусе способствуют соединительнотканные перемычки в его просвете, которые замедляют движение крови.
В пещеристую пазуху инфекция проникает по венам при фурункуле носа и гнойном гайморите; может быть осложнением пункции верхнечелюстной пазухи в период обострения процесса; значительно реже бывает при острых синуситах.
Клиническая характеристика. Выделяют инфекционный, дисциркуляторный и неврологический синдромы с соответствующими клиническими проявлениями.
Местные признаки заболевания связаны с нарушением оттока крови из глазных вен в пещеристую пазуху: отечность и красноту конъюнктивы век (хемоз), экзофтальм, ограничение движений глазного яблока и паралич глазных мышц, застойный диск зрительного нерва, резко расширенные вены и кровоизлияния в сетчатку, снижение зрения, парез граничащих с пещеристой пазухой отводящего, блокового, глазодвигательного и тройничного нервов. Через тонкую кожу век, лба и корня носа выступает расширенная, напряженная, болезненная венозная сеть.
Общесептические признаки — всасыванием в кровь продуктов метаболизма микроорганизмов при инфицировании и протеолизе тромбов на фоне гиперкоагуляции и снижения фибринолитической активности.
Мозговые симптомы обусловлены внутричерепной гипертензией и септикопиемией.
Основная жалоба больных — сильная разлитая головная боль, часто давящая, распирающая, пульсирующая с частой локализацией в глазницах.
Как следствие септикопиемии повторяются ознобы, лихорадка интермиттирующая (резкий подъем температуры тела и последующее ее падение), с обильным потоотделением (3-часовые колебания температуры в пределах 2—3 °С). Возникают признаки внутричерепной гипертензии, диссоциация менингеальных явлений.
При остром фронтите может развиться тромбоз верхнего сагиттального синуса с расширением вен головы, отечностью мягких тканей носа, век, лба и темени, развитием тонико-клонических судорог при септических и менингеальных явлениях, субпериостальными абсцессами в области темени.
При тромбозе пещеристого синуса возникают отдаленные метастатические гнойные очаги и прежде всего септическая пневмония, менингит, метастатические гнойные очаги в полости черепа, почках, печени, в легких, коже головы, в заглоточном пространстве, в ухе. Септические эмболы распространяются по внутренней яремной, верхней полой венам, в правые отделы сердца и капилляры малого круга кровообращения.
Дифференциальная диагностика: с очаговым менингоэнцефалитом, на компьютерной томограмме определяется зона пониженной плотности без четких границ, с легким перифокальным отеком.
Лечение. Показания к операции абсолютные. Осуществляют массивную антибактериальную терапию с введением оптимальных доз антибиотиков широкого спектра действия, при тяжелом течении риногенного менингита дополнительно назначают эидолюмбальное (иногда субокципитальное) введение антибиотиков или раствора метронидазола.
Проводят дезинтоксикационную терапию (внутривенное введение плазмы, гемодеза, реополиглюкина) с использованием новейших методов экстракорпоральной детоксикации (плазмаферез, облучение ультрафиолетовыми лучами аутокрови, гемосорбция крови, гипербарическая оксигенация). Дегидратация осуществляется путем внутримышечного введения сульфата магния, внутривенных вливаний 40% раствора глюкозы, назначения диуретиков. Проводят гипосенсибилизируюшее и общеукрепляющее лечение, иммунотерапию (антистафилококковая плазма, гамма-глобулин, сывороточный полиглобулин, стафилококковый анатоксин). В комплексную терапию тромбоза пещеристого и верхнего сагиттального синусов обязательно включают антикоагулянты прямого (гепарин) и непрямого (дикумарин, нитрофарсин, синкумар, фенилин) действия с целью нарушения биосинтеза протромбина и других факторов свертывания крови под постоянным контролем тромбоэластограммы. Одновременно применяют блокаторы протеолитических ферментов, выделяемых стафилококком (контрикал, тразилол). Создание постоянной высокой концентрации тромболитических и антибактериальных препаратов в сосудистом бассейне патологического очага способствует быстрому тромболизису, восстановлению кровотока в пещеристом синусе, купированию воспалительного процесса.
Презентация на тему «Тробофлебит лицевой вены. Тромбоз кавернозного синуса.»

- Скачать презентацию (1.14 Мб)
- 26 загрузок
- 0.0 оценка



























- 1
- 2
- 3
- 4
- 5
Аннотация к презентации
Посмотреть и скачать бесплатно презентацию по теме «Тробофлебит лицевой вены. Тромбоз кавернозного синуса.». pptCloud.ru — каталог презентаций для детей, школьников (уроков) и студентов.
Содержание

Тробофлебит лицевой вены. Тромбоз кавернозного синуса.
Российский университет дружбы народовМедицинский институтКафедра челюстно-лицевой хирургии Айдаралиев А. Б. МС-401 Москва, 2016
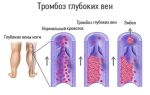
Тромбофлебит лицевых вен — это острое воспаление вены с ее тромбозом, которое развивается при гнойно-воспалительных заболеваниях челюстно-лицевой области. Поражение сосудистой стенки может происходить двумя путями: при снижении реактивности организма, замедлении кровотока, повреждении венозной стенки, изменении состава крови и повышении ее свертывания =>эндофлебит при переходе воспалительного процесса с окружающих тканей на наружную стенку вены =>перифлебит В обоих случаях в воспалительный процесс вовлекается вся венозная стенка и в вене происходит образование тромба.
Тромбофлебит является осложнением: острой одонтогенной инфекции; флегмоны подвисочной и крылонебной области; пиодермии (фурункул, карбункул); воспалительных заболеваний носа и его придаточных пазух. Наиболее высокий риск развития тромбофлебита отмечен при локализации первичного гнойного очага в области подбородка, нижней и верхней губ, перегородки и крыльев носа, век.
В патогенезе имеет значение микробная сенсибилизация, аутоаллергия, возникающая в результате распада тканей при инфекции челюстно-лицевой области, а также воспалительное и травматическое повреждение эндотелия вен, особенно в сенсибилизированном организме, предрасполагающее к внутрисосудистому свертыванию и образованию тромба на участке повреждения вены (В.П. Балуда, 1975). Сначала тромб может быть асепти- ческим, и в этих случаях отсутствует характерная клиническая картина заболевания, но в даль- нейшем он подвергается протеолизу, и распавшиеся его части, а также продукты метаболизма микроорганизмов всасываются в кровь.
В развитии тромбофлебита выделяют триаду Вирхова: замедление кровотока в вене изменение химического состава крови повреждение эндотелия стенки вены. В зоне замедления венозного кровотока более продолжительное время, чем в нормальных условиях, находятся ферменты (тромбин, котехоламин, серотонин) и другие вещества, способствующие агрегации эритроцитов. Одновременно изменяются реологические и физические свойства тромбоцитов под воздействием аллергенов и эндогенной инфекции. В результате этого происходит склеивание тромбоцитов с коллагеновыми волокнами и эндотелиальными клетками..
Повышенная агрегация форменных элементов крови и гиперкоагуляция способствуют образованию на поврежденной поверхности внутренней оболочки вены небольшого размера пристеночного Белого Тромба. А затем с образованием и оседанием на нем тромбопластина формируется Красный Тромб. Установлено, что образованию тромбов при повреждении венозного эндотелия способствует изменение его электрического заряда с отрицательного на положительный. А нормальные тромбоциты, имея отрицательный заряд, фиксируются на поврежденном эндотелии. Сначала тромб может быть асептическим, и в этих случаях отсутствует характерная клиническая картина заболевания, но в дальнейшем он подвергается протеолизу, и распавшиеся его части, а также продукты метаболизма микроорганизмов всасываются в кровь.
Клиническая картина
Начальные признаки заболевания при обследовании пациента могут быть не особенно выраженными, что чаще наблюдается при тромбофлебите глубоких вен. Больные предъявляют жалобы на боль, характер которой зависит от локализации очага воспаления и его распространенности. В дальнейшем интенсивность боли усиливается. Определяются инфильтрация и отек по ходу пораженной вены, как правило, лицевой или угловой. Такие вены можно пальпировать, ощущая плотные, болезненные тяжи. Кожа под ними гиперемирована, с синюшным оттенком. Затем отек распространяется далеко за пределы инфильтрата.
Общее тяжелое состояние больного обусловлено выраженной интоксикацией: слабость, подъем температуры до 39°С и выше, озноб, проливной пот, отсутствие аппетита. В анализах крови определяют лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ. Со стороны мочи могут наблюдаться изменения, которые свойственны токсическому нефриту Тяжелое течение тромбофлебита на фоне малоэффективного лечения может осложниться развитием синусотромбоза, абсцесса головного мозга, сепсиса. Это сопровождается резким ухудшением состояния больного и нередко приводит к неблагоприятному исходу.
Диагностика
Диагноз Тромбофлебита вен челюстно-лицевой области устанавливают на основании жалоб, анамнеза и клинического обследования больного. Определенным подспорьем в ранней диагностике тромбофлебита, особенно глубоких вен, могут быть данные коагулограммы с признаками гиперкоагуляции (снижение фибринолитической активности крови, повышение толерантности плазмы к гепарину, появление фибриногена Б, нарастание концентрации фибриногена). Для исключения бактеримии берут кровь из вены для микробиологического исследования.
Дифференциальная диагностика
Тромбофлебит лицевой вены нужно дифференцировать с: Рожистым воспалением Фурункулами или карбункулами
Лечение тромбофлебита включает в себя мероприятия местного воздействия на очаг инфекции и общего плана. В зависимости от характера и распространенности местного гнойно-воспалительного процесса выполняют различные хирургические пособия в условиях полноценного обезболивания. К таким операциям относятся: удаление «причинного» зуба, вскрытие и дренирование флегмоны или абсцесса, хирургическая обработка гнойного очага при фурункуле или карбункуле, синусотомия при эмпиеме верхнечелюстной пазухи. Лечебные мероприятия общего плана направлены на борьбу с патогенной микрофлорой, интоксикацией организма, нарушением всех видов обменных процессов и гемостаза.
Схема патогенетического лечения тромбофлебитов челюстно-лицевой области со- стоит из следующих этапов:
При появлении первых признаков этого заболевания необходима обязательная госпитализация больных и помещение их в палату интенсивной терапии. Из очага воспаления берут экссудат (для выявления чувствительности патогенной микрофлоры к антибиотикам) и кровь из вены (для определения показателей коагулограммы и наличия бактериемии). Выполняют раннее рассечение гнойно-воспалительного инфильтрата Для снижения интоксикации организма больному внутривенно (капельно) вводят 200- 400 мл неогемодеза,500 мл 5% раствора глюкозы, антибиотики широкого спектра действия. Для предотвращения внутрисосудистого свертывания крови вводят внутривенно гепарин. При выраженной сенсибилизации организма к микробным аллергенам назначают не- специфическую гипосенсибилизирующую терапию. Можно проводить катетеризацию наружной сонной артерии через поверхностную височную артерию.
Профилактика
Профилактика тромбофлебита своевременное и эффективное лечение гнойно-воспалительных очагов челюстно-лицевой области; предупреждение повреждения инфицированных тканей; соблюдении правил гигиены кожи лица; необходимо избегать диагностических и тактических врачебных ошибок.
Тромбофлебит пещеристого синуса
При несвоевременной и неадекватной помощи больным с тромбофлебитом вен челюстно-лицевой области воспалительный процесс очень быстро распространяется на внутричерепные венозные синусы. Это заболевание является тяжелейшим осложнением острых одонто- генных воспалительных процессов. Прогноз при тромбофлебитах пещеристого синуса является неблагоприятным, а летальность при этом заболевании высокая.
Вены лица и синусы твердой мозговой оболочки (схема) (Островерхое Г. Е. и соавт., 1963): 1 — sinus sagittalis superior; 2 — sinus sagittalis inferior; 3 — sinus rectus; 4 — sinus occipitalis; 5 — sinus transversus; 6 — sinus sigmoideus; 7 — v. jugularisinterna; 8 — sinus petrosus superior; 9 — sinus cavernosus; 10 — v. ophthalmica superior; 11 — v. ophthalmica inferior; 12 — v. angularis; 13 — v. dorsalis nasi; 14 — v. facialis; 15 — plexus pterygoideus; 16 — v. retromandibularis
Основные анастомозы внечерепных и внутричерепныхпритоков внутренней яремной вены
Анастомоз лицевой и верхней глазничной вен в области медиального угла глаза (особенно опасный переходом инфекции в кавернозный синус). Анастомоз крыловидного сплетения с нижней глазничной веной в области нижней глазничной щели и с верхней глазничной веной в полости носа. Анастомозы крыловидного сплетения и пещеристого синуса через венозные сплетения овального и круглого отверстий. Анастомоз крыловидного сплетения с венами твердой мозговой оболочки через средние менингеальные вены. Анастомозы синусов твердой мозговой оболочки и диплоических вен с поверхностными венами головы через эмиссарные вены (vv.emissariae)
Клиническая картина
М.С. Шанов (1957) рекомендует выделять варианты клинической картины тромбофлебитов пещерного синуса, которые характеризуются двумя основными признаками: расстройством кровообращения в глазу выпадением функций черепно-мозговых нервов (глазодвигательного, блоковидного, отводящего, тройничного), сочетающихся с септико- пиемическим состоянием.
Больные жалуются на сильную головную боль, слабость, недомогание, озноб. Температура тела повышается до 39-40°С. Отмечается резкая боль в области глаз. Наблюдается гиперемия кожи, выраженный и плотный отек век, при котором часто не удается раскрыть глазную щель. Это обусловлено инфильтрацией мягких тканей, ор- биты. Появляются расширение зрачка и вен глазного дна, хемоз, выпячивание глазного яблока (экзофтальм), ограничение движений глаза или даже его неподвижность, возникающая из-за пареза глазодвигательных нервов (эти нервы проходят через пещеристую пазуху). Дальнейшее утяжеление заболевания связано с распространением инфекции на рядом расположенные сосуды, нервы и вещество головного мозга и с возникновением внутри — и внечерепных осложнений
Источники: http://900igr.net/prezentacija/meditsina/dispansernoe-nabljudenie-bolnykh-perenesshikh-ostroe-narushenie-mozgovogo-krovoobraschenija-121130/tromboz-venoznykh-sinusov-65.html, http://lektsii.org/6-82432.html, http://pptcloud.ru/raznoe/troboflebit-litsevoy-veny-tromboz-kavernoznogo-sinusa