Тромбоз кавернозного синуса пути инфекции
Тромбоз кавернозного синуса: симптомы, диагностика, лечение
Тромбоз кавернозного синуса представляет собой закупорку тромбом пещеристой пазухи, которая расположена в основании черепа по обеим сторонам турецкого седла.
Функция кавернозного синуса заключается в венозном оттоке от области глазниц и мозга, а также регулирование мозгового кровообращения.
Такая патология встречается достаточно редко, но может вызвать тяжелые последствия. Также нечасто встречается тромбоз сигмовидного и поперечного синуса.
Причины заболевания
Тромбоз кавернозного синуса может образоваться в силу разных причин. К нему предрасполагают:
- инфекционные заболевания, протекающие в острой форме в области гайморовых пазух, ушей, зубов и носоглотки;
- наличие травм черепа;
- заболевания аутоиммунной природы (системная красная волчанка, ревматоидный артрит);
- патологические процессы гемостаза, которые сопровождаются повышенным образованием тромбов (наличием полицетемии);
- заболевания сосудов и сердца (ишемическое поражение сердца, нарушение ритма сердца и др.);
- наличие сахарного диабета;
- аборт;
- период после рождения ребенка.
Образование тромбов имеет инфекционную и неинфекционную природу. В настоящее время в большей степени отмечается неинфекционное происхождение. Это связано с частым употреблением антибиотиков, предупреждающих тяжелые осложнения. В этом случае принято говорить об идиопатической форме венозного тромбоза.
Симптоматика заболевания
Каковы проявления такого заболевания, как тромбоз кавернозного синуса? Клиника его достаточно сложна. Порой недуг бывает трудно распознать на начальных стадиях, так как симптомы носят стертый характер и зачастую схожи с признаками других болезней.
Среди основных показателей заболевания следует выделить:
- наличие интенсивных головных болей;
- появление тошноты и рвоты;
- потерю и спутанность сознания;
- развитие комы;
- возникновение судорог.
- болевые ощущения в области шеи при сгибании по направлению вперед;
- повышение температуры тела;
- наличие экзофтальма (выпячивание глазного яблока вперед с последующим смещением в сторону).
- развитие офтальмоплегии (паралича глазных мышц при поражении нервов, регулирующих движение глаз);
- появление отечности в области зрительного нерва и век;
- снижение зрения;
- диплопию;
- болевые ощущения и синюшность глазниц, лба и основания носа;
- потерю чувствительности лицевых нервов;
- тромбофлебит лицевых вен.
Тромбоз кавернозного синуса характеризуется наличием субфебрильной температуры, астенией, чувством ломоты в области мышц и суставов. В случае образования тромбов неинфекционном природы такие симптомы могут не проявляться.
Общемозговая симптоматика проявляются менингиальными симптомами. При развитии болезни возрастает порог судорожности. В особо тяжелых случаях пациент может впасть в кому.
Появление побочных симптомов спровоцировано оттоком ликвора, повышением внутричерепного давления, нарастанием отечности мозга, что в конечном счете может привести к смерти пациента.
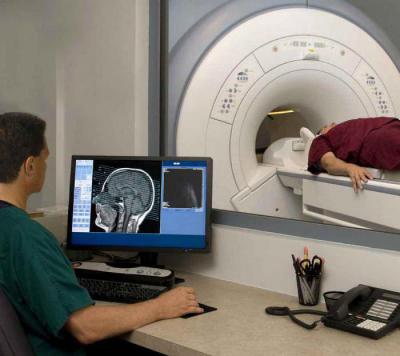
Диагностирование
Как выявляется тромбоз кавернозного синуса? Диагностика строится на различных способах обследования. Также во внимание принимаются жалобы пациента и анамнез.
Мигрень, к примеру, обладает рядом особенностей:
- Начинается остро и постепенно приобретает хроническую форму. Боль становится устойчивой к обезболивающим средствам.
- Болевые ощущения усиливаются при физической нагрузке и в лежачем положении. Такое проявление головной боли говорит о том, что у человека тромбоз перистого синуса.
- При надавливании на точки Гринштейна пациент жалуется на боль. Появляется отечность глазниц и выпячивание глазного яблока.
Всем пациентам с подобной симптоматикой неврологической природы требуется посещение кабинета офтальмолога.
На глазном дне можно наблюдать наличие извитости сосудов, отечность диска зрительного нерва.
Из методов лабораторных исследований для постановки диагноза применяется:
- общий анализ крови.
- сбор крови на посев на стерильность.
- проведение коагулограммы,
- определение показателя D-димера,
- анализ спинномозговой жидкости.
Такие обследования дают возможность выявить инфекционное поражение, а также нарушения в системе гемостаза.
Из исследований инструментальным методом следует отметить:
Основы терапии
Тромбоз кавернозного синуса, так же как и сигмовидного и поперечного, требует общих подходов при лечении. Терапия может быть консервативной и хирургической. Последняя мера показана при запущенном состоянии болезни.
Методы консервативного лечения
Как купируется тромбоз кавернозного синуса? Лечение консервативными методами преследует ряд задач:
- дезинтоксикацию;
- борьбу с образованием тромбов;
- устранение отечности головного мозга;
- купирование инфекционного процесса;
- терапию нейропротекторами.
Дезинтоксикация и антибиотикотерапия применяется при наличии тромбоза инфекционного происхождения. Дезинтоксикация дает возможность ликвидировать и вывести токсические вещества. С этой целью используются инфузии изотоническим раствором натрия хлорида, «Реополиглюкином», «Гемодезом».
После взятия крови на посев назначаются антибиотики. По результатам анализа назначаются препараты с широким спектром действия. Параллельно могут быть назначены антибиотики для купирования анаэробной инфекции («Метронидазол»).
Для восстановления нормального кровобращения следует устранить тромб. С этой целью проводится терапия гепарином. Далее назначаются прямые антикоагулянты, которые принимаются на протяжении трех месяцев.
После курса пациентам рекомендован прием таких антиагрегантов, как «Аспирин», «Дипиридамол», «Клопидогрел».
В особо тяжелых случаях при развитии отечности головного мозга патологический процесс устраняется посредством диуретиков.
Терапия нейропротекторами назначается в период восстановления. Она проводится при помощи средств, способствующих расширению сосудов, а также нейрометаболических средств.
Оперативное вмешательство
Хирургическая операция показана в том случае, когда консервативные методы не принесли должного результата. К кавернозному синусу очень трудно найти подход из-за его анатомического расположения. Поэтому операция предполагает вскрытие пазух носа и санацию первичного инфекционного очага.
Возможные осложнения
Тромбоз кавернозного синуса (фото пациентов, страдающих данным недугом, представлено в этой статье) может привести к серьезнейшим осложнениям. Чем раньше были проведены диагностические процедуры и начата терапия, тем меньше вероятность осложнений.
Осложнения подразделяются на поздние и ранние.
Из поздних следует отметить:
- потерю остроты зрения;
- парез отводящего нерва;
- наличие птоза (опущение века);
- развитие арахноидита;
- гипопитуитаризм;
- анизокорию.
Зачастую тромбоз кавернозного синуса приводит пациента к:
- полной слепоте.
- инсульту (острое нарушение кровообращения в мозгу, которое зачастую провоцирует инвалидность и летальный исход);
- нарушению функциональности шишковидной железы, отвечающей за торможение выделения гормонов роста;
- замедлению процесса развития опухолей;
- нарушению полового развития и поведения.
Такие осложнения отмечаются примерно в трети случаев.
Профилактические меры
Во избежание заболевания подобным недугом следует соблюдать ряд профилактических мер, способствующих предупреждению развития патологии:
- своевременное лечение воспалительных процессов в организме;
- соблюдение здорового образа жизни;
- своевременное обращение к специалисту при заболеваниях, протекающих в хронической форме и сопровождающихся структурным изменением стенок сосудов и появлением повышенной вязкости крови.
Прогноз заболевания
Прогноз заболевания находится в прямой зависимости от своевременной диагностики и терапии. Чем раньше установлено наличие болезни и начато лечение, тем выше шансы на выздоровление.
Методы лечения, задействуемые современной медициной, позволили в значительной степени снизить порог смертности от данного заболевания. Показатель составляет 20 %. Примерно в 10 % случаев наблюдается повторное возникновение тромбоза в течение года после проведенной терапии.
Заключение
Тромбоз кавернозного синуса, симптомы которого были описаны в этой статье, является очень серьезным заболеванием. Недуг трудно поддается лечению.
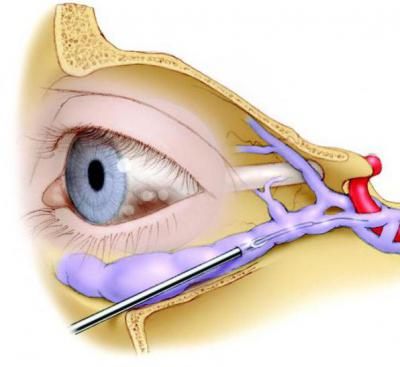
В подавляющем большинстве случаев патология вызывает инвалидность пациента и нередко заканчивается летальным исходом. Поэтому так важно своевременное проведение диагностических процедур и лечения.
27.Тромбоз кавернозного синуса. Патогенез, клиника, диагностика и лечение.
Внутричерепным осложнениям риногенного характера относятся синустромбозы, а именно тромбозы пещеристого и верхнего продольного синусов, примыкающих к полости носа и его придаточным пазухам. Наиболее часто бывает тромбоз пещеристого синуса. Пещеристый синус, как известно, располагается над телом сфеноидальной кости и отделен от основной пазухи костной пластинкой и твердой мозговой оболочкой. Он представляет собой как бы коллектор, в который прямым или косвенным путем отводят кровь различные вены. Так, спереди в пещеристый синус вливается верхняя и нижняя глазничные вены, анастомозирующие в свою очередь с угловой, лобной, надглазничной и лицевой венами. В этот синус открываются вены мозга, крыловидного сплетения, решетчатые, крылонебные, вены глоточного сплетения, задняя ушная и затылочная вены. Отводящими являются верхний и нижний каменистые синусы. Пещеристый синус граничит с внутренней сонной артерией, отводящим, блоковидным и глазодвигательными нервами, а также с 1-й и 2-й ветвями тройничного нерва (Я. С. Темкин). Такое сложное строение синуса в известной мере объясняет клинику тромбоза. Инфекция из гайморовой пазухи может проникнуть в пещеристый синус по венам, анастомозирующим с глазными венами. При нагноительных процессах слизистой носа тромбоз пещеристого синуса обусловливается распространением инфекции по решетчатым и крылонёбным венам. Синустромбоз может произойти от простого фурункула крыла носа, когда инфекция достигает синуса по угловой и верхнеглазничной венам. При абсцессе глазницы поступление инфекции в синус происходит по глазничным венам и крыловидному сплетению. Из всех перечисленных заболеваний наиболее часто возникает тромбоз пещеристого синуса, при эмпиеме основной пазухи развивается периостит или остеомиелит верхней ее стенки, в результате чего инфекция контактным путем распространяется па стенку пещеристого синуса.
Синустромбоз проявляется симптомамиобщесептического характера: наблюдается интермиттирующаялихорадкас потрясающимиознобами и проливнымипотамипри общем крайне тяжелом состоянии больного. В случае отрыва кусочков тромба последние могут проникать в малый круг кровообращения и закупоривать легочные вены. Тогда возникают симптомы гнойного метастаза в легких. Более мелкие эмболы могут пройти малый круг кровообращения и задерживаться в мелких венах большого круга, образуя метастазы во внутренних органах, коже и в суставах со свойственной им симптоматикой. Кроме общих симптомов и симптомов со стороны отдаленных органов, при тромбозе синуса бывают отчетливо выражены и местные симптомы, прежде всего экзофтальм, отек век и конъюнктивы. Эти симптомы развиваются в результате застойных явлений, обусловленных прекращением оттока крови из глазничных вен в пещеристый синус. По этой же причине возникают кровоизлияния в сетчатке, застойный сосок с последующим невритом зрительного нерва. Вследствие отека клетчатки глазницы, а иногда и пареза глазодвигательных нервов, граничащих, как уже сказано, с пещеристым синусом, движения глазного яблока становятся ограниченными. Иногда разрыв тромбированных глазных вен или расплавление их стенок приводит к образованию абсцесса глазницы. Затруднение или полное прекращение оттока крови из лобной вены вызывает образование отека кожи лба.
При распространении тромба синуса на другую его половину все указанные симптомы бывают двусторонними.
В некоторых случаях тромб пещеристой пазухи, распространяясь в верхний и нижний каменистые синусы, поражает и сигмовидный синус. Тогда одновременно с местными глазными симптомами появляются и ушные в виде пастозности мягких тканей в области сосцевидного отростка и болезненности его в задних квадрантах (симптом Гризингера). В таких случаях определение исходного очага тромбоза синусов представляет большие трудности.
При тромбозе пещеристого синуса в процесс могут вовлекаться мозговые оболочки и вещество мозга, в результате чего возникает менингит и абсцесс мозга с характерными для него симптомами.
Одним из редких риногенных осложнений является тромбоз верхнего продольного синуса. Этот синус своим передним отделом граничит с задней стенкой лобной пазухи, вены которой изливают в него кровь. Поэтому тромбоз этого синуса чаще всего возникает при фронтитах. Инфекция может проникать по венозным сосудам пазухи и, кроме того, контактным путем при периостите задней стенки ее. Как и при всяком синустромбозе, заболевание переднего продольного синуса проявляется общесептическими симптомами; местные же признаки выражаются головной болью и отечностью мягких тканей лба и темени. Так как этот синус, подобно всем внутричерепным синусам, образуется дупликатурой твердой мозговой оболочки, то тромбоз его может осложняться менингитом и абсцессом мозга.
Лечение всех внутричерепных осложнений — хирургическое в сочетании с антибиотикотерапией и применением сульфаниламидов. Производят операции на соответствующих придаточных пазухах; кроме того, трепанируют полость черепа и очищают вторичный очаг инфекции. Экстра- и субдуральные мозговые абсцессы и синусы вскрывают, освобождают от гноя и тромбов. При менингитах производят обнажение твердой мозговой оболочки на большом протяжении.
Редкий случай тромбоза кавернозного синуса одонтогенной природы с контрлатеральным эндофтальмитом и абсцессом лобной доли
Авторы: Голубев С.Ю. Куроедов А.В. (ФГБОУ ВО РНИМУ им. Н. И. Пирогова Минздрава России, Москва; ФКУ «ЦВКГ им. П.В. Мандрыка» Минобороны России, Москва), Зозуля Т.А. Сидоренко В.В. Кубышкин С.И. Гребеньщиков Л.В. Слюсаренко В.Д. Тесля А.Н. Грицкевич М.В.
Для цитирования: Голубев С.Ю., Куроедов А.В., Зозуля Т.А., Сидоренко В.В., Кубышкин С.И., Гребеньщиков Л.В., Слюсаренко В.Д., Тесля А.Н., Грицкевич М.В. Редкий случай тромбоза кавернозного синуса одонтогенной природы с контрлатеральным эндофтальмитом и абсцессом лобной доли // РМЖ. Клиническая офтальмология. 2002. №4. С. 183
Наиболее частой формой патологии венозной системы мозга, сопровождающейся вовлечением в процесс зрительного пути, является тромбоз пещеристого синуса. Как правило, заболевание развивается вследствие инфекции полости рта, носа, гайморовых и лобных пазух, мягких тканей лица и септических процессов в организме, ослабленном хроническими заболеваниями (иммунодефицит, сахарный диабет, туберкулез, гепатиты). По данным Чумакова Ф.И. (1984), тромбоз кавернозного синуса встречается в 0,3–0,5% случаев среди всех воспалительных заболеваний.

Известно, что важное место в развитии орбитальных осложнений принадлежит воспалению клеток решетчатого лабиринта, а в 80% случаев воспалительные заболевания тканей глаза имеют риногенное происхождение. Распространение риносинусогенной инфекции в орбиту может происходить контактным, лимфогематогенным и одонтогенным путями.
Особенности анатомических взаимоотношений верхнечелюстной кости и внутреннего угла глаза не исключают распространения одонтогенной инфекции в орбиту, минуя собственно верхнечелюстную пазуху. Наиболее опасны патологические изменения IV–VI зубов.
Необходимо отметить, что при тромбозе кавернозного синуса инфицированный тромб из вены околоносовой пазухи может проникнуть в венозное русло орбиты и стать причиной гнойного осложнения.
Поэтому такие осложнения относят к пограничной области между оториноларингологией, офтальмологией и челюстно–лицевой хирургией. Следует подчеркнуть, что зачастую больные госпитализируются в непрофильные отделения и только позже переводятся в ЛОР–стационар.
Под нашим наблюдением находилась больная К., 48 лет, которой 24.07.01 г. в плановом порядке удален V зуб верхней челюсти справа. Уже на следующий день пациентка отметила отечность крыла носа и наружного угла правого глаза, беспокоила общая слабость. 30.07.01 больная госпитализирована в экстренном порядке в реанимационное отделение МГ МБ г. Н. Уренгой с диагнозом: впервые выявленный сахарный диабет I типа, тяжелое течение, кетоацидотическая кома; диабетическая ангиопатия сетчатки обоих глаз; острый одонтогенный риносинусит (?), тромбофлебит лица, некроз области крыла носа справа. Несмотря на проводимую терапию состояние больной оставалось тяжелым, отмечены нарастание отека век, экзофтальм слева, в области крыла носа справа сформировался сухой некроз 1,5 х 2,0 см. Консилиум врачей 01.08.01 выставил диагноз: постэкстракционный альвеолит, некроз крыла носа справа, тромбоз кавернозного синуса (?), сепсис (?) на фоне впервые выявленного инсулинзависимого сахарного диабета.
03.08.01 при КТ черепа патологии не выявлено, общемозговая и очаговая симптоматика отсутствовали. 10.08.01 появились жалобы на стойкое снижение остроты зрения левого глаза, обнаружен серо–зеленый рефлекс.
Пациентка была переведена в 2 ЦВКГ им. П.В. Мандрыка (г. Москва). На момент перевода состояние пациентки расценено, как тяжелое, контакт с больной затруднен, уровень глюкозы в крови до 23 ммоль/л. Следует отметить, что за весь период заболевания пациентка не отмечала болевого синдрома.
Офтальмологический статус: ОD – воспалительный отек век, объем движений глазного яблока резко ограничен, хемоз, передний отрезок без особенностей, глубокие среды прозрачные, ДЗН деколорирован, ЭД 4/10 артерии умеренно сужены. Показатели ВГД 17 мм рт.ст.
OS – выраженный воспалительный отек век, экзофтальм до 17 мм, офтальмоплегия, застойный хемоз. Роговица прозрачная, передняя камера глубокая, радужная оболочка в цвете и рисунке не изменена, легкий факосклероз, рефлекс глазного дна – серо–зеленый, детали не визуализируются. Уровень ВГД составил 9 мм рт ст., что соответствует проявлению симптома Рисмана (гипотонии глазных яблок при диабетической коме).
При КТ черепа (16.08.01) обнаружены воспалительные инфильтраты обеих глазниц, больше слева. Признаки полисинусита. Заподозрен формирующийся абсцесс в правой лобной доле (рис. 1). КТ от 17.08.01 – отчетливые признаки формирующегося абсцесса правой лобной доли, симптомы остеомиелита стенок решетчатой кости (рис. 2, 3).
В ходе проведенных реанимационных мероприятий состояние больной стабилизировалось. Удалось собрать дополнительный анамнез: у пациентки с раннего детства амблиопия высокой степени с концентрическим сужением полей зрения правого глаза до 10–15 градусов. Острота зрения левого глаза до болезни – 1,0.
На фоне внутриартериального введения массивных доз антибиотиков широкого спектра действия удалось не допустить развития абсцесса мозга и купировать явления эндофтальмита, но сохранялся обширный инфильтрат в полости левой орбиты (рис. 4, 5). Следует особо отметить, что на фоне выраженного кетоацидоза мы испытывали значительные трудности в местной терапии эндофтальмита. Применение препаратов дексаметазона исключалось, любая инъекция сопровождалась гипосфагмой или гематомой. Мы использовали тобрекс и местные антисептики.
При пункции гайморовых пазух (02.09.01) патологии не выявлено, и 05.09.01 выполнена ревизия инфильтрата верхне–внутреннего угла левой орбиты. Гнойного отделяемого не получено. 11.09.01 проведена двусторонняя трепанопункция обеих лобных пазух и передних клеток решетчатого лабиринта. Патологического отделяемого не обнаружено. Установлено, что пазухи воздушны и соустья проходимы. Состояние пациентки на фоне терапии стало улучшаться, и 10.10.01 она была выписана для продолжения восстановительного лечения.
Таким образом, у пациентки после экстракции зуба верхней челюсти справа развился тромбоз центрального венозного синуса с некрозом крыла носа справа, инфильтратом в левой орбите и формирующимся абсцессом правой лобной доли.
03.04.02 больная была приглашена на повторный осмотр. Пациентка отмечает субъективное улучшение зрительных функций правого (амблиопичного) глаза, достаточно свободно ориентируется в привычной обстановке и полностью себя обслуживает. На наш взгляд, «улучшение зрения» объясняется феноменом Дыбова–Наковой – компенсаторным увеличением биопотенциалов на интактном глазу вследствие выпадения функции сетчатки больного глаза.
ОS: «0», практически полный птоз верхнего века (рис. 6) офтальмоплегия, передняя камера глубокая, влага ее прозрачная, рисунок радужной оболочки четкий, в верхних отделах единичные задние синехии, хрусталик мутный, без признаков набухания (рис. 7). Уровень ВГД 12 мм рт.ст.
На КТ черепа от 03.04.02 диагностирована киста передних отделов правой лобной пазухи, признаки субатрофии левого глазного яблока, послеоперационные рубцово–спаечные изменения в левой орбите (рис. 8).
Мы проводили дифференциальную диагностику в том числе с флегмоной орбиты, эндокринной офтальмопатией, новообразованием, болезнью Вегенера.
Подводя итог анализа этого редкого клинического наблюдения, можно сделать вывод, что мы столкнулись с редким случаем несостоявшегося тромбоза кавернозного синуса одонтогенной природы с распространением инфекции в основную пазуху и, как следствие, развившимися контрлатеральным эндофтальмитом и несформировавшимся абсцессом лобной доли справа на фоне впервые выявленного сахарного диабета. Офтальмологическая симптоматика носила манифестный характер, но своевременно выполненный диагностический алгоритм позволил выбрать правильную тактику и избежать летального исхода.

Efficacy, tolerability and compliance of Oftagel treatment in patients with dry eye syndro.
Источники: http://fb.ru/article/284776/tromboz-kavernoznogo-sinusa-simptomyi-diagnostika-lechenie, http://studfiles.net/preview/5134558/page:20/, http://www.rmj.ru/articles/oftalmologiya/Redkiy_sluchay_tromboza_kavernoznogo_sinusa_odontogennoy_prirody_s_kontrlateralynym_endoftalymitom_i_abscessom_lobnoy_doli/