Тромбоз легочной артерии неотложная помощь
Обзор тромбоэмболии легочной артерии: что это, симптомы и лечение
Из этой статьи вы узнаете: что такое тромбоэмболия легочной артерии (сокращенно ТЭЛА), какие причины приводят к ее развитию. Как проявляется и чем опасно это заболевание, как его лечить.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
При тромбоэмболии легочной артерии происходит перекрытие тромбом артерии, несущей венозную кровь из сердца в легкие для обогащения кислородом.

Эмболия бывает разной (например, газовой – когда сосуд закупоривается пузырьком воздуха, бактериальной – закрытие просвета сосуда сгустком микроорганизмов). Обычно просвет легочной артерии блокируется тромбом, сформировавшимся в венах ног, рук, таза или в сердце. С током крови этот сгусток (эмбол) переносится в малый круг кровообращения и блокирует легочную артерию или одну из ее веток. Это нарушает кровоток в части легкого, из-за чего страдает обмен кислорода на углекислый газ.
Если тромбоэмболия легочной артерии тяжелая, то организм человека получает мало кислорода, что и вызывает клинические симптомы болезни. При критической нехватке кислорода появляется непосредственная опасность для жизни человека.
Проблемой ТЭЛА занимаются врачи различных специальностей, включая кардиологов, кардиохирургов, анестезиологов.
Причины ТЭЛА
Патология развивается вследствие тромбоза глубоких вен (ТГВ) в ногах. Тромб в этих венах может оторваться, перенестись в легочную артерию и блокировать ее. Причины образования тромбоза в сосудах описывает триада Вирхова, к которой принадлежат:
- Нарушение кровотока.
- Повреждение сосудистой стенки.
- Усиление свертываемости крови.

1. Нарушение кровотока
Основной причиной нарушений кровотока в венах ног является малоподвижность человека, которая приводит к застою крови в этих сосудах. Обычно это не является проблемой: как только человек начинает двигаться, кровоток усиливается, и тромбы не образуются. Однако длительная иммобилизация приводит к значительному ухудшению циркуляции крови и развитию тромбоза глубоких вен. Такие ситуации встречаются:
- после перенесенного инсульта;
- после операции или травмы;
- при других тяжелых заболеваниях, которые становятся причиной лежачего положения человека;
- при длительных перелетах в самолете, путешествиях в автомобиле или поезде.
2. Повреждение сосудистой стенки
При повреждении стенки сосуда его просвет может быть сужен или перекрыт, что приводит к формированию тромба. Кровеносные сосуды могут быть повреждены при травмах – при переломе костей, во время операций. Повреждать сосудистую стенку могут воспаление (васкулит) и определенные медикаменты (например, средства, применяемые для химиотерапии при раке).
3. Усиление свертываемости крови
Тромбоэмболия легочной артерии очень часто развивается у людей, имеющих заболевания, при которых кровь сворачивается легче, чем в норме. К таким болезням принадлежат:
- Злокачественные новообразования, применение химиотерапевтических препаратов, проведение лучевой терапии.
- Сердечная недостаточность.
- Тромбофилия – наследственное заболевание, при котором кровь человека имеет усиленную склонность к образованию тромбов.
- Антифосфолипидный синдром – заболевание иммунной системы, которое вызывает увеличение густоты крови, из-за чего легче образуются тромбы.
Другие факторы, увеличивающие риск ТЭЛА
Существуют другие факторы, повышающие риск развития ТЭЛА. К ним принадлежат:
- Возраст старше 60 лет.
- Ранее перенесенный тромбоз глубоких вен.
- Наличие родственника, который в прошлом имел тромбоз глубоких вен.
- Избыточный вес или ожирение.
- Беременность: риск ТЭЛА увеличен до 6 недель после родов.
- Курение.
- Прием противозачаточных таблеток или проведение гормональной терапии.
Характерные симптомы
У тромбоэмболии легочной артерии симптомы следующие:
- Боль в груди, имеющая обычно острый характер и ухудшающаяся при глубоком дыхании.
- Кашель с кровянистой мокротой (кровохарканье).
- Одышка – человек может иметь затрудненное дыхание даже в состоянии покоя, а при физической нагрузке одышка ухудшается.
- Увеличение температуры тела.

В зависимости от величины перекрытой артерии и количества легочной ткани, в которой нарушен кровоток, жизненные показатели (артериальное давление, частота сердечных сокращений, насыщение крови кислородом и частота дыхания) могут быть нормальными или патологическими.
Классические признаки ТЭЛА включают:
- тахикардию – повышенная частота сердечных сокращений;
- тахипноэ – увеличенная частота дыхания;
- снижение насыщения крови кислородом, которое приводит к цианозу (изменению цвета кожи и слизистых оболочек на синий);
- гипотензия – падение артериального давления.
Дальнейшее развитие болезни:
- Организм пытается компенсировать нехватку кислорода путем повышения частоты сердечных сокращений и дыхания.
- Это может стать причиной слабости и головокружения, так как органам, особенно головному мозгу, недостаточно кислорода для нормального функционирования.
- Тромб больших размеров может полностью перекрыть кровоток в легочной артерии, что приводит к немедленной смерти человека.
Так как большинство случаев легочной эмболии вызвано тромбозом сосудов в ногах, врачи обязательно обращают особое внимание на симптомы этого заболевания, к которым принадлежат:
- Боль, отек и повышенная чувствительность в одной из нижних конечностей.
- Горячая кожа и покраснение над местом тромбоза.
Диагностика
Диагноз тромбоэмболии устанавливают на основании жалоб пациента, врачебного осмотра и с помощью дополнительных методов обследования. Иногда легочную эмболию очень трудно диагностировать, так как ее клиническая картина может быть очень разнообразной и подобной другим заболеваниям.
Для уточнения диагноза проводят:
- Электрокардиографию.
- Анализ крови на Д-димер – вещество, уровень которого увеличивается при наличии тромбоза в организме. При нормальном уровне Д-димера тромбоэмболия легочной артерии отсутствует.
- Определение уровня кислорода и углекислого газа в крови.
- Рентгенографию органов грудной полости.
- Вентиляционно-перфузионное сканирование – используется для изучения газообмена и кровотока в легких.
- Ангиографию легочной артерии – рентгенологическое обследование сосудов легких с помощью контрастирования. С помощью этого обследования можно выявить эмболы в легочной артерии.
- Ангиографию легочной артерии с помощью компьютерной или магнитно-резонансной томографии.
- Ультразвуковое обследование вен нижних конечностей.
- Эхокардиоскопию – ультразвуковое исследование сердца.
Методы лечения
Выбор тактики лечения легочной эмболии осуществляет врач на основании наличия или отсутствия непосредственной опасности для жизни пациента.
При ТЭЛА лечение главным образом осуществляется с помощью антикоагулянтов – лекарственных средств, которые ослабляют сворачиваемость крови. Они предотвращают увеличение размеров тромба, благодаря чему организм медленно их рассасывает. Антикоагулянты также уменьшают риск дальнейшего образования тромбов.
В тяжелых случаях необходимо лечение, направленное на устранение тромба. Это можно сделать с помощью тромболитиков (препараты, расщепляющие тромбы) или хирургического вмешательства.
Антикоагулянты
Антикоагулянты часто называют кроверазжижающими препаратами, но они на самом деле не обладают способностью разжижать кровь. Они оказывают влияние на факторы свертываемости крови, благодаря чему предотвращают легкое образование тромбов.
Главными антикоагулянтами, которые применяются при легочной эмболии, являются гепарин и варфарин.

Гепарин вводится в организм с помощью внутривенных или подкожных инъекций. Этот препарат применяется в основном на начальных этапах лечения ТЭЛА, так как его действие развивается очень быстро. Гепарин может вызвать следующие побочные эффекты:
- повышение температуры тела;
- головные боли;
- кровотечения.
Большинству пациентов с легочной тромбоэмболией необходимо лечение гепарином в течение как минимум 5 дней. Затем им назначают пероральный прием таблеток варфарина. Действие этого препарата развивается медленнее, его назначают для длительного приема после прекращения введения гепарина. Этот препарат рекомендуют принимать не менее 3 месяцев, хотя некоторым пациентам нужно более длительное лечение.
Так как варфарин действует на сворачиваемость крови, пациентам нужно тщательно контролировать его действие с помощью регулярного определения коагулограммы (анализ крови на сворачиваемость). Эти анализы проводят амбулаторно.
В начале курса лечения варфарином может понадобиться 2–3 раза в неделю сдавать анализы, это помогает определить подходящую дозу препарата. После этого частота определения коагулограммы – примерно 1 раз в месяц.
На действие варфарина влияют различные факторы, включая питание, прием других лекарственных средств, функционирование печени.
Тромбоз легочной артерии неотложная помощь














Тромбоэмболия легочных артерий: неотложная помощь на догоспитальном этапе (методические рекомендации)
 версия для печати
версия для печати
Профессор Верткин А.Л., к.м.н. Тополянский А.В., профессор Круглов В.А., д.м.н. Бараташвили В.Л.
Определение.
Тромбоэмболия легочных артерий (ТЭЛА) представляет собой синдром, обусловленный эмболией легочной артерии или ее ветвей тромбом и характеризуется остро возникающими выраженными кардиореспираторными расстройствами, при эмболии мелких ветвей – симптомами образования геморрагических инфарктов легкого.
Этиология и патогенез.
Наиболее частой причиной и источником эмболизации ветвей легочной артерии являются тромбы из глубоких вен нижних конечностей при флеботромбозе (около 90% случаев), значительно реже — из правых отделов сердца при сердечной недостаточности и перерастяжении правого желудочка. Наибольшую угрозу в отношении ТЭЛА представляют флотирующие тромбы, свободно располагающиеся в просвете сосуда соединенные с венозной стенкой только дистальным отделом.
Различают наследственные и приобретенные факторы риска ТЭЛА. Среди наследственных факторов одним из наиболее распространенных является мутация фактор V Лейдена, встречающаяся у 3% населения и увеличивающий риск тромбоза в несколько раз и др. О врожденной предрасположенности к патологическому тромбообразованию могут свидетельствовать развитие необъяснимого тромбоза и/или тромбоэмболии в возрасте до 40 лет, наличие подобных состояний у родственников пациента, рецидивирование тромбоза глубоких вен или ТЭЛА при отсуствии вторичных факторов риска.
Кроме того, в основе рецидивирующей ТЭЛА может лежать антифосфолипидный синдром – первичный или вторичный. Патологические механизмы тромбообразования могут быть следствием применения оральных контрацептивов, заместительной гормональной терапии, беременности, часто наблюдаются при злокачественных болезнях и лейкозах, выраженной дегидратации (например, при бесконтрольном применении мочегонных или слабительных средств).
Развитию ТЭЛА способствуют застойная сердечная недостаточность, мерцательная аритмия, а также вынужденная иммобилизация (послеоперационный постельный режим, переломы костей, парализованная конечность), особенно у пожилых, тучных пациентов, при наличии варикозного расширения вен.
Клиническая картина
Патогномоничных для ТЭЛА клинических признаков не существует, диагноз на догоспитальном этапе может быть заподозрен на основании совокупности анамнестических данных, результатов объективного обследования и электрокардиографических симптомов. Острое появление одышки, тахикардии, гипотонии и боли в грудной клетке у пациента с факторами риска тромбоэмболии и клиническими признаками тромбоза глубоких вен заставляет думать о ТЭЛА.
Таблица 1. Клинические и ЭКГ-признаки ТЭЛА.
Клинические признаки ТЭЛА
Внезапное начало с появлением одышки и острой боли в груди, часто — острая сосудистая недостаточность с появлением бледности, цианоза, тахикардии, падением АД вплоть до развития коллапса и потери сознания. При осмотре могут определяться признаки легочной гипертензии и острого легочного сердца – набухание и пульсация шейных вен, расширение границ сердца вправо, пульсация в эпигастрии, усиливающаяся на вдохе, акцент и раздвоение II тона на легочной артерии, увеличение печени. Возможно появление сухих хрипов над легкими. При развитии инфаркта легкого возможно появление кровохарканья в виде прожилок крови в мокроте, лихорадки, фокуса мелкопузырчатых хрипов, признаков плеврита (плевральная боль, шум трения плевры, ослабление дыхания).
Клинические признаки тромбоза глубоких вен нижних конечностей
Боль в области стопы и голени, нарастающая при движениях в голеностопных суставах и при ходьбе, боль в икроножных мышцах при тыльном сгибании стопы (симптом Хоманса), при передне-заднем сдавлении стопы (симптом Мозеса), при нагнетании воздуха в манжетку сфигноманометра, наложенную на среднюю треть голени, до 60-150 мм рт.ст. (симптом Ловенберга), болезненность при пальпации в области передней или задней поверхности пораженной голени, видимый отек или асимметрия окружности голеней или бедер (более 1,5 см)
ЭКГ-признаки ТЭЛА (появляются в 10-20% случаев).
Признаки перегрузки правого предсердия ( P -pulmonale — высокий заостренный зубец P в отведениях II, III, aVF) и правого желудочка — синдром Мак-Джина-Уайта ( McGinn — White ) — глубокий зубец S в I отведении, глубокий зубец Q и отрицательный зубец Т в III отведении с возможным подъемом сегмента SТ в том же отведении; неполная блокада правой ножки пучка Гиса), появление в динамике отрицательных симметричных зубцов Т в правых грудных отведениях – рис. 1.

Рис.1. Динамика ЭКГ при тромбоэмболии легочных артерий.
При анализе клинической картины врач ССиНМП должен получить ответы на следующие вопросы.
1) Имеется ли одышка, если да – то как она возникла (остро или постепенно); в каком положении – лежа или сидя- легче дышать.
При ТЭЛА одышка возникает остро, ортопноэ не характерно.
2) Есть ли боль в грудной клетке, ее характер, локализация, продолжительность, связь с дыханием, кашлем, положением тела и др. характеристики.
Боль может напоминать стенокардию, локализуясь за грудиной, может усиливаться при дыхании и кашле.
3) Не было ли немотивированных обмороков.
ТЭЛА сопровождается или проявляется синкопе в 13% случаев.
4) Есть ли кровохарканье.
Появляется при развитии инфаркта легкого через 2-3 суток после ТЭЛА.
5) Бывают ли отеки ног (обращая внимание на их асимметричность).
Тромбоз глубоких вен голеней – частый источник ТЭЛА.
6) Не было ли недавних операций, травм, нет ли заболеваний сердца с застойной сердечной недостаточностью, нарушениями ритма, не принимает ли пероральные контрацептивы, нет ли беременности, не наблюдается ли у онколога.
Наличие предрасполагающих факторов ТЭЛА (например, пароксизмальной мерцательной аритмии) должно учитываться врачом при возникновении у пациента острых кардио-респираторных расстройств.
Несмотря на отсутствие четких диагностических критериев, ТЭЛА может быть диагностирована на догоспитальном этапе на основе тщательной комплексной оценки анамнеза, данных осмотра и ЭКГ. Для предварительной оценки вероятности ТЭЛА можно использовать подход, предложенный Rodger M. и Wells P.S. (2001), оценивших в баллах диагностическую значимость клинических признаков:
Клинические симптомы тромбоза глубоких вен нижних конечностей (как минимум, их отечность и болезненность при пальпации по ходу глубоких вен)
При проведении дифференциального диагноза ТЭЛА наиболее вероятна
Иммобилизация или хирургическое вмешательство на протяжении последних 3-х дней
Тромбоз глубоких вен нижних конечностей или ТЭЛА в анамнезе
Онкопроцесс в настоящее время или давностью до 6 месяцев
Если сумма не превышает 2 балла вероятность ТЭЛА низкая; при сумме баллов 2-6 – умеренная; при сумме более 6 баллов – высокая.
Окончательную верификацию диагноза проводят в стационаре. При рентгенологическом исследовании иногда выявляют высокое стояние купола диафрагмы, дисковидный ателектаз, полнокровие одного из корней легких или «обрубленный» корень, обеднение легочного рисунка над ишемизированной зоной легкого, периферическая треугольная тень воспаления или плевральный выпот, но у большинства пациентов какие-либо рентгенологические изменения отсутствуют. При эхокардиографии в пользу ТЭЛА свидетельствуют дилатация правого желудочка и гипокинезия его стенки, парадоксальное движение межжелудочковой перегородки, трикуспидальная регургттация, дилатация легочной артерии, значительное уменьшение степени спадения нижней полой вены на вдохе, наличие тромбов в полостях сердца и главных легочных артериях.
Об эндогенном фибринолизе, наблюдаемом у больных с венозным тромбозом, свидетельствует обнаружение в крови повышенного уровня Д-димеров. Нормальный уровень этого показателя позволяет со значительной долей уверенности отвергнуть наличие у больного тромбоза глубоких вен и ТЭЛА; чувствительность метода составляет 99%, специфичность – только около 50%. Диагноз ТЭЛА подтверждают с помощью перфузионной сцинтиграфии легких (метод выбора, позволяет обнаружить характерные треугольные участки снижения перфузии легких), а также рентгенконтрастной ангиографии легких (ангиопульмонографии), выявляющей зоны редуцированного кровотока.
Европейское кардиологическое общество предлагает различать массивную и немассивную ТЭЛА (табл. 2).
Таблица 2. Классификация ТЭЛА.
Характерные клинические особенности
Массивная ТЭЛА (обструкция более 50% объема сосудистого русла легких)
Явления шока или гипотонии – относительное снижение АД на 40 мм рт.ст. в течение 15 мин и более, не связанное с развитием аритмии, гиповолемии, сепсиса. Характерны одышка, диффузный цианоз; возможны обмороки
Субмассивная ТЭЛА (обструкция менее 50% объема сосудистого русла легких)
Явления правожелудочковой недостаточности, подтвержденные при ЭхоКГ, артериальной гипотензии нет.
Гемодинамика стабильна, клинических и эхокардиографических признаков правожелудочковой недостаточности нет.
Клинически различают острое, подострое и рецидивирующее течение ТЭЛА (табл. 3).
Таблица 3. Варианты течения ТЭЛА.
Характерные клинические особенности
Внезапное начало, боль за грудиной, одышка, падение АД, признаки острого легочного сердца
Прогрессирующая дыхательная и правожелудочковая недостаточность, признаки инфарктной пневмонии, кровохарканье
Повторные эпизоды одышки, немотивированные обмороки, коллапсы, признаки пневмонии, плеврита, лихорадка, появление или прогрессирование сердечной недостаточности, резистентной к проводимой терапии, появление и прогрессирование признаков подострого или хронического легочного сердца; опасность летального исхода вследствие массивной ТЭЛА
Возможные осложнения ТЭЛА
Помимо инфаркта легкого, к осложнениям ТЭЛА относят эмболию большого круга кровообращения (в частности, при открытом овальном окне) и хроническую постэмболическую легочную гипертензию (развивается через несколько лет или месяцев после перенесенной ТЭЛА, клинически проявляется прогрессирующей одышкой, сухим кашлем, болью в грудной клетке, цианозом, акцентом II тона над легочной артерией, систолическим шумом трикуспидальной недостаточности, признаками правожелудочковой недостаточности).
Алгоритм лечения ТЭЛА на догоспитальном этапе

Основные направления терапии ТЭЛА на догоспитальном этапе включают купирование болевого синдрома, профилактику продолженного тромбоза в легочных артериях и повторных эпизодов ТЭЛА, улучшение микроциркуляции (антикоагулянтная терапия), коррекцию правожелудочковой недостаточности, артериальной гипотензии, гипоксии (кислородотерапия), купирование бронхоспазма. С целью предупреждения рецидивов ТЭЛА необходимо соблюдение строгого постельного режима; транспортировка больных осуществляется на лежачих носилках.
1. При тромбоэмболии крупных ветвей легочной артерии для купирования выраженного болевого синдрома, а также для разгрузки малого круга кровообращения и уменьшения одышки используют наркотические анальгетики, оптимально — морфин в/в дробно. 1 мл 1 % раствора разводят изотоническим раствором натрия хлорида до 20 мл (1 мл полученного раствора содержит 0,5 мг активного вещества) и вводят 2-5 мг каждые 5-15 мин до устранения болевого синдрома и одышки, либо до появления побочных эффектов (артериальной гипотензии, угнетения дыхания, рвоты).
Для решения вопроса о возможности использования наркотических анальгетиков следует уточнить ряд моментов:
— убедиться, что болевой синдром не является проявлением “острого живота”, и изменения ЭКГ не являются неспецифической реакцией на катастрофу в брюшной полости;
— выяснить, имеются ли в анамнезе хронические заболевания органов дыхания, в частности, бронхиальная астма и уточнить дату последнего обострения бронхообструктивного синдрома;
— установить, имеются ли в настоящее время признаки дыхательной недостаточности, чем они проявляются, какова степень их выраженности;
— выяснить, имеется ли у больного в анамнезе судорожный синдром, когда был последний припадок.
2. При развитии инфарктной пневмонии, когда боль в грудной клетке связана с дыханием, кашлем, положением тела, более целесообразно использование ненаркотических анальгетиков
3. Выживаемость пациентов при инфаркте легкого напрямую зависит от возможности раннего применения антикоагулянтов. Целесообразно применение прямых антикоагулянтов — гепарина в/в струйно в дозе 5000 МЕ или низкомолекулярных гепаринов (лечебные дозы представлены в табл. 4). Гепарин не лизирует тромб, но приостанавливает тромботический процесс и препятствует нарастанию тромба дистальнее и проксимальнее эмбола. Ослабляя сосудосуживающее и бронхоспатическое действие торомбоцитарного серотонина и гистамина, гепарин уменьшает спазм легочных артериол и бронхиол. Благоприятно влияя на течение флеботромбоза, гепарин служит для профилактики рецидивов ТЭЛА.
Таблица 4. Низкомолекулярные гепарины: лечебные дозы.
1мг/кг (100 МЕ/кг) через 12 ч п/к
86 МЕ/кг болюс, затем 86 МЕ/кг через 12 ч п/к
120 МЕ/кг через 12 ч п/к
Для решения вопроса о возможности назначения гепарина следует уточнить ряд моментов:
— исключить геморрагический инсульт в анамнезе, операции на головном и спинном мозге;
— убедиться в отсутствии опухоли и язвенной болезни желудка и двенадцатиперстной кишки, инфекционного эндокардита, тяжелого поражения печени и почек;
— исключить подозрение на острый панкреатит, расслаивающую аневризму аорты, острый перикардит с шумом трения перикарда, выслушиваемым в течение нескольких дней(!) (опасность развития гемоперикарда);
— установить отсутствие физикальных признаков или анамнестических указаний на патологию свертывающей системы крови (геморрагические диатезы, болезни крови);
— установить отсутствие анамнестических указаний на недавние операции на головном и спинном мозге;
— выяснить, нет ли у больного повышенной чувствительности к гепарину;
— при необходимости добиться снижения и стабилизации повышенного артериального давления на уровне менее 200/120 мм рт. ст.
4. При осложнении течения заболевания правожелудочковой недостаточностью, гипотензией или шоком показана терапия прессорными аминами.
Для улучшения микроциркуляции дополнительно используют реополиглюкин — 400 мл вводят внутривенно капельно со скоростью до 1 мл в мин; препарат не только увеличивает объем циркулирующей крови и повышает артериальное давление, но и обладает антиагрегационным действием. Осложнений обычно не наблюдается, достаточно редко отмечаются аллергические реакции на реополиглюкин.
Для решения вопроса о возможности назначения реополиглюкина следует уточнить ряд моментов:
— убедиться в отсутствии органического поражения почек с олиго- и анурией;
— уточнить, нет ли в анамнезе нарушений коагуляции и гемостаза;
— оценить необходимость введения препарата при тяжелой сердечной недостаточности (относительное противопоказание).
При сохраняющемся шоке переходят к терапии прессорными аминами. Допамин в дозе 1-5 мкг/кг в мин оказывает преимущественно вазодилатирующее действие, 5-15 мкг/кг в мин – вазодилатирующее и положительное инотропное (хронотропное) действие, 15-25 мкг/кг в мин – положительное инотропное, хронотропное и периферическое сосудосуживающее действие. Начальная доза препарата составляет 5 мкг/кг в мин с постепенным ее увеличением до оптимальной.
Добутамин, в отличие от допамина, не вызывает вазодилатацию, но обладает мощным положительным инотропным эффектом с менее выраженным хронотропным действием. Препарат назначают в дозе 2,5 мкг/кг в мин с увеличением ее каждые 15-30 мин на 2,5 мкг/кг в мин до получения эффекта, побочного действия или достижения дозы 15 мкг/кг в мин.
Норэпинефрин в качестве монотерапии применяют при невозможности использовать другие прессорные амины. Препарат назначают в дозе, не превышающей 16 мкг/мин.
5. При ТЭЛА показана длительная кислородотерапия.
6. При развитии бронхоспазма и стабильном АД (САД не ниже 100 мм рт. ст.) показано в/в медленное (струйное либо капельное) введение 10 мл 2,4% раствора эуфиллина. Эуфиллин снижает давление в легочной артерии, обладает антиагрегантными свойствами, оказывает бронходилатирующее действие. Следует помнить о возможности побочных эффектах (чаще они возникают при быстром введении препарата): со стороны сердечно-сосудистой системы — резкое падение АД, сердцебиение, нарушения ритма сердца, боли в области сердца; со стороны желудочно-кишечного тракта — тошнота, рвота, диарея; со стороны ЦНС — головная боль, головокружение, тремор, судороги.
Для решения вопроса о возможности назначения эуфиллина следует уточнить ряд моментов:
— убедиться в отсутствии эпилепсии;
— удостовериться, что клиническая картина и изменения ЭКГ не обусловлены инфарктом миокарда;
— убедиться в отсутствии тяжелой артериальной гипотензии;
— убедиться в отсутствии пароксизмальной тахикардии;
— уточнить, нет ли в анамнезе повышенной чувствительности к препарату.
Альтернативой введения эуфиллина служит небулайзерная терапия с растворами бронхоспазмолитиков.
Часто встречающиеся ошибки терапии.
При инфаркте легкого у больных с ТЭЛА нецелесообразно применение кровоостанавливающих средств, поскольку кровохарканье появляется на фоне тромбоза или тромбоэмболии.
Нецелесообразно также назначение сердечных гликозидов при острой правожелудочковой недостаточности, поскольку эти препараты не влияют изолированно на правые отделы сердца и не уменьшают постнагрузку на правый желудочек. Дигитализация, однако, вполне оправдана у пациентов с тахисистолической формой мерцательной аритмии, нередко являющейся причиной тромбоэмболии.
Показания к госпитализации.
При подозрении на ТЭЛА госпитализация обязательна.
Тромбоэмболия легочной артерии. Причины, симптомы, признаки, диагностика и лечение патологии.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Тромбоэмболия легочной артерии (ТЭЛА) – угрожающее для жизни состояние, при котором происходит закупорка легочной артерии или ее ветвей эмболом – кусочком тромба, который, как правило, образуется в венах таза или нижних конечностей.
Некоторые факты о тромбоэмболии легочной артерии:
- ТЭЛА не является самостоятельным заболеванием – она представляет собой осложнение тромбоза вен (чаще всего нижней конечности, но вообще фрагмент тромба может попадать в легочную артерию из любой вены).
- ТЭЛА занимает по распространенности третье место среди всех причин смерти (уступает только инсульту и ишемической болезни сердца).
- На территории США каждый год регистрируется около 650 000 случаев тромбоэмболии легочной артерии и 350 000 связанных с ней смертей.
- Эта патология занимает 1-2 место среди всех причин смерти у людей пожилого возраста.
- Распространенность тромбоэмболии легочной артерии в мире – 1 случай на 1000 человек в год.
- 70% больным, погибшим от ТЭЛА, не был вовремя установлен диагноз.
- Около 32% пациентов с тромбоэмболией легочной артерии погибают.
- 10% пациентов погибают в первый час после развития этого состояния.
- При своевременном лечении смертность от тромбоэмболии легочной артерии сильно снижается – до 8%.
Особенности строения системы кровообращения
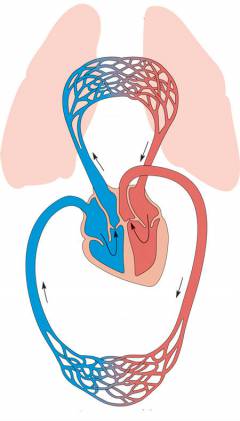 В организме человека есть два круга кровообращения – большой и малый:
В организме человека есть два круга кровообращения – большой и малый:
- Большой круг кровообращения начинается с самой крупной артерии в организме – аорты. Она несет артериальную, насыщенную кислородом, кровь из левого желудочка сердца к органам. На всем протяжении аорта отдает ветви, а в нижней части разделяется на две подвздошные артерии, кровоснабжающие область таза и ноги. Кровь, бедная кислородом и насыщенная углекислым газом (венозная кровь), собирается от органов в венозные сосуды, которые, постепенно соединяясь, образуют верхнюю (собирает кровь от верхней части тела) и нижнюю (собирает кровь от нижней части тела) полые вены. Они впадают в правое предсердие.
- Малый круг кровообращения начинается из правого желудочка, в который поступает кровь из правого предсердия. От него отходит легочная артерия – она несет венозную кровь в легкие. В легочных альвеолах венозная кровь отдает углекислый газ, насыщается кислородом и превращается в артериальную. Она возвращается в левое предсердие по четырем впадающим в него легочным венам. Затем из предсердия кровь поступает в левый желудочек и в большой круг кровообращения.
В норме в венах постоянно образуются микротромбы, но они быстро разрушаются. Имеется хрупкое динамическое равновесие. При его нарушении на венозной стенке начинает расти тромб. Со временем он становится более рыхлым, подвижным. Его фрагмент отрывается и начинает мигрировать с током крови.
При тромбоэмболии легочной артерии оторвавшийся фрагмент тромба сначала достигает по нижней полой вене правого предсердия, затем попадает из него в правый желудочек, а оттуда – в легочную артерию. В зависимости от диаметра, эмбол закупоривает либо саму артерию, либо одну из ее ветвей (более крупную или мелкую).
Причины тромбоэмболии легочной артерии
Существует много причин тромбоэмболии легочной артерии, но все они приводят к одному из трех нарушений (или ко всем сразу):
- застой крови в венах – чем медленнее она течет, тем выше вероятность образования тромба;
- повышение свертываемости крови;
- воспаление венозной стенки – это также способствует формированию тромбов.
Единой причины, которая бы со 100%-й вероятностью приводила к тромбоэмболии легочной артерии, не существует.
Но есть много факторов, каждый из которых повышает вероятность этого состояния:
 Варикозное расширение вен (чаще всего – варикозная болезнь нижних конечностей).
Варикозное расширение вен (чаще всего – варикозная болезнь нижних конечностей). - Ожирение. Жировая ткань оказывает дополнительные нагрузки на сердце (она тоже нуждается в кислороде, и сердцу становится сложнее прокачивать кровь через весь массив жировой клетчатки). Кроме того, развивается атеросклероз, повышается артериальное давление. Все это создает условия для венозного застоя.
- Сердечная недостаточность – нарушение насосной функции сердца при различных заболеваниях.
- Нарушение оттока крови в результате сдавления сосудов опухолью, кистой, увеличенной маткой.
- Сдавление сосудов отломками костей при переломах.
- Курение. Под действием никотина происходит спазм сосудов, повышение артериального давления, со временем это приводит к развитию венозного застоя и усилению тромбообразования.
- Сахарный диабет. Заболевание приводит к нарушению жирового обмена, в результате чего в организме образуется больше холестерина, который поступает в кровь и откладывается на стенках сосудов в виде атеросклеротических бляшек.
 Постельный режим в течение 1 недели и более при любых заболеваниях.
Постельный режим в течение 1 недели и более при любых заболеваниях. - Пребывание в палате интенсивной терапии.
- Постельный режим в течение 3-х дней и более у пациентов с заболеваниями легких.
- Больные, находящиеся в кардиореанимационных палатах после перенесенного инфаркта миокарда (при этом причиной венозного застоя является не только обездвиженность больного, но и нарушение работы сердца).
- Обезвоживание при различных заболеваниях.
- Прием большого количества мочегонных средств, которые выводят жидкость из организма.
 Эритроцитоз – повышение количества эритроцитов в крови, которое может быть вызвано врожденными и приобретенными заболеваниями. При этом происходит переполнение сосудов кровью, повышаются нагрузки на сердце, вязкость крови. Кроме того, эритроциты вырабатывают вещества, которые принимают участие в процессе свертывания крови.
Эритроцитоз – повышение количества эритроцитов в крови, которое может быть вызвано врожденными и приобретенными заболеваниями. При этом происходит переполнение сосудов кровью, повышаются нагрузки на сердце, вязкость крови. Кроме того, эритроциты вырабатывают вещества, которые принимают участие в процессе свертывания крови.
 Эндоваскулярные хирургические вмешательства – выполняются без разрезов, обычно для этого в сосуд вводят через прокол специальный катетер, который и повреждает его стенку.
Эндоваскулярные хирургические вмешательства – выполняются без разрезов, обычно для этого в сосуд вводят через прокол специальный катетер, который и повреждает его стенку. - Стентирование, протезирование вен, установка венозных катетеров.
- Кислородное голодание.
- Вирусные инфекции.
- Бактериальные инфекции.
- Системные воспалительные реакции.
Что происходит в организме при тромбоэмболии легочной артерии?
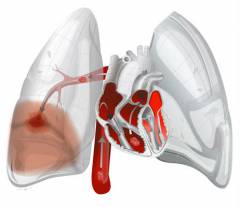 За счет возникновения препятствия для тока крови повышается давление в легочной артерии. Иногда оно может возрастать очень сильно – в итоге резко повышается нагрузка на правый желудочек сердца, развивается острая сердечная недостаточность. Она может привести к гибели больного.
За счет возникновения препятствия для тока крови повышается давление в легочной артерии. Иногда оно может возрастать очень сильно – в итоге резко повышается нагрузка на правый желудочек сердца, развивается острая сердечная недостаточность. Она может привести к гибели больного.
Правый желудочек расширяется, а в левый поступает недостаточное количество крови. Из-за этого падает артериальное давление. Высока вероятность тяжелых осложнений. Чем более крупный сосуд перекрыт эмболом, тем сильнее выражены эти нарушения.
При ТЭЛА нарушается поступление крови в легкие, поэтому весь организм начинает испытывать кислородное голодание. Рефлекторно увеличивается частота и глубина дыхания, происходит сужение просвета бронхов.
Симптомы тромбоэмболии легочной артерии
Врачи часто называют тромбоэмболию легочной артерии «великой маскировщицей». Не существует симптомов, которые бы однозначно указывали на это состояние. Все проявления ТЭЛА, которые можно обнаружить во время осмотра больного, часто встречаются при других заболеваниях. Не всегда тяжесть симптомов соответствует тяжести поражения. Например, при закупорке крупной ветви легочной артерии больного может беспокоить лишь небольшая одышка, а при попадании эмбола в мелкий сосуд – сильная боль в груди.
Основные симптомы ТЭЛА:
- одышка;
- боли в грудной клетке, которые усиливаются во время глубокого вдоха;
- кашель, во время которого может отходить мокрота с кровью (если произошло кровоизлияние в легкое);
- снижение артериального давления (в тяжелых случаях – ниже 90 и 40 мм. рт. ст.);
- частый (100 ударов в минуту) слабый пульс;
- холодный липкий пот;
- бледность, серый оттенок кожи;
- повышение температуры тела до 38°C;
- потеря сознания;
- синюшность кожи.
В легких случаях симптомы отсутствуют вообще, либо возникает небольшое повышение температуры, кашель, легкая одышка.
Если больному с тромбоэмболией легочной артерии не оказана экстренная медицинская помощь, то может наступить гибель.
 Симптомы ТЭЛА могут сильно напоминать инфаркт миокарда, воспаление легких. В ряде случаев, если тромбоэмболия так и не была выявлена, развивается хроническая тромбоэмболическая легочная гипертензия (повышение давления в легочной артерии). Она проявляется в виде одышки во время физических нагрузок, слабости, быстрой утомляемости.
Симптомы ТЭЛА могут сильно напоминать инфаркт миокарда, воспаление легких. В ряде случаев, если тромбоэмболия так и не была выявлена, развивается хроническая тромбоэмболическая легочная гипертензия (повышение давления в легочной артерии). Она проявляется в виде одышки во время физических нагрузок, слабости, быстрой утомляемости.
Возможные осложнения ТЭЛА:
- остановка сердца и внезапная смерть;
- инфаркт легкого с последующим развитием воспалительного процесса (пневмонии);
- плеврит (воспаление плевры – пленки из соединительной ткани, которая покрывает легкие и выстилает изнутри грудную клетку);
- рецидив – тромбоэмболия может возникнуть повторно, и при этом так же высок риск гибели больного.
Как определить вероятность тромбоэмболии легочной артерии до проведения обследования?
У тромбоэмболии обычно отсутствует четкая видимая причина. Симптомы, которые имеют место при ТЭЛА, могут возникать и при многих других заболеваниях. Поэтому больным далеко не всегда вовремя устанавливают диагноз и начинают лечение.
На данный момент разработаны специальные шкалы для оценки вероятности ТЭЛА у пациента.
Женевская шкала (пересмотренная):
Источники: http://okardio.com/bolezni-sosudov/tehla-324.html, http://www.esus.ru/php/content.php?id=5732, http://www.polismed.com/articles-tromboehmbolija-legochnojj-arterii-prichiny-simptomy-priznaki-diagnostika-i-lechenie-patologii.html