Тромбоз нижних конечностей 20 лет
Фото и описание симптомов, методы лечения тромбоза глубоких вен нижних конечностей
Тромбоз глубоких вен нижних конечностей – острое заболевание, поражающее вены, расположенные под мышцами. В венах образуются сгустки крови, сужающие просвет сосуда вплоть до его полной закупорки. Закупорка сосудов отмечается в 15% случаев. Иногда венозный тромбоз развивается стремительно, может привести к инвалидности и даже летальному исходу.
Наиболее подвержены тромбозу глубокие сосуды голени. Образовавшиеся сгустки прикрепляются к стенкам сосудов. В течение первых 3-4 суток тромбы слабо удерживаются, могут отрываться и мигрировать с током крови.
Постепенно сгусток крови затвердевает и прочно закрепляется на стенке вены, провоцируя воспаление глубоких вен нижних конечностей – воспаление венозной стенки в области тромба. Воспаление приводит к образованию новых тромбов, которые оседают выше первичного сгустка. Переход тромбоза в воспалительную стадию происходит примерно в течение недели.
Причины развития патологии
Основные причины заболевания – повышенная свертываемость крови, замедление венозного кровотока и повреждения стенок сосудов (триада Вирхова). Развитие тромбоза могут спровоцировать:

- Врожденные аномалии строения вен;
- Онкологические заболевания;
- Эндокринные нарушения;
- Беременность;
- Инфекции;
- Травмы и хирургические вмешательства;
- Паралич конечностей;
- Прием препаратов, увеличивающих свертываемость крови;
- Длительный постельный режим;
- Ожирение;
- Варикозное расширение вен.
К дополнительным факторам риска относятся курение, сильные физические нагрузки, длительное нахождение в положении сидя или стоя, связанное с особенностями профессиональной деятельности, возраст более сорока лет.
Признаки и симптоматика
Тромбоз глубоких вен на ранних стадиях может протекать бессимптомно и его первым проявлением бывает легочный тромбоз (тромбоэмболия легочной артерии, ТЭЛА). Типичное развитие болезни встречается примерно у каждого второго пациента.
Классическими симптомами тромбоза глубоких вен являются:

- Локальное повышение температуры в области поражения.
- Повышение общей температуры до 39 градусов и более.
- Распирающая боль по ходу пораженной вены.
- Тяжесть в ногах.
- Отек ниже области прикрепления сгустка.
- Глянцевая или синюшная кожа.
- Часть объема крови из тромбированной вены направляется в поверхностные сосуды, которые становятся хорошо видимыми.
В течение первых двух суток после образования тромбоза глубоких вен голени или бедра симптомы выражены слабо. Как правило, это несильные боли в икроножной мышце, усиливающиеся во время движения и при пальпации. Отмечается незначительная отечность в нижней трети голени.
При подозрении на тромбоз проводятся тесты Ловенберга и Хоманса. Пациента просят согнуть стопу кверху. Подтверждением диагноза служит боль в голени. При сдавливании пораженной ноги тонометром при значениях АД 80/100 мм рт. ст. возникает боль. Болезненность при сдавливании здоровой конечности ощущается при значении АД 150/180 мм рт. ст.
Выраженность и локализация симптомов зависят от расположения тромбированного участка. Чем выше расположена зона поражения, тем сильнее проявляются цианоз, отечность и боль. При этом возрастает риск отрыва тромба и развития ТЭЛА.
При тромбировании бедренной вены отек локализован в области бедра, тромбирование на уровне подвздошной и бедренной вены (илеофеморальный тромбоз) сопровождается отеком всей конечности, начиная от паховой складки. Кожный покров пораженной конечности приобретает молочно-белый или синюшный цвет.
Развитие болезни зависит от расположения тромба. Илеофеморальный тромбоз развивается стремительно, появляются боли, затем нога отекает, меняется цвет кожи.
Тромбирование сосудов в нижней части голени проявляется несильными болями. Интенсивность боли во время движения и физической нагрузки увеличивается. Пораженная нога отекает ниже места локализации тромба, кожа бледнеет, становится глянцевой, позже приобретает выраженный синюшный оттенок. В течение нескольких суток после образования тромба проступают поверхностные вены.
Для большего понимания, что ждет пациента при игнорировании симптомов и признаков тромбоза глубоких вен нижних конечностей и отсутствия лечения, взгляните на фото:


Когда обращаться к врачу
Венозный тромбоз – коварное и смертельно опасное заболевание. Наиболее серьезный повод для визита к флебологу — повышенная свертываемость крови безотносительно травм, хирургических вмешательств, ранений и др.
Не стоит откладывать посещение врача и при появлении характерных болей в ногах на фоне одного или нескольких факторов риска развития тромбоза глубоких вен нижних конечностей. Настораживать должны и изменения цвета кожи, характерные для тромбирования вен.
Диагностика
 Основные методы диагностики поражения сосудов – дуплексное сканирование и анализ крови на Д-димер. Если у врача возникают сомнения в результатах дуплексного исследования или тромб располагается выше паховой складки, используется метод рентгеноконтрастной флебографии.
Основные методы диагностики поражения сосудов – дуплексное сканирование и анализ крови на Д-димер. Если у врача возникают сомнения в результатах дуплексного исследования или тромб располагается выше паховой складки, используется метод рентгеноконтрастной флебографии.
В венозное русло вводят рентгеноконтрастный препарат и делают обычный рентгеновский снимок. Этот метод дает более достоверные данные, чем ультразвуковое исследование и позволяет точно определить место локализации тромба.
Клиническая картина заболевания напоминает развитие других патологий, в том числе и не связанных с поражениями сосудов. Дифференциальная диагностика проводится с болезнью Бюргера, кистой Бейкера, острой эмболией подвздошно-бедренных артерий.
Причиной болей в икроножных мышцах могут быть невриты седалищного нерва различной этиологии. Боли неврологического происхождения имеют постоянный характер и зачастую сопровождаются нарушениями чувствительности, двигательных реакций или трофики тканей.
Клиническая картина, напоминающая поражения глубоких вен нижних конечностей, может развиваться при лимфостазе, артритах, миалгиях, миозите, травмах, сдавлении вен извне (включая опухолевые процессы), патологиях поверхностных вен, артериальной или венозной недостаточности и ряде других заболеваний.
При выявлении заболевания лечение начинают незамедлительно. В зависимости от особенностей конкретного клинического случая, тяжести состояния пациента и стадии развития заболевания лечение проводится амбулаторно или в стационаре хирургического отделения консервативно или оперативным методом.
Консервативная терапия
 При первичном выявлении тромбоза лечение длится до 6 месяцев, при рецидивах – до года и более. В остром периоде заболевания пациента помещают в стационар и назначают 10 дней постельного режима. Кровать в изножье приподнимается примерно на 20 градусов, для улучшения оттока крови из дистальных отделов конечностей.
При первичном выявлении тромбоза лечение длится до 6 месяцев, при рецидивах – до года и более. В остром периоде заболевания пациента помещают в стационар и назначают 10 дней постельного режима. Кровать в изножье приподнимается примерно на 20 градусов, для улучшения оттока крови из дистальных отделов конечностей.
Пациентам назначают гепариновую терапию, тромболитические и нестероидные противовоспалительные препараты. Тромболитики назначают на ранних стадиях развития патологии, пока нет риска фрагментации сгустков. В курс лечения включают препараты простагландинового ряда, глюкокортикоиды, антикоагулянты. При необходимости пораженная нога может быть иммобилизована, в ряде случаев пациентам назначается ношение компрессионного трикотажа.
Хирургическое лечение
Оперативному лечению подлежат случаи флотирующих тромбозов, т. е. таких, при которых существует большая вероятность отрыва тромба, а также полная закупорка просвета сосудов.
В практике хирургического лечения тромбированных вен применяют:
- Кава-фильтр. Устанавливается в нижней полой вене для улавливания оторвавшихся тромбов или их фрагментов и служит профилактикой закупорки сосудов.
- Пликация нижней полой вены. Стенку пораженного сосуда прошивают металлическими скрепками.
- Катетер Фогарти. Применяется для удаления слабо зафиксированных тромбов в течение первых пяти дней после образования сгустка.
- Тромбэктомия. Операция по удалению тромбов на ранних стадиях развития. При переходе тромбоза в воспаление вен, вызванного тромбом, тромбэктомия противопоказана.
Больше о методах лечения глубоких вен от тромбоза узнайте из отдельной публикации.
При своевременном адекватном лечении прогноз течения заболевания благоприятный. При отсутствии лечения примерно в 20% случаев приводят к тромбоэмболии легочной артерии, в 10-20% случаев ТЭЛА фиксируется летальный исход. Среди возможных осложнений нелеченого тромбоза вен – гангрена, инсульт, инфаркт миокарда. Недолеченный венозный тромбоз приводит к развитию ТЭЛА в течения трех месяцев примерно у половины пациентов.
Больше по теме смотрите на видео:
Как проявляется и лечится тромбоз нижних конечностей
Тромбоз нижних конечностей характеризуется поражением вен, когда в их просвете по ряду причин образуется сгусток крови (тромб). Патология может поражать как поверхностные, так и глубокие сосуды.
В любом случае это заболевание всегда связано с поражением вен: сначала происходит их изменение при варикозе, затем развивается запущенная форма в виде тромбофлебитов, а затем и тромбозов.
Но необязательно тромбоз возникает в воспаленных венах, он может появляться и в здоровых. В 70% случаев поражаются сосуды ног, особенно голени. В медицине, говоря о тромбозе, имеют в виду поражение глубоких вен (ТГВ), именно в них чаще всего формируются тромбы. Несмотря на бессимптомность, последствия болезни тяжелые. Тромбозы есть у каждого четвертого, а поражения ног — у каждого пятого жителя. В силу физиологии тромбоз в 5-6 раз чаще возникает у женщин. Тромб почти всегда вызывает воспалительную реакцию в месте своего появления. Это влечет к образованию новых тромбов.

В течение 3 лет люди, страдающие тромбозом, могут стать инвалидами в 35-70% случаев или получить осложнение в виде тромбоэмболии легочной артерии (ТЭЛА). В России ежегодно 240 000 человек заболевает тромбозом, а 60 000 болных в год умирает от этого заболевания. Каждую минуту этот диагноз ставится одному человеку (по данным ВОЗ). Следует напомнить, что образование тромба — это защитная реакция организма на какое-либо повреждение, не будь его — люди умирали бы от кровотечений даже при микро травмах. Тромбы состоят из тромбоцитов и коллагена и закупоривают поврежденный сосуд, не давая развиться кровотечению. При здоровых сосудах они самостоятельно рассасываются после заживления ран. Но при нарушении равновесия между свертывающей и противосвертывающей системами возникают проблемы.
Причины патологии
Причины тромбоза могут крыться в следующем:
- Наиболее частая причина — наследственность (слабость венозной стенки, плохая работа клапанов, варикоз).
- Опухолевые процессы. При них нарушается свертываемость крови, происходит ее сгущение, усиливается тромбообразование.
- Гормональные сбои при беременности, сахарном диабете, микседеме, женские половые гормоны (эстроген и прогестерон) тоже способствуют тромбообразованию.
- Ожирение. При метаболическом синдроме образуется аналог эстрогена — лептин, он способствует появлению тромбов.
- Различные травмы, переломы и операции с кровотечением вызывают повышенный уровень тромбопластина, он сгущает кровь, ускоряя образование тромбов.
- Парезы и параличи ног. Мышечная атрофия замедляет венозный кровоток, тромбоциты склеиваются.
- Септические состояния: заражения крови, ожоги, гнойные процессы, остеомиелиты, туберкулез — при них образуются токсины, которые способствуют образованию тромботических масс.

- курение;
- гиподинамия;
- беременность;
- пожилой возраст;
- сахарный диабет;
- сверхтяжелые нагрузки;
- длительные авиа перелеты;
- заболевания сердечно-сосудистой системы;
- долгий период реабилитации с соблюдением постельного режима;
- прием некоторых препаратов, влияющих на свертываемость крови;
- неподвижные виды работ, связанные с отсутствием активного перемещения.
Механизм развития
Базовые принципы образования тромбов имеют название триады Р. Вирхова, по имени немецкого врача, который их сформулировал:
- Сначала повреждается внутренняя стенка вены, точнее ее эндотелий — альтерация.
- Усиление свертываемости крови. Выделяется вещество, ускоряющее склеивание тромбоцитов в сгусток.
- Нарушение и замедление кровотока благоприятствует тромбообразованию.
Основная причина тромбоза — повышенная свертываемость крови, если она продолжается длительное время, риск тромбов увеличивается многократно.
 Тромбоз вен
Тромбоз вен
Что такое тромбоз сосудов нижних конечностей по своей сути? Тромбоз вен — это более тяжелая ступень, на которую переходит варикоз при отсутствии лечения. В результате постепенного уплотнения сосудов и развития в них воспаления в дальнейшем появляется тромбофлебит глубоких вен нижних конечностей. Симптомы его сначала почти не отличаются от варикоза, сосуды сужаются, ток крови замедляется, что приводит к образованию тромбов, и, как следствие, возникает тромбоз. В результате кровоток может нарушиться местно, или затронуть всю систему сосудов.
Классификация тромбозов
По прикреплению бляшки к стенке тромбоз может быть:
- пристеночный — тромб крепится к стенке, кровотоку не мешает, менее опасен;
- окклюзионный — вена полностью перекрыта;
- смешанный — сгусток крови перемещается вверх и вниз по вене;
- флотирующий — тромб, который идет вдоль стенки, его верхушка плавает в просвете вены, легко способен отрываться и попадать в мелкие сосуды, закупоривая их;
- мультифокальный тромбоз — тромбы появляются в любых местах.
Различают также определенные виды тромбоза в самих нижних конечностях: поражение поверхностных и глубоких вен, тромбозы артерий ног, илеофеморальный тромбоз ног.
Симптоматические проявления
В большинстве случаев заболевание протекает бессимптомно, диагноз выявляется на поздних этапах наличии осложнений. При патологии нижних конечностей признаки тромбоза у половины больных выявляются как классические, то есть проявляются внезапно, но часто размыты. Сначала это может быть тяжесть в ногах, гиперемия, чувство жара, боли по ходу пораженной вены, особенно при физической нагрузке, часто распирающего характера. Возможно повышение температуры до 39ºС, ночные судороги.
 Больная нога на ощупь горячая, при пальпации болезненная, немного позже она начинает отекать, кожа ниже тромбоза бледнеет, начинает блестеть, синеет. Под кожей проступают увеличенные в виде шнура вены: они уплотнены, синего цвета, окружены синей сеточкой мелких сосудов, болят, причем на любую перемену погоды. Подъем по утрам и ночью становится мучительно тяжелым: сразу встать на ступни невозможно из-за боли. Нужно размяться и походить, чтобы разогнать кровоток. К вечеру тяжесть в ногах опять нарастает, появляются распирающие, давящие, ноющие и дергающие боли.
Больная нога на ощупь горячая, при пальпации болезненная, немного позже она начинает отекать, кожа ниже тромбоза бледнеет, начинает блестеть, синеет. Под кожей проступают увеличенные в виде шнура вены: они уплотнены, синего цвета, окружены синей сеточкой мелких сосудов, болят, причем на любую перемену погоды. Подъем по утрам и ночью становится мучительно тяжелым: сразу встать на ступни невозможно из-за боли. Нужно размяться и походить, чтобы разогнать кровоток. К вечеру тяжесть в ногах опять нарастает, появляются распирающие, давящие, ноющие и дергающие боли.
Часты парестезии голени (чувство онемения и «мурашек»). Из-за выраженной отечности ноги кажутся увеличенными в объеме, чувствительность больной ноги снижена. На пораженной стороне кожа истончена. При ходьбе по лестнице и даже по ровной поверхности боли усиливаются.
Для диагностики проводят специальные функциональные тесты для определения ТГВ:
- тест Хоманса — при сгибании стопы в голени появляется болезненность;
- тест Ловенберга — при сжимании голени манжетой тонометра проявление боли в пораженной ноге заметно уже на отметке 80/100 мм рт.ст., а в здоровой ноге даже при 150 мм рт.ст боли нет.
Если тромбоз развивается в бедренных артериях, то признаки заболевания выражены сильнее. Чаще поражается икроножная мышца нижней конечности, появляется внезапная отечность лодыжки и мнимое расширение мышц голени. Часто бывает, что болит здоровая нога вместо больной.
 Отёчность ног
Отёчность ног
Тромбоз чаще поражает левую ногу. При этом идет частичное восстановление кровотока за счет коллатералей, поэтому симптомы проявляются не сразу. При тромбозе бедренной вены симптомы те же, но локализация их выше, и они более резко выражены.
Высокие тромбы более опасны в плане эмболии. Если поражены бедренные и подвздошные вены, развивается илеофеморальный тромбоз. Он особенно часто вызывает ТЭЛА. При этом типе заболевания первые признаки появляются внезапно и резко: паховая складка сглаживается, ткани голени напряженные, кожа глянцевая, венозная сеть усиливается за счет развития коллатералей, развивается отек на ноге: от стоп до паха.
Боли при этом распирающие, может отмечаться температура. Для патологии характерно изменение цвета кожи ног:
- Он может стать молочно-белым, появляется при спазмах мелких артериол. Начало процесса при этом внезапное и бурное, боли острые, резкие, отмечается онемение и похолодание ноги, отек нарастает, пальцы на ногах теряют свою чувствительность, пульсация артерий пропадает
- Синюшный цвет возникает из-за переполненных мелких капилляров (болезнь Грегуара). При этом нет пульсации артерий на пораженной стороне, боли в ноге резкие, рвущие, очень сильные. Вся нога отекшая, кожа темно-синего или черного цвета, на ней могут появиться геморрагические пузыри. При полной закупорке вены развивается гангрена. Артериальный тромбоз возникает при проникновении тромба из вены при его миграции, при атеросклерозе, травмировании артерий. В своем развитии симптомы тромбоза нижних конечностей при поражении артерий проходят несколько стадий: от болей, снижения чувствительности до полного обездвиживания.
Диагностические мероприятия
Для подтверждения диагноза ТГВ проводят:
 Дуплексное сканирование
Дуплексное сканирование
- Рентгеноконтрастную флебографию — самый точный способ выявления тромбоза. Данный метод точно определяет все проблемы при наличии флотирующего тромба
- Радионуклидное сканирование — введение в вену стопы особого радиоактивного вещества, которое накапливается в тромбах, и эти зоны выглядят как отсутствующие.
- Импедансная плетизмография определяется скоростью кровенаполнения вен голени и увеличением их объема по изменению электрического сопротивления тканей.
- Золотой стандарт диагностики — ультразвуковое допплеровское исследование и дуплексное сканирование. Подобные методы исследования позволяют определить локализацию и вид тромба, его подвижность и протяженность, оценить степень сужения вен, характер прикрепления сгустка к стенке вены.
- При проведении КТ и МРТ флебографии определяются все участки с тромбами и нарушенным наполнением вен — с них сигнал не поступает.
Проводятся различные функциональные пробы для подтверждения диагноза: симптом Хоманса, Мозеса, Ловенберга, Лискера, Лувеля, маршевая проба и др. При подозрении на ТЭЛА проводят рентген легких с радиоактивным маркером.
Возможные осложнения
Указанные осложнения приведены не для устрашения, а как напоминание о том, что лечить тромбоз следует обязательно, лучше всего на ранних стадиях, и только под контролем врача. Опасность создает флотирующий тромб с развитием ТЭЛА и летальным исходом. Если закупориваются мелкие ответвления arteriae pulmonalis, развивается ДН и геморрагический инфаркт легкого. В других случаях возникает хроническая венозная недостаточность. Иногда окклюзионный тромбоз при отсутствии лечения может осложниться гангреной ног, возможно абсцедирование вен при гнойном расплавлении тромба.

Необходимое лечение
Многие полагают, что лечение тромбоза нижних конечностей сходно с терапией варикоза. Это неверно в корне: при варикозе тромбов нет, и здесь возможно применение мазей, массажей, компрессов, примочек, при наличии тромба это бесполезно.
Лечение при тромбозе только комплексное:
- использование антикоагулянтов, причем тромболитики могут вводиться прямо в вену;
- применение радикальных методов — удаление тромбов при помощи хирургических операций — тромбэктомия или установление в вене кава-фильтров.
Кава-фильтр создает барьер для мигрирующих тромбов и не пускает их дальше, являясь ловушкой. Их установление особенно показано тем, кому нельзя принимать антикоагулянты.
Хирургические методы применяют в следующих случаях:
- при угрозе ТЭЛА;
- при восходящем тромбофлебите;
- при расплавлении тромба гнойным экссудатом;
- при наличии флотирующих тромбов, когда консервативное лечение не эффективно;
После проведенной операции нужно как можно быстрее начать ходить, чтобы предотвратить повторное возникновение тромбов. Решение о том, как лечить тромбоз в каждом случае, решается врачом совместно с хирургами.
 Гепарин
Гепарин
Главная цель консервативного лечения — предупредить последующее тромбообразование, снять воспаление, а также улучшить микроциркуляцию. Для этого назначают антикоагулянты прямого действия, особенно часто это Гепарин. Кроме этого, применяют пролонгированные антикоагулянты — Фраксипарин, Клексан. Назначают ангиопротекторы для улучшения микроциркуляции — Пентоксифиллин, Флекситал, Трентал. В качестве тромболитиков вводят ферментные вещества — Урокиназа, Стрептокиназа.
Для улучшения реологических свойств крови применяют Реосорбилакт, Реополиглюкин. Эти лечебные растворы улучшают микроциркуляцию крови, уменьшая ее вязкость и способность к сгусткообразованию. Противовоспалительные медикаменты (Вольтарен, Индометацин, Аспирин) уменьшают болевые проявления, разжижают кровь, снимают отек и воспалительные процессы. Лекарственная терапия дополняется эластичными бинтованиями.
Профилактические мероприятия
В профилактических целях необходимо следующее:
- отказ от курения;
- контроль сахара и холестерина крови;
- эластичное бинтование;
- исключение приема оральных контрацептивов;
- ношение удобной обуви с высотой каблука не более 3-4 см, сюда же можно отнести умеренные физические нагрузки;
- ежедневные прогулки не менее 30 минут в день;
- прием антикоагулянтов;
- соблюдение режима дня.
Все действия должен контролировать лечащий врач. Запускать болезнь нельзя — это грозит опасными последствиями.
Тромбоз глубоких вен нижних конечностей: симптомы, лечение, профилактика
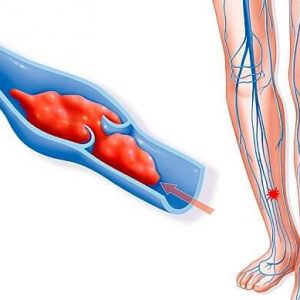 Тромбоз вен характеризуется появлением кровяного сгустка (тромба) в венозном просвете. Тромб вызывает нарушение кровообращения, меняет структуру и размеры вен. Тромбозом может протекать без жалоб, в 20% случаев появляется боль и ограничение движения в больной конечности.
Тромбоз вен характеризуется появлением кровяного сгустка (тромба) в венозном просвете. Тромб вызывает нарушение кровообращения, меняет структуру и размеры вен. Тромбозом может протекать без жалоб, в 20% случаев появляется боль и ограничение движения в больной конечности.
Опасность тромбоза
Обратите внимание: осложнения тромбоза могут быть опасным для жизни.
Примерно 25% населения страдает разнообразными тромбозами. Больше патология вен распространена у женщин (в 5-6 раз чаще, чем у мужчин). Неконтролируемый приём медицинских лекарств, излишний вес, экологические факторы способствуют развитию заболевания.
Чаще всего тромбоз поражает вены ног. Венозная сеть нижних конечностей состоит из двух отделов – поверхностной и глубокой. Процессы, происходящие с поверхностными венами, мы можем видеть визуально. А вот патология вен нижних конечностей часто остаётся нераспознанной, ввиду своей внешней недоступности.
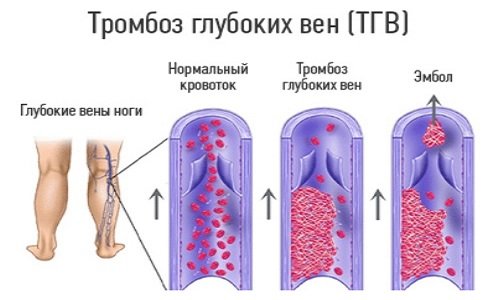
Большинство тромбозов вен нижних конечностей происходит именно в глубоком отделе. Тромб формируется за несколько дней и непрочно прикрепляется к стенке вены. Именно в этот момент он может оторваться и перемещаться по сосудистому руслу организма, вызвав закупорку практически любого отдела кровеносной системы.
Причины тромбоза вен нижних конечностей
Наиболее частыми причинами тромбоза становятся:
- наследственные и врождённые заболевания сосудов – слабость стенки вен, недостаточная функциональность венозных клапанов, расширение вен (варикоз), свищи (шунты между артериями и венами, приводящие к забросу в вены артериальной крови);
- опухолевые процессы – вызывающие увеличение свёртываемости крови, сгущение и тромбообразование;
- гормональный фактор – нарушение функций экзогенных и эндогенных желёз, гормональный сбой при беременности, гормонотерапия. Женские половые гормоны (прогестерон и эстроген) способствуют образованию кровяных сгустков;
- избыточный вес тела – при ожирении в организме в большом количестве образуется аналог женских половых гормонов – лептин, вызывающий повышенную адгезию (склеиваемость) тромбоцитов, что влияет на свёртываемость крови и способствует тромбообразованию;
- травмы с кровотечением, переломы и оперативные вмешательства – приводят к усиленному образованию тканевого тромбопластина, вызывающего сгущение крови и тромботическую настороженность;
- парезы и параличи ног – нарушение физиологической иннервации и мышечная неподвижность с атрофией вызывают замедление и нарушение кровотока в венах, что приводит к образованию тромбов;
- тяжёлые инфекционные процессы – септические состояния (общее заражение крови), объёмные гнойные процессы, ожоги большой поверхности тела, выраженные воспаления лёгких. Микроорганизмы выделяют токсины, способствующие образованию тромботических масс;
 К причинам образования тромбов присоединяются способствующие факторы:
К причинам образования тромбов присоединяются способствующие факторы:
- пожилой возраст;
- малоподвижный образ жизни и работы (офисные работники);
- сверхтяжёлые нагрузки;
- ожирение;
- злоупотребление алкоголем и курением.
Как возникает тромб (механизм развития)
Наиболее распространённой теорией тромбообразования является триада Вирхова.
Она состоит из трёх основных механизмов развития тромботического процесса:
- Повреждение (альтерация) стенки вены. Травматический разрыв эндотелия (внутреннего слоя) вены, механическое сдавление или растягивание создаёт условия для образования тромба.
- Усиление свёртываемости крови. Выделение в кровяное русло тканевого тромбопластина, тромбина и других факторов свёртывания приводит к слипчивости клеток крови и дополнительному образованию веществ, способствующих этому процессу.
- Нарушение динамических процессов прохождения крови. Длительный постельный режим, вынужденное неподвижное состояние, холестериновые образования (бляшки) в сосудах способствуют нарушению нормального протекания крови по сосуду. Образующийся «вихреобразный» поток также благоприятствует условиям для тромбообразования.
Симптомы тромбоза глубоких вен конечностей

При образовании тромба пациенты отмечают:
- нарастающую к вечеру тяжесть в ногах,
- распирающие, давящие, ноющие и дёргающие боли к концу дня;
- парестезии голени (чувство онемения и «мурашек»);
- выраженная отёчность и увеличение объёма нижних конечностей;
- бледность и синюшность кожи, истончение кожи;
- при воспалении вен (флебите) местное и общее повышение температуры.
При осмотре врач определяет:
- глянцевый оттенок кожи;
- отёчность и нарушение чувствительности голени;
- усиленный рисунок и кровенаполнение поверхностных вен голени (за счёт оттока крови по коллатералям из глубоких вен);
- более низкую температуру больной ноги, в сравнении со здоровой.
Диагностика и пробы
Для подтверждения диагноза тромбоза глубоких вен конечностей проводят контрастное рентгенологическое исследование венозных сосудов – флебографию.
На флебограмме чётко определяются признаки тромбоза вен:
- «обрубленная вена» — обрыв поступления контраста в поражённом участке;
- выраженное уменьшение просвета вены;
- «шероховатая» внутренняя поверхность сосуда в результате образования холестериновых бляшек;
- неокрашиваемые образования, сращенные со стенками вен (тромбы).
Ультразвуковая доплерография – позволяет оценить свойства движения крови по венам, за счёт отражения ультразвуковых волн от клеток крови. Атравматичный метод диагностики с 90% достоверностью. При доплерографии измеряется скорость прохождения крови, объём кровотока, разница этих показателей на симметричных конечностях.
Информативной значимостью обладают специфические признаки функциональных проб:
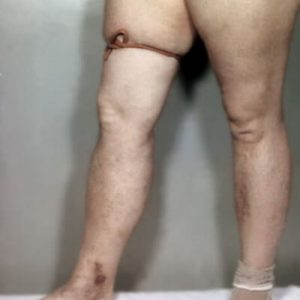 симптом Хоманса – положение пациента на спине с полусогнутыми в коленях ногами. Врач проводит пассивное сгибание стопы. В случае появления болей и неприятных ощущений в икроножной мышце можно сделать вывод о наличии тромба;
симптом Хоманса – положение пациента на спине с полусогнутыми в коленях ногами. Врач проводит пассивное сгибание стопы. В случае появления болей и неприятных ощущений в икроножной мышце можно сделать вывод о наличии тромба;- проба Мозеса – проводится в два этапа: — при сдавливании голени в направлении спереди назад. Второй этап – сдавливание голени в боковом направлении. Если имеется тромбоз глубоких вен, то боль проявляет себя только в первом случае;
- проба Ловенберга – наложение манжеты сфигмоманометра в средней части голени и повышение в ней давления до 150 мм рт. ст. вызывает боль ниже манжеты в мышцах голени, что свидетельствует о тромбозе;
- признак Лискера – при простукивании поверхности гребня большеберцовой кости спереди возникает боль в кости. Это свидетельствует в пользу тромбоза;
- признак Лувеля – появление, или усиление боли в голени при кашле, или чихании;
- маршевая проба – от пальцев ног до паха пациента накладывается непрерывными турами эластичный бинт. Больного просят в течение нескольких минут ходить. Затем бинт снимают. При возникновении болей и видимых расширенных подкожных вен делается вывод об имеющемся тромбозе;
- проба Пратта – 1 – лёжа измеряется окружность голени, затем нога приподнимается и массажными движениями рук исследующий опорожняет поверхностные вены голени. На ногу накладывается эластичный бинт (от пальцев вверх). После нескольких минут хождения пациента бинт снимается. При появлении боли и неприятных ощущений, а также увеличении объёма голени возникает подозрение на тромбоз;
- проба Мэйо-Пратта – в положении лёжа на ровной поверхности под ноги пациента подкладывается валик. Специалист опорожняет массажем поверхностные вены и накладывает жгут в верхней части бедра. С наложенным жгутом больному предлагается ходьба около получаса. При появлении резких болей в голени и ощущения распирания можно говорить о тромбозе.
Исследование дополняют сфигмографией, кожной термометрией, флеботонометрией, радиоизотопными методиками.
Лечение тромбоза глубоких вен конечностей
В лёгких случаях допускается амбулаторное лечение. Но в любом случае с постельным режимом длительностью до 2 недель.
Консервативное лечение
Основу его составляют несколько специфических групп препаратов:
 антикоагулянты прямого действия – чаще всего используется Гепарин. Лечебный механизм основан на «разжижении» крови за счёт снижения функционирования тромбина и усилении выработки антитромбина. Дозы Гепарина подбираются врачом индивидуально. Вводится он в инъекционной форме. Применяются современные пролонгированные (с удлинённым действием) формы – Клексан, Фраксипарин;
антикоагулянты прямого действия – чаще всего используется Гепарин. Лечебный механизм основан на «разжижении» крови за счёт снижения функционирования тромбина и усилении выработки антитромбина. Дозы Гепарина подбираются врачом индивидуально. Вводится он в инъекционной форме. Применяются современные пролонгированные (с удлинённым действием) формы – Клексан, Фраксипарин;- антикоагулянты непрямого действия – Варфарин, Кумадин. Эти медикаменты препятствуют образованию тромбина, подавляя предшествующую ему форму – протромбин. Данные лекарства назначаются под внимательным наблюдением медицинского персонала, для избежания возможных осложнений в виде кровотечений;
- ферментные вещества, обладающие тромболитическими свойствами – Стрептокиназа, Урокеназа. Обладают способностью хорошего растворения образовавшихся тромбов и сдерживания дальнейшей свёртываемости крови. Вводятся в стационарных условиях в виде капельных растворов.
- препараты, улучшающие реологические свойства крови – Реосорбилакт, Реополиглюкин и т.д.) Эти лечебные растворы улучшают микроциркуляцию крови, уменьшая её вязкость и способность к сгусткообразованию. Вводятся в виде капельных вливаний в количествах от 200 до 1000 мл, иногда больше;
- противовоспалительные медикаменты – Вольтарен, Индометацин, Аспирин и т.д. обладают способностью уменьшать болевые проявления, разжижать кровь, снимать отёк и воспалительные процессы. Назначают в качестве таблеток и инъекционных форм.
Лекарственная терапия дополняется бинтованием больной конечности эластичным бинтом. Важно соблюдать правильную методику – бинт накладывается в положении лёжа, при спавшихся венах, турами от пальцев ног и выше.
Обратите внимание: вместо бинтов можно использовать специальное компрессионное белье (чулки, гольфы). Размер и степень компрессии подбирается врачом. Одевать белье необходимо в кровати, перед подъёмом и снимать, когда есть возможность лечь.
Хирургическое лечение тромбоза
Операция назначается если:
 при развитии выраженного воспаления вен – тромбофлебита;
при развитии выраженного воспаления вен – тромбофлебита;- при вероятности отрыва тромба и опасности развития тромбоэмболии лёгочной артерии (ТЭЛА);
- распространении тромботического процесса;
- тромб не фиксируется к стенке сосуда (флотация).
Операция противопоказана при:
- наличии острой фазы процесса;
- в случае декомпенсированных заболеваний сердца и органов дыхания;
- острых фазах инфекций.
Методики оперативного лечения тромбоза
Современной медицине известно большое разнообразие авторских методик при лечении тромбоза вен нижних конечностей. Наша задача ознакомиться с основными.
Тромбэктомия
Наиболее часто применяемые методики операций, задача которых – удалить имеющийся свежий (до 7 суток) тромб, восстановить нормальную циркуляцию крови по сосуду, или через коллатерали.
Операция Троянова–Тренделенбурга
Через разрез в паху выделяется большая подкожная вена, которую разными способами можно ушить, или закрепить специальными скрепками, пропускающими кровь, но фиксирующими оторвавшиеся тромбы.
Установка фильтров
Специальные зонтиковидные фильтры вшивают в полость нижней полой вены. Таким образов создаётся препятствие распространения по кровотоку тромбов и попадание их в важные сосуды.
Методы народной медицины в лечении тромбоза вен нижних конечностей
Для облегчения состояния и препятствия развития и распространения тромба рекомендуется для домашнего лечения:
- сок репчатого лука с мёдом (сок смешать с медов в равных пропорциях, настоять 3 суток и выдержать 10 дней в холодильнике). Принимать по столовой ложке трижды в день. Эффект обусловлен наличием природных антикоагулянтов;
- настойка белой акации – содержит гликозиды и масла, обладающие способностью разжижать кровь. Настойкой растирать кожу над тромбозом и принимать по 5 капель внутрь 3 раза в сутки. Курс лечения – месяц;
- отвар шишек хмеля. Принимать по полстакана 4 раза в день в течение месяца.
Особенности питания и диета
При имеющемся лишнем весе от него необходимо избавиться. В рационе должно быть достаточно витаминизированной пищи. Предпочтение необходимо отдавать фруктам и овощам, способствующим укреплению стенки сосудов, – шиповнику, капусте, укропу, чесноку, арбузам, щавелю.
Полезны продукты, содержащие медь, – морепродукты. Медь служит источником материала для эластина, входящего в состав стенки вен.
Важно: ограничить – алкоголь, избыток жиров, шоколад и кофе, майонез.
Профилактика тромбоза вен нижних конечностей
В качестве профилактических мер важен двигательный режим, оздоровительный бег, длительные пешие прогулки являются естественными способами предотвращения заболеваний вен.
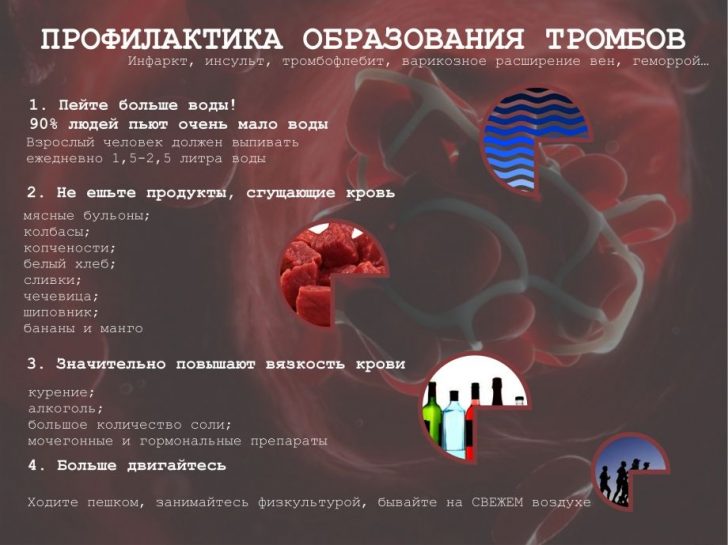
Регулярное обливание и купание в холодной воде длительностью несколько минут значительно уменьшают опасность развития заболеваний сосудов. Отказ от курения и алкоголя также благоприятны для здоровья вен.
При появлении признаков варикозного расширения вен – раннее обращение к врачу и выполнение всех рекомендаций будет препятствовать прогрессу болезни и появлению осложнений.
19,882 просмотров всего, 2 просмотров сегодня
Источники: http://oserdce.com/sosudy/trombozy/simptomy-i-lechenie-nog.html, http://sosudoved.ru/krov/kak-projavljaetsja-i-lechitsja-tromboz-nizhnih-konechnostej.html, http://okeydoc.ru/tromboz-glubokix-ven-nizhnix-konechnostej/

