Тромбоз печеночной артерии это
Нюансы протекания тромбоза печеночных вен
Тромбоз печени представляет собой процесс нарушения оттока крови, в результате частичного или полного перекрывания сосудистой полости. Болезнь сопровождается образованием кровяного сгустка на фоне повышенной свертываемости крови.
К развитию заболевания наиболее склонны люди зрелого возраста. Это связано с развитием возрастных изменений и большого количества сопутствующих патологий. В запущенном состоянии заболевание представляет реальную угрозу для жизни пациента, поскольку прекращается функционирование печени.
В статье расскажем:
Особенности заболевания

Тромбоз печени очень серьезное заболевание, который требует немедленного лечения
Воротная (портальная) вена обеспечивает поступление крови от печени к другим органам брюшной полости. Она представляет собой кровеносный сосуд, длина которого составляет 5–7 см, а диаметр не превышает 2 см. Портальная вена отличается множественным разветвлением сосудов в области печени.
Она отвечает за детоксикацию крови и функционирование пищеварительной системы в целом. Любые патологии, касающиеся этой вены, оставляют отпечаток на работе организма.
Тромбоз печени – серьезное заболевание, характеризующееся закупоркой сосуда кровяным сгустком. Из-за нарушенного кровообращения орган не получает необходимое количество питательных веществ, что постепенно приводит к его некрозу.
Факторы возникновения
Тромбоз печеночной вены возникает под воздействием внешних и внутренних факторов. Иногда появлению болезни способствует их совокупность. К причинам патологического процесса относят следующее:
- нарушение свертываемости крови;
- опухолевые процессы;
- красная волчанка;
- период вынашивания ребенка;
- травмирование брюшной полости;
- миелопролиферативные поражения;
- наследственная предрасположенность.
Симптоматика болезни

К симптому заболевания можно отнести аномальное увеличение объема живота
Тромбоз печеночной вены на начальном этапе способен протекать в скрытой форме. Но в дальнейшем появляются достаточно выраженные признаки и проявления, к которым относят:
- желтуха;
- аномальное увеличение объема живота;
- сильный болевой синдром в области брюшной полости;
- печеночная энцефалопатия;
- кровотечения из пищевода.
Формы тромбоза
Тромбоз печеночной вены классифицируют, в зависимости от локального расположения тромба и характера протекания заболевания. Выделяют острую и хроническую формы патологического процесса в печени.
В первом случае симптомы более выражены, болезнь при этом развивается стремительно. При хронической форме заболевания симптоматика смазана. Может наблюдаться незначительное увеличение температуры тела, снижение аппетита, общая слабость и боль в животе тупого характера.
В зависимости от местонахождения сгустка, тромбоз бывает:
- терминальный (внутри печени);
- трункулярный (в области венозного ствола);
- корешковый (изначально локализуется в селезенке или желудке, а затем переходит на портальную вену).
Диагностика заболевания

УЗИ с допплерографией считается самым действенны методом диагностики
Диагностика тромбоза печеночной артерии осуществляется после сбора анамнеза. Из-за сложности постановки диагноза на основе визуального осмотра, самым действенны методом диагностики является УЗИ с допплерографией.
Оно помогает выявить, есть ли заболевание с огромной долей вероятности. В рамках обследования удается обнаружить тромбы в сосудах печени.
Еще один эффективный способ диагностики тромбоза — это ангиография. В сосуды печени помещается катетер со особым веществом и проводится серия рентгеновских снимков. Нередко совместно со специальным раствором вводятся медикаменты, способные не только обнаружить, но и удалить тромб.
Лечение недуга
Главная задача лечебной терапии – обеспечить прохождение крови по сосудам и устранить кровяной сгусток. С этой целью применяют лекарственные препараты и хирургическое вмешательство. Использование лекарственных средств облегчает жизнь пациента только на определенный промежуток времени. Чтобы полностью избавиться от проблемы, следует провести операцию.
Категории препаратов, использующихся во время лечения:
- Антикоагулянты (Гепарин, Фениндион, Аценокумарол). Предотвращают появление тромбов, оказывая разжижающее воздействие на кровь.
- Тромболитики (Стрептодеказ, Фибринолизин, Урокиназа). Удаляют образовавшийся тромб.
- Витамины. Способствуют улучшению печеночного метаболизма.
Осложнения и прогноз патологии
Если не лечить болезнь, повышается риск возникновения нежелательных последствий. Предотвратить их появление позволит своевременное обращение к медикам. К самым распространенным осложнениям относят:
- инфаркт кишечника;
- фиброз;
- цирроз;
- гнойный перитонит;
- смертельный исход;
- некроз тканей;
- печеночная кома.
Профилактика

Врачи советуют питаться правильно
Благоприятный исход возможен при своевременном обращении к доктору. Лечебная терапия на том этапе, когда организм способен сопротивляться заболеванию, более эффективна. Для предупреждения тромбоза печени необходимо перейти на правильное питание, отказаться от вредных привычек, поддерживать свертываемость крови на уровне нормы, вести активную жизнь и проходить регулярные обследования.
Тромбоз печени способен не только ухудшить качество жизни пациента, но и привести к инвалидности. Опасность заболевания заключается в недостаточно выраженных симптомах. Вовремя обнаружить заболевание поможет лишь чрезмерная бдительность и профилактические визиты к врачу.
Тромбоз печеночной артерии
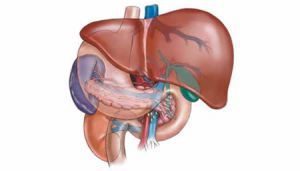
Тромбоз и эмболия печеночной артерии — крайне редкие заболевания.
По данным, на 1146 случаев тромбоза различных сосудистых областей тромбы в печеночных артериях были обнаружены всего лишь в трех, а из 963 случаев эмболии лишь в двух они локализовались в почечной артерии. Обобщая значительный материал, врачи могли привести всего лишь 17 случаев некротических изменений печени в связи с тромбозом или эмболии печеночной артерии. По литературным данным за многие годы могли описать только 20 случаев подобного заболевания, причем в большинстве случаев инфаркт печени возникал в связи с эмболией, а не с тромбозом. Источником эмболов чаще всего бывает внутрисердечный тромбоз, связанный с эндокардитом, инфарктом миокарда и с ревматическим митральным пороком сердца. Окклюзия основного ствола печеночной артерии приводит, как это и наблюдается при ее ошибочной перевязке, к смерти больного в течение 24 часов при явлениях печеночной комы. При закрытии ветвей печеночной артерии развивается инфаркт печени, проявляющийся клинически внезапной острой болью в правом подреберье. Среди симптомов инфаркта печени отмечает рвоту, боль в правом подреберье, метеоризм, лихорадку и желтуху. Желтуха обычно выражена незначительно.
Нередко в правом подреберье появляется напряжение брюшной стенки, что наряду с вышеперечисленными симптомами может симулировать приступ желчнокаменной болезни.
В более тяжелых случаях, при значительном поражении печеночной ткани, могут присоединяться анурия, асцит, перитонит. Характерно появление лейкоцитоза. В некоторых случаях наблюдается геморрагический диатез со снижением содержания протромбина в крови. При поражении мелких ветвей печеночной артерии или при достаточно развитом коллатеральном кровообращении тромбоз или эмболия не ведет к значительным изменениям печени и клинически проявляются лишь приступом болей в правом подреберье. Этим можно объяснить отсутствие инфаркта печени в случае тромбоза атеросклеротически измененной печеночной артерии. В литературе, дискутируется вопрос о возможности развития цирротических изменений в печени в связи с нарушением кровообращения в системе печеночной артерии. Теоретически можно представить развитие мелких очагов некроза в печеночной ткани в связи с окклюзией отдельных ветвей печеночной артерии и последующим развитием Рубцовых изменений. Однако подобный механизм возникновения цирроза еще мало изучен и требует дальнейших экспериментальных исследований и клинических наблюдений.
Синдром Бадда-Киари, тромбоз вен печени и печеночное кровоснабжение

Название болезни – синдром Бадда-Киари — исходит от имен авторов, описавших ее (английский врач Бадд в 1845 и патолог Киари из Австрии в 1899). «Гуляющий» по кровеносному руслу тромб может задержаться в любом кровеносном сосуде человеческого организма. Вены печени – не исключение, однако, чтобы понять происходящие в печени события, связанные с закупоркой ее венозного сосуда, следует несколько остановиться на печеночном кровообращении.
Движение крови в печени
Кровообращение в печени может быть представлено тремя системами:
- Системой, обеспечивающей приток крови к долькам;
- Системой сосудов, предназначенных для циркуляции крови внутри долек;
- Системой, благодаря которой кровь благополучно покидает дольки.
Приносящий тракт включает воротную (портальную) вену, собирающую кровь от органов брюшной полости, и печеночную артерию, доставляющую кровь из аорты, которые внутри печени разветвляются на более мелкие вены и артерии. Они пронизывают доли (долевые), сегменты (сегментарные), проходят между долек (междольковые) и вокруг них. Берущие начало от вокругдольковых артерий и вен мелкие сосуды печени заходят внутрь дольки и образуют там внутридольковые синусоидные капилляры, располагающиеся между балками клеток печени (гепатоцитов). Текущая по синусоидам смешанная кровь попадает в центральную вену, которую каждая долька имеет внутри себя. Там кровь становится венозной и направляется в собирательные, затем в печеночные вены, которые, выходя из печени, впадают в нижнюю полую вену. Так происходит отток.

По всему протяжению кровеносных сосудов идут желчные протоки, имеющие аналогичные названия и составляющие совместно с ветвями воротной вены и печеночной артерии так называемые триады или портальный тракт. Портальная вена печени, принося кровь от желудка, кишечника, поджелудочной железы, некоторым образом участвует в детоксикации, так как доставляет поступившие в кровь вещества из этих органов для их дальнейшей переработки и обезвреживания. Печеночная артерия обеспечивает питание самого органа.
Размеры воротной вены печени в норме не должны превышать 14 мм в диаметре, однако нормальным считается диаметр от 8 до 10 мм при длине сосуда в 60-80 мм.
Этот показатель меняется в случае происходящих патологических процессов в органе и при заболеваниях сосудов печени, что наблюдается при так называемой портальной гипертензии. Например, она развивается ввиду тромбоза печеночных вен (синдром Бадда-Киари) и нарушения оттока крови в результате этого, что сопровождается повышением давления в венозном русле и расширением воротной вены печени. Размеры крупных венозных сосудов (правая, левая, средняя вены), осуществляющих транспортировку крови из органа, несколько ниже (до 10 мм), нормой для них считается диаметр в 0,5-0,8 мм. При повышении значений этого показателя (ультразвуковое исследование) принято говорить о расширении печеночных вен.
Патологические изменения сосудов печени, способствующие развитию синдрома Бадда-Киари
Повышенное давление крови на сосудистую стенку и венозный застой в брюшной полости приносят не только увеличение размеров портальной вены печени, но и влекут появление следующих симптомов, указывающих на ее фиброз:
- Печень начинает выходить за край реберной дуги, иногда увеличиваясь до значительных размеров;
- В брюшной полости скапливается жидкость, развивается асцит;
- Параллельно этим процессам идет увеличение селезенки (спленомегалия);
- Наблюдается варикозное расширение вен передней брюшной стенки, геморроидальных вен и венозных сосудов нижней трети пищевода.
 Под уплотнением сосудов печени, в первую очередь, подразумевают патологические изменения стенок синусоидных капилляров. В условиях гипоксии (недостатка кислорода), главной причиной которой является венозный застой, в стенках синусоидов начинают образовываться и откладываться коллагеновые волокна. По этой причине происходит исчезновение фенестр (отверстий), через которые осуществляется обмен между гепатоцитами и кровью. Сосудистые стенки становятся плотными и непроницаемыми, что приводит к формированию печеночной недостаточности.
Под уплотнением сосудов печени, в первую очередь, подразумевают патологические изменения стенок синусоидных капилляров. В условиях гипоксии (недостатка кислорода), главной причиной которой является венозный застой, в стенках синусоидов начинают образовываться и откладываться коллагеновые волокна. По этой причине происходит исчезновение фенестр (отверстий), через которые осуществляется обмен между гепатоцитами и кровью. Сосудистые стенки становятся плотными и непроницаемыми, что приводит к формированию печеночной недостаточности.
Патологические процессы (обычно воспалительного характера), затрагивающие печеночную паренхиму, нередко переходят на вены печени, а те на подобное воздействие отвечают развитием облитерирующего флебита. Следует заметить, что хроническому течению синдрома Бадда-Киари способствует фиброз внутрипеченочных венозных сосудов, в то время как тромбоз печеночных вен, является главным виновником острого проявления этого редкого заболевания.
Основные причины возникновения болезни
Следствием происходящих в печени изменений в течение длительного времени (портальный и внутрипеченочный фиброз, воспаление), которые «подготавливают» орган к развитию хронических патологических процессов, или острой закупорки печеночных вен может стать болезнь Бадда-Киари. Однако приблизительно у трети больных с этим синдромом причина заболевания остается невыясненной. Болезнь считается редкой, ведь по данным статистики настигает она одного из 100 000 человек. «Привилегией» пользуются, в основном, женщины, поскольку их печень больше страдает от дополнительных неблагоприятных факторов, с которыми мужчины не сталкиваются (прием противозачаточных средств, беременность). И все же к основным предпосылкам, вызывающим синдром Бадда-Киари, относят:
- Механические препятствия на пути движения крови, где главными считаются врожденные аномалии (мембранозное заращение) нижней полойвены, стеноз печеночных вен, возникшие в результате травмы или оперативного вмешательства закупорка венозных сосудов печени и нижней полой вены;
- Внутривенное введение необходимых организму питательных веществ (парентеральное питание) в силу обстоятельств, не позволяющих кормить больного естественным способом;
- Новообразования печени, надпочечников, сердца (миксома);
- Нарушения в системе свертывания крови, вызванные различными причинами (гематологические заболевания, хроническое воспаление кишечного тракта, системные васкулиты, прием оральных контрацептивов), что порождает гиперкоагуляцию, а, следовательно, образование тромбов, которые могут перекрыть сосуды печени и привести к тромбозу печеночных вен;
- Заболевания инфекционного происхождения (сифилис, туберкулез, амебиаз и др.);
- Болезни печени и, в частности, цирроз.

Проявления заболевания
Симптомы болезни Бадда-Киари зависят от ее течения, которое может быть малозаметным при хроническом процессе (неинтенсивные боли в правом подреберье, периодическая рвота, незначительное пожелтение кожи и склер), а при остром характеризоваться следующими признаками:
- Выраженными эпигастральными болями, обусловленными сильным растяжением капсулы печени;
- Внезапно начавшейся рвотой, которая может переходить в кровавую, что указывает на разрыв вен нижней трети пищевода;
- Быстрым развитием асцита, связанным с венозным застоем в брюшной полости;
- Переходом болей на весь живот и поносом, если в процесс вовлекаются брыжеечные сосуды;
- Тромбоз нижней полой вены и нарушение оттока крови добавляют в клиническую картину характерные признаки, свойственные венозной недостаточности нижних конечностей, проявляющейся отеками ног. Кроме этого, распространение тромботических масс из расширенных сосудов печени (венозных) в просвет нижней полой вены может привести к тромбоэмболии легочной артерии (ТЭЛА).
Перечисленные симптомы болезни одновременно являются его осложнениями (портальная гипертензия, асцит, печеночная недостаточность). Помимо этого, если больной выживает, то в дальнейшем у него весьма вероятно формирование цирроза печени, который, присутствуя у больного до развития синдрома, сам мог стать причиной патологических состояний, и печеночно-клеточного рака (гепатоцеллюлярная карцинома), что тоже, в общем-то, мало обнадеживает.
Острое течение синдрома Бадда-Киари сопровождается расстройством функции печени вплоть до печеночной комы и, как правило, не оставляет больному шансов на жизнь. Он погибает в течение нескольких дней от гепато-ренального синдрома (острая печеночно-почечная недостаточность).
Как распознать синдром Бадда-Киари?
Главное в диагностике – распознать болезнь, отыскав или интуитивно почувствовав ниточку, ведущую к правильному диагнозу, поэтому сбор анамнеза жизни и болезни всегда является первым шагом любого врача. Беседа с самим больным, расспросы родственников и близких могут помочь в выявлении перенесенных в процессе жизни заболеваний, полностью излеченных или оставшихся навсегда, чтобы нет-нет, да и напоминать о себе очередным рецидивом, который обычно провоцируется какими-то неблагоприятными факторами.

Однако реальные трудности даже в таком простом на первый взгляд деле, всегда существуют: возраст больного, тяжелое общее состояние, нетипичная симптоматика. Как правило, сразу после выяснения анамнестических данных, оценки течения и клинической картины врач прибегает к своим первым помощникам, способствующим сэкономить время и выйти на правильный диагноз:
- Лабораторным методам: общему анализу крови (повышение содержания лейкоцитов и ускорение СОЭ при синдроме Бадда-Киари), коагулограмме (удлинение протромбинового времени), биохимическим исследованиям (повышение активности трансфераз – функциональных проб печени и щелочной фосфатазы);
- Ультразвуковой диагностике, позволяющей увидеть не только тот факт, что воротная вена печени увеличена (портальная гипертензия) и расширены печеночные вены, но и дающей возможность обнаружить тромб, застрявший в просвете венозных сосудов печени или нижней полой вены.
- Однако при необходимости, которая чаще возникает в сомнительных случаях, существуют другие методы дифференциальной диагностики синдрома Бадда-Киари с заболеваниями, дающими похожую симптоматику:
- Рентгенографическое исследование органов брюшной полости;
- Флебография, которая является не только замечательным диагностом патологических изменений в венозных сосудах, но и хорошей лечебной процедурой, так как позволяет одновременное проведение ангиопластики, стентирования, шунтирования, тромболизиса;
- КТ (компьютерная томография) и МРТ (магнитно-резонанснаятомография);
- Чрескожная биопсия печени с последующим гистологическим исследованием.
Следует отметить, что вышеперечисленными методами диагностики медицина не ограничивается, но эти, являясь главными, в большинстве случаев полностью проясняют ситуацию, а необходимость в дополнительных отпадает.
Надежда или приговор?
Совершенно очевидно, что наличие яркой симптоматики и не очень утешительного прогноза исключает самостоятельное лечение острого синдрома Бадда-Киари на дому (да и хронический процесс, не напоминавший о себе длительное время, когда-нибудь проявится), поэтому больной подлежит лечению в стационарных условиях.
Существующие методы консервативной терапии являются скорее вспомогательными, нежели основными, поэтому без оперативного вмешательства в данном случае не обойтись. Медикаментозное лечение предусматривает применение лекарственных средств, направленных на растворение тромбов и борьбу с венозным застоем:
- Тромболитиков (стрептокиназа, урокиназа, анталаза);
- Антикоагулянтов (фрагмин, клексан);
- Калийсберегающих мочегонных препаратов длительного применения (спиронолактон, верошпирон) и диуретиков, дающих быстрый эффект (таблетированный фуросемид и лазикс для введения внутривенно или внутримышечно).
Хирургическое лечение состоит в использовании методик, возможных при проведении флебографии (чрескожная дилатация с установкой стента, портосистемное шунтирование). При особо тяжелом течении заболевания либо в случае развития печеночно-клеточного рака (гепатоцеллюлярной карциномы) показана трансплантация донорской печени, способная повысить пятилетнюю выживаемость до 90%.
Прогноз при этом заболевании не весьма обнадеживает, однако все-таки некоторые шансы оставляет, ведь хроническое течение, сохранение функции печени и своевременно принятые адекватные меры заметно повышают статистические показатели выживаемости. Однако острая форма болезни Бадда-Киари, к сожалению, представляет прямую угрозу жизни больного из-за серьезных осложнений, которые она влечет за собой (острая печеночно-почечная недостаточность, мезотромбоз, разлитой перитонит).
Источники: http://flebolog.guru/tromboz/tromboz-pechenochnyh-ven/, http://www.sweli.ru/zdorove/meditsina/kardiologiya/tromboz-pechenochnoy-arterii.html, http://sosudinfo.ru/arterii-i-veny/sindrom-badda-kiari/


