Тромбоз подключичной вены диагностика
13.4. Острый венозный тромбоз подключичных вен (синдром Педжета—Шреттера)
Синдром Педжета—Шреттера — это острый тромбоз подключичной вены. Его хроническую стадию иногда называют посттромбофлебитическим синдромом верхней конечности.
Первые сообщения о тромбозе подключичной вены относятся к 1875 г., когда J.Peget в опубликованной лекции привел описание 2 больных, у которых остро возникли явления нарушения венозного оттока из верхних конечностей. Автор расценил клиническую картину как проявление подагрового флебита. В 1884 г. L.Schrotter сообщил о подобном заболевании у маляра, которое началось остро во время работы. Было высказано предположение, что причиной его возникновения явилось повреждение глубокой вены конечности с последующей закупоркой ее тромбом.
Различные представления об эти-опатогенезе привели к тому, что заболевание описывается под разными названиями: тромбоз, флеботромбоз, первичный тромбоз, тромбоз от напряжения, тромбоз усилия, травматический тромбоз, спонтанный тромбофлебит. В связи с незнанием причин развития заболевания E.Hughes (1949) предложил называть его синдромом Педжета — Шреттера (П—Ш) по имени авторов, впервые описавших его. Частота данного заболевания составляет 13,6—18,6 % общего числа больных с острыми тромбозами полых вен и их магистральных притоков. Наиболее часто синдром П—Ш встречается в молодом возрасте, преимущественно в период от 20 до 29 лет, хотя известны случаи возникновения заболевания у детей и стариков. Данная патология чаще встречается у мужчин. Правосторонняя локализация процесса наблюдается значительно чаще (в 2—2,5 раза). Морфологической основой заболевания являются патологические изменения терминального отдела подключичной вены. Эти изменения обусловлены, по данным В.С.Савельева, хронической травматизацией вены и ее притоков в области реберно-ключичного промежутка и заключаются в утолщении венозной стенки, гипертрофии и ригидности терминального клапана вследствие ухудшения питания и замещения активных элементов венозной стенки соединительной тканью (рис. 13.3). Травмированная стенка вены рубцуется, развивается асептический (пристеночный или облитерирующий) флебит нередко с пристеночным тромбооб-разованием.
Заболевание чаще возникает в связи с физическим усилием в плечевом поясе. Вероятность развития тромбоза подключичной вены определяется не столько характером и интенсивностью усилия в плечевом поясе, сколько выраженностью морфологических изменений в данном венозном сегменте. Этим объясняется возможность появления симптомов заболевания как во время выполнения обычной работы, так и после сна.
Тромбоз подключичной вены возможен при установке в нее катетера на длительный срок (например, при проведении временного гемодиализа).
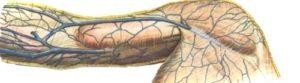
Патофизиология нарушений регионарной гемодинамики в венах верхней конечности. Гистологические исследования терминального отдела подключичной вены показали, что морфологические изменения стенки вены, приводящие к ее стенозу, по времени значительно предшествуют возникновению острого окклюзиру-ющего тромбоза. Наиболее грубые изменения вены располагаются обычно по задней ее стенке, в месте ее фиксации к I ребру. Первичный тромб, образовавшийся на месте повреждения подключичной вены, часто распространяется на аксиллярную вену, иногда — на вены плеча и наружную яремную вену, блокируя впадающие в них ветви или закупоривая их просвет на протяжении. Это приводит к быстрому развитию клинической картины заболевания, что проявляется в основном резким нарушением оттока крови из конечности.

Рис. 13.3. Анатомия реберно-подключичного угла. l — передняя лестничная мышца; 2 — ключица; 3 — реберно-подключичная связка; 4 — подключичная вена; 5 — подключичная артерия; 6 — 1 ребро.
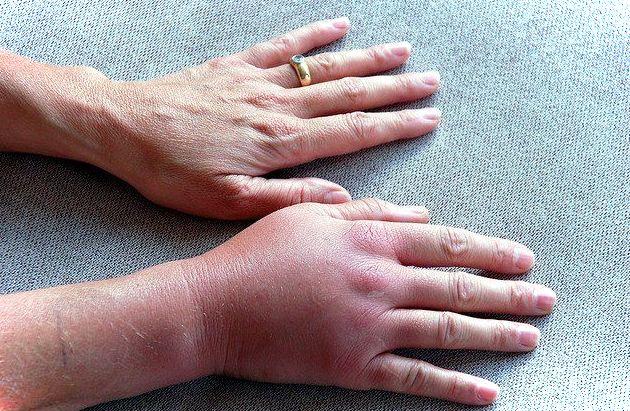
Клиническая картина синдрома. В клинической картине синдрома П— Ш можно отметить ряд характерных признаков. Основной из них — отек пораженной конечности и в меньшей степени верхних отделов грудной клетки на стороне поражения. Важными особенностями заболевания являются острое начало и быстрое прогрессирование. Нередко больные отмечают, что без всяких видимых причин и предвестников, буквально на глазах, вся конечность отекает и становится цианотичной. Реже клинические проявления заболевания продолжаются в течение 2— 3 дней. Характерной особенностью отека при синдроме П—Ш является отсутствие ямки после надавливания пальцем, что связано с выраженной гипертензией в лимфатических и венозных сосудах дистальнее места закупорки с пропотеванием жидкости из сосудистого русла в подкожную клетчатку.
Наиболее часто больных беспокоят различные по характеру и интенсивности боли в конечности, в области плечевого пояса, усиливающиеся при физической нагрузке, а также слабость, чувство тяжести и напряжения.
Расширение и напряжение подкожных вен в ранние сроки заболевания отмечаются обычно в области локтевой ямки. В последующем, с уменьшением отека, расширенные вены наиболее выражены в области плеча и предплечья, плечевого пояса, передневерхнего отдела грудной клетки. У лиц с избытком подкожной жировой клетчатки расширение подкожных вен наблюдается реже.
В большинстве случаев окраска кожных покровов верхних конечностей бывает цианотичной, реже — ро-зово-цианотичной. При поднятии руки вверх синюшность уменьшается, а при опускании нарастает. По ходу аксиллярных, а иногда и плечевых вен в ранние сроки заболевания иногда пальпируется плотный, умеренно болезненный тяж.
Очень важным признаком синдрома Педжета — Шреттера является несоответствие между резко выраженными местными изменениями и общим состоянием больных. Температура тела обычно нормальная, общее состояние больных не страдает.
Классификация. Различают острую, подострую и хроническую стадию болезни, а также три степени тяжести венозной недостаточности.
До появления острых симптомов тромбоза у большинства больных отмечается продромальный период продолжительностью до нескольких лет, когда они при физической нагрузке испытывают чувство тяжести в руке, быструю ее утомляемость, иногда болезненность по ходу сосудистого пучка, синюшность кисти. Этим симптомы обусловлены прогрессирующим стенозом подключичной вены. Чем короче продромальный период, тем ярче выражена клиническая картина в остром периоде, так как не успевают развиться коллатеральные пути оттока. Интенсивность симптоматики зависит от темпа окклюзии магистрали, распространенности тромбоза и выраженности коллатерального кровотока. При I степени венозной недостаточности симптомы нарастают медленно, отек и цианотичность выражены слабо. Сохранена артериальная пульсация. Коллатерали хорошо компенсируют ограниченный тромбоз подключичной вены, флебогипертензия не превышает 30 см вод.ст. Функция конечности не нарушена. При II степени выражены отек, цианоз и болевой синдром, которые сопровождаются артериальным спазмом. Венозное давление составляет 40—80 см вод.ст. Флеботромбоз носит распространенный характер. Нарушена функция конечности. Для III степени характерно острое начало с резким отеком, болями и цианозом. Отмечаются артериальный спазм и связанное с ним онемение конечности. Венозное давление достигает 120—130 см вод.ст. Тромбоз распространяется в дистальном направлении на подмышечную и плечевую вены. Иногда появляются волдыри с серозным или геморрагическим содержимым. Через 1—3 нед симптомы острого тромбоза исчезают, менее выраженными становятся множественные подкожные коллатерали, и болезнь переходит в хроническую стадию с периодическими обострениями. Пораженная конечность остается умеренно утолщенной, сохраняются жалобы на быструю утомляемость, чувство распира-ния в ней. Полное выздоровление наступает редко. Прогноз для жизни благоприятный.
Диагностика. Внезапное возникновение отека, цианоза и онемения верхней конечности, связанное с физической нагрузкой, — основополагающие симптомы данной болезни. Тщательно собранный анамнез позволяет уточнить течение продромального периода.
На сегодняшний день приоритетными в диагностике являются ультразвуковые методы исследования. На основании данных допплерографии (изменение характера венозного сигнала) можно диагностировать нарушение проходимости данного сегмента. Значительно более информативным является дуплексное сканирование (ДС), позволяющее не только дать заключение о характере кровотока, но и провести в В-режиме прямую визуализацию просвета вены, выявить тромботические массы, а в более поздних стадиях заболевания оценить процесс реканализации. Точность методики превышает 90 %. Не-инвазивность и безопасность ДС позволяют использовать его неоднократно, не причиняя вреда пациенту.
Рентгенологическое исследование грудной клетки дает возможность выявить наличие анатомических особенностей реберно-подключичного пространства, внутригрудных воспалительных процессов.
Определение газового состава крови и скорости кровотока, кожная термометрия, флеботонометрия, лим-фография позволяют косвенно судить о нарушении венозного оттока, лимфотока и состоянии артериального кровоснабжения пораженной конечности, поэтому указанные исследования имеют лишь вспомогательное значение.
В начале заболевания в анализах крови патологии нет, позже можно отметить повышение СОЭ, лейкоцитоз. В коагулограмме — признаки гиперкоагуляции. При термометрии температура кожи пораженной конечности на 1,5—2 °С ниже, чем здоровой.
При капилляроскопии определяются дилатация, извилистость, мутный фон капилляров пальцев, что свидетельствует о веностазе и нарушении венозного оттока.
Флебографическое исследование дает подробную информацию о локализации и протяженности тромбоза подмышечных и подключичных вен, компенсаторных возможностях колатерального оттока крови, этиологии патологического процесса. Используют следующие варианты флебографии.
1. Пункция и введение контрастного препарата в v.basilica, при этом достигается контрастирование плечевой, подключичной и подмышечных вен.
2. Пункция и введение контрастного вещества в v.cephalica с предварительным наложением жгута на среднюю треть плеча для компрессии поверхностных вен. Недостаток данной методики — плохое контрастирование путей венозного коллатерального оттока.
3. Выделение и катетеризацию плечевой вены пораженной конеч ности. Отрицательная сторона дан ного варианта исследования заклю чается в возможности развития ост рого венозного тромбоза.
Ангиографическими признаками, характерными для синдрома Педжета—Шреттера, являются:
а) «ампутация» крупных вен на различных уровнях;
б) отсутствие контрастирования магистральных вен;
в) дефекты наполнения просвета крупных вен;
г) конусовидное сужение вен;
д) увеличение числа и калибра коллатеральных вен.
Дифференциальная диагностика. Ошибки в диагностике синдрома П— Ш встречаются довольно часто, так как ряд заболеваний имеет похожую клиническую симптоматику: тромбозы и тромбофлебиты периферических вен при сердечно-сосудистой недостаточности; химические и бактериальные тромбозы v. axillaris и v.subcla-via; тромбоз при опухолевых и Рубцовых процессах вблизи магистральных вен.
Наиболее частой локализацией тромбоза при сердечно-сосудистой недостаточности являются глубокие вены нижних конечностей; поражения v.axillaris и v.subclavia встречаются значительно реже. Данный вид тромбоза, как правило, диагностируется поздно, так как слабость в конечности и ее отечность связывают первоначально с основным заболеванием и общим состоянием пациента. Неподвижность больного способствует распространению тромбоза. Частым осложнением основного заболевания является эмболия легочной артерии.
Гиперемия кожи, болезненность над уплотненными венами, общая гипертермия, воспалительные изменения в анализах крови — основные симптомы химических или бактериальных тромбофлебитов после внутривенного введения лекарственных веществ, а также в результате инфицирования венозной стенки во время ее пункции. При этом виде тромбозов подключичной и подмышечных вен возможны осложнения в виде эмболии мелких ветвей легочной артерии.
Вторичные тромбозы данной локализации возможны при ранениях магистральных вен во время оперативных вмешательств (ятрогенные повреждения) с наложением пристеночных швов или их перевязкой, при окклюзионных и опухолевых процессах в зоне подключично-подмышечного венозного сегмента. Признаками тромбоза при ятрогенных повреждениях магистральных вен являются чувство напряжения и полноты, расширение поверхностных вен на стороне вмешательства, появление отеков после физической нагрузки.
Окклюзия магистральных вен верхних конечностей при опухолевых поражениях отличается от синдрома П— Ш тем, что тромбоз развивается постепенно и главным образом у лиц пожилого и старческого возраста в поздние стадии заболевания, когда опухоль распространяется на венозную стенку или компримирует магистральную вену. При этом характерны медленное развитие клинической симптоматики, отек конечности носит прогрессирующий характер с частым вовлечением лимфатических сосудов и нервов плечевого сплетения.
При дифференциальной диагностике синдрома П—Ш необходимо помнить о таких заболеваниях, как сирингомиелия, инфекционный неспецифический полиартрит. Сирингомиелия начинается внезапно, с появления чувства тяжести верхней конечности, отечности кисти и предплечья, изменения окраски кожных покровов. Однако эти симптомы быстро исчезают и появляются новые признаки заболевания: снижение чувствительности и ограничение подвижности в суставах, атрофия мышц.
При инфекционном неспецифическом полиартрите больные предъявляют жалобы на боли в верхних конечностях при движении, отмечается отечность кисти и предплечья. Отеки рыхлые и после надавливания пальцем оставляют ямку. При рентгенологическом исследовании выявляется остеопороз межфаланговых и лучезапястных суставов.
Лимфедема верхней конечности отличается хроническим течением, при этом никогда не наблюдается выраженных болей и цианоза. Причина лимфедемы — метастазы опухолей, рубцы после мастэктомии, гнойные воспаления конечности и подмышечной области, рожистое воспаление. Последнее проявляется умеренным отеком, болью, гиперемией, лихорадкой, ознобом.
Необходимо также проводить дифференциальный диагноз с распространенной флегмоной плеча и остеомиелитом.
Показания и принципы консервативной терапии. В острой стации консервативная терапия направлена на ликвидацию ангиоспазма, расширение коллатералей, уменьшение отека, обратное развитие образовавшегося тромба (тромболизис), профилактику дальнейшего распространения тромбоза, а также предупреждение развития осложнений и функциональных нарушений конечности.
Легкие случаи заболевания лечат в амбулаторных условиях. Руку фиксируют на косынке, назначают противовоспалительные средства(бутадион, реопирин, индометацин), малые дозы аспирина, десинсибилизирую-щие и обезболивающие препараты. Эффективны спиртовые компрессы, мази (гепариновая, гепароидная, бу-тадионовая). Для уменьшения болей и воспалительной инфильтрации тканей применяют паравазальные блокады раствором новокаина с добавлением 5 мл гидрокортизона и 5000— 10 000 ЕД гепарина. Важно придавать пораженной конечности возвышенное удобное положение на подушке, что способствует улучшению гемодинамики и уменьшению отека. При выраженной клинической картине больные подлежат госпитализации. Назначают спазмолитические (папаверин, атропин), седативные препараты, антикоагулянты (гепарин по 5000-7500 ЕД 4-6 раз в сутки подкожно, а через 3—4 дня — дополнительно антикоагулянты непрямого действия) и низкомолекулярные декстраны в общепринятых дозах (реополиглюкин, реомакродекс). Декстраны снижают вязкость крови, удлиняют время кровотечения, улучшают микроциркуляцию и коллатеральное кровообращение. Покрывая интиму сосудов мономолекуляр-ным слоем, они препятствуют оседанию тромбина, фибриногена и форменных элементов крови на стенку вены.
В ранних стадиях заболевания достаточно эффективны фибриноли-тические препараты (фибринолизин, стрептокиназа, урокиназа), которые назначают в виду внутривенных ин-фузий в течение 3—6 дней, однако лечение следует проводить осторожно, учитывая возможность геморрагических осложнений.
Наиболее эффективно выполнение регионарного тромболизиса через катетер, подведенный непосредственно к тромбу.
Местно применяют физиотерапевтические процедуры (коротковолновая диатермия, токи УВЧ, электрофорез трипсина). При гипертер-мической реакции проводят противовоспалительную и антибактериальную терапию.
В целом результаты консервативного лечения нельзя признать удовлетворительными, так как проходимость тромбированных вен, особенно подключичной вены, не восстанавливается. Степень нарушения венозного оттока и выраженность остаточных явлений при консервативном лечении зависят в основном от протяженности тромбоза магистральных вен, характера эволюции тромба и развития коллатералей.
Показания к тромбэктомии. При хронических нарушениях венозного кровотока и резко выраженных острых симптомах болезни показано хирургическое лечение. Оперативные вмешательства при синдроме Педжета — Шреттера делятся на две группы.
1. Операции, направленные на восстановление венозного оттока в верхней конечности:
б) венозная пластика (транс плантация венозного сегмента, шунтирование);
в) флеболиз в сочетании с иссе чением сухожильно-мышечных об разований в подключичной области (скаленотомия, иссечение реберно-клювовидной связки, подклю чичной мышцы).
2. Операции, направленные на улучшение венозного оттока из верх ней конечности:
а) устранение механических пре пятствий венозному оттоку (на пример, костных образований);
б) вмешательства на симпати ческой нервной системе (периарте-риальная и перивенозная симпатэктомия).
В острой стадии болезни при развернутой клинической картине операция показана на 3—4-й день заболевания после уменьшения отека и болей, но до организации тромбов и фиксации их к стенке сосуда. Выполняют «идеальную» тромбэктомию и восстанавливают кровоток. Фиксированные к венозной стенке тромбы и рубцово -деформированный клапан удаляют острым путем. Результаты тромбэктомии не всегда благоприятны из-за частых ретромбозов и рубцового сужения вены в области вмешательства. После тромбэктомии необходимо устранить причину хронической травматизации подключичной вены; с этой целью резецируют проксимальную часть подключичной мышцы, рассекают реберноклювовидную связку и переднюю лестничную мышцу, резецируют отросток I ребра или ключицы.

Рис. 13.4. Оперативные доступы (а, б) и схема операции (в) яремно-подключичного шунтирования с перемещением внутренней яремной вены в обход окклюзированного сегмента v. subclavia.
Показания к паллиативным и сочетанным операциям. В хронической стадии болезни или при невозможности адекватной тромбэктомии выполняют обходное шунтирование или венозную аутопластику после резекции измененного сегмента магистральной вены. Для обходного шунтирования используют наружную яремную вену (реже внутреннюю яремную) или, что предпочтительнее, сегмент большой подкожной вены. При использовании яремной вены ее пересекают и после лигирования дистального отдела перемещают по направлению к ключице и анастомозируют по типу конец в бок с проксимальным отделом подмышечной вены (рис. 13.4). При наличии противопоказаний к радикальной операции в хронической стадии заболевания производят резекцию тромбированной вены, что ликвидирует периферический спазм и способствует улучшению венозной гемодинамики.
Реабилитация и трудоустройство больных. Прогноз при синдроме П— Ш благоприятный для жизни, однако полного выздоровления не наступает. Осложнения заболевания в виде эмболии легочной артерии и венозной гангрены представляют исключительную редкость.
После операции больные нуждаются в длительном амбулаторном лечении с применением малых доз антикоагулянтов, спазмолитиков, ЛФК, физиотерапии, массажа. У большинства из них сохраняются остаточные явления венозной недостаточности конечности, и лишь часть больных возвращаются к прежней физической работе. Большинство неопери-рованных и оперированных больных нуждаются в переводе на более легкую работу, а часть из них — в установлении инвалидности.
Тромбоз подключичной вены: симптомы, причины, методы лечения
Кровеносная система верхних конечностей – это сложная «конструкция», которая занимается переводом крови из других сосудов. Поэтому тромбоз подключичной вены кардинально меняет движение крови вдоль всей руки.
Суть и причины возникновения
Причинами тромбоза подключичной вены являются следующие факторы:
- хаотичное движение крови или существенное ее замедление;
- нарушенная свертываемость крови (под действием каких-либо факторов, вследствие заболеваний генетического и наследственного характера);
- подключичная вена может быть зажата крупным и ненормально образованным костным наростом, который может возникнуть вследствие ключичного перелома или появления нехарактерного шейного ребра.
Тромбоз подключичной вены лишь в редких случаях может быть результатом тромба, образованного в других участках тела. Это явление связано с организацией кровеносной системы человека. Тромбоз верхних конечностей возникает как следствие отрыва тромба в мышце сердца. В большинстве случаев тромбоз подключичной вены практически никак себя не проявляет, если процесс происходит медленно.
Симптоматика
Тромбоз подключичной вены возникает как следствие непосильных физических активностей и нагрузок. Этот фактор играет основную роль в формировании тромба. В некоторых случаях тромб может оторваться вне зависимости от степени физической нагрузки, но это бывает в очень редких случаях. Закупоривание подключичной вены имеет то нарастающую, то исчезающую симптоматику, проявляющуюся наплывами. Серьезных последствий от тромбоза нет, потому что кровообращение замещается другими сосудами. Тем не менее, этой крови недостаточно для полноценного обеспечения тканей верхних конечностей. В МКБ-10 тромбоз подключичной вены имеет шифр I82.8.
Основная клиническая картина
Основные симптомы тромбоза подключичной вены выглядят следующим образом:
- болезненные ощущения в области руки;
- через кожный покров просвечивается довольно яркий рисунок вен;
- серьезная отечность руки, на которой появляется глянцевый блеск;
- признаки неврологического расстройства: онемение конечности, подергивания и т.п.
Другие симптомы патологии
Возникновение на руке венозного рисунка сложно не заметить, особенно белокожим людям. Диаметр вен будет зависеть от размера тромба и увеличения гипертензии тромба.
Болевой процесс обычно наблюдается при физических нагрузках. Боль может присутствовать постоянно, пульсировать, «распирать», но во всех случаях она довольно интенсивна. В основном боль ощущается по всей руке, в области плеча и ключицы, а в некоторых случаях еще и сверху груди и спины.
Отечность возникает на всей руке полностью. Если надавить на отечную область, ямка на этом месте не остается. Рука приобретает непривычную тяжесть и твердость. Если процесс отекания длится уже довольно долго, кровообращение нарушается и становится реактивным, вследствие этого тромбоз подключичной вены лишь усиливается.
Неврологическое расстройство у всех проявляется по-разному. У многих пальцы конечности дергаются, в них ощущается покалывание, чувство жжения. Пораженная конечность может быть ограничена в движениях.
Если острый тромбоз подключичной вены переходит в хроническую форму, клиническая картина заболевания становится смазанной и не такой ярко выраженной. Отечность и рисунок вен практически исчезают. Чаще всего остается низкая реакция поврежденной конечности на внешние раздражители, ограничения в двигательной активности, мышечная атрофия и болезненность при серьезных физических нагрузках. В некоторых случаях назначается инвалидность при тромбозе подключичной вены.

Диагностические мероприятия
Диагностические действия начинаются со сбора анамнеза – то есть врач должен детально опросить пациента о тревожащих его симптомах и о том, когда и какие виды физической активности могли привести к таким последствиям. Это нужно для того, чтобы выяснить, как давно протекает процесс тромбоза.
Чтобы диагностировать хронический или острый тромбоз подключичной вены, прибегают к таким методам диагностики:
- рентгенография и магнитно-резонансная томография для установки причины патологии и выявления места расположения тромба;
- дуплексное сканирование подключичной вены;
- оценка кровообращения в травмированной вене – доплерография;
- контрастный рентген;
- ультразвуковое исследование (УЗИ) глубоких вен;
- венография;
- компьютерная томография (КТ) плечевого пояса.
Если заболевание является следствием действия катетера, то его необходимо удалить. Если сосуды забиты незначительно, то прибегают к местной терапии. Конечность должна находиться в так называемом функциональном покое, притом здесь не нужны никакие эластичные бинты и полный постельный режим. В горизонтальном положении руку необходимо приподнять чуть выше сердца, а в вертикальном следует подвесить ее, согнув в локте, с помощью бинта или косынки. При местном лечении используют такие препараты:
- компрессы на основе спирта (около 50%);
- «Гепатромбин», «Лиотонгель» – мази, в составе которых присутствует гепарин;
- гелеобразные мази с троксевазином и рутозидом в составе;
- противовоспалительные препараты нестероидного типа, например, «Индометациновая мазь», «Индовазин», «Диклофенак».

Еще немного о медикаментозном лечении
Если патология приобретает острый характер и сопровождается крайне болезненными симптомами, то больного помещают в стационар. Там лечение состоит из следующих медикаментов:
- фибринолитические препараты – «Фибринолизин», «Стрептокиназа», «Урокиназа» и т.д.;
- средства-антиагреганты;
- ангиопротекторы;
- медикаменты против свертывания крови (первые несколько дней это может быть «Гепарин» и «Фибринолизин», а потом применяют «Фенилин», «Синкумар», «Фраксипарин»);
- препараты противовоспалительного свойства нестероидного типа.
Главная задача лечения тромбоза подключичной вены при помощи медикаментов – это восстановление нарушенного кровообращения в подключичной вене,
Если обобщить, то медикаментозное лечение сводится к препаратам двух видов:
- лекарства антитромбозного свойства, которые помогают разрушить тромб и предотвратить появление новых (к таким можно отнести «Гепарин»);
- препараты, способствующие улучшению метаболизма стенок вен, обезболивающие средства и противовоспалительные лекарства.
Когда назначается операция?
Обычно медикаментозная терапия длится от одного до нескольких месяцев. Если за этот период тромб не рассосался, то приходится прибегать к хирургическому вмешательству. Если тромбоз подключичной вены (левой или правой) длится слишком долго, может возникнуть некроз тканей верхней конечности. При такой ситуации также назначается операция, во время которой необходимо удалить ткани, которые отмерли.
Для удаления тромба используют специальный аппарат, который называется лапароскопом. Он проходит в вену, захватывает тромб и вытаскивает его наружу. С этой целью в области подмышки делается маленький надрез, который позволяет подобраться к подключичной вене, в ней также делается прокол – в него-то и проходит лапароскоп. При незначительном травмировании сосудистых стенок туда вводится особый катетер. В некоторых случаях в пораженный участок вены вставляется специальный шунт.
Важно также заметить, что если у больного возникает ощущение тепла, резкой боли, присутствует опухоль и процесс покраснения или посинения плеча, то необходимо срочно подключать новый курс лечения. Все эти симптомы могут свидетельствовать о легочной эмболии. Если у больного диагностирована язва желудка или гастрит, ему выписывают суппозитории. Также привычный «Аспирин» исключают из курса лечения, вместо него необходимо подобрать препараты такого же свойства, но растворимые в кишечнике. Чтобы избежать рецидивов и повторных обострений, в качестве профилактического средства применяют средства антигистаминного характера.
На то, насколько серьезно нарушен венозный отток и как интенсивно проявляются характерные симптомы и признаки заболевания, влияет выраженность патологии магистральных вен, особенности формирования тромбов и образование обходных путей кровообращения. Если у больного выявлен идиопатический тромбоз, то тогда в большинстве случаев ему потребуется особый курс лечения на всю жизнь.
Хирургическое вмешательство
Если циркуляция крови по венам серьезно нарушена, а тромбоз подключичной вены перешел в хроническую форму, то прибегают к следующим двум видам хирургического вмешательства.
Для восстановления оттока венозной крови. Эта операция включает в себя несколько этапов:
- удаление самого тромба, то есть тромбоэктомия или реканализация;
- венозная пластика: пересадка участка вены или шунтирование;
- флеболиз, то есть выделение сосуда из ближайшей рубцовой ткани, и скаленотомия, то есть абсолютное пересечение мышц, которые окружают пучок сосудов и нервов, или даже удаление участков отдельных связок и мышц.
Для улучшения оттока венозной крови. Сюда также входит несколько этапов:
- удаление механических преград, в частности костных наростов;
- воздействие на симпатическую нервную систему, например, перивенозная симпатэктомия.
Если клиническая картина ярко выражена и больной ощущает крайне болезненные симптомы, то хирургическое вмешательство может быть назначено примерно через 3-4 дня после того, как немного уменьшится болезненность и отек, но до того, как возникнут тромбы и прикрепятся к стенке вены. Обычно кровообращение восстанавливается после тробэктомии. Но результат этой процедуры далеко не всегда можно предугадать. Довольно часто тромбоз происходит повторно, а вена в том участке, где произошло хирургическое вмешательство, становится уже положенного. Как только тромб был удален, необходимо ликвидировать те факторы, которые могут стать причиной травматизма подключичной вены. С этой целью удаляют центральный участок подключичной мышцы, ключицы или отросток первого ребра, иссекают реберно-клювовидную связку и переднюю лестничную мышцу.

Шунтирование и ампутация руки
Если сделать тромбэктомию невозможно, и в случае перехода заболевания в хроническую форму, после устранения деформированного участка магистральной вены, делают ее пластику или прибегают к шунтированию. Шунтом, то есть обходным путем, может стать участок яремной вены или большой подкожной. Если заболевание совершенно не поддается лечению, то руку приходится ампутировать.
Профилактические мероприятия против тромбоза
Тромбоз подключичной вены – это проблема, от которой никто не застрахован, она может возникнуть в жизни каждого человека. Однако можно исключить факторы, которые могут повлиять на развитие этого заболевания. Присутствует риск появления тромбоза подключичной вены из-за абсцесса, который должен быть своевременно устранен. Во многих других случаях избежать заболевания практически невозможно. Но есть некоторые рекомендации, которые могут существенно сократить риск возникновения тромбов. К таким мерам относятся ежедневные занятия спортом и двигательная активность, регулярные прогулки на свежем воздухе, полноценное сбалансированное питание и лечение всех заболеваний своевременно.

Профилактика народными средствами
Чтобы укрепить сосудистые стенки и поддерживать нормальное функционирование кровообращения, советуют регулярно пить настойки из зверобоя, клюквы или шиповника. И главное, в качестве профилактики стоит посещать врача при первых же болезненных проявлениях в области верхних конечностей, поскольку тромбоз на начальных этапах лечится гораздо быстрее и проще, чем в запущенной стадии. Лучше вовремя предотвратить развитие заболевание, чем потом бороться с его последствиями. Если вы желаете узнать о тромбозе подключичной вены в МКБ, то это заболевание имеет шифр I82.8.
Симптомы, диагностика, лечение острого тромбоза подключичной вены
Острый тромбоз подключичной вены, симптомы которого обычно возникают внезапно, достаточно редкое заболевание. Его называют – болезнью или синдромом Педжета-Шреттера. Но не только это заболевание может вызвать острый тромбоз подключичной вены. Рассмотрим, почему он может возникнуть, как его диагностируют и лечат.
Понятие о тромбозе подключичной вены
 Тромбоз – это образование тромба в венозной системе, предрасполагающими факторами к которому являются: повреждение интимы (внутреннего слоя) сосуда, замедление кровотока и нарушение свертываемости крови. Первичный тромбоз подключичной вены или болезнь Педжета-Шреттера встречается редко, но в практике лечения у тяжелых больных тромбоз подключичной вены наблюдается, как осложнение после ее катетеризации.
Тромбоз – это образование тромба в венозной системе, предрасполагающими факторами к которому являются: повреждение интимы (внутреннего слоя) сосуда, замедление кровотока и нарушение свертываемости крови. Первичный тромбоз подключичной вены или болезнь Педжета-Шреттера встречается редко, но в практике лечения у тяжелых больных тромбоз подключичной вены наблюдается, как осложнение после ее катетеризации.
Катетеризация подключичной вены нередко используется при:
- реанимационных мероприятиях;
- необходимости проведения длительной инфузионной терапии;
- парентеральном питании;
- невозможности катетеризировать периферический сосуд.
Факторами, способствующими образованию тромба в подключичной вене, могут быть:
- травмирование стенки может возникнуть в месте прокола или при неправильно, слишком глубоко установленном катетере;
- инфицирование. Бывает при несоблюдении правил ухода за катетером, при сепсисе. Катетер для инфузионной терапии должен промываться раствором гепарина и заполнен этим раствором по окончании процедуры и не менее двух раз в день, стерильная повязка подлежит смене при ее загрязнении. Катетер не следует оставлять более чем на 10 суток;
- раздражение интимы сосудов под действием вводимых препаратов, чаще всего это возникает на фоне проведения парентерального питания. Нельзя также вводить без показаний холодные растворы;
- сопутствующие заболевания, вызывающие замедление кровотока и повышение свертываемости крови.
Симптомы и диагностика
Поскольку тромб может закрывать не весь просвет, то симптоматика, если есть флеботромбоз подключичной вены бывает различной:
- отек верхней конечности со стороны тромбоза;
- расширение подкожных венозных сосудов;
- изменение цвета кожи (цианоз);
- боль в руке и подмышечной ямке;
- болезненность при инфузии.
 В некоторых случаях может возникнуть отек шеи и лица, если катетер стоит глубоко в месте соединения подключичной и яремной вены. При отрыве тромба появляются симптомы инфаркта легкого, боль в груди, мокрота с кровью, нарушение дыхания, гипоксия, но такое осложнение бывает редко. Еще один симптом – это повышение температуры, особенно при инфицировании и развитии сепсиса.
В некоторых случаях может возникнуть отек шеи и лица, если катетер стоит глубоко в месте соединения подключичной и яремной вены. При отрыве тромба появляются симптомы инфаркта легкого, боль в груди, мокрота с кровью, нарушение дыхания, гипоксия, но такое осложнение бывает редко. Еще один симптом – это повышение температуры, особенно при инфицировании и развитии сепсиса.
Для подтверждения диагноза используют такие методы диагностики, как:
- ультразвуковая доплерография;
- флебография;
- рентгенография;
- магнитно резонансная томография.
 Лечение тромбоза подключичной вены обычно консервативное. Хирургическое вмешательство, удаление тромба и пластика сосуда не всегда оправдывают себя, так как часто приводят к развитию повторного образования тромба в области сосудистых швов, особенно если у больного повышена свертываемость крови. Хирургическое иссечение тромба проводят только в случае:
Лечение тромбоза подключичной вены обычно консервативное. Хирургическое вмешательство, удаление тромба и пластика сосуда не всегда оправдывают себя, так как часто приводят к развитию повторного образования тромба в области сосудистых швов, особенно если у больного повышена свертываемость крови. Хирургическое иссечение тромба проводят только в случае:
- выраженных региональных нарушений кровообращения;
- угрозе развития гангрены.
Удаление тромба при остром тромбозе подключичной вены проводится под общим обезболиванием, путем баллонной ангиопластики с дальнейшим эндопротезированием.
В остальных случаях острые признаки заболевания постепенно уменьшаются самостоятельно, вследствие реканализации тромба и восстановления проходимости сосуда. Поэтому лечение направлено на ускорение данного процесса и лизис тромба. При подозрении на тромбоз катетер необходимо сразу удалить. Больному назначают:
 антикоагулянты, обычно гепарин, в первые дни его вводят внутривенно, затем заменяют антикоагулянтами непрямого действия;
антикоагулянты, обычно гепарин, в первые дни его вводят внутривенно, затем заменяют антикоагулянтами непрямого действия;- тромбокиназа, желательно использовать ее в первые часы после обнаружения тромбоза. Вводят ее внутривенно в кубитальную вену со стороны тромбоза. При позднем ее назначении есть вероятность того, что отток крови будет осуществляться по коллатералям. Этим венозная сеть верхних конечностей отличается от венозной сети нижних. Поэтому при проведении флебографии катетер можно довести до места образования тромба и ввести тромбокиназу непосредственно в эту область.
- флавоноиды (Детралекс, Троксевазин) они уменьшают воспалительный процесс в стенке сосудов и обладают обезболивающим действием;

- спазмолитики и ноотропы, которые помогут сохранить перфузию в мышцах на должном уровне;
- антибиотики, при подозрении на инфицирование.
Острый тромбоз подключичной вены, причины и лечение которого должен знать каждый врач, достаточно редкое осложнение при ее катетеризации. Но учитывая, что катетеризация подключичной вены проводится у тяжелых, ослабленных больных, своевременное выявление и лечение необходимо.
Я создал этот проект, чтобы простым языком рассказать Вам о наркозе и анестезии. Если Вы получили ответ на вопрос и сайт был полезен Вам, я буду рад поддержке, она поможет дальше развивать проект и компенсировать затраты на его обслуживание.
Источники: http://www.kievoncology.com/13-zabolevaniya-venoznoy-i-limfaticheskoy-sistem/134-ostryy-venoznyy-tromboz-podklyuchichnyh-ven-sindrom-pedzheta-shrettera.html, http://fb.ru/article/388548/tromboz-podklyuchichnoy-venyi-simptomyi-prichinyi-metodyi-lecheniya, http://vnarkoze.ru/ostryj-tromboz-podklyuchichnoj-veny/


