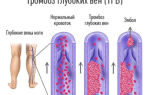
Тромбоз подключичной вены после катетеризации
Симптомы, диагностика, лечение острого тромбоза подключичной вены
Острый тромбоз подключичной вены, симптомы которого обычно возникают внезапно, достаточно редкое заболевание. Его называют – болезнью или синдромом Педжета-Шреттера. Но не только это заболевание может вызвать острый тромбоз подключичной вены. Рассмотрим, почему он может возникнуть, как его диагностируют и лечат.
Понятие о тромбозе подключичной вены
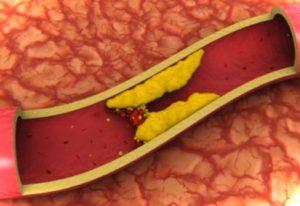 Тромбоз – это образование тромба в венозной системе, предрасполагающими факторами к которому являются: повреждение интимы (внутреннего слоя) сосуда, замедление кровотока и нарушение свертываемости крови. Первичный тромбоз подключичной вены или болезнь Педжета-Шреттера встречается редко, но в практике лечения у тяжелых больных тромбоз подключичной вены наблюдается, как осложнение после ее катетеризации.
Тромбоз – это образование тромба в венозной системе, предрасполагающими факторами к которому являются: повреждение интимы (внутреннего слоя) сосуда, замедление кровотока и нарушение свертываемости крови. Первичный тромбоз подключичной вены или болезнь Педжета-Шреттера встречается редко, но в практике лечения у тяжелых больных тромбоз подключичной вены наблюдается, как осложнение после ее катетеризации.
Катетеризация подключичной вены нередко используется при:
- реанимационных мероприятиях;
- необходимости проведения длительной инфузионной терапии;
- парентеральном питании;
- невозможности катетеризировать периферический сосуд.
Факторами, способствующими образованию тромба в подключичной вене, могут быть:
- травмирование стенки может возникнуть в месте прокола или при неправильно, слишком глубоко установленном катетере;
- инфицирование. Бывает при несоблюдении правил ухода за катетером, при сепсисе. Катетер для инфузионной терапии должен промываться раствором гепарина и заполнен этим раствором по окончании процедуры и не менее двух раз в день, стерильная повязка подлежит смене при ее загрязнении. Катетер не следует оставлять более чем на 10 суток;
- раздражение интимы сосудов под действием вводимых препаратов, чаще всего это возникает на фоне проведения парентерального питания. Нельзя также вводить без показаний холодные растворы;
- сопутствующие заболевания, вызывающие замедление кровотока и повышение свертываемости крови.
Симптомы и диагностика
Поскольку тромб может закрывать не весь просвет, то симптоматика, если есть флеботромбоз подключичной вены бывает различной:
- отек верхней конечности со стороны тромбоза;
- расширение подкожных венозных сосудов;
- изменение цвета кожи (цианоз);
- боль в руке и подмышечной ямке;
- болезненность при инфузии.
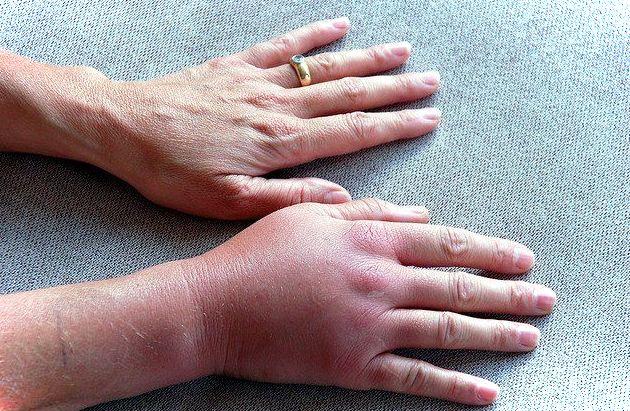 В некоторых случаях может возникнуть отек шеи и лица, если катетер стоит глубоко в месте соединения подключичной и яремной вены. При отрыве тромба появляются симптомы инфаркта легкого, боль в груди, мокрота с кровью, нарушение дыхания, гипоксия, но такое осложнение бывает редко. Еще один симптом – это повышение температуры, особенно при инфицировании и развитии сепсиса.
В некоторых случаях может возникнуть отек шеи и лица, если катетер стоит глубоко в месте соединения подключичной и яремной вены. При отрыве тромба появляются симптомы инфаркта легкого, боль в груди, мокрота с кровью, нарушение дыхания, гипоксия, но такое осложнение бывает редко. Еще один симптом – это повышение температуры, особенно при инфицировании и развитии сепсиса.
Для подтверждения диагноза используют такие методы диагностики, как:
- ультразвуковая доплерография;
- флебография;
- рентгенография;
- магнитно резонансная томография.
 Лечение тромбоза подключичной вены обычно консервативное. Хирургическое вмешательство, удаление тромба и пластика сосуда не всегда оправдывают себя, так как часто приводят к развитию повторного образования тромба в области сосудистых швов, особенно если у больного повышена свертываемость крови. Хирургическое иссечение тромба проводят только в случае:
Лечение тромбоза подключичной вены обычно консервативное. Хирургическое вмешательство, удаление тромба и пластика сосуда не всегда оправдывают себя, так как часто приводят к развитию повторного образования тромба в области сосудистых швов, особенно если у больного повышена свертываемость крови. Хирургическое иссечение тромба проводят только в случае:
- выраженных региональных нарушений кровообращения;
- угрозе развития гангрены.
Удаление тромба при остром тромбозе подключичной вены проводится под общим обезболиванием, путем баллонной ангиопластики с дальнейшим эндопротезированием.
В остальных случаях острые признаки заболевания постепенно уменьшаются самостоятельно, вследствие реканализации тромба и восстановления проходимости сосуда. Поэтому лечение направлено на ускорение данного процесса и лизис тромба. При подозрении на тромбоз катетер необходимо сразу удалить. Больному назначают:
 антикоагулянты, обычно гепарин, в первые дни его вводят внутривенно, затем заменяют антикоагулянтами непрямого действия;
антикоагулянты, обычно гепарин, в первые дни его вводят внутривенно, затем заменяют антикоагулянтами непрямого действия;- тромбокиназа, желательно использовать ее в первые часы после обнаружения тромбоза. Вводят ее внутривенно в кубитальную вену со стороны тромбоза. При позднем ее назначении есть вероятность того, что отток крови будет осуществляться по коллатералям. Этим венозная сеть верхних конечностей отличается от венозной сети нижних. Поэтому при проведении флебографии катетер можно довести до места образования тромба и ввести тромбокиназу непосредственно в эту область.
- флавоноиды (Детралекс, Троксевазин) они уменьшают воспалительный процесс в стенке сосудов и обладают обезболивающим действием;

- спазмолитики и ноотропы, которые помогут сохранить перфузию в мышцах на должном уровне;
- антибиотики, при подозрении на инфицирование.
Острый тромбоз подключичной вены, причины и лечение которого должен знать каждый врач, достаточно редкое осложнение при ее катетеризации. Но учитывая, что катетеризация подключичной вены проводится у тяжелых, ослабленных больных, своевременное выявление и лечение необходимо.
Я создал этот проект, чтобы простым языком рассказать Вам о наркозе и анестезии. Если Вы получили ответ на вопрос и сайт был полезен Вам, я буду рад поддержке, она поможет дальше развивать проект и компенсировать затраты на его обслуживание.
Тромбоз подключичной вены
 Тромбоз подключичной вены, возникающий спонтанно или после физического усилия у молодого здорового человека, известен как синдром Педжета-Шреттера, по имени авторов, независимо опубликовавших описание первых его случаев более столетия назад.
Тромбоз подключичной вены, возникающий спонтанно или после физического усилия у молодого здорового человека, известен как синдром Педжета-Шреттера, по имени авторов, независимо опубликовавших описание первых его случаев более столетия назад.
Также известен эпоним — синдром Хьюза, в честь автора, в 1949 году собравшего сведения о 320 случаях данного заболевания и объяснившего его истинную причину. По мере расширения показаний к катетеризации центральных вен возросла и частота тромбозов подключичной и подмышечной вен, обусловленных данным вмешательством.
Существует множество причин острого тромбоза вен верхних конечностей, и именно от них зависят методы лечения и прогноз заболевания. Выделяют две группы тромбозов глубоких венозных сосудов: первичные и вторичные. Первичный (синдром Педжета-Шреттера) — обусловлен сдавлением глубоких вен на уровне выходного отверстия из грудной клетки. На его долю приходится примерно 25% всех тромбозов глубоких вен. Вторичный тромбоз глубоких вен вызывается множеством этиологических факторов, хотя чаще он является следствием серьезного травмирования вены центральным катетером (40% всех случаев).
Тромбозы глубоких вен верхних конечностей составляют 1-4% всех тромбозов глубоких вен. По данным Монреаля и соавт., обследовавших 30 пациентов с тромбозом подключичной вены методом вентиляционно-перфузионного сканирования, в 15% случаев у них диагностирована тромбоэмболия легочной артерии.
Первичный тромбоз подключичной вены
Согласно данным, полученным Гарлбертом и Рутерфордом на основе обзора литературы , первичный тромбоз подключичной-подмышечной вен, в основном, возникает в 30 летнем возрасте, причем в 2 раза чаще у мужчин. У пациентов с синдромом выхода из грудной клетки первичный тромбоз подключичной вены встречается лишь в 3,5% случаев.
Симптомы тромбоза подключичной вены
Тромбоз глубоких венозных сосудов в три раза чаще возникает справа, а не слева, но также часто встречается сдавление вен с обеих сторон. Считается, что тромбоз возникает в результате неоднократного повторного травмирования вен вследствие их сдавления. У каждого пациента степени имеется отек верхней конечности, сочетающийся с болевым синдромом, усиливающимся после физической нагрузки. У некоторых может наблюдаться цианоз руки. В отличие от тромбоза нижних конечностей, симптоматика тромбоза верхних конечностей обусловлена в большей степени нарушением проходимости вен, а не рефлюксом. Обычно отток венозной крови по коллатералям выражен слабо, что приводит к венозной гипертензии, отеку и даже ПХ, обусловленной венозной недостаточностью. Чрезвычайно редко тромбоз подключичной вены осложняется венозной гангреной конечности.
Диагностика
Заболевание может проявляться отеком и цианозом руки, а также расширением подкожных вен плечевого пояса, играющих роль коллатералей, по которым осуществляется отток венозной крови. Диагностический метод выбора первой линии — дуплексное сканирование. По сравнению с флебографией оно характеризуется 94% чувствительностью и 96% специфичностью. Магнитная резонансная ангиографии имеет низкую чувствительность в случае неокклюзирующих тромбозов и непротяженных окклюзий. Также с диагностической целью при тромбозах глубоких венозных сосудов использовалась КТ, но ее специфичность и чувствительность не достаточно изучены. В литературе все еще встречаются упоминания об использовании диагностической флебографии у пациентов с тромбозом подключичной вены. Инъекцию контраста предпочтительнее осуществлять через медиальную подкожную вену руки. При этом руку следует отвести 30 градусов. Головная вена для этих целей не используется, т.к. она непосредственно впадает в подключичную вену, поэтому, осуществляя флебографию через нее, можно пропустить тромбоз подмышечной вены.
Лечение тромбоза подключичной вены
В течение многих лет лечебная тактика при тромбозе подключичной, подмышечной вен сводилась к покою и приподнятому положению конечности, а также к назначению антикоагулянтной терапии. Однако данная консервативная тактика сочетается с высокой частотой осложнений. Позже исследователи обнаружили, что во многих случаях тромбоз подключичной-подмышечной вены обусловлен ее сдавлением на уровне выхода из грудной клетки.
Лечение пациентов с первичным тромбозом вен верхних конечностей должно включать мероприятия по восстановлению их проходимости и устранение их сдавления извне.
Первоначально выполнялась открытая тромбэктомия из подключичной вены и одновременная резекция I ребра. В настоящее время вместо открытой тромбэктомии применяется тромболизис, но тромбэктомия доказала свою эффективность и должна применяться в случае противопоказанности тромболизиса или при его не эффективности.
У пациентов с первичным тромбозом подключичной вены тромболитическая терапия (в отличие от открытой тромбэктомии) сопровождается меньшим числом осложнений, но без дополнительной декомпрессии на уровне выхода из грудной клетки характеризуется худшими отдаленными результатами.
Для оценки состояния глубоких венозных сосудов и выявления их сдавления извне используются методики катетерного тромболизиса, а также позиционная флебография после его завершения . Однако Ширан и соавт. показали, что одна лишь тромболитическая реканализация вен, не дополненная их декомпрессией, не является адекватным методом лечения, и в 55% случаев сопровождается сохранением остаточных симптомов. И наоборот, Макледер сообщил об успешных результатах комбинированного лечения, которое в 86% случаев позволило полностью избавить 36 пациентов от симптомов заболевания. Продолжаются дискуссии по поводу адекватного временного интервала между тромболизисом и вмешательством, направленным на устранение компрессии на уровне выхода из грудной клетки. Макледер выполнял указанное вмешательство через 3 месяца после тромболизиса, Ли и соавт. рекомендовали выполнять резекцию I ребра в течение 4 дней после тромболизиса. Слишком длительное выжидание сочетается с высоким риском ретромбоза, но немедленное оперативное вмешательство характеризуется высоким риском кровотечения, обусловленного активностью тромболитических препаратов.
Пациентам с синдромом выхода из грудной клетки, осложненным тромбозом подключичной-подмышечной вен, логично рекомендовать раннее комплексное лечение, включающее тромболизис и резекцию I ребра.
В некоторых случаях после тромболизиса могут возникать специфические проблемы. У некоторых пациентов после тромболизиса при позиционной флебографии не выявляется остаточный тромбоз и сдавление вен. В этом случае рекомендуется назначать антикоагулянты, а декомпрессия не требуется. У других пациентов после тромболизиса при флебографии выявляется внутренний стеноз вены. Тогда необходимо шунтирование или ангиопластика вены заплатой в сочетании с резекцией I ребра. Из-за высокой вероятности ретромбоза данное вмешательство необходимо выполнить в течение первых дней после тромболизиса. Наконец, следует рассмотреть вопрос о чрескожной баллонной ангиопластике, которую при необходимости можно дополнить стентированием. Результаты данного вмешательства, если оно не сочетается с декомпрессией вен, оказываются плохими. Через год после вмешательства первичная проходимость вен отмечена только в 35% случаев . Очевидно, что эндоваскулярное вмешательство не устраняет необходимость хирургической коррекции, т.к. пациенту все еще требуется проведение декомпрессии на уровне выхода из грудной клетки. Даже после выполнения декомпрессивного вмешательства некоторые стенозы не поддаются дилатации или наблюдается их рецидив, обусловленный эластичностью вены. Для устранения резидуальных стенозов предложено множество стентов, но приемлемые результаты отмечены лишь после выполнения декомпрессивного вмешательства. Кроме того, стенты, установленные под ключицей, склонны к переломам.
В настоящее время нет данных об отдаленной проходимости стентов, имплантированных пациентам с первичным тромбозом подключичной-подмышечной вены, которым также выполнено декомпрессивное вмешательство. Учитывая, что декомпрессивное вмешательство является открытым, следует одновременно с ним выполнять ангиопластику подключичной вены заплатой или шунтировать ее небольшим фрагментом аутовены.
Во многих случаях по истечении 10 дней с момента возникновения тромбоза глубоких венозных сосудов верхней конечности тромболизис оказывается безуспешным и показано консервативное лечение антикоагулянтами. Исключение составляют те случаи, когда имеется короткая окклюзия. В этой ситуации можно рекомендовать открытую тромбэктомию в сочетании с реконструкцией вены. Результаты данного вмешательства оказываются вполне приемлемыми. Техника операции заключается в перемещении внутренней яремной вены или шунтировании головной вены с формированием временной артериовенозной фистулы. Что касается сосудистых протезов, то они в этой позиции характеризуются худшими результатами.
Вторичные тромбозы подключичной вены
В основном, вторичные тромбозы возникают после катетеризации центральных вен. Примерно у трети пациентов после катетеризации центральной вены возникает тромбоз подключичной вены, хотя это сопровождается соответствующей симптоматикой только у 15% из них. Катетерассоциированные тромбозы являются полиэтиологичными, но, скорее всего, обусловлены формированием фибринового слепка вокруг катетера. Важную роль играет метод катетеризации, размеры, состав и длительность стояния катетера в вене. Тромбозы возникают реже при использовании мягких и более гибких катетеров. Чаще тромбозы наблюдаются у диализных больных, у которых используют катетеры большего размера. Еще один фактор риска — вид вводимой через катетер жидкости. Противоопухолевые препараты агрессивны по отношению к эндотелию сосудов и могут увеличивать риск тромбоза. Более того, у многих пациентов с центральными катетерами также присутствуют системные факторы риска тромбоза, т.е. злокачественное новообразование, сепсис, застойная сердечная недостаточность и необходимость длительного соблюдения постельного режима.
У симптомных пациентов заболевание проявляется отеком, расширением подкожных вен плеча. Эмболии легочной артерии случаются редко. При вентиляционно-перфузионном сканировании они выявляются у 16% пациентов . Рекомендации по лечению основаны на результатах наблюдений, т.к. контролируемые исследования по данной проблеме не проводились. Во всех случаях показана антикоагулянтная терапия. При этом гепарин вводят внутривенно в пораженную руку, что направлено на предотвращение прогрессирования тромбоза вплоть до момента удаления катетера. Определенная роль принадлежит тромболитической терапии, она позволяет восстановить проходимость тромбированных катетеров. Особое значение придается предотвращению тромбообразования, а пациентам, относящимся к группе высокого риска, целесообразно назначать небольшие дозы варфарина или низкомолекулярных гепаринов с целью снижения катетер-ассоциированного тромбоза.
Тромбоз подключичной вены: симптомы, причины, методы лечения
Кровеносная система верхних конечностей – это сложная «конструкция», которая занимается переводом крови из других сосудов. Поэтому тромбоз подключичной вены кардинально меняет движение крови вдоль всей руки.
Суть и причины возникновения
Причинами тромбоза подключичной вены являются следующие факторы:
- хаотичное движение крови или существенное ее замедление;
- нарушенная свертываемость крови (под действием каких-либо факторов, вследствие заболеваний генетического и наследственного характера);
- подключичная вена может быть зажата крупным и ненормально образованным костным наростом, который может возникнуть вследствие ключичного перелома или появления нехарактерного шейного ребра.
Тромбоз подключичной вены лишь в редких случаях может быть результатом тромба, образованного в других участках тела. Это явление связано с организацией кровеносной системы человека. Тромбоз верхних конечностей возникает как следствие отрыва тромба в мышце сердца. В большинстве случаев тромбоз подключичной вены практически никак себя не проявляет, если процесс происходит медленно.
Симптоматика
Тромбоз подключичной вены возникает как следствие непосильных физических активностей и нагрузок. Этот фактор играет основную роль в формировании тромба. В некоторых случаях тромб может оторваться вне зависимости от степени физической нагрузки, но это бывает в очень редких случаях. Закупоривание подключичной вены имеет то нарастающую, то исчезающую симптоматику, проявляющуюся наплывами. Серьезных последствий от тромбоза нет, потому что кровообращение замещается другими сосудами. Тем не менее, этой крови недостаточно для полноценного обеспечения тканей верхних конечностей. В МКБ-10 тромбоз подключичной вены имеет шифр I82.8.
Основная клиническая картина
Основные симптомы тромбоза подключичной вены выглядят следующим образом:
- болезненные ощущения в области руки;
- через кожный покров просвечивается довольно яркий рисунок вен;
- серьезная отечность руки, на которой появляется глянцевый блеск;
- признаки неврологического расстройства: онемение конечности, подергивания и т.п.
Другие симптомы патологии
Возникновение на руке венозного рисунка сложно не заметить, особенно белокожим людям. Диаметр вен будет зависеть от размера тромба и увеличения гипертензии тромба.
Болевой процесс обычно наблюдается при физических нагрузках. Боль может присутствовать постоянно, пульсировать, «распирать», но во всех случаях она довольно интенсивна. В основном боль ощущается по всей руке, в области плеча и ключицы, а в некоторых случаях еще и сверху груди и спины.
Отечность возникает на всей руке полностью. Если надавить на отечную область, ямка на этом месте не остается. Рука приобретает непривычную тяжесть и твердость. Если процесс отекания длится уже довольно долго, кровообращение нарушается и становится реактивным, вследствие этого тромбоз подключичной вены лишь усиливается.
Неврологическое расстройство у всех проявляется по-разному. У многих пальцы конечности дергаются, в них ощущается покалывание, чувство жжения. Пораженная конечность может быть ограничена в движениях.
Если острый тромбоз подключичной вены переходит в хроническую форму, клиническая картина заболевания становится смазанной и не такой ярко выраженной. Отечность и рисунок вен практически исчезают. Чаще всего остается низкая реакция поврежденной конечности на внешние раздражители, ограничения в двигательной активности, мышечная атрофия и болезненность при серьезных физических нагрузках. В некоторых случаях назначается инвалидность при тромбозе подключичной вены.

Диагностические мероприятия
Диагностические действия начинаются со сбора анамнеза – то есть врач должен детально опросить пациента о тревожащих его симптомах и о том, когда и какие виды физической активности могли привести к таким последствиям. Это нужно для того, чтобы выяснить, как давно протекает процесс тромбоза.
Чтобы диагностировать хронический или острый тромбоз подключичной вены, прибегают к таким методам диагностики:
- рентгенография и магнитно-резонансная томография для установки причины патологии и выявления места расположения тромба;
- дуплексное сканирование подключичной вены;
- оценка кровообращения в травмированной вене – доплерография;
- контрастный рентген;
- ультразвуковое исследование (УЗИ) глубоких вен;
- венография;
- компьютерная томография (КТ) плечевого пояса.
Если заболевание является следствием действия катетера, то его необходимо удалить. Если сосуды забиты незначительно, то прибегают к местной терапии. Конечность должна находиться в так называемом функциональном покое, притом здесь не нужны никакие эластичные бинты и полный постельный режим. В горизонтальном положении руку необходимо приподнять чуть выше сердца, а в вертикальном следует подвесить ее, согнув в локте, с помощью бинта или косынки. При местном лечении используют такие препараты:
- компрессы на основе спирта (около 50%);
- «Гепатромбин», «Лиотонгель» – мази, в составе которых присутствует гепарин;
- гелеобразные мази с троксевазином и рутозидом в составе;
- противовоспалительные препараты нестероидного типа, например, «Индометациновая мазь», «Индовазин», «Диклофенак».

Еще немного о медикаментозном лечении
Если патология приобретает острый характер и сопровождается крайне болезненными симптомами, то больного помещают в стационар. Там лечение состоит из следующих медикаментов:
- фибринолитические препараты – «Фибринолизин», «Стрептокиназа», «Урокиназа» и т.д.;
- средства-антиагреганты;
- ангиопротекторы;
- медикаменты против свертывания крови (первые несколько дней это может быть «Гепарин» и «Фибринолизин», а потом применяют «Фенилин», «Синкумар», «Фраксипарин»);
- препараты противовоспалительного свойства нестероидного типа.
Главная задача лечения тромбоза подключичной вены при помощи медикаментов – это восстановление нарушенного кровообращения в подключичной вене,
Если обобщить, то медикаментозное лечение сводится к препаратам двух видов:
- лекарства антитромбозного свойства, которые помогают разрушить тромб и предотвратить появление новых (к таким можно отнести «Гепарин»);
- препараты, способствующие улучшению метаболизма стенок вен, обезболивающие средства и противовоспалительные лекарства.
Когда назначается операция?
Обычно медикаментозная терапия длится от одного до нескольких месяцев. Если за этот период тромб не рассосался, то приходится прибегать к хирургическому вмешательству. Если тромбоз подключичной вены (левой или правой) длится слишком долго, может возникнуть некроз тканей верхней конечности. При такой ситуации также назначается операция, во время которой необходимо удалить ткани, которые отмерли.
Для удаления тромба используют специальный аппарат, который называется лапароскопом. Он проходит в вену, захватывает тромб и вытаскивает его наружу. С этой целью в области подмышки делается маленький надрез, который позволяет подобраться к подключичной вене, в ней также делается прокол – в него-то и проходит лапароскоп. При незначительном травмировании сосудистых стенок туда вводится особый катетер. В некоторых случаях в пораженный участок вены вставляется специальный шунт.
Важно также заметить, что если у больного возникает ощущение тепла, резкой боли, присутствует опухоль и процесс покраснения или посинения плеча, то необходимо срочно подключать новый курс лечения. Все эти симптомы могут свидетельствовать о легочной эмболии. Если у больного диагностирована язва желудка или гастрит, ему выписывают суппозитории. Также привычный «Аспирин» исключают из курса лечения, вместо него необходимо подобрать препараты такого же свойства, но растворимые в кишечнике. Чтобы избежать рецидивов и повторных обострений, в качестве профилактического средства применяют средства антигистаминного характера.
На то, насколько серьезно нарушен венозный отток и как интенсивно проявляются характерные симптомы и признаки заболевания, влияет выраженность патологии магистральных вен, особенности формирования тромбов и образование обходных путей кровообращения. Если у больного выявлен идиопатический тромбоз, то тогда в большинстве случаев ему потребуется особый курс лечения на всю жизнь.
Хирургическое вмешательство
Если циркуляция крови по венам серьезно нарушена, а тромбоз подключичной вены перешел в хроническую форму, то прибегают к следующим двум видам хирургического вмешательства.
Для восстановления оттока венозной крови. Эта операция включает в себя несколько этапов:
- удаление самого тромба, то есть тромбоэктомия или реканализация;
- венозная пластика: пересадка участка вены или шунтирование;
- флеболиз, то есть выделение сосуда из ближайшей рубцовой ткани, и скаленотомия, то есть абсолютное пересечение мышц, которые окружают пучок сосудов и нервов, или даже удаление участков отдельных связок и мышц.
Для улучшения оттока венозной крови. Сюда также входит несколько этапов:
- удаление механических преград, в частности костных наростов;
- воздействие на симпатическую нервную систему, например, перивенозная симпатэктомия.
Если клиническая картина ярко выражена и больной ощущает крайне болезненные симптомы, то хирургическое вмешательство может быть назначено примерно через 3-4 дня после того, как немного уменьшится болезненность и отек, но до того, как возникнут тромбы и прикрепятся к стенке вены. Обычно кровообращение восстанавливается после тробэктомии. Но результат этой процедуры далеко не всегда можно предугадать. Довольно часто тромбоз происходит повторно, а вена в том участке, где произошло хирургическое вмешательство, становится уже положенного. Как только тромб был удален, необходимо ликвидировать те факторы, которые могут стать причиной травматизма подключичной вены. С этой целью удаляют центральный участок подключичной мышцы, ключицы или отросток первого ребра, иссекают реберно-клювовидную связку и переднюю лестничную мышцу.

Шунтирование и ампутация руки
Если сделать тромбэктомию невозможно, и в случае перехода заболевания в хроническую форму, после устранения деформированного участка магистральной вены, делают ее пластику или прибегают к шунтированию. Шунтом, то есть обходным путем, может стать участок яремной вены или большой подкожной. Если заболевание совершенно не поддается лечению, то руку приходится ампутировать.
Профилактические мероприятия против тромбоза
Тромбоз подключичной вены – это проблема, от которой никто не застрахован, она может возникнуть в жизни каждого человека. Однако можно исключить факторы, которые могут повлиять на развитие этого заболевания. Присутствует риск появления тромбоза подключичной вены из-за абсцесса, который должен быть своевременно устранен. Во многих других случаях избежать заболевания практически невозможно. Но есть некоторые рекомендации, которые могут существенно сократить риск возникновения тромбов. К таким мерам относятся ежедневные занятия спортом и двигательная активность, регулярные прогулки на свежем воздухе, полноценное сбалансированное питание и лечение всех заболеваний своевременно.

Профилактика народными средствами
Чтобы укрепить сосудистые стенки и поддерживать нормальное функционирование кровообращения, советуют регулярно пить настойки из зверобоя, клюквы или шиповника. И главное, в качестве профилактики стоит посещать врача при первых же болезненных проявлениях в области верхних конечностей, поскольку тромбоз на начальных этапах лечится гораздо быстрее и проще, чем в запущенной стадии. Лучше вовремя предотвратить развитие заболевание, чем потом бороться с его последствиями. Если вы желаете узнать о тромбозе подключичной вены в МКБ, то это заболевание имеет шифр I82.8.
Источники: http://vnarkoze.ru/ostryj-tromboz-podklyuchichnoj-veny/, http://surgeryzone.net/info/informaciya-po-sosudistoj-xirurgii/tromboz-podklyuchichnoj-veny.html, http://fb.ru/article/388548/tromboz-podklyuchichnoy-venyi-simptomyi-prichinyi-metodyi-lecheniya