Тромбоз подколенной вены код мкб
Тромбофлебит под коленом: причины, диагностика, лечение и профилактика
Тромбоз вен подколенной области – это болезнь, в результате которой возникает образование тромбов в просвете сосудов под коленом. Происходит замедление и остановка кровотока в месте образовавшегося тромба. Из-за этого циркулирование крови происходит очень медленно, а от её застоя развивается расширение стенок вен, что приводит к их истончению. Вена становится тонкой и в последующем развивается сосудистая деформация.
Тромбоз подколенной вены относится к редким заболеваниям и протекает чаще всего без явных симптомов. Единственным из характерных симптомов является резкая боль по задней поверхности подколенной области. Чаще всего больные не придают значения такой боли и ошибочно диагностируют как заболевание нервной системы.
Тромбоз подколенной артерии имеет следующие коды по МКБ-10 :
- I74 — Эмболия и тромбоз артерий.
- I74.2 — Эмболия и тромбоз артерий верхних конечностей.
- I74.3 — Эмболия и тромбоз артерий нижних конечностей.
Причины тромбоза вен подколенной области
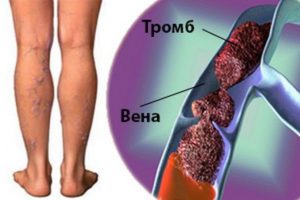
К причинам тромбоза подколенной артерии относятся:
- Повышенный тип питания. Как известно, употребление большого количества углеводов приводит к повышению уровня холестерина в крови. Этот процесс способствует образованию атеросклероз. А развитие атеросклероза приводит к образованию тромбов на атеросклеротической бляшке. Поэтому переедание относится к одним из главных причин образования тромбоза вен подколенной области.
- Вредные привычки. Такие вредные привычки как алкоголь и курение приводят к образованию в крови экзогенных факторов риска. Происходит повреждение стенки вены. В ответ на повреждение происходит развитие на её стенке тромбов как защитных механизм.
- Бактериальные и вирусные инфекции. Механизм образования тромбов при инфекциях различной этиологии характеризуется повреждением и истончением сосудистой стенки. Инфекционные агенты являются первопричиной тромбообразования.
- Длительное и физиологически неправильное положение конечности (например, при путешествиях).
- Переохлаждение.
- Обезвоживание.
- Ишемическая болезнь сердца, аритмии.
- Аутоиммунные заболевания.
- Васкулиты.
- Механическое сдавление конечности.
- Травмы.
- Прием оральных контрацептивов.
- Беременность, роды, послеродовый период.
- Постельный режим длительное время.
- Злокачественные образования. Как известно, опухоли ведут к образованию флеботромбоза.
- Варикозная болезнь нижних конечностей.
- Наличие в анамнезе переломов.
- Оперативные вмешательства в анамнезе. Относятся к риску тромбообразования из-за нарушения целости тканей во время операции. Компенсаторная реакция организма — это продукция тромбов в место травмы.
- Возраст старше 50 лет. Особенно это касается женский пол. В период менопаузы и старше возникает риск развития флеботромбоза из-за гормональных изменений в организме женщины.
Проявления тромбоза
К проявления заболевания относится:
- гиподинамия;
- слабость;
- лейкоцитоз;
- резкая болезненность в подколенной области;
- боль во время физической нагрузки;
- отек конечности;
- расширение поверхностных вен;
- бледные кожные покровы в месте возникновения боли;
- синюшность конечности;
- снижение температуры пораженной конечности в сравнении со здоровой.
Диагностические меры
В диагностике тромбоза вен подколенной области используются функциональные пробы и ультразвуковое исследование. Функциональные пробы — это пробы Рамирезева, Мозера, Хоманса, Ловенберга. Одной из часто используемый проб является проба Ловенберга, при которой на голень ниже места предполагаемого тромба накладывается манжетка.
Нагнетается давление до 100 мм.рт.ст. При этом человек начинает испытывать боль в месте тромбирования. Как правило, на здоровой конечности боль может появляться при нагнетании давления до цифр 160 мм.рт.ст. Также можно использовать пробы надавливания, при которых во время надавливания на различные участки голени при сгибании возникает боль. Такая положительная проба говорит о наличии тромбоза.
Одним из основных и наиболее точных методов диагностики тромбоза является ультразвуковое исследование с цветным контрастированием, а также доплерография. Такие методы позволяют узнать точную локализацию тромба.
Профилактические мероприятия

К профилактическим мероприятиям тромбоза подколенной вены относится исключение всех факторов риска развития заболевания. Необходимо вести здоровый образ жизни, следить за питанием, отказаться от вредных привычек, больше двигаться, правильно использовать гормональные препараты.
Послеоперационный тромбоз можно предотвратить использованием белья с компрессионной функцией, повысить свой уровень двигательной активности.
На данный момент, существует множество вариантов компрессионного белья: чулки, колготки, гольфы. Это наиболее эффективная профилактика после операционных вмешательств. Однако, если нет возможности купить компрессионное бельё, можно обойтись эластичными бинтами. Бинтовать необходимо утром, до подъема с постели.
Необходимо помнить, что при всех возникших вопросах в плане диагностики и лечения следует советоваться со специалистом. Ни в коем случае нельзя заниматься самолечением, так как при тромбозе вен подколенной области возникают угрожающие жизни осложнение.
Неправильное лечение или вовсе его отсутствие могут привести к тяжелым последствиям вплоть до смертельного исхода.
Осложнения тромбоза вен подколенной области
По последним данным, от 5 до 20% больных тромбозом вен подколенной области погибают от тромбоэмболии легочной артерии. Это осложнение характеризуется закупоркой легочной артерии оторвавшимся от стенки вены тромбом. Происходит остановка кровотока в легких. Если закупорка небольшая, то симптомов не будет, однако ухудшится перфузия легких. Вследствие этого наступает гипоксия, а в последующем и отмирание части легкого. Также в таком случае может развится пневмония.
Вторым грозным осложнением тромбоза вен подколенной области является синяя или белая флегмазия. Так называется блокировка тромбом вен, в результате чего ниже места его расположение развивается переполнение кровью сосуда. Этот процесс может привести к быстрому развитию гангрены, а также может быть причиной сердечной недостаточности.
Все осложнения тромбоза относятся к угрожающим для жизни, поэтому своевременная диагностика и лечение — это сохранение жизни и трудоспособности больного.
Методы лечения тромбоза
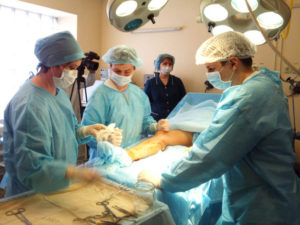
Лечение тромбоза подколенной области проводится в условиях хирургического стационара под наблюдением опытных специалистов. Опасность заболевания является возможность развития тромбоэмболии легочной артерии. Поэтому первоначально оценивают возможность развития этого осложнения, так как оно относится к жизнеугрожающим. Определяют фиксированность тромба в подколенной вене, возможность его отрыва.
При фиксировании тромба и отсутствия угрозы развития тромбоэмболии назначают постельный режим на протяжении недели. Если тромб небезопасный и есть риск развития тромбоэмболии выполняется экстренное хирургическое вмешательство по удалению тромба из вены. Такое вмешательство называется эндоваскулярная баллонная тромбоэктомия.
Данный вид операции направлен на полное удаление тромба под коленом. Тем самым восстанавливается нормальный кровоток. Операци следует проводить как можно раньше. От этого зависит жизнь больного. Перед операцией и после неё необходимо туго перебинтовать пораженную конечность эластичными бинтами.
Консервативная терапия заключается в применении флеботоников, ангиопротекторов и антикоагулянтов. К флеботоникам относится наиболее используемый препарат Троксевазин. К ангиопротекторам относится Эскузан, Аскорбиновая кислота. К антикоагулянтам относится Варфарин, Гепарин, Аспирин. При бактериальных инфекциях в дополнении к основным препаратам добавляются антибиотики.
Тромбоз вен подколенной области — это угрожающее жизни заболевание сосудов, причинами которого являются ряд факторов. Проявления болезни характеризуются наличием острой боли в конечности, побледнение кожных покровов, изменение температуры конечности.
Диагностика заболевания проводится с помощью нагрузочных тестов и ультразвуковой диагностики. Основное лечение тромбофлебита под коленом — хирургическое. Прогноз для жизни при своевременном лечении — благоприятный.
Болезни системы кровообращения (I00-I99)
Исключены:
- отдельные состояния, возникающие в перинатальном периоде (P00-P96)
- некоторые инфекционные и паразитарные болезни (A00-B99)
- осложнения беременности, родов и послеродового периода (O00-O99)
- врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
- болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
- травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
- новообразования (C00-D48)
- симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
- системные нарушения соединительной ткани (M30-M36)
- транзиторные церебральные ишемические приступы и родственные синдромы (G45.-)
Этот класс содержит следующие блоки:
- I00-I02 Острая ревматическая лихорадка
- I05-I09 Хронические ревматические болезни сердца
- I10-I15 Болезни, характеризующиеся повышенным кровяным давлением
- I20-I25 Ишемическая болезнь сердца
- I26-I28 Легочное сердце и нарушения легочного кровообращения
- I30-I52 Другие болезни сердца
- I60-I69 Цереброваскулярные болезни
- I70-I79 Болезни артерий, артериол и капилляров
- I80-I89 Болезни вен, лимфатических сосудов и лимфатических узлов, не классифицированные в других рубриках
- I95-I99 Другие и неуточненные болезни системы кровообращения
Звездочкой отмечены следующие категории:
- I32* Перикардит при болезнях, классифицированных в других рубриках
- I39* Эндокардит и поражения клапанов сердца при болезнях, классифицированных в других рубриках
- I41* Миокардит при болезнях, классифицированных в других рубриках
- I43* Кардиомиопатии при болезнях, классифицированных в других рубриках
- I52* Другие поражения сердца при болезнях, классифицированных в других рубриках
- I68* Поражения сосудов мозга при болезнях, классифицированных в других рубриках
- I79* Поражения артерий, артериол и капилляров при болезнях, классифицированных в других рубриках
- I98* Другие нарушения системы кровообращения при болезнях, классифицированных в других рубриках
Исключены:
- осложняющие беременность, роды или послеродовой период (O10-O11, O13-O16)
- с вовлечением коронарных сосудов (I20-I25)
- неонатальная гипертензия (P29.2) легочная гипертензия:
- первичная (I27.0)
- вторичная (I27.2)
Примечание. Для статистики заболеваемости определение «продолжительность», использованное в рубрике I21, I22, I24 и I25, включает отрезок времени от начала ишемического приступа до поступления больного в медицинское учреждение. Для статистики смертности оно охватывает отрезок времени от начала ишемического приступа до наступления смертельного исхода.
Включена: с упоминанием о гипертензии (I10-I15)
При необходимости указать наличие гипертензии используют дополнительный код.
Включены: с упоминанием о гипертензии (состояния, указанные в рубриках I10 и I15.-)
При необходимости указать наличие гипертензии используют дополнительный код.
Исключены:
- транзиторные церебральные ишемические приступы и родственные синдромы (G45.-)
- травматическое внутричерепное кровоизлияние (S06.-)
- сосудистая деменция (F01.-)
Тромбоз глубоких вен нижних конечностей — описание, причины, симптомы (признаки), диагностика, лечение.
Краткое описание
Тромбоз глубоких вен нижних конечностей — формирование одного или нескольких тромбов в пределах глубоких вен нижних конечностей или таза, сопровождаемое воспалением сосудистой стенки. Может осложняться нарушением венозного оттока и трофическими расстройствами нижних конечностей, флегмоной бедра или голени, а также ТЭЛА • Флеботромбоз — первичный тромбоз вен нижних конечностей, характеризующийся непрочной фиксацией тромба к стенке вены • Тромбофлебит — вторичный тромбоз, обусловленный воспалением внутренней оболочки вены (эндофлебит). Тромб прочно фиксирован к стенке сосуда • В большинстве случаев тормбофлебит и флеботромбоз сочетаются: выраженные явления флебита обнаруживают в зоне первичного тромбообразования т.е. головки тромба, тогда как в зоне его хвоста воспалительные изменения сосудистой стенки отсутствуют. Частота. В развитых странах — 1:1 000 населения, чаще у лиц старше 40 лет.
Код по международной классификации болезней МКБ-10:
- I80 Флебит и тромбофлебит
Этиология • Травма • Венозный стаз, обусловленный тучностью, беременностью, опухолями малого таза, длительным постельным режимом • Бактериальная инфекция • Послеродовый период • Приём пероральных контрацептивов • Онкологические заболевания (особенно рак лёгких, желудка, поджелудочной железы) • ДВС.
Патоморфология • «Красный» тромб, образуемый при резком замедлении тока крови, состоит из эритроцитов, незначительного количества тромбоцитов и фибрина, прикреплённых к сосудистой стенке с одного конца тромба, проксимальный его конец свободно плавает в просвете сосуда • Важнейшая особенность тромбообразования — прогрессирование процесса: тромбы достигают большой протяжённости по длине сосуда • Головка тромба, как правило, фиксирована у клапана вены, а хвост его заполняет все или большую часть крупных её ветвей •• В первые 3–4 дня тромб слабо фиксирован к стенке сосуда, возможен отрыв тромба и ТЭЛА •• Через 5–6 дней присоединяется воспаление внутренней оболочки сосуда, способствующее фиксации тромба.
Симптомы (признаки)
Клиническая картина
• Глубокий венозный тромбоз (подтверждённый флебографией) имеет классические клинические проявления лишь в 50% случаев.
• Первым проявлением заболевания у многих больных может быть ТЭЛА.
• Жалобы: чувство тяжести в ногах, распирающие боли, стойкий отёк голени или всей конечности.
• Острый тромбофлебит: повышение температуры тела до 39 °С и выше.
• Местные изменения •• Симптом Пратта: кожа становится глянцевой, чётко выступает рисунок подкожных вен •• Симптом Пайра: распространение боли по внутренней поверхности стопы, голени или бедра •• Симптом Хоманса: боль в голени при тыльном сгибании стопы •• Симптом Ловенберга: боль при сдавлении голени манжетой аппарата для измерения АД при величине 80–100 мм рт.ст., в то время как сдавление здоровой голени до 150–180 мм рт.ст. не вызывает неприятных ощущений •• На ощупь больная конечность холоднее здоровой.
• При тромбозе вен таза наблюдают лёгкие перитонеальные симптомы и иногда динамическую кишечную непроходимость.
Диагностика
Инструментальные исследования • Дуплексное ультразвуковое ангиосканирование с использованием цветного допплеровского картирования — метод выбора в диагностике тромбоза ниже уровня паховой связки. Основной признак тромбоза: обнаружение эхопозитивных тромботических масс в просвете сосуда. Эхоплотность возрастает по мере увеличения «возраста» тромба •• Перестают дифференцироваться створки клапанов •• Диаметр пораженной вены увеличивается в 2–2,5 раза по сравнению с контралатеральным сосудом, вена перестаёт реагировать на компрессию датчиком (признак, особенно важный в первые дни заболевания, когда тромб визуально не отличим от нормального просвета вены) •• Неокклюзионный пристеночный тромбоз хорошо выявляется при цветном картировании — пространство между тромбом и стенкой вены прокрашивается синим цветом •• Флотирующая проксимальная часть тромба имеет овальную форму и располагается центрально в просвете сосуда • Рентгеноконтрастная ретроградная илиокаваграфия применяется в тех случаях, когда тромбоз распространяется выше проекции паховой связки, поскольку УЗИ тазовых сосудов затрудняется из — за кишечного газа. Катетер для подведения контрастного вещества вводится через притоки верхней полой вены. Во время ангиографии также возможна имплантация кава — фильтра • Сканирование с использованием 125I — фибриногена. Для определения включения радиоактивного фибриногена в сгусток крови выполняют серийное сканирование обеих нижних конечностей. Метод наиболее эффективен для диагностики тромбоза вен голени.
Дифференциальная диагностика • Целлюлит • Разрыв синовиальной кисты (киста Бейкера) • Лимфатический отёк (лимфедема) • Сдавление вены извне опухолью или увеличенными лимфатическими узлами • Растяжение или разрыв мышц.
ЛЕЧЕНИЕ
Режим • Пациентов с глубоким флеботромбозом голени (т.е. дистальнее системы подколенных вен) ведут консервативно в амбулаторных условиях. Всем другим пациентам показано лечение в условиях хирургического стационара • Назначают строгий постельный режим в течение 7–10 дней с возвышенным положением больной конечности. Тепловые процедуры противопоказаны.
Ведение больного • Постельный режим в течение 1–5 дней, потом постепенное восстановление нормальной физической активности с отказом от длительного обездвиживания • Первый эпизод глубокого флеботромбоза необходимо лечить в течение 3–6 мес, последующие эпизоды — не менее года • Во время введения гепарина в/в определяют время свёртывания крови. Если через 3 ч после введения 5000 ЕД время свёртывания превышает исходное в 3–4 раза, а через 4 ч — в 2–3 раза, введённую дозу считают достаточной. Если свёртываемость крови существенно не изменилась, увеличивают первоначальную дозу на 2500 ЕД. Необходим контроль за тромбоцитами крови, при их снижении меньше 75´109/л введение гепарина следует прекратить • При лечении фениндионом необходимо ежедневно контролировать ПТИ до достижения необходимых значений (предельное — 25–30%), затем еженедельно в течение нескольких недель, после чего (при стабилизации) ежемесячно в течение всего времени приёма препарата • Следует учитывать возможность значительного кровотечения (например, гематурии или желудочно — кишечного кровотечения), поскольку антикоагулянтная терапия часто демаскирует рак, язвенную болезнь или артериовенозные пороки.
Консервативная терапия • Поясничная новокаиновая блокада по А.В. Вишневскому • Мазевые компрессы • Антикоагулянты, фибринолитические препараты (эффективны в самой ранней, обычно редко распознаваемой стадии венозного тромбоза, на более поздних сроках тромболиз может вызвать фрагментацию тромба и возникновение ТЭЛА; противопоказаны без установки кава — фильтра при илеофеморальном тромбозе), реополиглюкин, реоглюман; при тромбофлебите — антибиотики широкого спектра действия. Дозы препаратов — см. Тромбоз воротной вены.
Оперативное лечение • При флотирующем тромбе показана установка в нижнюю полую вену кава — фильтра на уровне ниже почечных вен • При невозможности имплантации кава — фильтра для предотвращения ТЭЛА производится пликация нижней полой вены — разделение швами просвета сосуда на несколько узких каналов • Регионарная тромболитическая терапия, при которой стрептаза вводится к области тромба через катетер, установленный (чаще всего) через заднюю большеберцовую вену. Возможна при нескольких условиях: сроках заболевания, не превышающих 3 суток, окклюзии не более 2 анатомических сегментов и сохранённой проходимости глубоких вен голени, а также под прикрытиеи временно имплантированного съёмного кава — фильтра. Её эффективность контролируется УЗИ и рентгеноконтрастной восходящей флебографией • Тромбэктомия — операция выбора при синей болевой флегмазии (см. ниже), не поддающейся консервативной терапии, и в особенности угрожающей гангреной. В связи с тем, что процедура не позволяет открыть мелкие тромбированные сосуды, она обязательно дополняется тромболитической терапией. Применяется ограниченно, поскольку вмешательство может осложняться интраоперационной ТЭЛА; кроме того, после неё высока вероятность ретромбоза (до 80%).
Осложнения • Белая болевая флегмазия возникает вследствие ослабления артериального притока, вызванного шоком, повышенным венозным сопротивлением, коллапсом артериол за счёт высокого интерстициального давления и, возможно, спазмом артерий, располагающихся рядом с крупной тромбированной веной (притом, что отток по коллатеральным венам сохранён). Клиническая картина: выраженный болевой синдром, конечность бледная, холодная на ощупь, пульсация периферических сосудов отсутствует или резко ослаблена. Состояние трудно дифференцировать от острых нарушений артериального кровообращения (при эмболии артерии явления артериальной непроходимости наступают сразу, а при тромбофлебите — к концу первых суток) • Синяя болевая флегмазия вторична по отношению к белой флегмазии: почти весь отток крови от конечности бывает перекрыт в результате распространения тромбоза с главных вен (бедренной, подвздошных) на их коллатерали. В отличие от белой болевой флегмазии, для неё характерны ишемические поражения. Клиническая картина: цианоз конечности с обширным отёком и сильной болью при пальпации, отсутствие пульса. Чаще поражается левая нога. В последующем возникает гангрена. Может возникнуть шок, вызванный депонированием значительного количества крови в поражённой конечности • Гнойное расплавление тромба — при остром тромбофлебите с формированием абсцесса, а иногда флегмоны или септикопиемии. При гнойном тромбофлебите характерна флюктуация в области размягчения • ТЭЛА, характеризующаяся резким нарушением кровообращения и внешнего дыхания, а при перекрытии небольших ветвей — симптомами образования геморрагических инфарктов лёгкого.
Течение и прогноз • Около 20% нелеченых проксимальных (т.е. выше голени) глубоких флеботромбозов прогрессирует в ТЭЛА, в 10–20% случаев летальную. При агрессивной антикоагулянтной терапии смертность снижается в 5–10 раз • Глубокие флеботромбозы вен голени никогда не приводят к клинически значимым тромбоэмболическим осложнениям и поэтому не требуют антикоагулянтной терапии. Однако тромбы из глубоких вен голени могут проникать в проксимальную венозную систему, поэтому при опасности такого проникновения пациентам назначают импедансную плетизмографию или дуплексное УЗИ каждые 3–5 дней в течение 10 дней, а при проникновении — антикоагулянтную терапию.
Профилактика • Ранние движения после операции • Использование эластических чулков, сдавливающих поверхностные вены ноги и увеличивающих кровоток в глубоких венах • Периодическая компрессия голени при помощи пневматической манжеты увеличивает скорость кровотока в нижних конечностях и помогает предотвратить стаз крови • Веноконстрикторы (дигидроэрготамин, детралекс) также увеличивают скорость кровотока по глубоким венам • Гепарин, назначаемый в профилактических дозах до и после операции (по 2500–5000 ЕД п/к каждые 6–12 ч), эффективно предупреждает тромбоз глубоких вен.
Синонимы • Глубокий венозный тромбофлебит • Острый тромбоз глубоких вен • Флебит глубоких вен • Тромбофлебит глубоких вен • Острая венозная недостаточность нижних конечностей
МКБ-10 • I80 Флебит и тромбофлебит
Источники: http://nogostop.ru/koleno/tromboz-ven-podkolennoj-oblasti.html, http://mkb-10.com/index.php?pid=8001, http://gipocrat.ru/boleznid_id35481.phtml

