Тромбоз подвздошной вены правой конечности
Причины и лечение тромбоза подвздошной вены
Такое заболевание, как тромбоз подвздошной вены, встречается довольно часто. Для патологии характерно возникновение тромбов в нижних конечностях. Такой вид недуга — один из наиболее опасных. Обусловлено это тем, что нередко вследствие болезни диагностируется тромбоэмболия легочной артерии. Тромб, возникший в подвздошной вене, может оторваться, направившись к сосудам легких. Вследствие этого не исключен летальный исход.
Причины развития заболевани?
Чаще всего тромбоз подвздошно-бедренного сегмента возникает вследствие продолжительного сдавливания сосудов новообразованием или отломком кости во время перелома. Помимо этого, провоцирует возникновение болезни нарушение кровообращения, которое развивается на фоне различных недугов. Из-за недостаточной циркуляции крови наблюдаются застойные процессы, которые и становятся причиной образования тромбов. Выделяют такие факторы, провоцирующие закупорку вен:
- замедленный кровоток;
- повышенная вязкость крови;
- нарушение целостности сосудистых стенок.
Кроме этого, спровоцировать появление патологии могут и такие факторы:
- злоупотребление вредными привычками;
- прием гормональных контрацептивов;
- продолжительное употребление диуретиков;
- хронические недуги желудочно-кишечного тракта;
- продолжительный постельный режим, к примеру, вследствие инсульта или инфаркта;
- травмы.
Вернуться к оглавлению
Симптомы при тромбозе подвздошной вены
Если диагностирован подвздошно-бедренный венозный тромбоз, пациенты отмечают возникновение следующий симптоматики:
- отек нижних конечностей;
- изменение цвета кожного покрова в области паха на синий или красный;
- появление коричневых пятнышек;
- увеличение показателей температуры тела.
Вернуться к оглавлению
Стадии патологии
Тромбоз общей бедренной вены делят на 2 степени:
- Продромальная. Провоцирует мощный болевой синдром, который локализуется как в верхней трети бедра, так и в зоне половых органов. Болевые ощущения могут отдавать в поясницу, брюшину. Преимущественно для боли не характерно острое проявление, она носит ноющий и тупой характер.
- Стадия выраженных клинических симптомов. Для этой степени заболевания характерна еще более яркая симптоматика. Больные жалуются на отечность нижних конечностей, изменение оттенка кожных покровов и мощный болевой синдром. Болезнь становится причиной дискомфорта в паху, ногах, брюшине.
Вернуться к оглавлению
Диагностические мероприятия
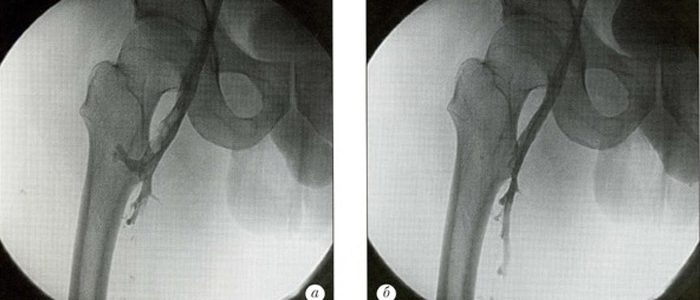
Если у пациента появились подозрения на то, что возник тромбоз подвздошной артерии, важно как можно скорее обратиться в медицинское учреждение. На приеме медик в первую очередь уточняет у больного, как давно возникли неприятные симптомы и насколько они ярко выражены. Затем доктор приступает к сравнению оттенка обеих нижних конечностей пациента, проверяет пульс на ступнях, осматривает состояние поверхностных вен. Однако для постановки точного диагноза этих манипуляций недостаточно, поэтому человека отправляют на такие обследования:
- Дуплексное сканирование. Дает возможность оценить состояние вен и определить гемодинамику.
- Рентгенография. Пациенту вводят контрастное вещество, после чего делают снимок. Благодаря этому удается исследовать состояние всех вен и выявить ту, которая закупорена.
Вернуться к оглавлению
Как проходит лечение?
Медикаментозная терапия
Лечение тромбоза зависит от того, что спровоцировало развитие заболевания и присутствуют ли у пациента осложнения. Кроме этого, доктор в обязательном порядке учитывает общее состояние больного, а также его возраст. К помощи медикаментозной терапии прибегают в той ситуации, когда тромб частично закупорился сосуд, плотно прилегает к стенке и риск его отрыва минимален. С помощью медпрепаратов удается нормализовать проходимость вен, снизить риск возникновения эмболии сосудов и устранить пораженные ткани.
 Антикоагулянты эффективны в течение первых нескольких суток с момент а образования кровяного сгустка.
Антикоагулянты эффективны в течение первых нескольких суток с момент а образования кровяного сгустка.
Если еще не прошло 3 дня с момента возникновения кровяного сгустка, больному прописывают тромболитическое лечение. Оно базируется на разрушении венозной закупорки. Такой метод терапии может быть назначен и при более позднем диагностировании заболевания, однако в такой ситуации он будет менее эффективен. При закупорке подвздошной и подколенной артерии в обязательном порядке больным прописывают антикоагулянты, способные разжижать кровь.
Правильный медпрепарат и длительность его использования вправе назначить исключительно лечащий врач, который учитывает историю болезни и индивидуальные особенности человека.
Хирургическое лечение
Когда была закупорена подвздошная вена, а медикаментозная терапия не приносит требуемого эффекта или же у пациента присутствуют противопоказания к применению медпрепаратов, прибегают к помощи хирургического вмешательства. Во время хирургии медик восстанавливает проходимость полости вены, сохраняя при этом функционирование клапанов. Преимущественно острый тромбоз лечится с помощью следующих хирургических методов:
- эндоваскулярная тромбэктомия;
- баллонная дилатация.
После проведения операции больным потребуется носить специальные чулки или эластичный бинт. На вторые сутки после хирургического вмешательства человеку прописывают лечебную физическую культуру. Во время реабилитации важно соблюдать все рекомендации доктора, употреблять достаточное количество жидкости и прописанные медикаменты.
Профилактические мероприятия
Чтобы не допустить возникновения такого заболевания, как тромбоз наружной подвздошной вены, доктора рекомендуют людям придерживаться легких правил. В первую очередь важно контролировать питание, добавив в меню большое количество овощей и фруктов, пищи, которая богата витаминами и минералами. Если у пациента повышенная свертываемость крови, из меню рекомендуют убрать определенные продукты, повышающие риск развития тромбоза подвздошной вены. Запрещена такая еда, как:
- животные и растительные жиры;
- выпечка;
- бананы;
- орехи;
- бобовые культуры.
Контролю подлежит и режим питья. Если у человека нет противопоказаний, в день рекомендуют употреблять не менее 2 литров воды. Хорошей профилактической мерой тромбоза служит активный образ жизни. Рекомендуется чаще бывать на свежем воздухе, совершать пешие прогулки, кататься на велосипеде, посещать спортзал или бассейн. При этом человеку важно запомнить, что изнурять себя физической активностью вовсе не следует, ее должно быть в меру. Если специфика деятельности предполагает сидячий образ жизни, нужно время от времени делать перерывы, во время которых совершать простую гимнастику, позволяющую размяться. Соблюдать следует и режим отдыха, отведя достаточное количество здоровому и крепкому сну.
Строение и заболевания подвздошной вены

Подвздошная вена общая (v. iliaca communis) — образуется в результате соединения наружной и внутренней подвздошных вен (v. iliaca externa и v. iliaca interna).
Анатомия подвздошной вены

Правая и левая общая подвздошные вены соединяются в крупный и важный сосуд – нижнюю полую вену. Слияние происходит в районе позвонков нижней части поясничного отдела.
Внутренняя iliaca interna почти без клапанов, находится в области малого таза (МТ) и обладает париетальными и безклапанными висцеральными притоками, начинающимися от сплетений в МТ. В анатомии самих притоков — ни одного клапана. Исключение – сосуды, обслуживающие мочевой пузырь.
К первым относятся:
- ягодичные;
- запирательные;
- латеральные крестцовые;
- подвздошно-поясничная.
Ко вторым относятся:
- крестцовое сплетение, именуемое plexus venosus;
- предстательное венозное сплетение;
- влагалищное венозное сплетение;
- прямокишечное венозное сплетение недалеко от прямой кишки, по-латыни plexus venosus rectalis.
Сквозь нижние прямокишечные вены должен образоваться проход по plexus venosus rectalis для кровяных телец. В брыжеечную вену впоследствии впадает прямокишечная верхняя.
Анастомозы являются связующим звеном своеобразного сообщения кровеносных сосудов человеческого организма. Наиболее значимы те, что связывают воротные вены и нижние с верхними полыми венами вне зависимости от расположения.
Нижние прямокишечные, соединяющиеся с половой, представляют собой притоки (верхний и нижний) внутренней подвздошной вены.
Наружная продолжает бедренную, собирает кровь с обеих ног и низа живота. Возле крестцово-подвздошного сустава сливается с внутренней подвздошной, вместе они образуют общую подвздошную вену.
Подвздошная наружная вена проходит в надчревную вену в области паховой связки. Нижняя надчревная – глубокая вена, соединяющаяся с подвздошно-поясничной.
Основные функции

Как и прочие вены, подвздошная принимает кровь из мускулов и тканей, насыщенную углекислым газом и продуктами распада.
Также является поставщиком гормонов внутренней секреции и полезных веществ для усвоения в ЖКТ .
При заболеваниях в подвздошной вене могут образовываться тромбы, которые, оторвавшись, приводят к серьезному и потенциально летальному осложнению: тромбоэмоблии легочных артерий.
Место и роль в кровеносной системе
Общая подвздошная имеет бесклапанное строение. Она гораздо крупнее других сосудов, расположилась в области крестцово-подвздошного сустава и характеризуется как результат соединения двух подвздошных вен.
- Правая общая подвздошная лежит позади латерально соответствующей ей артерии.
- Ее соседка слева расположена медиально и принимает в себя срединную крестцовую вену.
Заболевания подвздошной вены
Облитерирующий атеросклероз
Чаще всего жертвами становятся лица мужского пола старше 40 лет и курильщики. Атеросклероз поражает крупные и средние сосуды.
Причиной является гиперхолестеринемия. Механизм ее влияния следующий: холестерин, связанный с белками и липидами, циркулирует по кровотоку. Их сочетание в медицине называется липопротеид. Некоторые из них являются атерогенными и способствуют перенесению холестерина из кровеносной системы в прилегающие ткани. Когда количество соединений достигает определенной отметки, появляется атеросклероз.
Заболевание имеет следующие симптомы:
- усиливающиеся при движении боли в икроножных мышцах;
- в области подвздошных вен не прощупывается пульс;
- трофические процессы — облысение, кожные язвы, гангрена.
Чем больше болезнь поразила стенки сосудов и чем они уже, тем быстрее дает о себе знать боль.
Лечение атеросклероза нижних конечностей

Для каждого конкретного пациента врач назначает определенную схему терапии в зависимости от:
- степени заболевания;
- его длительности;
- уровня повреждения;
- наличия других болезней.
Основные методы лечения:
- консервативный;
- хирургический.
- малоинвазивный.
Первый способ результативен на начальной стадии, когда только появляются признаки хромоты.
Патология, сопровождающая атеросклероз, делает невозможным операционное вмешательство, а потому здесь подобная тактика является необходимостью.
Консервативное лечение медик может назначить, комбинируя:
Врачи советуют не пренебрегать ЛФК.
Медикаментозная терапия подразумевает принятие препаратов:
- разжижающих кровь;
- снимающих спазмы с периферических сосудов;
- укрепляющих сосудистые стенки.
Часть средств требует круглогодичного применения. Пациенту следует знать, что нет таблетки, полностью излечивающей данное заболевание. Все они оказывают вспомогательный эффект, укрепляя и расширяя вены и артерии.
Хирургию применяют только в том случае, когда существует длительный участок с закупоркой. Операции бывают следующих типов:
- Аллопротезирование. Вставка искусственного сосуда в поврежденную зону.
- Шунтирование. Отток крови обеспечивают с помощью шунта.
- Тромбэндартерэктомия. Ликвидация бляшек.
Предполагается и совместное проведение нескольких видов операций, и дополнение их сопутствующим хирургическим вмешательством. Сосудистый хирург сам решает, как проводить процедуру, в зависимости от состояния больного и степени атеросклероза.
Тромбоз подвздошной вены

В нижних конечностях создаются тромбы, которые и запускают процесс развития тромбоза. Кровь не оттекает из-за тромботических масс в бедренной и подвздошной зонах.
Причины возникновения недуга:
- нарушение свертываемости ткани;
- проблемы в гемодинамике;
- дефект стенок сосудов;
- долгое обездвиживание по болезни;
- травмы;
- гормональная контрацепция;
- опухоли в малом тазу;
- подколенные кисты;
- забрюшинный фиброз.
- отечность нижних конечностей;
- багровый или синий оттенок кожи в паху;
- проявление коричневатых точек;
- повышенная температура.
Любая физическая активность угрожает усилением кровообращения и следующим за ним отрывом тромба. Поэтому больным показан постельный режим и полный покой. Использование валиков или подушек под нижние конечности поможет оттоку венозной крови и спаду отеков. Полезна нормализация питьевого режима и употребление от 2 до 3 литров воды в сутки. Жидкость в таком количестве можно пить только людям, не страдающим сердечно-сосудистыми заболеваниями.
Прямые антикоагулянты снижают вязкость крови и свертываемость.
- незакрытые раны;
- язва желудка;
- открытая форма туберкулеза;
- проблемы с печенью и ее функционированием.
Антибиотики назначают при сильном увеличении температуры тела и риске возникновения гнойного тромбофлебита.
Фибринолитические препараты способствуют рассасыванию тромбов.
Тромбофлебит подвздошной вены

Доставляет гораздо больше хлопот, чем классический тромбофлебит ног. При нем появляется обширная отечность, распространяющаяся на органы малого таза и кишечник.
- воспаления разного характера;
- послеоперационный период;
- беременность.
Симптомы и соответствующие им этапы протекания болезни:
- Появляются слабые болевые ощущения в пояснице.
- Поднимается температура тела. Тромб еще не полностью заблокировал сосуды.
- Возникает резкая боль в локации проблемы. Кровоток останавливается.
- Мягкий отек захватывает брюшину, постепенно уплотняясь.
- Кожа бледнеет, приобретает синюшный оттенок. Под ней видны вены.
- Дает о себе знать усталость, температура 39о сопровождается поносом и рвотой.
Консервативное лечение тромбофлебита
Первым делом врачи назначают медикаменты, подавляющие тяжелую симптоматику, прописывая противовоспалительные препараты и обезболивающие. Далее необходимо освободить вену и наладить кровообращение. На этом этапе часто приходится бороться с рефлекторным спазмом пострадавшего сосуда. Профилактика возможных осложнений – финальный пункт лечения.
Подвздошная вена занимает важное место во всей системе кровообращения, напрямую связываясь с половыми органами и брюшной полостью, а также способствуя оттоку крови из ног. Заболевания хорошо поддаются лечению на первой стадии, поэтому при начальных симптомах рекомендуется обращаться к специалистам.
Тромбоз подвздошной вены
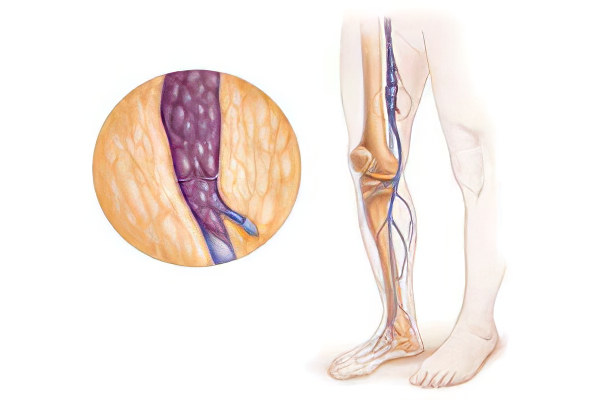
Тромбоз подвздошной вены – это формирование кровяного сгустка в системе полой вены, который создает препятствие для нормального тока крови. В практике клиницистов тромбоз полой вены встречается чаще, чем тромбозы, локализованные в иных частях тела. Патология характеризуется болями, имеющими распирающий характер, посинением кожных покровов, отчетностью кожи, набуханием вен нижних конечностей.
Общая подвздошная вена – это крупный сосуд, в котором отсутствую клапаны. Она берет свое начало в области крестцово-подвздошного сустава, где сливаются наружная и внутренняя подвздошные вены. Сперва общая правая подвздошная вена проходит сзади, а затем сбоку подвздошной артерии. Левая подвздошная вена проходит медиальнее. Внутренняя подвздошная вена также не содержит клапанов и располагается на боковой стенке малого таза.
Тромбоз подвздошной вены встречается в 10-15% случаев от всех тромбозов. Это серьезное состояние, которое требует неотложной медицинской помощи, так как несет прямую угрозу жизни человека. Тромбоз не следует путать с тромбофлебитом.
Симптомы тромбоза подвздошной вены
Симптомы, указывающие на тромбоз подвздошной вены, имеют ряд особенностей:
Боль локализуется чаще всего в паховой области, в районе внутренней поверхности бедра.
Боль может отдавать в икроножную мышцу.
Характер боли: распирающий, тянущий, тупой. При тромбозе подвздошной вены острая боль никогда не возникает.
Боль сперва беспокоит человека только во время физической нагрузки, а затем начинает появляться и в состоянии покоя.
Боли связаны с рядом факторов:
Развитие перифлебита в подвздошной области (воспаление клетчатки, окружающей подвздошную вену);
Растяжение стенок пораженной вены сформировавшимися сгустками крови;
Растяжение стенок притоков вены из-за усиления кровообращения;
Повышение венозного давления;
Усиление кровообращения в артериях, которые связаны с подвздошной веной, подвергшейся тромбозу;
Отечность ноги со стороны поражения. Характерной особенностью тромбоза подвздошной вены является то, что отечность тканей распространяется не только на бедро и ногу, но также на половые органы и на ягодицу. Сильнее всего отекает, безусловно, именно бедро. При нажатии на пораженные ткани не остается ямки. Причина ее отсутствия сводится к тому, что вены при тромбозе переполнены кровью, поэтому вода содержится не только в подкожно жировом слое, но и в мягких тканях. Отек возникает всегда, но степень его выраженности у всех больных различается.
Выделяют следующие степени отека при тромбозе полой вены:
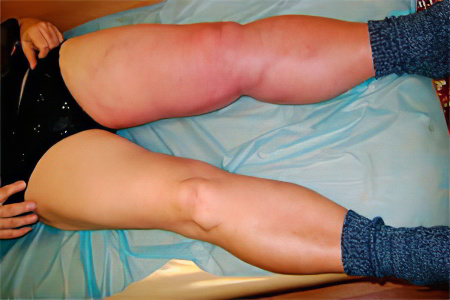
Если бедренная часть конечности увеличивается в размерах менее чем на 3 см , то отек считается небольшим.
Если бедренная часть ноги увеличивается в размерах на 3- 5 см , то отек считается средним.
Если бедренная часть ноги увеличивается в размерах на 5 см и более, то отек считается резким.
Посинение кожных покровов той конечности, со стороны которой наблюдается тромбоз. Верхняя часть бедра и полости малого таза также могут приобретать багрово-красный оттенок, либо молочно-белый оттенок (белая флегмазия). При синюшном окрасе конечности боли будут распирающими, «рвущими» вену изнутри. Если вена перенаполняется кровью, то на коже могут появиться пузыри, содержащие геморрагическую жидкость, а сама она приобретет черный окрас. Если происходит полная закупорка вены, развивается венозная гангрена. При белой флегмазии нога становится холодной, теряется ее чувствительность, снижается подвижность.
На поверхности кожи бедра часто образуются мелкие точки коричневого цвета.
Происходит увеличение в размерах подкожных вен бедра. Сильнее всего это заметно над лобком и на передней стенке брюшины.
Реже у больных формируются язвенные поражения нижних конечностей. Язвенные дефекты чаще всего развиваются при множественных тромбозах вен нижних конечностей.
Язвы на голенях при изолированном тромбозе подвздошной вены не формируются.
При воспалении вены и окружающих ее тканей возможно увеличение температуры тела.
Частым симптомом тромбоза подвздошной вены являются увеличенные в размерах паховые лимфатические узлы.
Заболевание никогда не развивается молниеносно. Процесс формирования тромба происходит постепенно, с плавным нарастанием интенсивности симптомов.
Врачи выделяют несколько стадий развития болезни:
Продромальная стадия, которая всегда сопровождается болями. Они возникают в области верхней трети бедра, отдают в пах, поясницу, живот, нижнюю конечность со стороны поражения вены. Боль тупая, ноющая. На этой стадии возможно увеличение температуры тела. Зачастую именно необъяснимая лихорадка является единственным признаком начинающегося тромбоза подвздошной вены. Особенно этот симптом актуален в том случае, когда он возникает у определенной категории больных: в послеродовом или послеоперационном периоде, у людей обездвиженных после полученной травмы и пр.
Стадия выраженных проявлений болезни. Боль усиливается, разливается, захватывая все большие области, формируется отек бедра и конечности. Возможно онемение ноги со стороны поражения.
Сочетание симптомов может быть разнообразными. Иногда заболевание вовсе протекает без каких-либо внешних проявлений.
Причины тромбоза подвздошной вены
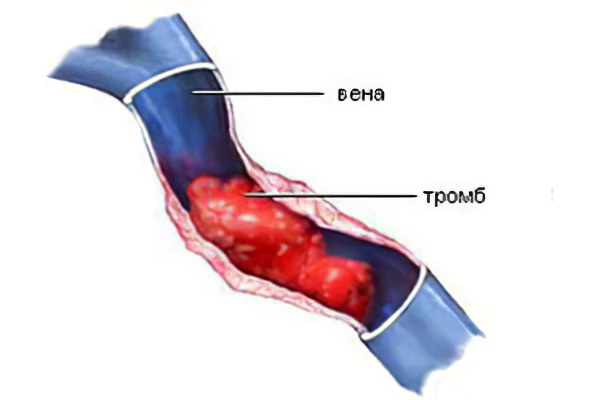
Тромбоз подвздошной вены развивается при условии, что случается сочетание нескольких факторов:
Стенка вены получила повреждения. Причиной может стать химическая, аллергическая, инфекционная или механическая травматизация.
Нарушения в процессе свертываемости крови.
Замедление тока крови.
Вязкость крови способна увеличиваться по разным причинам. Если на стенках вены имеются повреждения, то это приведет к тому, что на них начнут формироваться тромбы. Небольшой сгусток крови провоцирует воспалительную реакцию, что влечет за собой дальнейшее повреждение стенки сосуда. Это становится предрасполагающим фактором для формирования новых тромбов.
Застой крови и лимфы в венах нижних конечностей – это еще одна причина, которая приводит к формированию тромбов. Застой случается у тех людей, которые долгое время проводят в обездвиженном состоянии, либо ведут малоподвижный образ жизни.
Механизмами, которые способны запустить процесс формирования тромбов в подвздошной вене, являются:
Перенесенные операции. Если человек находится без движения, застойные явления крови в венах будут приводить к формированию тромбов.
Пребывание в обездвиженном положении после хирургического вмешательства, либо по причине болезни.
Прием гормональных препаратов для предупреждения развития нежелательной беременности. Тромбы формируются по причине сгущения крови.
Наличие злокачественной опухоли в организме. В плане формирования тромбоза особую опасность представляет рак легких, желудка и поджелудочной железы. Тромбы образуются на фоне того, что данные заболевания приводят к сгущению крови.
Осложнения тромбоза подвздошной вены
Самым грозным осложнением заболевания является отрыв тромба с тромбоэмболией легочной артерии. Это может произойти при любой физической нагрузке, которая всегда сопровождается усилением кровообращения. Части тромба по венам продвигаются вместе с током крови в легкие, попадают в легочную артерию и закупоривают ее. Это становится причиной острой сердечной и дыхательной недостаточности, которые часто приводят к летальному исходу. Если тромб попадает в небольшую легочную артерию, то это влечет за собой инфаркт легкого.
Еще одно осложнение заболевания – это хроническая венозная недостаточность. Оно опасно нарушением питания нижних конечностей, формированием экземы, трофических язв, развитием липодерматосклероза. Поэтому лечение заболевания должно быть безотлагательным.
Диагностика тромбоза подвздошной вены
Диагностикой заболевания занимается флеболог.
Врач на вооружении имеет множество методов, которые позволяют выявить имеющуюся проблему, среди которых:
Проведение радионуклидного исследования с меченным фибриногеном.
Дуплексное сканирование вен, которое направлено на оценку гемодинамики.
Рентген сосудов с применением контрастного вещества. Это позволяет качественно оценить состояние подвздошной вены и визуализировать тромб.
Из лабораторных методов диагностики наиболее информативным является определение уровня D-димера в плазме крови. Также могут быть использованные современные экспресс тесты на определение уровня фибрин-мономера в крови, фибриногена в плазме.
Как правило, этих исследований достаточно для того, чтобы подтвердить или опровергнуть диагноз.
Лечение тромбоза подвздошной вены
Все больные, у которых обнаруживают тромбоз подвздошной вены, должны быть госпитализированы. Это связано с тем, что у таких пациентов сохраняется высокий риск развития серьезных осложнений, которые несут прямую угрозу жизни.
Задачи проводимой террарии должны быть следующими:
Не допустить дальнейшего распространения тромбоза.
Предупредить развитие тромбоэмболии легочной артерии.
Остановить распространение отека, что позволит избежать формирования гангрены и сохранить пораженную конечность.
Провести лечебные мероприятия, направленные на восстановление проходимости подвздошной вены.
Предупредить рецидив заболевания.
На протяжении недели пациент должен принимать гепарин. Затем его переводят на мягкие коагулянты, типа Варфарина. Его больной должен принимать на протяжении полугода. Если пациент злоупотребляет спиртными напитками, у него имеется цирроз печени, либо его возраст превышает 75 лет, ему назначают препараты-дезагреганты. Также оральные коагулянты не назначают женщинам в положении, так как это может привести к самым разнообразным осложнениям беременности.
Рецидивы тромбоза случаются в первые 3-6 месяцев, но иногда это период растягивается на год и более. Поэтому части пациентов антикоагулянтная терапия может быть назначена пожизненно.
Местное лечение сводится к локальной гемотремии. В дальнейшем на область поражения накладывают мази с гепарином и нестероидным противовоспалительным компонентом, например, Фастум-гель или Лиотон-гель. Их тонким слоем наносят на медиальную поверхность бедра.
Пациент на протяжении 7-10 дней должен соблюдать строгий постельный режим. Обездвиживание на более продолжительный период является бессмысленным (если тромб не представляет опасность эмболии). В дальнейшем больным показана дозированная ходьба, выполнение специальных гимнастических упражнений.
На то время, пока человек находится в обездвиженном положении, ему накладывают на конечность шину Белера и приподнимают ту часть кровати, где располагаются ноги.
Если имеется риск отрыва тромба, показано оперативное вмешательство – тромбэктомия.
Профилактика рецидива тромбоза подвздошной вены

Чтобы не допустить повторного формирования тромбоза подвздошной вены, необходимо выполнять следующие профилактические мероприятия:
Исключить все факторы риска, среди которых: малоподвижный образ жизни, недостаточное употребление чистой питьевой воды, длительное времяпрепровождение в положении сидя и пр.
Ношение эластичных чулок.
По показаниям врача, больные на протяжении длительного времени принимают Гепарин и Аспирин, которые препятствуют чрезмерной свертываемости крови.
После операции пациент должен быть приведен в движение в ранние сроки.
Больной должен регулярно наблюдаться у врача по поводу своей патологии.
Ведение здорового образа жизни – непременное условие для пациентов, перенесших тромбоз.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Источники: http://etovarikoz.ru/tromboobrazovanie/vidy/tromboz-podvzdoshnoy-veny.html, http://noginashi.ru/zabolevaniya-sosudov/tromboz/stroenie-i-zabolevaniya-podvzdoshnoj-veny.html, http://www.ayzdorov.ru/lechenie_tromboz_podvozdyshnoii_veni.php