Тромбоз полой вены нижних конечностей
Симптомы причины и лечение тромбоза нижней полой вены
Тромбоз нижней полой вены является разновидностью тяжелого патологического процесса, который сопровождается частичным либо полным нарушением кровотока и требует экстренной медицинской помощи. В задачи полой нижней магистрали входит транспортировка крови между нижними конечностями, рядом органов малого таза и правым предсердием.
Для установления клинической картины необходимо определить уровень тромбоза, показатели сужения просвета, а также выявить, какой из сегментов находится «под ударом».
Что такое нижняя полая вена — какие функции выполняет
 Система нижней полой вены представлена сосудами, собирающими кровь от стенок и органов брюшной полости, таза и нижних конечностей.
Система нижней полой вены представлена сосудами, собирающими кровь от стенок и органов брюшной полости, таза и нижних конечностей.
Нижней полой вене выпала честь считаться самым объемным сосудом во всем организме. При этом в нем полностью отсутствуют клапаны.
Образуется посредством слияния подвздошных вен, а начало ее приходится на переднебоковую правую поверхность поясничной области (между пятым и четвертым позвонками).
Далее сосуд проходит вправо и вверх, касаясь латерального края большой поясничной мышцы и аорты. Проходя сквозь полую вену диафрагмы, нижняя вена проникает в область правого предсердия.
Интересная информация! Дыхательный процесс изменяет сосуд в диаметре: на вдохе ему приходится сжиматься, а на выдохе, соответственно, расширяться. В норме подобные колебания варьируются в диапазоне от 2,1 до 3,3 см. Полая вена собирает отработанную кровь. Непосредственно за ней расположены правая поясничная и почечная артерии.
Причины появления тромбов в нижней полой вене
Тромбоз полой вены является разновидностью тяжелого патологического состояния, когда для частичной или полной остановки кровотока требуется неотложное хирургическое вмешательство.
В большинстве случаев подобный тромбоз начинается по причине возникновения тромбофлебитов, поражающих мелкие сосуды, нижние конечности и сосуды, расположенные в левой части брюшной полости.
Другой распространенной причиной, провоцирующей восходящий (также известен в качестве вторичного) тромбоз, является наличие опухолевого процесса, локализованного в области брюха. Вызывают появление тромбов следующие заболевания:
- варикоз;
- аллергия или эндокринные патологии;
- проблемы с сердечно-сосудистой системой (порок клапана, аритмия или сердечная недостаточность).
 Крупный полый сосуд может быть подвержен первичному тромбозу как из-за воспаления в активной фазе, так и по причине внешней травмы.
Крупный полый сосуд может быть подвержен первичному тромбозу как из-за воспаления в активной фазе, так и по причине внешней травмы.
Степень процесса образования тромбов зависит от положения закупоренного тромба, скорости распространения патологического процесса и степени окклюзии венозных притоков и просветов.
Тромбоз может развиться в случаях, если ухудшается свертываемость крови, повреждаются стенки сосудов или замедляется кровоток в русле. Провоцирующим заболевание фактором нередко выступают гормональные сбои или употребление фармацевтических средств с контрацептивным воздействием.
Тромбоз может развиться по врожденной либо приобретенной причине. К первым относятся патологии, поражающие малый таз, органы ЖКТ, варикоз, а также венозная недостаточность, нарушающая функционирование клапанов.
Одними из наиболее распространенных приобретенных причин являются различные сбои на гормональном уровне. Именно поэтому, согласно данным медицинской статистики, тромбозу нижней полой вены более подвержена женская часть населения. В группе повышенного риска – лица, страдающие от ожирения.
Уровни поражения
Тромбоз полой нижней вены может быть как первичным, так и вторичным. Явным признаком тромбоза и закупорки вен является возникновение отечностей и посинение нижних конечностей или половых органов. Поражение, затрагивающее нижний полый венозный коллектор, может происходить на одном из трех анатомических сегментов:
- Уровень, расположенный ниже той области, где впадают почечные сосуды, именуется инфраренальным.
- Ренальный сегмент расположен на одном уровне с почками.
- Печеночным (или супраренальным) считается уровень, на котором происходит впадение сосудов почечной системы.
Установить тромботизацию можно только в случае полного закупоривания одного из уровней. При возникновении мигрирующего тромба пациенту критическая опасность пациенту не угрожает.
Характерные симптомы
Тромбоз может спровоцировать возникновение отечностей и обильных покраснений. Он самым негативным образом сказывается на самочувствии больного в виде упадка сил, появления сонливости и ощущения утраты тонуса. Симптомы тромбоза нижней полой вены могут остаться незамеченными и протекать без выраженного дискомфорта.
Изредка пациенту досаждают незначительные отеки и боли распирающего характера, что не дает ему особого повода для беспокойства. Такое халатное отношение к собственному здоровью чревато серьезными последствиями, поэтому своевременное обращение к врачу позволит не допустить дальнейшего развития тромбоза.
Почечного сегмента

В случае тромбоза почечного (или среднего) сегмента наблюдается следующая симптоматика:
- болевой синдром, локализованный в пояснице или нижней части живота;
- уремия;
- нефротический или мочевой синдром;
- резко возрастает количество мочевины в крови.
При закупорке почечного сегмента в организме происходит ряд серьезных нарушений, которые могут повлечь за собой почечную недостаточность и привести к летальному исходу.
Печеночного сегмента
При тромбозе печеночных и воротных вен работа печени нарушается, что проявляется в виде таких симптомов:
- пожелтение кожного покрова;
- расширение вен в верхней части живота и нижнего отдела груди;
- отеки нижних конечностей, посинение.
Селезенка и печень могут значительно увеличиваться в размерах, что без труда выявляется посредством пальпации. По причине большого скопления крови в печени возникает высокое давление на фиброзную оболочку, что вызывает интенсивный болевой синдром в области лопатки и правого подреберья. Тромбоз печеночного сегмента чреват тяжелыми кровотечениями, развитием желтухи и рядом других заболеваний.
Диагностика
Основанием для установления диагноза является осмотр врача, который определяет тромбоз и его локацию, исходя из наблюдения описанной выше симптоматики. В ряде случаев могут потребоваться дополнительные данные, для чего пациент направляется на флебографию или ангиографию.
Венокавография и артериография используются, когда необходимо установить габариты опухолевых узлов или исключить опухолевые процессы в почках. Исходя из такого показателя, как массивность тромботических процессов, тромбы подразделяются на неокклюизивные и флотирующие окклюзивные.
Для диагностики тромбоза нижней полой вены зачастую прибегают к УЗИ, МРТ, а также к радиоиндикационному методу, для которого используется меченый фибриноген. Определенные подробности устанавливаются с помощью дуплексного сканирования и ряда других аппаратных исследований.
Потребуются также результаты биохимических анализов и показатели свертываемости крови. Для выбора оптимальной индивидуальной схемы лечения специалисту необходимо детально изучить клиническую картину и данные, полученные в ходе масштабной диагностики.
Способы лечения
 Существует ряд терапевтических процедур, направленных на профилактику и лечение тромбоза.
Существует ряд терапевтических процедур, направленных на профилактику и лечение тромбоза.
Однако приносят положительные результаты они далеко не во всех случаях.
Благодаря фибринолизин-гепариновой терапии у 30% больных наблюдаются заметные улучшения.
У некоторых пациентов отмечается частичное восстановление функционирования системы нижнего полого сосуда.
Лучших результатов можно добиться путем комплексного терапевтического воздействия, которое предполагает курсовой прием фармацевтических препаратов в сочетании со специальными процедурами. Согласно данным статистики, случаи повторного тромбоза возникают у 60% больных даже после успешно проведенного комплексного лечения.
Медикаменты
Лечение тромбоза нижней полой вены выбирается лечащим врачом на основании вышеописанных диагностических способов и индивидуальных особенностей пациента. На сегодняшний день используется преимущественно консервативный метод терапии тромбозов. Большинству больных назначаются антикоагулянты, замедляющие развитие тромбоза путем разжижения крови, что не позволяет скапливаться сгусткам.
В случае, если в возникновении тромбоза виноваты возбудители инфекций, пациенту выписываются препараты из группы антибиотиков. На начальных этапах используются антибиотики общего действия, затем назначаются средства более узкого профиля.
Тромбоэктомия демонстрирует положительные результаты только при проведении этой специальной операции в первые дни после возникновения тромбоза. Считается, что повторного тромбоза можно избежать исключительно в случае хирургического вмешательства. Показанием к подобному способу является флотирующий тромб, поскольку он представляет собой высокую опасность, и может спровоцировать тромбоэмболию.
Сутью паллиативных операций является полная перевязка полой нижней вены, однако на сегодняшний день они практически не применяются по причине высокого процента летальных исходов.
Поводом для хирургической операции является сильный воспалительный процесс, локализованный в вене с тромбом, разрыв легочных артерий или самого тромба с дальнейшим распространением по каналам венозной системы.
Хирурги устанавливают больному Кава-фильтр, артериовенозный шунт или делают аппликацию. За день до операции пациент получает дозу сильнодействующих успокоительных средств, поскольку в случае чрезмерного волнения и повышенной возбудимости может произойти обрыв тромба.
Важно! Хирургическое вмешательство противопоказано лицам, страдающим от инфекционных заболеваний в активной фазе и сердечно-сосудистых недугов.
Профилактика
 Тромбоз полой вены предполагает соблюдение определенной диеты. Так, пациентам важно исключить из собственного рациона продукты, содержащие витамин K, а также ограничить потребление аскорбиновой кислоты (витамина C).
Тромбоз полой вены предполагает соблюдение определенной диеты. Так, пациентам важно исключить из собственного рациона продукты, содержащие витамин K, а также ограничить потребление аскорбиновой кислоты (витамина C).
Обязательным пунктом лечения является снижение употребляемой за день жидкости.
Зеленый и красный перцы весьма благоприятно сказываются на разжижении крови, поэтому рекомендуется обратить на эти продукты самое пристальное внимание.
Интересная информация! Согласно клиническим исследованиям, постельного режима пациентам нужно придерживаться только до исчезновения отечностей, которые обыкновенно сохраняются не более пяти дней. В случае, если опасность закупоривания артерии или отрыва тромба отсутствует, больному рекомендуется поддерживать активность на протяжении дня, используя эластическую компрессию.
Заключение
Тромбоз нижней полой вены представляет собой довольно опасную проблему, поскольку он является быстро прогрессирующим, и сложно поддающимся лечению. В случае возникновения отечностей нижних конечностей и недомоганий стоит проконсультироваться с компетентным врачом.
Специалисты рекомендуют регулярно сдавать кровь на выявление показателей свертываемости. Некоторые доктора в случае повышенной вязкости советуют принимать перед завтраком аспирин в количестве четвертой части таблетки.
Тромбоз нижней или верхней полой вены
Причины заболевания
Тромб может образоваться на любом участке кровеносной сети, однако больше всего этому подвержены нижние конечности и область малого таза. Этой особенности человек обязан эволюции: когда произошел переход к прямохождению, на ноги стала создаваться большая нагрузка при хождении. Вместе с этим кровообращение затруднилось, поскольку крови приходится развивать большую скорость циркуляции для течения в вертикальном направлении.
Как и для любой разновидности тромбоза, для поражения нижней полой вены характерно множество причин, все их можно объединить в три большие группы.
Повреждения внутренней поверхности стенки вены
Это может произойти по разным причинам, которые можно условно разделить на механические, аллергические и инфекционные. В результате повреждения поверхность становится шероховатой и «тормозит» отдельные кровяные клетки, которые зацепляются за нее и, накапливаясь, формируют тромб.

Повышенная свертываемость крови
Для каждого человека характерен свой показатель свертываемости – у кого-то он в пределах нормы, у других ниже, у третьих выше. В последнем случае существует повышенная вероятность образования тромбов, причем в большинстве случаев в нижней части тела, где нередко образуются застои.
Повышенная свертываемость крови может наблюдаться из-за врожденных генетических аномалий, приобретенных патологий или даже негативного влияния вредных привычек и внешней среды.
Замедленное кровообращение
Со стороны кровотока тоже может подстерегать немало опасностей, одна из которых – замедление скорости. В результате этого некоторое количество крови не успевает проходить через венозные клапаны и начинает двигаться в обратную сторону, образуя застои. Это может возникать из-за заболеваний сердечно-сосудистой системы или в результате малоподвижного образа жизни.
У пациента может наблюдаться причина из какой-то определенной группы или совокупность нескольких и даже всех трех (триада Вирхова).
Тромбообразование непосредственно в нижней полой вене встречается достаточно редко, поскольку ее просвет значительно шире остальных ветвей. В большинстве случаев тромбоз мигрирует из вен нижних конечностей (илеофеморальная разновидность), ветвей малого таза, сосудов печени и почек.
Следует учитывать, что существуют предрасполагающие факторы, которые могут спровоцировать заболевание:
- злокачественная опухоль любого внутреннего органа;
- инфекционные заболевания, передаваемые через кровь;
- серьезные травмы элементов нижней части тела;
- перенесенные длительные операции на органах мочеполовой системы или нижних конечностях;
- тяжелая беременность и роды;
- прием оральных контрацептивов;
- врожденные и приобретенные заболевания сердца;
- варикозное расширение вен;
- частые аутоиммунные или аллергические заболевания;
- патологии кровеносной системы;
- эндокринные заболевания, в частности, дисбаланс гормонов;
- длительное пребывание в лежачем положении в связи с болезнью.
Тромбоз может развиться в любом возрасте, даже детском, но больше всего ему подвержены пожилые люди, у которых организм ослаблен хроническими заболеваниями. Также отдельные группы риска составляют люди с пристрастием к алкоголю и курению, пациенты, страдающие от избыточного веса, люди, связанные со статичными профессиями и т. д.

Клиническая картина
Тромбообразование непосредственно в нижней полой вене характеризуется такими симптомами, как отечность обеих ног и нижней части туловища в целом, боль по всей этой области, появление выступающих поверхностных вен на животе. При этом такие признаки проявляются лишь в редких случаях, поскольку обычно тромб изначально образуется не в нижней полой вене, а в одной из ветвей ее системы, после чего мигрирует в этот крупный сосуд.
Возникновение патологического сгустка крови может произойти в одном из трех сегментов – инфраренальном, ренальном и супраренальном и в печеночном. Характерные симптомы патологии возникают только при полной закупорке тромбом сосуда этих сегментов, если же сгусток частично закрывает просвет вены, то признаки слабо выражены.
При поражении инфраренального сегмента тромб образуется в подвздошной вене одной конечности, поэтому симптомы, как правило, характерны только для одной конкретной стороны. Если сгусток крови поднимается вверх по кровеносной сети и полностью закупоривает эту часть нижней полой вены, пациент может чувствовать сильные приступы боли в пояснице и области живота. Также наблюдается отечность, покраснение и синюшность кожи на ногах, чаще сразу на обеих, а внизу живота проявляется четкий сосудистый рисунок.
Если тромб локализуется в печеночном сегменте, то возникают следующие симптомы и признаки патологии:
- возникают сильные приступы боли с правой стороны под ребрами и лопаткой в связи с тем, что печень переполняется кровью и в результате этого увеличивается в размерах;
- при прощупывании печень ощущается, как гладкий, плотный орган с плавными краями;
- в брюшной полости скапливается жидкость, что выражается в отечности;
- кожа изменяет свой оттенок, причем, в отличие от других видов тромбоза, становится не красной или синюшной, а желтой;
- селезенка увеличивается в размерах, что определяется при пальпации;
- в верхней части живота появляются расширенные и уплотненные извилистые вены.
При этом если тромб появился в печеночном сегменте нижней полой вены в результате восходящей миграции из подвздошных, бедренных и почечных сосудов, то симптомы проявляются поодиночке и постепенно. Если же тромбообразование происходило непосредственно на этом участке сосуда, то клиническая картина может проявиться полностью и резко.
Поражение ренального и супраренального сегмента протекает по-другому. Зачастую пациент не ощущает вообще никаких симптомов, если имеет место неполная закупорка сосуда. При этом могут проявляться и нехарактерные для тромбоза симптомы, которые можно соотнести с опухолью почки. Это общее ухудшение состояние пациента, слабость, повышение температуры, бледность, повышенное артериальное давление, присутствие в моче кровяных примесей, боли в пояснице, расширение вен семенного канатика у мужчин и др.
В случае непосредственной закупорки ренального и супраренального сегмента появляются боли в пояснице и животе, уменьшается объем выделяемой мочи. Пациент может жаловать на тошноту и рвоту, а также нарушение стула и другие признаки отравления.
Если на протяжении нескольких суток симптомы не пропадают, то можно предположить, что организм отравился вредными веществами, которые не выводились из-за нарушения функции почек. В некоторых случаях кровообращение восстанавливается без вмешательства, и пациент замечает улучшения в состоянии.
Методы лечения
Если тромбоз диагностировался на ранних стадиях развития, есть возможность вылечить его без операции, то есть с помощью медикаментов. Терапия проводится в стационаре, где лечащий врач может постоянно наблюдать за состоянием пациента и при необходимости провести экстренное хирургическое вмешательство.
Лечебный курс состоит из приема препаратов из нескольких групп:
- Тромболитики. Лекарства, направленные непосредственно на растворение тромба.
- Антикоагулянты. Средства, снижающие свертываемость крови и препятствующие дальнейшему формированию и увеличению тромбов.
- Флеботоники. Препараты, укрепляющие венозные стенки и улучшающие кровообращение в этих сосудах.
- Антибиотики. Назначаются, если тромбоз наблюдается совместно с инфекцией.
- Нестероидные противовоспалительные средства (НПВС) и спазмолитики. Являются симптоматической мерой – снимают отечность и боль.
При неэффективности консервативной терапии или при возникновении экстренных ситуаций врач может назначить операцию. Популярным методом является пликация нижней полой вены, в результате чего в ней искусственно формируются новые каналы, восстанавливающие кровообращение, но не пропускающие тромб. Реже применяется перевязка вены, поскольку существует высокая вероятность осложнений.
Тромб может быть удален обособленно с помощью катетера без вмешательства на самом сосуде. Современной методикой является установка кава-фильтра – приспособления, не пропускающего тромб к жизненно-важным органам.
После всех видов вмешательства требуется медикаментозная терапия.
Тромб в верхней полой вене
Тромбоз верхней полой вены (синдром) встречается не так часто. Это короткий тонкостенный сосуд, образующийся в результате слияния правой и левой плечеголовных вен и впадающий в правой предсердие. Он собирает всю венозную кровь верхней части туловища. Тромб в этой части кровеносной сети образуется по физиологическим причинам, поскольку в ней создается низкое давление.
В большинстве случаев патология возникает в результате заболеваний прилегающих органов, в частности в результате развития злокачественных опухолей. Тромбоз в верхней полой вене проявляется отечностью лица и шеи, беспричинным кашлем и одышкой, свистящим дыханием, синюшностью кожи в области груди и рук, а также набуханием поверхностных вен. Лечение может быть как консервативным, так и хирургическим.
Тромбоз подвздошной вены
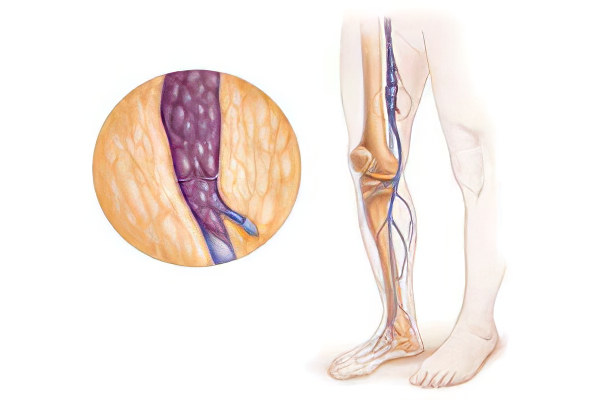
Тромбоз подвздошной вены – это формирование кровяного сгустка в системе полой вены, который создает препятствие для нормального тока крови. В практике клиницистов тромбоз полой вены встречается чаще, чем тромбозы, локализованные в иных частях тела. Патология характеризуется болями, имеющими распирающий характер, посинением кожных покровов, отчетностью кожи, набуханием вен нижних конечностей.
Общая подвздошная вена – это крупный сосуд, в котором отсутствую клапаны. Она берет свое начало в области крестцово-подвздошного сустава, где сливаются наружная и внутренняя подвздошные вены. Сперва общая правая подвздошная вена проходит сзади, а затем сбоку подвздошной артерии. Левая подвздошная вена проходит медиальнее. Внутренняя подвздошная вена также не содержит клапанов и располагается на боковой стенке малого таза.
Тромбоз подвздошной вены встречается в 10-15% случаев от всех тромбозов. Это серьезное состояние, которое требует неотложной медицинской помощи, так как несет прямую угрозу жизни человека. Тромбоз не следует путать с тромбофлебитом.
Симптомы тромбоза подвздошной вены
Симптомы, указывающие на тромбоз подвздошной вены, имеют ряд особенностей:
Боль локализуется чаще всего в паховой области, в районе внутренней поверхности бедра.
Боль может отдавать в икроножную мышцу.
Характер боли: распирающий, тянущий, тупой. При тромбозе подвздошной вены острая боль никогда не возникает.
Боль сперва беспокоит человека только во время физической нагрузки, а затем начинает появляться и в состоянии покоя.
Боли связаны с рядом факторов:
Развитие перифлебита в подвздошной области (воспаление клетчатки, окружающей подвздошную вену);
Растяжение стенок пораженной вены сформировавшимися сгустками крови;
Растяжение стенок притоков вены из-за усиления кровообращения;
Повышение венозного давления;
Усиление кровообращения в артериях, которые связаны с подвздошной веной, подвергшейся тромбозу;
Отечность ноги со стороны поражения. Характерной особенностью тромбоза подвздошной вены является то, что отечность тканей распространяется не только на бедро и ногу, но также на половые органы и на ягодицу. Сильнее всего отекает, безусловно, именно бедро. При нажатии на пораженные ткани не остается ямки. Причина ее отсутствия сводится к тому, что вены при тромбозе переполнены кровью, поэтому вода содержится не только в подкожно жировом слое, но и в мягких тканях. Отек возникает всегда, но степень его выраженности у всех больных различается.
Выделяют следующие степени отека при тромбозе полой вены:
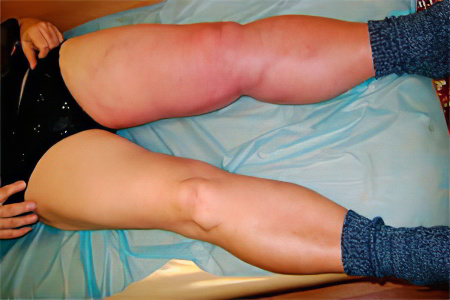
Если бедренная часть конечности увеличивается в размерах менее чем на 3 см , то отек считается небольшим.
Если бедренная часть ноги увеличивается в размерах на 3- 5 см , то отек считается средним.
Если бедренная часть ноги увеличивается в размерах на 5 см и более, то отек считается резким.
Посинение кожных покровов той конечности, со стороны которой наблюдается тромбоз. Верхняя часть бедра и полости малого таза также могут приобретать багрово-красный оттенок, либо молочно-белый оттенок (белая флегмазия). При синюшном окрасе конечности боли будут распирающими, «рвущими» вену изнутри. Если вена перенаполняется кровью, то на коже могут появиться пузыри, содержащие геморрагическую жидкость, а сама она приобретет черный окрас. Если происходит полная закупорка вены, развивается венозная гангрена. При белой флегмазии нога становится холодной, теряется ее чувствительность, снижается подвижность.
На поверхности кожи бедра часто образуются мелкие точки коричневого цвета.
Происходит увеличение в размерах подкожных вен бедра. Сильнее всего это заметно над лобком и на передней стенке брюшины.
Реже у больных формируются язвенные поражения нижних конечностей. Язвенные дефекты чаще всего развиваются при множественных тромбозах вен нижних конечностей.
Язвы на голенях при изолированном тромбозе подвздошной вены не формируются.
При воспалении вены и окружающих ее тканей возможно увеличение температуры тела.
Частым симптомом тромбоза подвздошной вены являются увеличенные в размерах паховые лимфатические узлы.
Заболевание никогда не развивается молниеносно. Процесс формирования тромба происходит постепенно, с плавным нарастанием интенсивности симптомов.
Врачи выделяют несколько стадий развития болезни:
Продромальная стадия, которая всегда сопровождается болями. Они возникают в области верхней трети бедра, отдают в пах, поясницу, живот, нижнюю конечность со стороны поражения вены. Боль тупая, ноющая. На этой стадии возможно увеличение температуры тела. Зачастую именно необъяснимая лихорадка является единственным признаком начинающегося тромбоза подвздошной вены. Особенно этот симптом актуален в том случае, когда он возникает у определенной категории больных: в послеродовом или послеоперационном периоде, у людей обездвиженных после полученной травмы и пр.
Стадия выраженных проявлений болезни. Боль усиливается, разливается, захватывая все большие области, формируется отек бедра и конечности. Возможно онемение ноги со стороны поражения.
Сочетание симптомов может быть разнообразными. Иногда заболевание вовсе протекает без каких-либо внешних проявлений.
Причины тромбоза подвздошной вены
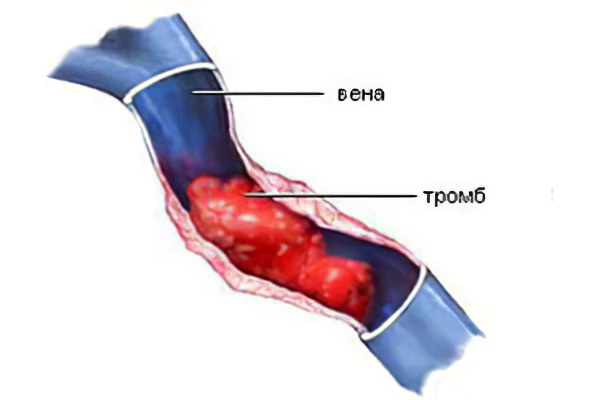
Тромбоз подвздошной вены развивается при условии, что случается сочетание нескольких факторов:
Стенка вены получила повреждения. Причиной может стать химическая, аллергическая, инфекционная или механическая травматизация.
Нарушения в процессе свертываемости крови.
Замедление тока крови.
Вязкость крови способна увеличиваться по разным причинам. Если на стенках вены имеются повреждения, то это приведет к тому, что на них начнут формироваться тромбы. Небольшой сгусток крови провоцирует воспалительную реакцию, что влечет за собой дальнейшее повреждение стенки сосуда. Это становится предрасполагающим фактором для формирования новых тромбов.
Застой крови и лимфы в венах нижних конечностей – это еще одна причина, которая приводит к формированию тромбов. Застой случается у тех людей, которые долгое время проводят в обездвиженном состоянии, либо ведут малоподвижный образ жизни.
Механизмами, которые способны запустить процесс формирования тромбов в подвздошной вене, являются:
Перенесенные операции. Если человек находится без движения, застойные явления крови в венах будут приводить к формированию тромбов.
Пребывание в обездвиженном положении после хирургического вмешательства, либо по причине болезни.
Прием гормональных препаратов для предупреждения развития нежелательной беременности. Тромбы формируются по причине сгущения крови.
Наличие злокачественной опухоли в организме. В плане формирования тромбоза особую опасность представляет рак легких, желудка и поджелудочной железы. Тромбы образуются на фоне того, что данные заболевания приводят к сгущению крови.
Осложнения тромбоза подвздошной вены
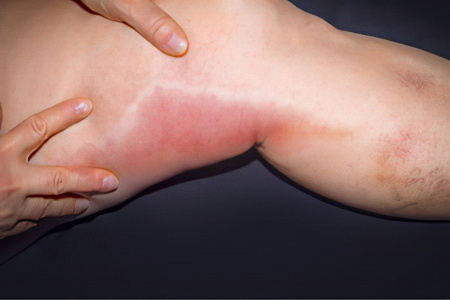
Самым грозным осложнением заболевания является отрыв тромба с тромбоэмболией легочной артерии. Это может произойти при любой физической нагрузке, которая всегда сопровождается усилением кровообращения. Части тромба по венам продвигаются вместе с током крови в легкие, попадают в легочную артерию и закупоривают ее. Это становится причиной острой сердечной и дыхательной недостаточности, которые часто приводят к летальному исходу. Если тромб попадает в небольшую легочную артерию, то это влечет за собой инфаркт легкого.
Еще одно осложнение заболевания – это хроническая венозная недостаточность. Оно опасно нарушением питания нижних конечностей, формированием экземы, трофических язв, развитием липодерматосклероза. Поэтому лечение заболевания должно быть безотлагательным.
Диагностика тромбоза подвздошной вены
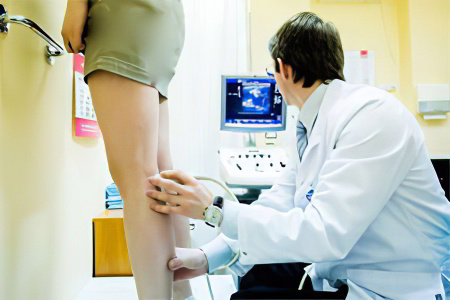
Диагностикой заболевания занимается флеболог.
Врач на вооружении имеет множество методов, которые позволяют выявить имеющуюся проблему, среди которых:
Проведение радионуклидного исследования с меченным фибриногеном.
Дуплексное сканирование вен, которое направлено на оценку гемодинамики.
Рентген сосудов с применением контрастного вещества. Это позволяет качественно оценить состояние подвздошной вены и визуализировать тромб.
Из лабораторных методов диагностики наиболее информативным является определение уровня D-димера в плазме крови. Также могут быть использованные современные экспресс тесты на определение уровня фибрин-мономера в крови, фибриногена в плазме.
Как правило, этих исследований достаточно для того, чтобы подтвердить или опровергнуть диагноз.
Лечение тромбоза подвздошной вены
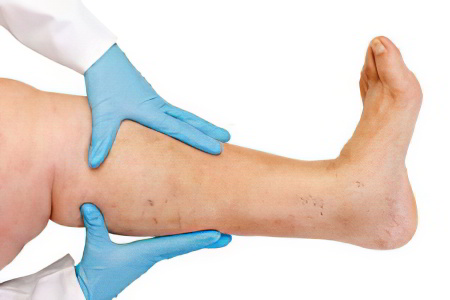
Все больные, у которых обнаруживают тромбоз подвздошной вены, должны быть госпитализированы. Это связано с тем, что у таких пациентов сохраняется высокий риск развития серьезных осложнений, которые несут прямую угрозу жизни.
Задачи проводимой террарии должны быть следующими:
Не допустить дальнейшего распространения тромбоза.
Предупредить развитие тромбоэмболии легочной артерии.
Остановить распространение отека, что позволит избежать формирования гангрены и сохранить пораженную конечность.
Провести лечебные мероприятия, направленные на восстановление проходимости подвздошной вены.
Предупредить рецидив заболевания.
На протяжении недели пациент должен принимать гепарин. Затем его переводят на мягкие коагулянты, типа Варфарина. Его больной должен принимать на протяжении полугода. Если пациент злоупотребляет спиртными напитками, у него имеется цирроз печени, либо его возраст превышает 75 лет, ему назначают препараты-дезагреганты. Также оральные коагулянты не назначают женщинам в положении, так как это может привести к самым разнообразным осложнениям беременности.
Рецидивы тромбоза случаются в первые 3-6 месяцев, но иногда это период растягивается на год и более. Поэтому части пациентов антикоагулянтная терапия может быть назначена пожизненно.
Местное лечение сводится к локальной гемотремии. В дальнейшем на область поражения накладывают мази с гепарином и нестероидным противовоспалительным компонентом, например, Фастум-гель или Лиотон-гель. Их тонким слоем наносят на медиальную поверхность бедра.
Пациент на протяжении 7-10 дней должен соблюдать строгий постельный режим. Обездвиживание на более продолжительный период является бессмысленным (если тромб не представляет опасность эмболии). В дальнейшем больным показана дозированная ходьба, выполнение специальных гимнастических упражнений.
На то время, пока человек находится в обездвиженном положении, ему накладывают на конечность шину Белера и приподнимают ту часть кровати, где располагаются ноги.
Если имеется риск отрыва тромба, показано оперативное вмешательство – тромбэктомия.
Профилактика рецидива тромбоза подвздошной вены

Чтобы не допустить повторного формирования тромбоза подвздошной вены, необходимо выполнять следующие профилактические мероприятия:
Исключить все факторы риска, среди которых: малоподвижный образ жизни, недостаточное употребление чистой питьевой воды, длительное времяпрепровождение в положении сидя и пр.
Ношение эластичных чулок.
По показаниям врача, больные на протяжении длительного времени принимают Гепарин и Аспирин, которые препятствуют чрезмерной свертываемости крови.
После операции пациент должен быть приведен в движение в ранние сроки.
Больной должен регулярно наблюдаться у врача по поводу своей патологии.
Ведение здорового образа жизни – непременное условие для пациентов, перенесших тромбоз.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Источники: http://varikoznik.com/tromboz/nizhnej-poloj-veny.html, http://flebdoc.ru/tromb/tromboz-poloy-veny.html, http://www.ayzdorov.ru/lechenie_tromboz_podvozdyshnoii_veni.php