Тромбоз портальной вены википедия
Тромбоз воротной вены у пациента с острым панкреатитом и хроническим алиментарно-токсическим гепатитом
Авторы: Карнута Г.Г. (НУЗ «Дорожная клиническая больница им. Н.А. Семашко» ОАО «РЖД», Москва), Зиновьева С.Ю. (НУЗ «Дорожная клиническая больница им. Н.А. Семашко» ОАО «РЖД», Москва), Юркова Т.Е. (ГБОУ ВПО «МГМСУ им. А.И. Евдокимова» МЗ РФ, Москва), Костюкевич О.И. (ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» МЗ РФ, Москва)
Тромбоз воротной вены (ТВВ) – это процесс образования тромба в портальной системе, обусловленный многими факторами, может быть острым или хроническим. При остром тромбозе ввиду массовой гибели гепатоцитов развиваются печеночно-клеточная недостаточность, прогрессирующая портальная гипертензия, некроз кишечника, желудочно-кишечные кровотечения, что приводит в конечном счете к крайне неблагоприятным последствиям и часто летальному исходу. Частота ТВВ у больных циррозом печени (ЦП) и портальной гипертензией колеблется от 2 до 43 %, при гепатоцеллюлярной карциноме – до 30%. В 50% случаев причина остается неустановленной. Клинические проявления зависят от локализации и протяженности ТВВ, быстроты его развития и природы предрасполагающего заболевания печени. Сочетание ТВВ с тромбозом брыжеечных вен в большинстве случаев летально. При хроническом процессе тромбоз формируется медленно, вследствие чего успевает развиться коллатеральный кровоток, а воротная вена со временем реканализируется. Даже при относительно благоприятном течении развивается портальная гипертензия. Диагностика заболевания основывается на данных УЗИ, МСКТ, результатах коагулограммы, при необходимости – ангиографии. В статье освещены некоторые аспекты клинической картины ТВВ, принципы его диагностики и лечения. Подчеркивается, что ТВВ является серьезным заболеванием. Необходимы его немедленная диагностика и интенсивное лечение с целью профилактики жизнеугрожающих осложнений и прогрессирования портальной гипертензии. На обсуждение представлен клинический случай ТВВ у пациента с острым панкреатитом и хроническим алиментарно-токсическим гепатитом.
Ключевые слова: тромбоз воротной вены, портальная гипертензия, острый панкреатит, хронический токсический гепатит, антикоагулянтная терапия.
Для цитирования: Карнута Г.Г., Зиновьева С.Ю., Юркова Т.Е., Костюкевич О.И. Тромбоз воротной вены у пациента с острым панкреатитом и хроническим алиментарно-токсическим гепатитом // РМЖ. 2016. № 17. С. 1176–1180.
Для цитирования: Карнута Г.Г., Зиновьева С.Ю., Юркова Т.Е., Костюкевич О.И. Тромбоз воротной вены у пациента с острым панкреатитом и хроническим алиментарно-токсическим гепатитом // РМЖ. 2016. №17. С. 1176-1180
Portal vein thrombosis in the patient with acute pancreatitis and chronic alimentary toxic hepatitis Karnuta G.G. 1 , Zinovieva S.Yu. 1 , Yurkova T.E. 2 , Kostyukevich O.I. 3 1 Road Clinical Hospital named after N.A. Semashko, JSC «Russian Railways» 2 Moscow State University of Medicine and Dentistry named after A.I. Evdokimov 3 Pirogov Russian National Research Medical University, Moscow Portal vein thrombosis (PVT) is the process of thrombus formation in portal system, due to many acute or chronic factors. In acute thrombosis hepatocellular failure, progressive portal hypertension, bowel necrosis, gastrointestinal bleeding develop due to mass death of hepatocytes, which lead to extremely unfavourable outcome, and frequently death. PVT prevalence in patients with liver cirrhosis and portal hypertension (PH) ranges from 2 to 43%, with hepatocellular carcinoma — up to 30%. In 50% of cases the cause remains unknown. Clinical manifestations depend on the location and extent of PVT, speed of its development and the nature of predisposing liver disease. Combination of PVT and mesenteric vein thrombosis in most cases is lethal. In chronic process, thrombosis is formed slowly, so collateral blood flow develops and portal vein recanalizes over time. Even in case of relatively favorable course PH develops. Diagnosis is based on ultrasound data, MSCT, coagulogram, if necessary — angiography. The paper highlights some aspects of PVT clinical picture, principles of its diagnosis and treatment. It is emphasized that PVT is a serious condition requiring immediate diagnosis and intensive treatment to prevent life-threatening complications and PH progression. A clinical case of PVT in patients with acute pancreatitis and chronic alimentary toxic hepatitis is reported.
Key words: portal vein thrombosis, portal hypertension, acute pancreatitis, chronic toxic hepatitis, anticoagulant therapy.
For citation: Karnuta G.G., Zinovieva S.Yu., Yurkova T.E., Kostyukevich O.I. Portal vein thrombosis in the patient with acute pancreatitis and chronic alimentary toxic hepatitis // RMJ. 2016. № 17. P. 1176–1180.
В статье представлен клинический случай тромбоза воротной вены
 Тромбоз воротной вены (ТВВ) – это процесс образования тромба вплоть до полной окклюзии просвета основного ствола и ветвей воротной вены с прогрессирующим нарушением кровотока в печени и ЖКТ. Прижизненные случаи тромбоза воротной вены впервые описали основоположники и корифеи русской медицины С.П. Боткин (1862) и Н.Д. Стражеско (1934) [1–3]. Среди зарубежных клиницистов первое описание ТВВ принадлежит Вalfur и Stewart (1868) на примере пациента со спленомегалией, асцитом и варикозно расширенными венами [1, 2]. К сожалению, четких статистических данных по данной патологии ни в нашей стране, ни за рубежом нет. По данным аутопсий, в США частота портальных тромбозов колеблется от 0,05 до 0,50% [4, 5]. В европейской популяции ТВВ обусловлено до 10% всех случаев портальной гипертензии, в то же время в развивающихся странах эта цифра достигает 40% [6, 7]. Частота ТВВ у больных циррозом печени (ЦП) и портальной гипертензией, по разным литературным данным, колеблется от 2 до 43% [4, 6]. При пересадке печени частота развития ТВВ варьирует от 2 до 26% [6]. Известно, что ТВВ часто возникает у больных гепатоцеллюлярной карциномой (до 30%). В 50% случаев причина остается неустановленной.
Тромбоз воротной вены (ТВВ) – это процесс образования тромба вплоть до полной окклюзии просвета основного ствола и ветвей воротной вены с прогрессирующим нарушением кровотока в печени и ЖКТ. Прижизненные случаи тромбоза воротной вены впервые описали основоположники и корифеи русской медицины С.П. Боткин (1862) и Н.Д. Стражеско (1934) [1–3]. Среди зарубежных клиницистов первое описание ТВВ принадлежит Вalfur и Stewart (1868) на примере пациента со спленомегалией, асцитом и варикозно расширенными венами [1, 2]. К сожалению, четких статистических данных по данной патологии ни в нашей стране, ни за рубежом нет. По данным аутопсий, в США частота портальных тромбозов колеблется от 0,05 до 0,50% [4, 5]. В европейской популяции ТВВ обусловлено до 10% всех случаев портальной гипертензии, в то же время в развивающихся странах эта цифра достигает 40% [6, 7]. Частота ТВВ у больных циррозом печени (ЦП) и портальной гипертензией, по разным литературным данным, колеблется от 2 до 43% [4, 6]. При пересадке печени частота развития ТВВ варьирует от 2 до 26% [6]. Известно, что ТВВ часто возникает у больных гепатоцеллюлярной карциномой (до 30%). В 50% случаев причина остается неустановленной.
Клиническая картина зависит от локализации и протяженности ТВВ, быстроты его развития и природы предрасполагающего заболевания печени [8]. ТВВ может быть острым или хроническим, но прогноз всегда серьезный и часто неблагоприятный, т. к. его исходами являются либо желудочно-кишечные кровотечения, либо прогрессирование портальной гипертензии [4, 9].
Острый тромбоз быстро приводит к смерти либо вследствие печеночной недостаточности, либо из-за развития инфаркта кишечника (с развитием перитонита, полиорганной недостаточности), либо массивного кровотечения [4, 10]. Сочетание ТВВ с тромбозом брыжеечных вен в основной массе случаев приводит к смерти пациента.
Процесс может быть хроническим, когда заболевание развивается постепенно, т. е. кровоток в воротной вене не прекращается полностью, а лишь несколько снижается из-за тромба, который со временем растет и в последующем закрывает просвет частично или полностью. При хроническом, медленно текущем процессе кровь из органов брюшной полости устремляется в обход воротной вены по портокавальным анастомозам [3, 11]. Хронический ТВВ чаще протекает по типу некоторых других заболеваний органов брюшной полости и трудно диагностируется.
Патогенез ТВВ до конца не ясен. Возникновение ТВВ, как и других венозных тромбозов, может быть объяснено триадой Вирхова, включающей следующие элементы:
– травма стенки вены;
– снижение скорости кровотока в воротной вене: вследствие сдавления сосуда извне опухолью, рубцами, при хронической сердечной недостаточности, констриктивном перикардите, синдроме Бадда – Киари (тромбоз печеночных вен);
– повышение свертываемости крови [10, 12, 13] и/или изменение соотношения ее клеточных элементов (при миелопролиферативных заболеваниях, антифосфолипидном синдроме, после спленэктомии, в послеоперационном периоде, особенно у онкологических больных: сопровождают воспалительные заболевания, отмечаются на фоне приема пероральных контрацептивов) [13–15].
ТВВ может возникать при таких заболеваниях и клинических состояниях, как ЦП, рак печени и поджелудочной железы, аппендицит, хронический панкреатит, хронические воспалительные заболевания кишечника (язвенный колит, болезнь Крона), холангит, при гематологических заболеваниях, обусловливающих повышение свертываемости крови (полицитемия) [6, 7, 15–17], травмы, ожоги, сепсис, беременность / послеродовый период, прием оральных контрацептивов, трансплантация печени. В отдельную группу риска по возникновению ТВВ можно отнести женщин, у которых в последнем триместре беременности или в родах развилась эклампсия, которая сопровождается ДВС-синдромом – свертыванием крови во всех кровеносных сосудах, не исключая воротную вену.
Каждый тромбоз имеет 2 стадии: организация тромба и его реканализация – разрушение части тромба и возобновление кровотока по вене. Исход тромбоза различен и может идти по двум путям. В случае мелкого тромбоза может произойти аутолиз тромба под действием протеолитических ферментов лейкоцитов. Крупные тромбы подвергаются процессу замещения соединительной тканью, т. е. организации тромба. По мере того как тромботические массы замещаются соединительной тканью, в них появляются щели или каналы, выстланные эндотелием, происходит так называемая реканализация тромба. Позже выстланные эндотелием каналы превращаются в сосуды, содержащие кровь, в таких случаях говорят о васкуляризации тромба, что нередко восстанавливает проходимость сосуда для крови. Однако организaция тромба не всегда заканчивается его канализацией и васкуляризaцией. Возможны обызвествление тромба, его петрификация; в венах при этом иногда возникают камни – флеболиты [2, 4, 12, 18, 19].
Из всего вышеизложенного следует, что ТВВ является актуальной медицинской проблемой, т. к. четких алгоритмов диагностики и профилактики данного заболевания в настоящее время не существует, невзирая на мощный арсенал современных диагностических возможностей.
В нашей клинике мы неоднократно лечили и лечим пациентов с различными поражениями печени, однако случай тромбоза портальной вены мы встретили впервые.
Пациент Б.В.Н., 1967 г. р. (49 лет). Поступил в гастроэнтерологическое отделение нашей клиники 25.07.2016 г. с направительным диагнозом: острый панкреатит, болевая форма. Хронический гепатит алиментарно-токсического генеза, высокой степени активности.
Жалобы при поступлении на общую слабость, боли в правом подреберье, околопупочной области, тошноту, потерю аппетита.
История настоящего заболевания: в анамнезе язвенная болезнь 12-перстной кишки, последнее обострение 1 мес. назад, лечился по месту жительства. Внезапное ухудшение самочувствия 15.07.2016 г. после погрешности в диете, когда появились интенсивные боли в эпигастральной области, правом подреберье, общая слабость. Самостоятельно принимал ибупрофен, боли уменьшились. Обратился к врачу. Амбулаторно выполнено УЗИ брюшной полости: признаки реактивного панкреатита. Госпитализирован для уточнения диагноза, лечения.
Эпидемиологический анамнез: в течение 3-х лет в эндемичные районы не выезжал, живет и работает в Москве. Контактов с профессиональными вредностями, химическими и бытовыми ядами не имел, лекарственных препаратов регулярно не принимал. Со слов пациента известно, что ранее злоупотреблял спиртными напитками.
Аллергические реакции, лекарственную непереносимость каких-либо препаратов отрицает.
Перенесенные заболевания: детские инфекции, ОРВИ.
Состояние при поступлении: удовлетворительное. Сознание ясное. Телосложение правильное, нормального питания (рост – 168 см, вес – 85 кг). Т тела – 36,7° С. Кожные покровы смуглые, отмечается иктеричность склер. Выраженные отеки стоп, голеней. Периферических отеков, варикозного расширения вен нижних конечностей нет. Перкуторный звук легочный. В легких дыхание везикулярное, хрипов нет. ЧДД – 16/мин. Область сердца визуально не изменена. Границы относительной тупости – в пределах нормы. Тоны сердца звучные, ритм правильный. ЧСС – 78 уд/мин. АД – 120/80 мм рт. ст. Язык влажный, обложен белым налетом. Живот при пальпации мягкий, болезненный в верхней половине живота, симметричный. Симптомов раздражения брюшины нет. Печень и селезенка не пальпируются.
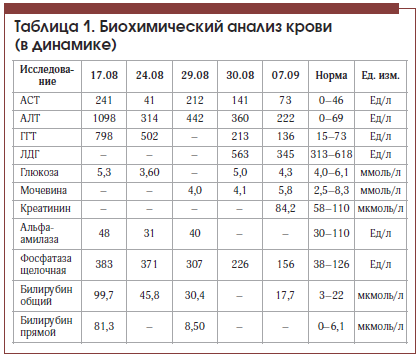
В отделении гастроэнтерологии у пациента выявлены высокий уровень трансаминаз: АлТ – 1098 Ед/л, АсТ – 241 Ед/л, щелочная фосфатаза – 383 Ед/л, ГГТ – 798 Ед/л, повышение уровня общего билирубина до 99,7 мкмоль/л (4 N), прямого – до 81,3 мкмоль/л (13 N). При этом альфа-амилаза – 48 Ед/л (в пределах нормы).
Диагноз пациента при поступлении был неясен. Проведены следующие обследования:
Анализ крови на ВИЧ, RW – не обнаружено.
Анализ крови на гепатиты: HBsAg, антитела к HCV – не обнаружено.
Анализ крови на белок и фракции – в пределах нормы.
Коагулограмма: все показатели коагулограммы при динамическом наблюдении оставались в пределах нормы.
Анализ мочи клинический – в пределах нормы.
Альфа-амилаза мочи: 114 (Норма: 0–700).
ЭКГ: синусовый ритм, ЧСС – 79 уд/мин. ЭОС – нормальная. Замедление внутрижелудочковой проводимости по правой ножке пучка Гиса. Признаки нагрузки на левый желудочек.
На рентгенограмме органов грудной клетки в 2-х проекциях легочные поля обычной пневматизации. Легочный рисунок не деформирован. Корни легких структурны. Тень сердца и аорты обычных формы и размеров. Синусы свободны.
УЗИ органов брюшной полости от 15.08.2016 г. (амбулаторно). Выраженный метеоризм. Желчный пузырь расположен в типичном месте, изогнут в области шейки, размеры – 7,8 × 2,1 см, стенка толщиной 0,3 см, содержимое гомогенное. Гепатикохоледох и внутрипеченочные желчные протоки не расширены. Ткань печени на видимых участках средней эхогенности, однородная, толщина правой доли – 13,2 см. Воротная вена – до 0,9 см. Поджелудочная железа в стандартном срезе, размеры: головка – 2,6 см, тело – 1,6 см, хвост – 2,6 см. Структура ее повышенной эхогенности, неоднородная, с участками сниженной эхогенности. Заключение: на момент исследования признаки реактивного панкреатита.
УЗИ органов брюшной полости от 19.08.2016 г. Желчный пузырь расположен в типичном месте, изогнут в шейке, размеры – 10,7 × 3,8 см, стенка толщиной 0,3 см, содержимое гомогенное. Холедох до 0,3 см, содержимое гомогенное. Внутрипеченочные желчные протоки не расширены. Ткань печени на видимых участках умеренно повышенной эхогенности, однородная, контуры ровные, четкие, толщина правой доли – 12,9 см, толщина левой доли – 9,0 см. Воротная вена – до 1,0 см. Желчные протоки долевые – до 0,5 см. Поджелудочная железа в стандартном срезе, форма обычная. Отмечается значительное диффузное утолщение паренхимы: головка – 3,3 см, тело – 1,6 см, хвост – 2,3 см. Контуры неровные, нечеткие, без признаков нарушения целостности. Паренхима гетерогенная, в области головы, по дорсальной поверхности гипоэхогенный участок размерами 2,2 × 1,7 см. Структуры железы дифференцированны, рисунок их нечеткий. Визуализированные фрагменты ГПП не расширены, стенки их с участками повышенной эхогенности. Признаков дополнительных организованных включений в проекции поджелудочной железы не выявлено. Селезенка размерами 8,9 × 3,7 см, структура ее средней эхогенности, однородная. Заключение: на момент исследования признаки диффузных изменений поджелудочной железы, наиболее выраженных в области головки, увеличения размеров желчного пузыря, признаки билиарной гипертензии.
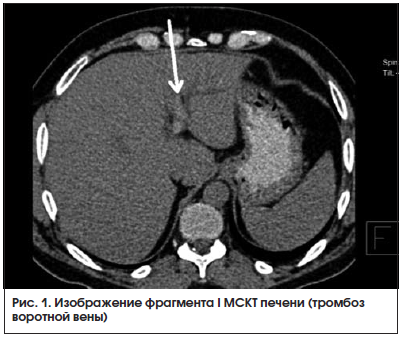
МСКТ органов брюшной полости от 22.08.2016 г. (рис. 1, 2): на серии аксиальных томограмм брюшной полости печень с четким и ровным контуром, в размерах не увеличена (транслобарный размер – 223 мм, КВР правой доли – 143 мм, ККР/ПЗР левой доли – 64/81 мм) и не выходит за край реберной дуги (при исследовании на выдохе). Паренхима печени однородной структуры, плотностью +49 – +53 HU. Внутрипеченочные желчные протоки не расширены. Холедох – до 5,6 мм. Желчный пузырь определяется в типичном месте, стенка его толщиной до 7 мм, слоистой структуры. В просвете пузыря рентгеноконтрастных конкрементов не определяется. Смежная паравезикулярная и параколическая клетчатка вдоль печеночного угла ободочной кишки инфильтрирована. V. porta – 16,3 мм. Начиная от уровня ее деления на правую и левую ветви, в проекции просветов последней и ее сегментарных вен в левой доле печени, на фоне выраженного отека и расширения перипортальных пространств определяются гиперденсные включения (до +81 HU – вероятно, тромботические массы). Между НПВ и портальной веной единичный лимфатический узел однородной структуры и с четкими контурами размерами 24 × 19 мм. Поджелудочная железа с четким и волнистым контуром, толщина ее в области головки 36 мм, тела – 28 мм, хвоста – 24 мм. Дольчатость строения выражена удовлетворительно, практически не определяется на уровне головки железы. Паренхима железы неоднородной структуры, плотностью +25 – +35 HU. Панкреатический проток не расширен (не визуализируется). Парапанкреатическая клетчатка умеренно инфильтрирована, отечна вдоль головки железы. Селезенка обычных размеров, структура ее паренхимы однородная. Надпочечники Y-образной формы, толщина их структур до 4 мм, с наличием участков локального утолщения до 8 мм без изменений характеристик паренхимы слева в области тела. Почки обычных размеров, расположены в типичном месте. Полостная система не расширена. Паренхима однородной структуры, толщиной до 23 мм на уровне средних сегментов, с наличием уплотнений в проекции верхушек пирамидок с обеих сторон. Конкрементов в проекции ЧЛС не выявлено. Паранефральная клетчатка фиброзно перестроена с обеих сторон. Мочеточники осмотрены на протяжении до устьев. Просветы их не расширены. Конкрементов в проекции просветов не определяется. Магистральные сосуды не расширены. Лимфатические узлы не увеличены (единичный узел 10 мм в диаметре определяется парааортально на уровне отхождения ВБА, остальные узлы до 4–6 мм в длиннике, с четким контуром, правильной округлой или овальной формы, однородной структуры и плотности). Свободной жидкости в брюшной полости не выявлено.
Заключение: КТ-картина не позволяет исключить тромбоз в системе портальной вены. Изменения поджелудочной железы соответствуют острому отечному панкреатиту с преимущественным поражением головки поджелудочной железы. Хронический холецистит. Нодулярная гиперплазия надпочечника слева.

МСКТ органов брюшной полости от 06.09.2016 г. (в динамике на фоне лечения): на серии аксиальных томограмм брюшной полости: печень прежних размеров. Паренхима печени однородной структуры. Смежная паравезикулярная и параколическая клетчатка вдоль печеночного угла ободочной кишки инфильтрирована. V. porta – 15,0 мм, в одной из сегментарных вен левой ветви, на фоне умеренного отека и расширения перипортальных пространств определяется единичное гиперденсное включение (до +48 HU – вероятно, тромботические массы). Между НПВ и портальной веной единичный лимфатический узел однородной структуры и с четкими контурами размерами 21 × 12 мм.
Поджелудочная железа прежних размеров и структуры. Паренхима железы неоднородной структуры. Панкреатический проток не расширен (не визуализируется). Парапанкреатическая клетчатка незначительно инфильтрирована вдоль головки железы. Магистральные сосуды не расширены. Лимфатические узлы не увеличены (единичный узел 10 мм в диаметре определяется парааортально на уровне отхождения ВБА, остальные узлы до 4–6 мм в длиннике, с четким контуром, правильной округлой или овальной формы, однородной структуры и плотности). Свободной жидкости в брюшной полости не выявлено.
Заключение: КТ-картина тромбоза в системе портальной вены с положительной динамикой. Хронический холецистит. При исследовании в динамике отмечаются значительное уменьшение количества тромботических масс в венах левой ветви портальной вены, умеренное улучшение денситометрических показателей паренхимы печени и поджелудочной железы с уменьшением размеров головки последней.
ЭГДС от 16.08.2016 г. Заключение: небольшая рубцовая деформация луковицы двенадцатиперстной кишки. Поверхностный гастродуоденит.
По результатам обследования в клинике был выставлен следующий диагноз:
Основной: острый панкреатит, болевая форма. Тромбоз воротной вены. Хронический алиментарно-токсический гепатит высокой степени активности.
Осложнения: синдром цитолиза, холестаза.
Сопутствующий диагноз: язвенная болезнь двенадцатиперстной кишки, ремиссия.
Пациент был переведен в хирургическое отделение, где осуществлялось дальнейшее лечение: диета ЩД 5; глюкозо-новокаиновая смесь + спазмолитики в/в капельно, платифиллин 0,2–2 мл в/м, р-р Рингера 500 мл в/в капельно, фамотидин 40 мг в/в капельно, эноксапарин 0,4 мл – по 0,4 мл п/к 2 р./сут, реополиглюкин 400 мл + гепарин 10 000 ЕД в/в 1 р./сут., панкреатин 10 000 Ед по 1 капс. х 3 р./сут.
На фоне лечения в состоянии пациента отмечена положительная динамика: регрессировал болевой синдром в животе, уменьшилась общая слабость, улучшился аппетит, в анализе крови отмечено значительное снижение уровня трансаминаз, билирубина (табл. 1), по данным контрольной МСКТ отмечено значительное уменьшение количества тромботических масс в левой ветви портальной вены. Пациент был выписан в удовлетворительном состоянии под наблюдение гастроэнтеролога поликлиники. С учетом показателей тромбоцитов в серии анализов крови (табл. 2) пациенту показана консультация гематолога для уточнения генеза тромбоцитоза и диагноза эритремии.
Анализ данного клинического случая продемонстрировал, что у пациента с острым панкреатитом (с отеком головки поджелудочной железы), алиментарно-токсическим гепатитом, сопровождающимся холестазом, тромбоцитозом неуточненного генеза (возможно, дебют эритремии) развился ТВВ, который, безусловно, осложнил течение заболевания.
Диагностика ТВВ у данного пациента осуществлена благодаря полученным данным МСКТ на 2-й день пребывания в стационаре, что позволило начать адекватную терапию, включавшую антикоагулянты. Информативность КТ при данной патологии доходит до 85% и позволяет получить данные о состоянии стенок сосудов, характере и степени поражения печени (например, с формированием кавернозных узлов), показать протяженность тромбоза [9, 10].
Предотвращение развития ТВВ является сложной и нерешенной до конца проблемой. Профилактика этой крайне опасной патологии состоит в своевременном выявлении и лечении болезней, которые могут стать причиной ее возникновения (хронический панкреатит, хронические воспалительные заболевания кишечника: язвенный колит, болезнь Крона, цирроз и рак печени, поджелудочной железы), что позволит предотвратить неблагоприятные последствия, указанные выше, и снизить летальные исходы.
Лечение и профилактика тромбоза воротной вены у детей и взрослых
Тромбоз воротной вены (ТВВ) представляет собой процесс закрытия просвета тромбом, иногда даже до полной окклюзии. Вероятность развития тромбоза воротной вены на фоне цирроза печени равна 5%, а при гепатоцеллюлярной карциноме — 30%. Тромбоз со временем приводит к появлению кишечных кровотечений, поэтому основная цель лечения — предотвратить подобное развитие событий. Итак, в чем же состоит профилактика и лечение такого венозного тромбоза?
Особенности болезни
По МКБ-10 тромбоз воротной вены имеет код I81, согласно которому носит так же название «тромбоз портальной вены».
- У новорожденных тромбоз воротной вены развивается обычно вследствие инфекционных процессов, затрагивающих культю пуповины, через которую он и затрагивает воротную вену.
- Если ребенок более взрослый, то причиной появления патологии может выступить перенесенный острый аппендицит.
- Во взрослом возрасте причиной появления болезни чаще становятся перенесенные операции, беременность, опухоли, цирроз или гиперкоагуляционный синдром. Практически в каждом случае происходит развитие обструкции. Ниже вы найдете фото тромбоза венозного воротного.
Фото тромбоза воротной вены

Классификация и формы
- Для первой стадии болезни характерно то, что перекрытыми остаются меньше 50% сосудов, а тромб располагается в месте перехода вены в селезеночную.
- При второй степени тромб уже занимает участок вплоть до брыжеечного сосуда.
- Третья стадия характеризуется сохранением нормального кровотока или лишь незначительным его нарушением, но тромбоз затрагивает уже все вены в брюшной полости. На последней стадии происходит нарушение кровообращения.
Форма закупоривания сосудов может быть острой или хронической.
- В первом случае тромбоз способен быстро привести к летальному исходу, поскольку осложнения развиваются молниеносно.
- Хроническая форма течения длительная, развивается на фоне других проблем, что осложняет диагностику. Эта степень закупорки нередко имеет самые разные проявления болезней брюшной полости.
Про причины и симптомы тромбоза воротной вены читайте далее.
О том, как выглядит тромбоз воротной вены, вы узнаете из следующего видео:
Причины возникновения тромбоза воротной вены
Появиться тромбоз может из-за врожденных особенностей и дефектов, в том числе и описанных выше. Существует несколько патогенных факторов, которые способны создавать для патологии благоприятный фон развития. К ним относят:
- наследственную предрасположенность,
- наличие опухолей или кист в вене,
- гнойный пилефлебит,
- высокая свертываемость крови,
- наличие хронического воспаления,
- оперативные вмешательства.
Сужение просвета воротной вены разделено на стадии, для каждой из которой характерно наличие несколько разных признаков. Однако прогресс болезни происходит стремительно, поэтому уже вскоре после ее начала появляется и клиническая картина.
Самым значимым симптомом является обширное кровоизлияние в пищеводе из-за расширенных вен. Может появиться метеоризм, отсутствие аппетита, вздутие живота или отсутствовать стул, а так же другие подобные симптомы, свидетельствующие о дисфункции кишечника.
Пожелтение глазных яблок тоже может стать симптомом тромбоза, как и другие признаки, выявляющиеся при печеночной недостаточности. Что касается асцита, то только лишь на фоне патологии он возникает редко, поэтому его появление может указывать на другие болезни.
Диагностика
 При постановке диагноза «портальная гипертензия» доктора всегда подозревают и тромбоз вены. Методы исследования применяют следующие:
При постановке диагноза «портальная гипертензия» доктора всегда подозревают и тромбоз вены. Методы исследования применяют следующие:
- УЗИ. Проверяют просвет воротной вены на предмет обнаружения в ней тромба и выявления абсцесса. При введении контраста в полость сосудов сигнал от кровотока может отсутствовать. Нередко УЗИ помогает определить и первопричины патологии, среди которых цирроз печени, гепатоцеллюлярная карцинома, метастазы и др.
- Коагулограмма, при помощи которой определяют ряд признаков, характерных для тромбоза (увеличение ПТИ, повышенный фибриноген, малое время свертываемости крови).
- МРТ выявляет патологический сигнал на разных участках сосудов.
- При помощи КТ обнаруживают сам тромб, а так же определяют дефект наполнения воротной вены.
- Ангиография применяется в качестве основной методики подтверждения диагноза. Полость сосудов может вообще не контрастировать или обнаруживается дефект наполнения.
Цель лечения тромбоза воротной вены заключается в предотвращении последствий, характерных для патологии, восстановлении кровотока и препятствованию дальнейшего закупоривания сосудов.
Начнем мы с того, что разберемся, какие препараты применяются при венозном тромбозе.
Медикаментозный способ
Антибиотики используют только при развитии пилефлебита, причем широкого спектра действия. Основным средством лечения тромбоза воротной вены остается применение ряда антикоагулянтов. Вначале подбирают препараты, которые вводят внутривенно. Подбор медикаментов осуществляется строго индивидуально, поэтому подбирают их в соответствии с результатами тромбоэластографии, свертываемости крови и толерантности к гепарину плазмы. Далее используют лекарства непрямого действия, постепенно снижая дозу.
Существуют и противопоказания к использованию антикоагулянтов:
- перенесенные ранее операции,
- кровотечение,
- непереносимость,
- беременность.
С осторожностью подбирают их после инсультов, при язвенных болезнях. В комплексе с ними используют тромбоэмболические препараты.
Хирургическое лечение необязательно подразумевает именно вмешательство, так как существуют и консервативные методы терапии.
- Зонд Сенгстайкена-Блэйкмора помещается в желудок, после чего он начинает нагнетать воздух. Это помогает прижимать вены к стенке пищевода. Баллоны обязательно на несколько минут по прошествии 6 часов освобождают от воздуха, что позволяет избегать пролежней. По времени беспрерывное применение зонда тоже ограничено и составляет 48 часов.
- Склерозирующая инъекционная терапия. В данном случае вводят особый препарат (тромбовар), что помогает склеивать варикозно расширенные вены. Такое вмешательство проводят при эзофагоскопии (метод осмотра пищевода).
Оперативное лечение используется в тех случаях, когда ни лекарственная, ни консервативная методика терапии не дает результатов.
- Если селезеночная вена остается проходимой, может быть наложен спленоренальный анастомоз.
- Если она закупорена, сосуд восстанавливают при помощи протеза, который располагают между нижней полой и верхней брыжеечной венами.
Если кровотечение длительное и не останавливается, используют прошивание. Так, при операции Таннера желудок в кардиальном отделе поперечно пересекают, а сами стенки сшивают. Если у пациента развит пилефлебит, то нужно предотвратить дальнейший абсцесс печени. Для этого уже возникшие участки вскрывают и устанавливают дренаж.
Профилактика заболевания
 Прогрессирования тромбоза воротной вены можно избежать, если внимательно подойти к профилактическим рекомендациям и с точностью их выполнять. Особенно актуально это для тех пациентов, кто входит в группу риска. Наиболее эффективными методами являются:
Прогрессирования тромбоза воротной вены можно избежать, если внимательно подойти к профилактическим рекомендациям и с точностью их выполнять. Особенно актуально это для тех пациентов, кто входит в группу риска. Наиболее эффективными методами являются:
- поддерживание нормального уровня физических нагрузок, прогулки;
- правильное питание;
- отказ от вредных привычек, в том числе чрезмерного употребления кофеина;
- выполнение кардио упражнений;
- использование различные методов укрепления сердечно-сосудистой системы.
О том, как протекает острый панкреатит, осложненный тромбозом воротной вены, читайте далее.
Острый панкреатит, осложненный ТВВ
Острый панкреатит — это заболевание, характеризующееся стремительным развитием. Часто оно способно привести и к летальному исходу. Его вероятность увеличивается при наличии закупорки вен. После начала приступа необходима быстрая госпитализация.
Причиной развития ТВВ нередко становится панкреатит. Клиническая картина дополняется симптомами обеих патологий, что усложняет точную диагностику. Тромбоз при панкреатите нередко затрагивает портальную и селезеночные вены.
Осложнения
При условии отсутствия лечебных мер развивается гнойный перитонит, либо другая инфекция, которая влечет приступы интоксикации. При сложной картине течения болезни происходит нарушение температурного режима, патологически изменяется печень, что можно ощутить даже при пальпации — она становится бугристой, плотной, увеличивается, а нажатия болезненны.
Длительное откладывание лечения чревато массивным кровотечением, инфарктом кишечника, развитием разного рода абсцессов или возникновением гнойного перитонита. Все эти патологии во много раз ухудшают прогноз течения болезни.
О том, какой прогноз при тромбозе воротной вены, читайте далее.
Самым неблагоприятным прогнозом обладают самые тяжелые стадии закупоривания воротной вены, поэтому медлить с лечением нельзя ни в коем случае. Исходом таких событий практически всегда становится смертельный исход.
Еще больше полезной информации по вопросу тромбозов содержит следующее видео:
Тромбоз воротной вены
Воротная вена – это крупный сосуд, транспортирующий в печень кровь от органов пищеварения для ее очищения от токсинов. В печени крупный сосуд разделяется на менее крупные вены, подходящие к печеночным долькам. При тромбозе воротной вены сгусток крови перекрывает сосудистый просвет, вызывая его полную или частичную закупорку (окклюзию). Заболевание локализуется в любой части воротной вены.
Возрастная категория больных, наиболее подверженная патологии, – пожилые пациенты, реже новорожденные. Отдельная категория – беременные женщины, у которых на поздних сроках гестации развилась эклампсия. Характерный признак эклампсии – сворачивание крови во всех крупных сосудах, в том числе, и в воротной вене.
Причины развития
Поводом для образования кровяного сгустка в воротной вене становится нарушение тока крови. В половине случаев в основе патологии лежит функциональное нарушение деятельности печени. Другие причины могут быть связаны с инфекционными и соматическими расстройствами.
Тромбоэмболия печеночных вен;
Онкологическое поражение печени;
Инфекция культи пуповины у новорожденных;
Опухоли брюшной полости любой этиологии;
Синдром бадда-киари – тромбоз вен печени;
Операции на органах пищеварения;
Последствия удаления селезенки;
Пилефлебит в анамнезе;
Повышенная густота крови;
Инфицирование пупочной вены у плода;
Острое бактериальное (констриктивное) воспаление сердечной сумки.
Классификация тромбоза воротной вены
Заболевание классифицируется по нескольким основаниям.
По времени возникновения:
Острый тромбоз – развитие патологического процесса происходит молниеносно, в течение 5-7 минут больной погибает из-за некроза органов ЖКТ (печень, селезенка, кишечник, желудок, поджелудочная железа);
Хронический тромбоз – кровоток в вене прекращается не сразу, из-за растущего тромба он постепенно снижается, при этом формируется альтернативный путь течения крови в обход закупоренного участка.
Стадии развития тромбоза:
Локализация тромба – переход воротной вены в селезеночную, площадь распространения – менее 50 % сосудистой системы.
Локализация тромба – участок до брыжеечного сосуда.
Площадь распространения на третьей стадии – все вены брюшины.
На четвертой стадии происходит обширное нарушение кровообращения.
Симптомы тромбоза воротной вены
У этой разновидности тромбоза нет специфических, присущих только ей симптомов. Проявления заболевания могут быть похожи на симптомы гепатита, рака или цирроза печени, гастрита, панкреатита, колита, энтерита. Они зависят от локализации кровяного сгустка, перекрывающего кровоток в различных частях системы воротной вены.
Симптомы стволового тромбоза:
Боль в левом подреберье, в области эпигастрия;
Источники: http://www.rmj.ru/articles/gastroenterologiya/Tromboz_vorotnoy_veny_u_pacienta_s_ostrym_pankreatitom_i_hronicheskim_alimentarno-toksicheskim_gepatitom/, http://gidmed.com/kardiologiya/kardioterapiya/tromboz/vorotnoj-veny.html, http://www.ayzdorov.ru/lechenie_tromboz_vorotnoii_veni.php